Спаечная болезнь
Содержание:
- Видео: упражнения при спайках
- Лечение спаек кишечника
- Диагностика спаечного процесса
- Лечебные методики и консервативный способ терапии
- Причины образования спаек
- Хирургический метод решения спаечной проблемы
- Механизмы развития патологии
- Кишечная непроходимость при спайках кишечника
- Лечение спаек кишечника
- Причины спаечной болезни
Видео: упражнения при спайках
Информация представленная в статье носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению исходя из индивидуальных особенностей конкретного пациента.
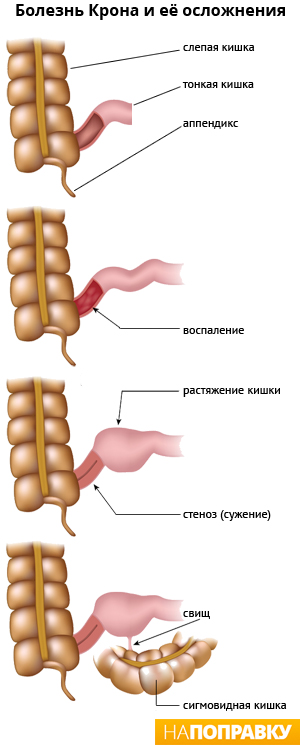
Спайки кишечника являются достаточно распространенной патологией. Они формируются между висцеральным (укрывающим органы) и парентеральным (выстилающим стенки полости) листком брюшины или непосредственно между петлями органа из соединительной ткани.
Соединительнотканные образования между петлями кишечника являются результатом нарушения целостности эпителия брюшины, то есть они возникают в ходе процесса рубцевания повреждений. Поэтому можно назвать следующие причины формирования спаек кишечника:
- перитонит, то есть наличие инфекционных процессов в брюшной полости;
- получение любых травм живота;
воспалительный процесс в брюшине, который является следствием проникновения содержимого желудка или двенадцатиперстной кишки при перфорации стенок этих органов при язве;
воспалительные процессы в половых органах (у женщин) и в кишечнике, в частности, воспаление аппендикса;
генетическая предрасположенность;
хирургические вмешательства на органах брюшной полости, в том числе и операция кесарево сечение.
Поскольку процесс образования тяжей достаточно длительный, признаки спаек кишечника появляются спустя некоторое время после начала процесса и постепенно. Более того, пациенты обычно обращаются к врачам уже после того, как у них возникнут осложнения, так как эти заболевания, в отличие от спаечной болезни, имеют явные проявления.
В целом симптомы образования спаек в кишечнике следующие:
- Боль тянущего характера, усиливающаяся при физических нагрузках, в особенности при резких поворотах корпусом или движениях, которые сопровождаются повышением внутрибрюшного давления. Если пациент ранее проходил хирургическое лечение того или иного заболевания органов брюшной полости, у него боль обычно локализуется в месте послеоперационного рубца.
- Диспепсия является следствием сдавления и, следовательно, нарушения работы кишечника, поэтому вздутие живота, запоры, чувство распирания в центре живота в области пупка являются характерными симптомами спаечной болезни. О том, что это за патология и каковы ее признаки, мы рассказали в статье: Симптомы диспепсии и ее виды
Лечение спаек кишечника
Лечение спайки кишечника заключается в ее хирургическом рассечении и освобождении пережатых петель кишечника. Перед оперативным вмешательством обязательным является подготовительный этап, включающий такие мероприятия:
питание – подразумевает дробное употребление пищи небольшими порциями, исключаются продукты, вызывающие повышенное газообразование в кишечнике (бобовые, продукты с большим содержанием клетчатки);
при необходимости проводится очистительная клизма для освобождения нижних отделов кишечника от каловых масс;
в случае интоксикации внутривенно капельно вводятся растворы, способствующие выведению токсинов из организма (реосорбилакт, глюкоза, физиологический раствор);
если есть выраженная боль в животе – применяются обезболивающие препараты (кетанов, анальгин) и спазмолитики (но-шпа, дротаверин), важно исключить их применение до постановки диагноза, так как это может усложнить дифференциальную диагностику.
В современной медицине хирургическое лечение возможно такими методами:
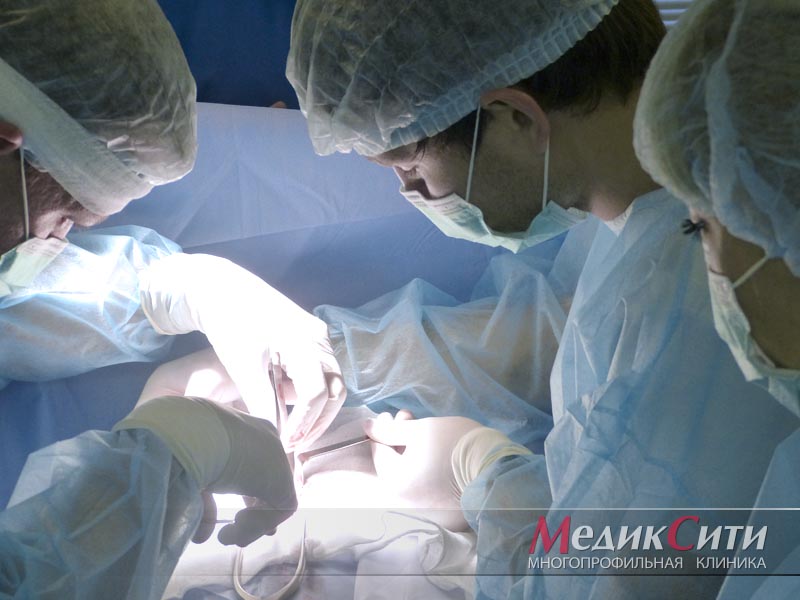
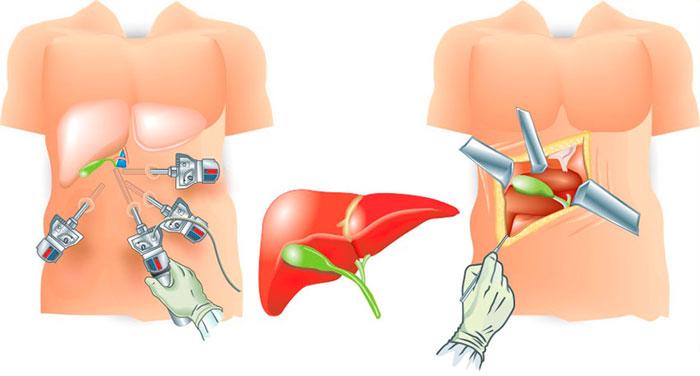
Лапароскопия – заключается во введении в брюшную полость оптоволоконной трубки с камерой и освещением, через 2 других небольших разреза вводятся манипуляторы с инструментарием, которые позволяют рассекать спайки и прижигать кровоточащие сосуды. Это малотравматичная операция, после которой уже на 3-й день пациент может подыматься с постели, через неделю восстанавливается его трудоспособность;
Лапаротомия – проводится рассечение тканей передней брюшной стенки длинной около 15 см, что обеспечивает широкий доступ к органам брюшной полости. Этот вид хирургического вмешательства используется при невозможности применения лапароскопии (например, при большом количестве спаек).
Выбор тактики лечения зависит от таких факторов:
- возраст пациента – в возрасте более 60 лет желательно проводить щадящие операции (лапароскопия);
- сопутствующая патология – наличие сердечнососудистых заболеваний может являться противопоказанием к оперативному вмешательству, поэтому сначала проводится консервативное медикаментозное лечение этих заболеваний и только потом операция;
- количество спаек – влияет на выбор тактики хирургического вмешательства, так при единичных спайках предпочтительнее лапароскопическая операция, в случае большого количества спаек проводится хирургическое вмешательство со срединным разрезом передней брюшной стенки и широким доступом к петлям кишечника;
- наличие осложнений спаек кишечника – острая кишечная непроходимость и некроз участка кишки требуют безотлагательного хирургического вмешательства с широким доступом к органам брюшной полости и резекцией кишечника при необходимости.
Не менее важным после проведения хирургического вмешательства является послеоперационный период. Так после операции необходимо обеспечить функциональный покой кишечника до полного заживления послеоперационных ран. Покой обеспечивается с помощью таких мероприятий:
диета – в 1-е сутки после операции используется стол 0 по Певзнеру, который подразумевает исключение поступления пищи в кишечник, затем дается жидкая пища, на 3-5 сутки после операции рацион питания расширяется, однако исключены жирные сорта мяса, копчености, грубая пища;
ограничение физических нагрузок – при лапароскопии до 3- дней после операции, при лапаротомии не менее 1-й недели.
Важно помнить, что спайки в кишечнике могут себя длительно ничем не проявлять. Симптомы могут появиться уже при развитии их осложнений
Поэтому при малейших признаках и симптомах нарушения работы кишечника (в особенности склонности к запорам) стоит обратиться к врачу за консультацией и дополнительным обследованием.
Диагностика спаечного процесса
Первичным методом диагностики является осмотр пациента. Врач пальцем проводит обследование прямой кишки и выясняет, имело ли ранее место хирургическое вмешательство.
Применяют следующие способы диагностики заболевания:
-
Обследование ультразвуком. Помогает визуально выявить наличие спаек во внутренних органах, в том числе в брюшине.
- Рентген с бариевой солью. Больной натощак выпивает раствор контрастного вещества (сульфата бария). Отслеживая на снимках движение раствора по кишечнику можно определить степень спаечного процесса. При частичной проходимости вещество замедляет ход, при полной непроходимости — останавливается в зоне препятствия.
- Диагностическая лапароскопия. Осуществляется посредством осмотра пораженной области с помощью специальной трубки с камерой, которая вводится в организм пациента через маленький прокол.
Лечебные методики и консервативный способ терапии
Чтобы вылечить спайки наиболее действенно, используют консервативные методики, удаляют ткани хирургически. Вспомогательными способами, позволяющими повысить эффективность терапии, являются рецепты народной медицины и назначение диеты.
В соответствии со статистикой избавиться от спаек без оперативного вмешательства удается в 50%. Если спаечные процессы не сопровождаются негативными проявлениями необходимость в немедленном лечении отсутствует, допустимо ограничиться наблюдением и регулярными профилактическими осмотрами. Если имеют место небольшие боли, неопасные функциональные нарушения, допускается прием анальгетиков, спазмолитиков. В некоторых случаях лечить спайки предлагается посредством введения препаратов, ограничивающих процессы появления соединительной ткани и способствующих некоторому ее рассасыванию:
- Применяют стекловидное тело.
- Назначают препараты с включением алоэ.
- Используют ферменты, в том числе Трипсин или Химотрипсин.

Современная медицина широко использует лекарственные средства на базе Гиалуронидазы. Именно этот фермент ответственен за увеличение соединительных тканей и препятствует формированию коллагена, которые делает спайки более прочными.
Помочь себе можно при помощи поддерживающей терапии, в частности проводя лечебные массажи. Они улучшают кровообращение с лимфооттоком, что на ранней стадии замедляет формирование спаек и защищает организм от осложнений. Может применяться и физиотерапия – при электростимуляции провоцируется сокращение мышц, улучшаются обменные процессы, снижаются спаечные процессы.
Причины образования спаек
Основной причиной развития спаечного процесса является травмирование клеток эпителия брюшины. Организм начинает «защищать свой внутренний мир», вырабатывая фибрин и коллаген, дабы локализовать воспалительный процесс и ускорить регенерацию. Но этот же механизм защиты провоцирует развитие спаек.
Вот самые распространенные факторы, провоцирующие возникновение кишечных спаек:
- Травмы живота: удары, проникающие раны;
- наиболее часто образовываются спайки после операции: удаление аппендикса, кесарево сечение и другие хирургические вмешательства на органах брюшной полости;
- сильные воспалительные процессы, вызванные, в том числе инфекцией. Перфорация язвы желудка либо кишечника, когда содержимое прорывается в брюшную полость. Особенно большие спайки после
- аппендицита с перитонитом;
- гепатит и холецистит в тяжелой форме;
- спайки в брюшной полости у женщин могут образовываться вследствие эндометрита, аднексита и других воспалительных патологий интимной сферы. Зачастую происходит сращивание детородных органов (матки, придатков) с прямой кишкой, что в тяжелых случаях приводит к бесплодию;
- генетическая предрасположенность, вызванная повышенным синтезом фибрина и коллагена;воздействие радиации. В частности, после проведения лучевой терапии в лечении онкологических заболеваний.
Специалисты констатируют, что хирургические вмешательства являются «лидерами» среди всех возможных причин образования спек. И чем обширнее область, тем выше риск возникновения спаек после операции.
Спайки образуются по следующим причинам:
- Механические травмы открытого и закрытого типа. Уплотнения могут появиться после удара или ножевого ранения, при этом иногда они формируются в течение долгого времени (от 2 месяцев и более). Причиной появления спаек может являться любая травма брюшины;
- Генетика. В случае генетической предрасположенности спайки появляются из-за незначительных повреждений и невыраженных воспалительных процессов, иногда проходящих бессимптомно;
- Женские патологии. Уплотнения могут возникнуть на фоне женских заболеваний органов мочеполовой системы. Наиболее часто спайки появляются из-за воспалительного процесса в яичнике или его придатках;
- Перитонит. Заболевание, возникающее из-за попадания инфекции в листки брюшины. Патология активизирует воспалительный процесс, впоследствии приводящий к повреждению эпителиальных клеток и образованию уплотнений;
- Разрыв язвы двенадцатиперстной кишки или желудка. Язва заполнена экссудатом, гноем, грануляционной тканью и слизью. В случае ее разрыва, все эти “компоненты” попадают в брюшную полость, что приводит к разрушению множества здоровых эпителиальных клеток. Содержимое язвы также может попасть в брюшину через увеличенное перфорационное отверстие (оно становится все больше с развитием заболевания);
- Воспалительные патологии, локализующиеся в кишечнике. Как пример – пациенты, перенесшие воспаление аппендикса, подвержены образованию уплотнений, из-за чего находятся в зоне риска. Даже после удаления аппендицита у человека могут появиться спайки;
- Врожденные аномалии. Как правило, у детей уплотнения формируются из-за аномалий в строении кишечника. К ним можно отнести удлиненную сигмовидную кишку (долихосигму), инвагинация кишечника (внедрение одной его части в другую), колоптозу.
Наиболее часто (13-15% от всех случаев) уплотнения возникают у пациентов в послеоперационный период. Спайки могут появиться после кесарева сечения, аппендэктомии и других операций, проделанных с помощью открытого метода – лапаротомии (разреза верхней стенки брюшины). Это связано со многими факторами, начиная от нарушения целостности внутренних органов и тканей, и заканчивая пересушиванием слизистых оболочек в процессе операции.
В зоне риска находятся люди, имеющие излишний жир на животе. Это связано с тем, что излишняя жировая ткань, находящаяся в области большого сальника, зачастую приводит к воспалительным процессам.
Хирургический метод решения спаечной проблемы
Основная причина появления спаек — проведенные ранее полостные операции. Повторное хирургическое вмешательство хотя и устранит процесс спайки, но с большой долей вероятности спровоцирует его снова через некоторое время. Поэтому операции назначаются лишь в случае тотальной непроходимости кишечника.
В современной медицине применяется два вида хирургического вмешательства в процесс образования спаек:
-
Лапароскопия. Рекомендована при малом количестве спаек. При этой процедуре в брюшной полости пациента делается маленький прокол. Через него в организм вводится трубка из оптоволокна, конец которой оборудован камерой. Неподалеку делаются еще два прокола, через них вводятся специальные манипуляторы с хирургическими инструментами на концах. Под наблюдением камеры происходит рассечение спаек. Операция считается щадящей и через несколько дней пациент возвращается к привычной жизни.
- Лапаротомия. К ней прибегают при наличии обширного спаечного процесса брюшины. В этом случае делается надрез брюшной стенки спереди, что позволяет расширить доступ к внутренним органам и устранить спайки.
Механизмы развития патологии
При возникновении какого бы то ни было воспаления, брюшина как бы «прилипает» к пораженному участку, изолируя очаг воспаления и не давая ему распространяться на близлежащие ткани.
Вроде бы полезная функция может сыграть злую шутку – листки брюшины имеют свойство к адгезии. И если имеющееся внутри необходимое количество жидкости не восстановится вовремя, то происходит спаечный процесс.
Однако спайки в кишечнике не всегда требуют лечения. Если они единичны, не вызывают никаких дискомфортных симптомов и не мешают жизнедеятельности человека, то речь о патологических изменениях не идет. В большинстве случаев пациент даже и не подозревает наличие у себя такой проблемы.
Другое дело спаечная болезнь. Это уже патология, имеющая определенные клинические проявления, зависящие от места локализации процесса.
Классификация болезни проводится по нескольким критериям:
- Клиническое течение: неосложненная и осложненная;
- распространенность спаечного процесса: локальная, ограниченная, субтотальная и тотальная;
- влияние на функции кишечника: без нарушения, с нарушением полным либо частичным.
Симптомы спаечной болезни в брюшной полости во многом зависят от места локализации процесса, величины спаек и площади поражения внутренних органов.
Общая клиническая картина такова:
- Боли в животе тянущего характера. Если имела место операция, то локализация ощущения будет в области рубца. Как болят спайки – схваткообразно, усиливаются после физических нагрузок, связанных с подъемом тяжестей и резкими поворотами туловища;
- нарушение функции кишечника, метеоризм, урчание, распирание в пупочной области;
- боли при спайках сопровождаются тошнотой и рвотой, особенно после еды;
- может отмечаться как понос, так и запор. Но нарушение моторики и возникновение препятствий на пути содержимого кишечника в большинстве все-таки провоцирует запоры. Диарея носит ситуативный характер;
- прием некоторых медикаментов;
- сильные интоксикации;
- послеоперационные спайки иногда развиваются вследствие наличия посторонних предметов в кишке;при хронизации процесса наблюдается потеря веса у больного.
Бывают случаи, когда развиваются осложнения, требующие немедленного хирургического вмешательства. Это острая кишечная непроходимость, для которой характерно полное отсутствие стула, боли в животе режущего характера, сильным метеоризмом и рвотой. Некроз кишки развивается постепенно, поэтому симптоматика также будет появляться постепенно.
Внешняя поверхность органов в брюшной полости и сама брюшная полость состоит из полупрозрачной клеточной ткани, которая образовалась при помощи двух пластин:
- Париетальной (пристеночная);
- Висцеральная спайка (покрывающая органы).
Эти две пластины постепенно переходит одна в другую и образовывают замкнутое пространство, которое имеет название брюшная полость. Все пространства, которые образовались между органами и их стенками, не имею пустоты. Все они заполнены серозным веществом.
Cпайковые сращения делятся на 2 вида:
- Висцеро-париетальные. Органы или кишки прирастают к стенке брюшной полости.
- Висцеро-висцеральные. Петли кишечника или органы срастаются между собой.
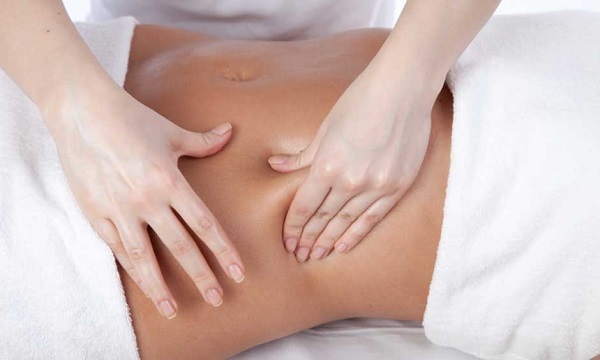
Какого вида спайки и какие места их локализации дают понять явные симптомы болезни, а еще, предоставляют возможность распознать влияние на функционирование других органов.
Кишечная непроходимость при спайках кишечника
Для данного состояния характерно нарушение пассажа содержимого кишечника по кишечной трубке. в процессе развития болезни нарушается микроциркуляция в кишечной стенке, воспаляется брюшная полость. Кишечная непроходимость может быть динамической и механической.
Причиной динамической непроходимости является возникший спазм кишечной стенки. Подобное явление – следствия ряда причин: отравления ядовитыми веществами, тяжелыми инфекциями и др.
В то же время причиной механической непроходимости наиболее часто являются именно спайки кишечника. Последнее характерно для тонкого кишечника, в то же время толстокишечную непроходимость примерно в половине случаев провоцируют злокачественные опухоли. Кишечная непроходимость проявляется вследствие сдавливания спайкой просвета кишечной трубки. Кроме того, вокруг спаечных тяжей могут появиться завороты и перегибы петель. Спаечная кишечная непроходимость часто возникает как следствие неправильного рациона питания. Так, спровоцировать начало развития непроходимости может постоянное употребление грубой клетчатки, пищи, вследствие которой возникает сильное газообразование, а также регулярного переедания. Резкие приступы спаечной непроходимости проявляются как следствие воспалительных болезней кишечника либо тяжелой физической нагрузки.
Лечение спаек кишечника
Единственный и самый действенный метод удаления спаек – хирургическое вмешательство, при котором выполняется рассечение и освобождение пережатых петель кишечника. Операция требует специальной подготовки:
- Диета – исключение из рациона продуктов, вызывающих в кишечнике брожение и повышенное газообразование;
- Очищение кишечника при помощи клизмы;
- При интоксикации организма выведение токсинов внутривенно капельным путем;
- При выраженных болевых симптомах применение спазмолитиков (но-шпа, дротаверин) и анальгетиков (анальгин, кеторол).
Хирургическое лечение выполняется двумя способами:
Лапароскопия
Через три небольших разреза в брюшине вводится оптоволоконная трубка с камерой на конце и манипуляторы с инструментарием. После рассечения спаек выполняется прижигание кровоточащих сосудов. Операция считается малотравматичной.
Лапаротомия
Ткани передней брюшной стенки рассекаются, и через разрез длиной 15 см производится удаление спаечного образования. Такой метод применяется при большом количестве спаек.
После хирургического вмешательства больной нуждается в послеоперационной реабилитации. Все его действия должны быть направлены на заживление послеоперационных ран и обеспечение кишечнику полного покоя.
Это достигается путем следующих мероприятий:
Лечебное питание – стол 0 по Певзнеру, при котором в первые сутки после операции показано голодание, затем больной постепенно переходит на жидкую пищу, и только на 3-5 сутки в меню больного включаются каши, супы, отварной белок, нежирное мясо и рыба. Исключаются из рациона все продукты, вызывающие раздражение кишечника, а так же все жирное, жаренное и копченное.
Ограничение физической нагрузки – после лапароскопии 3 дня, после лапаротомии неделя.
Важно помнить, что спайки в кишечнике могут привести к тяжелым последствиям, вплоть до летального исхода. Поэтому при обнаружении у себя соответствующих симптомов необходимо срочно обращаться к врачу
Причины спаечной болезни
Основные причины образования спаек:
- воспаление органов малого таза,
- аппендицит,
- травматические (механические) повреждения брюшины и органов брюшной полости и малого таза,
- химическое воздействие на брюшину,
- кровоизлияние в брюшную полость,
- воздействие инородных тел и опреативное вмешательсмтво на органах брюшной полости и малого таза,
- эндометриоз.
 Наиболее частой причиной образования спаек являются воспалительные заболевания органов малого таза. Почему? Давайте разбираться вместе.
Наиболее частой причиной образования спаек являются воспалительные заболевания органов малого таза. Почему? Давайте разбираться вместе.
Воспалительные заболевания половых органов встречаются у 60-65% всех гинекологических больных. Значительный удельный вес составляют воспаления маточных труб и яичников.
При попадании инфекции в маточные трубы далеко не всегда образуется воспалительный экссудат. Может произойти абортирование острого воспаления слизистой оболочки труб до перехода его в стадию экссудации. У многих больных образовавшийся в острой стадии заболевания экссудат рассасывается. Лишь у небольшой части больных острый воспалительный процесс в маточных трубах приводит к распространению воспалительного серозного или гнойного экссудата по всей трубе.
Экссудат, излившийся через брюшное отверстие трубы в брюшную полость, может вызвать ответную реакцию — выпадение фибрина, заклеивающего брюшное отверстие, которое со временем герметически облитерируется. Маточная труба превращается в замкнутую полость. При развитии гнойного процесса в ней образуется пиосальпинкс. Если маточное отверстие трубы остается открытым, возможно излитие экссудата в полость матки и далее через влагалище наружу. Из маточных труб с экссудатом и гематогенным путем бактерии могут проникнуть в яичник и вызвать его гнойное расплавление (пиовар).
Как маточная труба, так и яичник по мере накопления воспалительного экссудата увеличиваются в размерах, при этом труба приобретает ретортообразную, а яичник— шаровидную форму. В слизистой оболочке трубы наблюдаются участки десквамации эпителия и склеивания противоположных поверхностей с образованием перегородок. В результате формируется многокамерное мешотчатое образование, заполненное в одних случаях серозным экссудатом — гидросальпинкс, в других — гнойным экссудатом — пиосальпинкс. При склеивании, а затем и сращении пиосальпинкса и пиовара в местах сращений может произойти расплавление капсул.
Белочная оболочка яичника и стенки маточной трубы по мере отложения в них гиалуроновой кислоты и разрастания фиброзной ткани превращаются в плотные, непроницаемые капсулы. Эти воспалительные образования (гидросальпинкс, пиосальпинкс, пиовар, гнойные тубоовариальные опухоли) обычно сращены со стенками таза, с маткой, маточной трубой, яичником противоположной стороны, с сальником, мочевым пузырем и кишками. Образование непроницаемых для микробов капсул и обширных сращений в острой стадии играет защитную роль, препятствуя распространению инфекции. В дальнейшем, после гибели возбудителей воспалительного процесса, эти непроницаемые капсулы задерживают рассасывание накопившегося серозного или гнойного экссудата.
Расположение органов малого таза при воспалительных мешотчатых образованиях значительно изменяется, нередко нарушается и функция соседних органов (прямой кишки, мочевого пузыря) и, конечно, детородная функция.
Механические (травматические) повреждения брюшины или серозной оболочки или воздействие на них некоторых химических веществ (йод, спирт, антибиотики, сульфаниламидные препараты, тальк и др.) также способствуют интенсивному образованию спаек.
Спайки развиваются при кровоизлиянии в брюшную полость, особенно при инфицировании излившейся крови. В гинекологии часто причиной образования спаек является кровотечение при внематочной беременности и при апоплексии яичника. Экспериментально доказано значение травмы брюшины, охлаждения или перегревания ее в развитии спаечной болезни.
Наличие инородных тел (салфеток, дренажей) в брюшной полости во время оперативного вмешательства также сопровождается образованием спаек.
Изредка спаечная болезнь развивается в результате таких врожденных аномалий, как плоскостные сращения между кишечными петлями (тяжи Лейна) или сращения между частями ободочной кишки (мембраны Джексона).
В ряде случаев образование спаек приобретает прогрессирующее течение, причины которого не вполне установлены, однако значение обширности воспалительного процесса и вирулентности микробной флоры не вызывает сомнения. В этих случаях возникают деформации кишечника, нарушается нормальная моторика и эвакуация кишечного содержимого.