Пренатальный скрининг: мифы и заблуждения. первый и второй скрининг при беременности. ультразвуковой скрининг
Содержание:
- Существуют ли риски при проведении первого скрининга
- Что взять с собой?
- Вычисление МоМ коэффициента
- Расшифровка результатов
- Скрининг при беременности
- Как выполняется исследование
- Генетический скрининг
- Развитие плода и самочувствие мамы в конце первого триместра беременности
- Рекомендации врачей по личной гигиене
- Результаты в норме: как развивается плод
- Оценка рисков
- Расшифровка анализов
- «Против» № 2: биохимический анализ крови дает недостоверный результат скрининга
Существуют ли риски при проведении первого скрининга
В отличие от стандартных скрининговых исследований данные инвазивные методы обследования могут спровоцировать ряд тяжёлых осложнений вплоть до самопроизвольного выкидыша, поэтому к ним врачи прибегают в достаточно редко. Для получения тканей и крови плода используются травматические методы исследования:
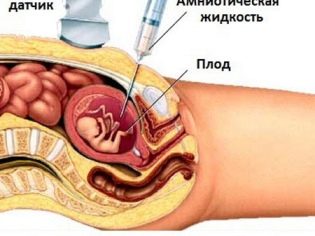
- Забор амниотических вод. Амниоцентез — это пункция амниотической оболочки для получения образца околоплодных вод с целью их дальнейшего изучения в лаборатории. Шанс потери беременности уже ниже и составляет один:100;
- Идеально провести забор ткани плода из плаценты — забор ворсин хориона. Но это вмешательство может спровоцировать выкидыш. Риск этой процедуры — 1:100, что достаточно много. Ведь на каждые 100 исследуемых беременностей один плод отторгается после таких манипуляций, а это мог быть и здоровый малыш.
Видео: акушер-гинеколог Е. Березовская о возможных рисках
Следует помнить, что результаты клинического анализа крови нельзя принимать за истину в последней инстанции и на этом основании выносить окончательный диагноз. Какими бы ни были результаты исследования, всегда есть возможность пройти дополнительное обследование с использованием инвазивных методов
Скрининг лишь позволяет заподозрить какое-то отклонение и обратить повышенное внимание на беременную женщину, чтобы она выносила и родила здорового малыша
Что взять с собой?
Если исследование будет проводиться в женской поликлинике, то из дома будущей мамочке следует захватить полотенце. Оно понадобится для того, что постелить его на специальную кушетку, на которой будет проводиться исследование.
Обычно УЗИ проводится в положении на спине. Лишь при определенных патологиях матки у женщины специалист, проводящий исследование, может попросить ее повернуться на левый или правый бок. После процедуры могут понадобиться бумажные салфетки. Они необходимы для удаления остатков геля с живота.

Если исследование будет проводиться в частной клинике, ничего с собой брать не нужно. Все необходимые вещи уже включены в стоимость процедуры и будут предоставлены. Врач, проводящий УЗИ, может попросить медицинскую документацию. Для этого будущей мамочке следует не забыть взять с собой свою карточку.
Вычисление МоМ коэффициента
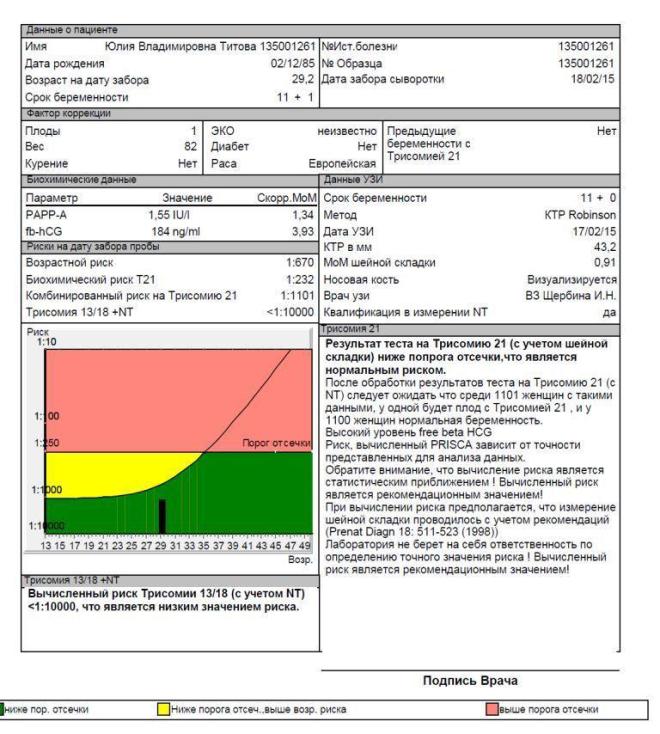
Расчет этого показателя делают по результатам проведенных исследований. Его значение указывает на степень отклонения результатов анализов от установленных средних норм, которые составляют от 0,5 до 2,5 при одноплодной беременности и до 3,5, когда беременность многоплодная.
В разных лабораториях при исследовании одного и тоже образца крови показатели могут отличаться, поэтому оценивать результаты самостоятельно нельзя, делать это может только врач.

При выведении коэффициента обязательно учитываются не только анализы, но и возраст будущей матери, наличие хронических заболеваний, сахарного диабета, вредных привычек, вес беременной, количество развивающихся внутри плодов, а также то, каким образом наступила беременность (естественным или с помощью ЭКО). Риск развития патологий у плода считается высоким при соотношении ниже 1:380.
Важно правильно понимать значение такого соотношения. Например, если в заключении указано «1:290, высокий риск», это означает, что у 290 женщин, имеющих такие же данные, лишь у одной ребенок был с генетической патологией
Бывают ситуации, когда средние показатели отклоняются от нормы по другим причинам, например:
- если у женщины имеется лишний вес или серьезная степень ожирения, то уровень гормонов часто бывает повышен;
- при ЭКО показатели РАРР-А будут ниже общих средних, а β-ХГЧ, наоборот, будет выше;
- повышение нормального уровня гормонов может наблюдаться и тогда, когда у будущей матери имеется сахарный диабет;
- для многоплодной беременности не установлены средние нормы, но уровень β-ХГЧ всегда выше, чем при развитии одного плода.
Проведение исследований в первом триместре позволяет установить наличие (отсутствие) у развивающегося плода многих патологий, например:
- Менингоцеле и его разновидности (патологии развития нервной трубки).
- Синдрома Дауна. Трисомия по 21 хромосоме встречается в одном случае из 700 обследований, но благодаря своевременному проведению диагностики рождение больных младенцев снизилось до 1 на 1100 случаев.
- Омфалоцеле. При этой патологии на передней брюшной стенке плода образуется грыжевой мешок, в который попадает часть внутренних органов.
- Синдрома Эдвардса представляющего собой трисомию по 18 хромосоме. Встречается в одном из 7000 случаев. Чаще встречается у малышей, матерям которых на момент беременности больше 35 лет. При проведении УЗИ у плода наблюдается наличие омфалоцеле, снижение сердечного ритма, не просматриваются кости носа. Кроме этого, выявляются и нарушения строения пуповины, в которой вместо двух артерий присутствует всего одна.
- Синдрома Патау, представляющего собой трисомию по 13 хромосоме. Встречается очень редко, порядка одного случая на 10 000 новорожденных и, как правило, около 95% младенцев с таким синдромом умирают в течение первых месяцев жизни. При проведении УЗИ в этих случаях врач отмечает замедления в развитии трубчатых костей и головного мозга, омфалоцеле и учащение сердечного ритма у плода.
- Триплоидии, являющейся генетической аномалией, характеризующейся тройным набором хромосом, что сопровождается возникновением многих нарушений развития.
- Синдрома Смита-Опица. Нарушение является генетическим заболеванием аутосомно-рецессивного характера, при котором возникает нарушение метаболизма. В результате у развивающегося плода появляется множество пороков и патологий, аутизм, умственная отсталость. Встречается синдром в одном случае из 30 000.
- Синдрома Корнелии де Ланге, представляющего собой генетическую аномалию, вызывающую у будущего ребенка умственную отсталость. Встречается в одном случае из 10 000.
- Анэнцефалия плода. Эта патология развития встречается в редко. Младенцы с таким нарушением могут развиваться внутри матки, но они неспособны к жизни и умирают сразу после рождения или находясь в утробе на поздних сроках. При этой аномалии у плода отсутствует головной мозг и кости свода черепа.
Проведение скрининга в первом триместре позволяет выявить многие хромосомные заболевания и нарушения развития у будущего ребенка на ранних сроках беременности. Скрининг позволяет снизить процент рождения малышей с врожденными аномалиями, а также сохранить множество беременностей, при которых имеется угроза прерывания, приняв своевременные меры.
Расшифровка результатов
После того, как беременная прошла УЗИ и биохимический скрининг 1-го триместра, врачи приступают к расшифровке полученной информации. Для этого разработан унифицированный метод расчета рисков патологий, в том числе генетических. Вычисления производятся по базовому и индивидуальному алгоритмам. Для исключения вероятности ошибки и повышения точности результатов применяются специальные сертифицированные программные комплексы, одним из самых популярных среди которых является PRISKA.
Факторы, влияющие на результаты первого скрининга
Существует ряд объективных факторов, оказывающих влияние на результаты, полученные при проведении первого скрининга:
- зачатие по методике ЭКО. УЗИ – увеличенный ЛЗР, биохимия – повышенный ХГЧ, пониженный РАРР-А (на 10-15%);
- беременность двойней. Вероятно общее искажение результатов. Обычно – увеличение концентрации β-ХГЧ;
- избыточная масса тела беременной. Биохимия – повышенный ХГЧ. При недостаточном весе наблюдается обратная ситуация;
- сахарный диабет. Биохимия – повышенный уровень гормона;
- проведенная накануне процедура амниоцентеза (инвазивного анализа околоплодных вод). Биохимия – возможны недостоверные результаты;
- испытанный накануне стресс, нестабильное психическое состояние будущей матери. Непредсказуемое искажение итогов обследования.
Ложные результаты
В момент проведения первого скрининга ребенок в утробе матери еще очень маленький. В связи с этим бывает сложно рассмотреть детали строения его тела, сделать необходимые замеры. По статистике, исследования, выполненные на ранних сроках, обладают максимальной погрешностью. Например, эффективность выявления хромосомных аномалий по итогам УЗИ и анализа крови оценивается в 86%, при этом ложноположительные результаты встречаются в 6%.
Как подтвердить или опровергнуть результаты
На итоговом бланке скрининга содержится полная информация, включающая описание полученных результатов, оценку рисков (возрастных и в разрезе заболеваний), итоговый МоМ-коэффициент. На основании этого документа наблюдающий беременную врач делает выводы о дальнейших действиях.

Скрининг при беременности
Риск того, что будущий ребенок может появиться на свет с какой-либо хромосомной патологией или врожденным заболеванием есть всегда. Он различен для всех женщин. Выделяют базовый риск и индивидуальный. Базовый риск называют еще исходным. Его величина зависит от того, сколько лет беременной женщине и на каком сроке беременности она находится. Индивидуальный риск рассчитывают после проведения тестов и анализов на скрининг, учитывая данные базового риска.
Скрининг при беременности по-другому называют пренатальной диагностикой. Эти тесты проводятся в большинстве развитых стран.
 Геморрой в 79% случаев убивает пациента
Геморрой в 79% случаев убивает пациента
В их число входят:
- Биохимическое исследование крови;
- Ультразвуковая диагностика (УЗИ скрининг);
- Инвазивная диагностика (исследование ворсин хориона, забор амниотической жидкости, пуповинной крови, клеток плаценты на исследование).
Для чего нужен скрининг по неделям при беременности?
Скрининг по неделям при беременности играет значимую роль в диагностике аномалий развития будущего ребенка и генетических отклонений у него. Скрининг при беременности дает возможность выявить лиц в группах риска по развитию вышеперечисленных проблем. В дальнейшем происходит углубленное обследование беременных для подтверждения или опровержения предполагаемого диагноза.
Проводится каждый скрининг по определенным неделям беременности, направление на который выписывает участковый акушер-гинеколог. После получения положительного результата скрининга семье предлагается инвазивное вмешательство для получения генетического материала будущего ребенка. Ими могут быть хорионбиопсия и амниоцентез. Амниоцентез подразумевает под собой забор околоплодных вод, которые имеют в своем составе слущенные клетки эпителия плода. Хорионбиопсией называется забор клеток ворсин хориона.
Подтвердив тяжелую болезнь у плода, семья консультируется по вопросам возможного прерывания беременности. Обязательна консультация врача-генетика с полным предоставлением информации о болезни, ее прогнозах, существующих методах лечения. Если семья принимает решение вынашивать ребенка с определенными пороками развития или генетическими отклонениями, то женщина направляется на роды в соответствующий стационар, который специализируется на ведении подобных пациенток.
Скрининги по неделям у беременных
Скрининги по неделям у беременных позволяют выявить отклонения от нормальных значений в развитии плода и осложнения протекающей беременности. Выделяют 3 скрининга по неделям беременности.
- 1 скрининг (10-14 недель);
- 2 скрининг (15-20 недель, 20-24 недели);
- 3 скрининг (32-36 недель).
Скрининг какого триместра самый важный?
Первый скрининг при беременности можно считать самым значимым. УЗИ развивающегося плода позволяет подтвердить факт наличия беременности, оценить, сколько детей ожидается в семье. Оценка строения плода и выявление аномалий развития крайне важны в эти недели. Помимо УЗИ, будущей маме предстоит сдать кровь из вены на анализ ─ скрининг на возможные хромосомные нарушения.
1 скрининг дает предварительные результаты, свидетельствующие о здоровье ребенка. При необходимости женщина далее направляется на дополнительные обследования.
Как выполняется исследование
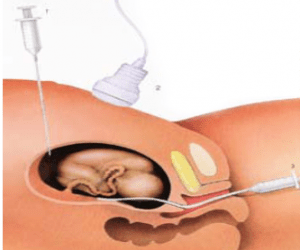 Ультразвуковое обследование проводит сонолог – специалист узкой направленности в диагностике. Работник занимается именно перинатальными обследованиями. УЗИ на сроке 10 – 12 недель может проводиться абдоминально и трансвагинально.
Ультразвуковое обследование проводит сонолог – специалист узкой направленности в диагностике. Работник занимается именно перинатальными обследованиями. УЗИ на сроке 10 – 12 недель может проводиться абдоминально и трансвагинально.
Чаще всего выбирают трансвагинальный метод обследования. Для проведения осмотра женщине следует снять одежду ниже пояса, и лечь на кушетку согнув ноги. Для проведения обследования врач вводит во влагалище женщины тонкий датчик в презервативе, во время исследования им будут двигать. Женщина может испытывать легкий дискомфорт при этом, но не боль. После проведения исследования женщина может обнаружить на своем белье или прокладке небольшое количество выделений с вкраплениями крови – это естественно, повода для беспокойства нет.
Тансабдоминальный метод обследования используют реже. Медики утверждают, что на раннем сроке этот способ может давать некоторую погрешность. Для проведения обследования женщина ложится на кушетку и приподнимает одежду в области живота. Если в области бедер присутствует пояс, его следует снять. При этом методе обследования датчик двигают по животу. Пациентка не испытывает дискомфорта и боли.
Скрининг подразумевает не только проведение УЗИ, но и сдачу крови. Материалом для исследования служит венозная кровь женщины. Забор проводят в специализированной лаборатории. Для проведения исследования достаточно порядка 10 мл материала.
Внимание! Кровь сдают после проведения УЗИ. Врачу потребуются результаты ультразвукового исследования для верной трактовки лабораторных показателей.. Чаще всего частные клиники предоставляют результат в тот же день
Преимущество прохождения скрининга в коммерческих учреждениях состоит и в том, что центр предоставляет женщине видеозапись УЗИ. Государственные учреждения ввиду большого потока пациентов и высокой загруженности обрабатывают результаты в течение 3-5 дней
Чаще всего частные клиники предоставляют результат в тот же день. Преимущество прохождения скрининга в коммерческих учреждениях состоит и в том, что центр предоставляет женщине видеозапись УЗИ. Государственные учреждения ввиду большого потока пациентов и высокой загруженности обрабатывают результаты в течение 3-5 дней.
Генетический скрининг
Если после проведения скрининга врачи определяют у малыша какие-либо признаки генетических заболеваний, то будущую мамочку обязательно направляют на консультацию генетика.
Посетить этого доктора будет также не лишним женщинам, у близких родственников которых присутствуют какие-либо хромосомные заболевания. Отягощенный анамнез по различным врожденным патологиям — существенный повод для обращения к семейному генетику для проведения консультации.
Акушеры-гинекологи выделяют несколько групп высокого риска. Женщины, попадающие в эту категорию, обязательно должны быть направлены на консультацию к генетику. Высоким риском развития патологии специалисты считают соотношение 1: 250-1: 380.
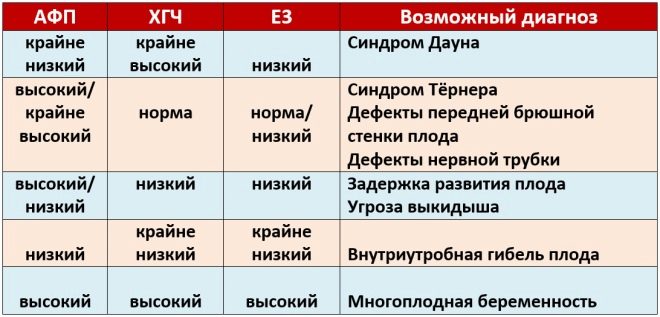
Врачи выделяют несколько наиболее часто встречаемых хромосомных патологий, которые часто развиваются именно в первом триместре беременности:
- Синдром Патау — это одно из таких заболеваний. Оно характеризуется трисомией по 13 паре хромосом.
- Дополнительная 3 хромосома в 21 паре приводит к развитию болезни Дауна. В этом случае в генетическом наборе у малыша вместо 46 хромосом появляется 47.
- Потеря одной из хромосом в кариотипе малыша приводит к развитию весьма опасного генетического заболевания — синдрома Шерешевского — Тернера. Проявляется эта патология выраженным отставанием больного ребенка в физическом и психическом развитии от своих здоровых сверстников.
- Наличие дополнительной третьей хромосомы по 18 паре является признаком синдрома Эдвардса. Данная патология является крайне неблагоприятной. Обычно она сочетается с формированием множества различных врожденных нарушений и пороков развития. В некоторых случаях такая врожденная болезнь может быть несовместимой с жизнью.
Малыши, у которых сформировались синдромы Эдвардса или Патау, очень редко доживают до года. Малыши, имеющие болезнь Дауна, живут намного дольше. Однако, качество жизни этих малышей существенно страдает.
Генетический скрининг проводится во всех странах. При этом отличается только перечень включенных в обследование биохимических анализов. Сразу же стоит отметить, что показания к прерыванию беременности в разных странах отличаются. Такая ситуация во многом обусловлена лучшей социализацией людей, имеющих генетические синдромы, за границей.


Генетические заболевания — довольно опасные патологии. Постановка такого диагноза только по результатам проведенного скрининга не делается. Для уточнения хромосомных патологий генетик может назначить беременной женщине дополнительные исследования. Некоторые из них являются инвазивными.
Для получения геномного набора плода часто проводится биопсия хориона. В некоторых ситуациях требуется пункция амниотического пузыря. Это исследование также называется амниоцентезом. Также во время этой диагностической процедуры специалисты забирают на проведение анализа амниотическую жидкость.
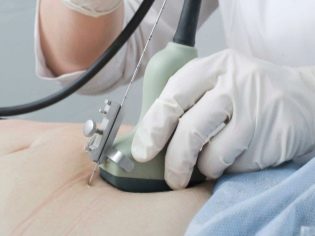
Биопсия плаценты — инвазивное исследование, необходимое для исключения ряда сочетанных патологий плодных оболочек. Для проведения этого обследования врачи используют специальные пункционные иглы, которыми прокалывают кожу у беременной женщины. Риск занесения вторичной инфекции во время такой процедуры существует. Проводить данное исследование стоит только по строгим медицинским показаниям для исключения опасных для жизни плода состояний.
С помощью кордоцентеза врачи также могут выявить у малыша различные патологии. Для этого исследуется пуповинная кровь. Сроки проведения такой процедуры могут быть разными. Часто необходимость в проведении такого инвазивного обследования принимается коллегиально.
Женщины, которые решили зачать малыша после 40 лет, должны очень серьезно подумать о таком решении. Врачи довольно часто рекомендуют им обратиться на консультацию к генетику еще на этапе планирования беременности.
Если во время проведения скрининга врач установил признаки опасных генетических заболеваний, то он должен обязательно предупредить об этом будущую мамочку. Несовместимые с жизнью патологии являются абсолютными показаниями к прерыванию беременности. Окончательное решение этого вопроса остается за женщиной.
Развитие плода и самочувствие мамы в конце первого триместра беременности
Первый триместр особенно важен для нормального формирования ребенка, ведь именно в этот период закладываются все жизненно важные системы организма. Первый триместр беременности начинается от первого дня последней менструации и заканчивается в конце 13-й недели.
В этот период женщина может чувствовать легкие тянущие боли в нижней части живота, метеоризм, частые позывы к мочеиспусканию, сонливость и апатию, молочные железы нагрубают и увеличиваются в размере, становятся более чувствительными. Самым неприятным симптомом беременности на ранних сроках является токсикоз, который в той или иной форме встречается в 50-60% случаев и, как правило, не представляет угрозы для жизни и здоровья. К концу первого триместра самочувствие обычно улучшается, но по-прежнему возможны резкие перепады настроения и чрезмерная плаксивость.
К концу первого триместра и моменту проведения первого скрининга все органы крохи уже сформированы, он все больше напоминает по строению маленького человека, хотя головка еще кажется непропорционально большой по сравнению с остальным туловищем, которое начинает потихоньку распрямляться. Эмбрион уже совершает достаточно интенсивные движения, но он еще слишком мал, чтобы мама могла почувствовать его активность. В длину он достигает примерно 4 см, а в весе едва дотягивает до 7 граммов. Кстати, с этого времени эмбрион официально меняет свой статус на «плод».
На крошечном личике уже есть нос, подбородок, щеки, рот, в котором формируются зачатки зубов, язык, глазки, закрытые веками, уши приобретают ту форму, с которой человеку суждено появится на свет. На ручках и ножках отчетливо видны пальцы, больше не соединенные между собой перепонками. Начинают свой рост волосы и ногти. Продолжают свое развитие печень, почки, кишечник, пищеварительная и дыхательная системы. У девочек к 11-й неделе жизни уже сформированы яичники, у мальчиков — активно формируются яички и мошонка.
К 12-й неделе беременности малыш подрастает где-то на сантиметр, а в весе прибавляет практически вдвое. Этот срок знаменателен тем, что у плода появляются рефлексы: он сгибает и разгибает пальчики, губы учатся совершать сосательные движения, отмечается сокращение лицевых мышц, хотя глаза все еще закрыты — веки откроются ближе к 27-й неделе беременности.
Физическое и психологическое состояние будущей мамы должно практически вернуться в норму. Токсикоз уходит, правда чрезмерная эмоциональность сопровождает некоторых женщин всю беременность. Матка увеличивается настолько, что у многих беременных на этом сроке уже виднеется небольшой животик.
Екатерина Жуманова рассказывает, что именно в период с 11-ю по 13-ю неделю, а оптимально в 11-12 недель, проводится первый скрининг. Остановимся подробнее на этом важнейшем обследовании.
Рекомендации врачей по личной гигиене
Чтобы первый скрининг прошел благополучно, а результаты его не показали отклонений, нужно правильно выбирать косметические средства для личной гигиены, ведь некоторые вещества могут повлиять на результат.
Стоит использовать только натуральные моющие средства, избегая наличия в составе:
- Sodium, Laureth или Lauryl Sulfate;
- CocoSulfate;
- аббревиатуры TEA, DEA, MEA.
Если в составе средства имеется хоть одно из прописанных выше веществ, то необходимо отказаться от его использования, ведь они являются настоящим ядом для организма беременной женщины и будущего малыша. Данные химикаты проникают в органы через поры кожи и кровь, оседают на стенках, вызывают отравления и ослабление иммунитета. Помимо этого, данные вещества могут негативно повлиять на результат первого скрининга.
Результаты в норме: как развивается плод
Первое УЗИ проводится для диагностики развития органов плода
Расшифровка результатов выполняется в зависимости от срока беременности, и показатели при этом будут отличаться.
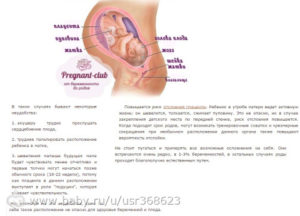
В результатах записывают количество плодов, копчико-теменной размер, толщину воротниковой зоны, местоположение и структуру хориона:
Нормальный показатели УЗИ:
- Толщина воротникового пространства на 10-11 неделе гестации должна находиться в пределах 0,8-2,2 мм, на 12-13 неделе – 0,7-2,7 мм.
- Копчико-теменной размер, показатель от копчика до темечка, должен составлять 53 мм. Если значение колеблется от 42 до 58 мм, то это не повод для переживания, так как величина будет отличаться с учетом срока гестации. Если показатель ниже, то это может указывать на генетические аномалии, замершую беременность или отставание в развитии, связанном с генетическими, инфекционными отклонениями у матери.
- Длина кости носа также важный показатель. В норме на 12-13 неделе его размер должен находиться в пределах 2,0-4,2 мм.
- Норма частоты сердечных сокращений составляет 161-179 уд/мин на 10 неделе, 153-177 уд/мин на 11 неделе, 150-174 уд/мин на 12 неделе беременности.
- Количество околоплодных вод составляет около 50 мл. Они обновляются ежедневно.
- Желточный мешок должен визуализироваться до 12 неделе. В дальнейшем он редуцируется. Желточный мешок должен быть округлой формы и размер его находиться в пределах 4-6 мм. При изменении формы и структуры мешка диагностируют замершую беременность или врожденные патологии.
- На 9 неделе беременности в норме у эмбриона должна присутствовать межполушарная щель, боковые желудочки и сосудистые сплетения головного мозга должны четко прослеживаться. Размер сосудистых сплетений к концу первого триместра увеличивается и достигает 5 мм в ширину.
- Если эмбрион развивается нормально, то размер грудной клетки составляет 24 мм, бипарентальный размер головы – 21 мм, а длина бедра 9 мм.
До 12 недель по данным параметрам можно установить хромосомные заболевания, например, болезнь Дауна. В первом триместре диагноз устанавливается с точностью до 98%. Во втором триместре постановка диагноза является проблематичным и осуществляется после забора крови. Кроме этого оценивается правильность расположения внутренних органов, можно осмотреть место прикрепления плаценты и оценить маточный тонус.
Следует помнить, что отклонения от средних значений не всегда указывает на врожденные патологии. В каждом случае они носят индивидуальный характер и могут прийти в норму при формировании органов плода.
Патологии плода
На УЗИ можно обнаружить внутриутробные пороки у плода и хромосомные заболевания
При генетическом нарушении на первом скрининге можно выявить следующие патологии:
- Синдром Дауна. При синдроме Дауна показатели значительно отличаются от нормы. Диагностируется заболевание, если толщина воротниковой зоны больше нормальных показателей, если на УЗИ нельзя обнаружить носовую кость, а на 15-21 неделе она меньше допустимого размера.
- Синдром де Ланге. Диагностируют пороки развития, умственную отсталость. После рождения у ребенка можно заметить черепно-лицевые аномалии, короткий нос, длинные ресницы, сросшиеся брови. Для данного синдрома характерны аномалии опорно-двигательного аппарата: укорочение конечностей, отсутствие одного или нескольких пальцев и т.д.
- Синдром Патау. У новорожденного наблюдаются патологии ЦНС, задержка умственного развития, масса тела ниже нормы, переносица запавшая. Продолжительность жизни не превышает года.
- Синдром Эдвардса. Новорожденный имеет не только низкий вес, но и аномалии развития скелета. Также наблюдаются пороки сердечно-сосудистой системы. Живут дети с синдромом не более 3 месяцев.
- Синдром Смита-Опица. Развитие синдрома связано с нарушением синтеза холестерина. У ребенка развивается энцефалопатия, по внешним признакам низко посажены уши, лоб выступает вперед, маленький и сплющенный нос.
- Также можно обнаружить пупочную грыжу и патологии нервной трубки. Омфалоцеле или пупочная грыжа является врожденной патологией, которая характеризуется дефектом развития мышц живота, вследствие чего внутренние органы выходят из брюшной полости. К дефектам нервной трубки относят гидроцефалию, грыжу спинного и головного мозга, выпадение мозговых оболочек.
Читайте: Когда делают первое УЗИ и развитие плода на первом триместре беременности
Если на УЗИ выявили генетические отклонения, то женщина должна обратиться за консультацией к генетику. Квалифицированный специалист назначит биопсию хориона. Процедура предполагает исследование ворсин хориона, благодаря которому можно с точностью диагностировать хромосомные патологии.
Оценка рисков
После того как будут получены результаты анализы оцениваются риски рождения ребенка с аномалиями. Они выражаются в дроби, к примеру, 1:260, это значит, что у 1 беременной из-за 260 существует вероятность рождения ребенка с генетическими отклонениями.
При низком риске эти значения должны быть больше 1:380, а результат скрининга отрицательным. При таких результатах значит, что ребенок здоров.
Плохим первый скрининг считается, если риск высокий, его уровень от 1:250 до 1:380, и МоМ также выходит за пределы нормы. В этом случае беременную направляют к генетику, который выбирает дальнейшую тактику:
- дождаться результатов скрининга II и III триместра;
- направить на дополнительные обследования: биопсию ворсин хориона, исследование пуповиной крови плода, изучение околоплодных вод и на основании их данных врач будет решать о сохранении беременности.
Расшифровка анализов
После того, как будет выполнен 1 скрининг при беременности, расшифровка анализа крови занимает несколько дней. В крови пациентки измеряется содержание гормона – бета-субъединицы хорионического гонадотропина человека, а также белка, который ассоциирован с беременностью (РАРР-А). Анализ нацелен на определение степени риска развития генетической патологии у плода.
Для максимально точного подсчета угрозы, учитывают возраст женщины, а также ее анамнез.
Бета-ХГЧ является маркером, отражающим риск генетических аномалий у плода. Нормативные значения зависят от того, во сколько делают первый скрининг. Он наиболее информативен при выявлении генетических патологий и оценки гестации.
| Срок гестации | Норма В-ХГЧ(МЕ/л) |
|---|---|
| 11-12 недель | 27832 — 210612 |
| 13-14 недель | 13950 — 62530 |
РАРР—А является специфическим протеином, вырабатывающимся в плаценте на протяжении всей беременности. При снижении данного показателя необходимо исключить хромосомную патологию плода
Врачу важно точно определить, во сколько недель 1 скрининг оптимально провести, так как информативность подобного показателя теряется с 14 недель и 1 дня гестации
| Срок гестации | РАРР-А(ММЕ/мл) |
|---|---|
| 11 недель | 0,79-4,76 |
| 12 недель | 1,03-6,01 |
| 13 недель | 1,47-8,54 |
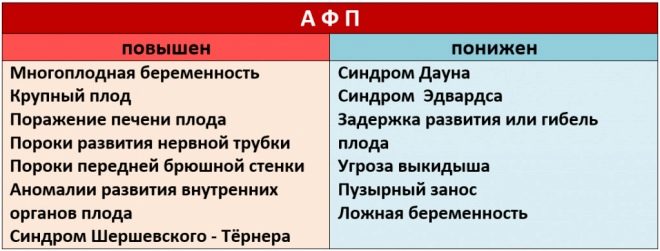
К возможным причинам, на фоне которых снижается РАРР-А, относят:
- синдромы Дауна, Патау, Эдвардса и Корнелии де Ланге;
- фетоплацентарную недостаточность;
- угрозу самопроизвольного выкидыша;
- гипотрофию плода, вызванную недостатком поступления питательных веществ.
Повышение РАРР-А может наблюдаться при:
- низкой плацентации;
- повышенной массе тела плода или увеличенной массе плаценты;
- многоплодной.
«Против» № 2: биохимический анализ крови дает недостоверный результат скрининга
Многие мамы уверены, что невозможно по одному анализу сделать хоть сколько-нибудь достоверные выводы — слишком много факторов может повлиять на результат. И отчасти они действительно правы. Однако нужно повнимательнее изучить процесс проведения анализа, чтобы понять, на основании чего доктор делает заключение.
Биохимический анализ проводится для того, чтобы определить уровень содержания в крови специфических плацентарных белков. Во время первого скрининга делается «двойной тест» (то есть определяется уровень двух белков):
- РАРРА (pregnancy associated plasma protein или связанный с беременностью плазменный протеин А);
- свободной бета-субъединицы ХГЧ (хорионического гонадотропина человека).
Изменение уровня этих белков свидетельствует о риске различных хромосомных и некоторых нехромосомных нарушений. Однако выявление повышенного риска еще не является свидетельством того, что с малышом что-то не так. Такие показатели лишь являются поводом для более внимательного наблюдения за течением беременности и развитием ребенка. Как правило, если в результате скрининга первого триместра повышен риск по каким-либо показателям, будущей маме предлагают дождаться второго скрининга. В случае серьезных отклонений от показателей нормы женщину направляют на консультацию к генетику.

Проведение второго скрининга приходится на 18-21 неделю беременности. Это исследование включает в себя «тройной» или «четверной тест». Происходит все так же, как и в первом триместре — женщина снова сдает анализ крови. Только в этом случае результаты анализа используются для определения не двух, а трех (или, соответственно, четырех) показателей:
- свободной бета-субъединицы ХГЧ;
- альфа-фетопротеина;
- свободного эстриола;
- в случае четверного теста — еще и ингибина А.
Как и в первом скрининге, интерпретация результатов 2 скрининга основывается на отклонении показателей от среднестатистической нормы по тем или иным критериям. Все расчеты осуществляются при помощи специальной компьютерной программы, после чего тщательно анализируются врачом. Кроме того, при анализе результатов учитывается множество индивидуальных параметров (расовая принадлежность, наличие хронических заболеваний, количество плодов, масса тела, вредные привычки и т.д.), так как эти факторы могут влиять на значение исследуемых показателей.
Для того чтобы получить максимально достоверные результаты, обязательно соотносятся данные исследований первого и второго триместра в комплексе.
Если в результате исследований I и II триместра выявляются какие-то отклонения в развитии плода, женщине могут предложить пройти повторный скрининг или сразу направят на консультацию к генетику. При необходимости он может назначить дополнительные анализы для постановки более точного диагноза (например, исследование околоплодных вод, биопсию ворсин хориона). Однако в связи с тем, что эти исследования не совсем безопасны и могут стать причиной различных осложнений течения беременности (риск выкидыша, развитие группового или резус-конфликта, инфицирование плода и др.) их назначают только в случае высокого риска патологии. Тем не менее подобные осложнения встречаются не так часто — в 12% случаев. И, разумеется, все исследования совершаются только с согласия будущей мамы.
Таким образом, первые два аргумента «против», с точки зрения научной медицины, не являются убедительными, и скорее их стоит переформулировать так: пренатальные скрининги безопасны для будущей мамы и ее малыша, а все выводы делаются врачом с учетом целого комплекса индивидуальных факторов.