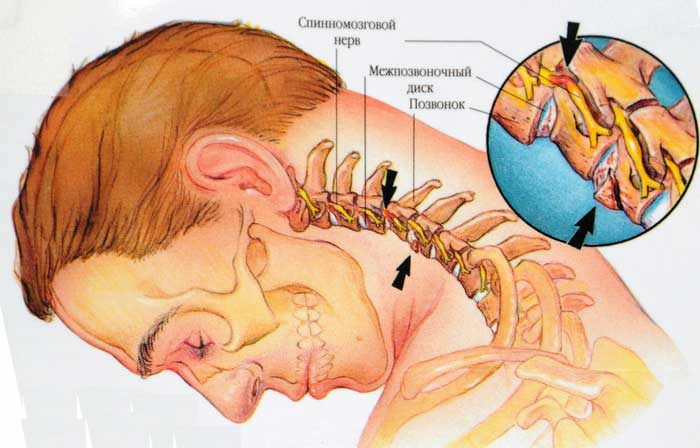
Синдром позвоночной артерии при шейном остеохондрозе — симптомы. как лечить синдром вертебральной артерии дома
Содержание:
Процедуры
Наиболее востребованы при СПА, возникшем на фоне шейного остеохондроза, диадинамотерапия, УВЧ-терапия, лазеротерапия, магнитотерапия, ударно-волновая терапия. Пациентам назначаются до 10 процедур для улучшения кровоснабжения поврежденных тканей и всех отделов головного мозга кислородом и питательными веществами. Используемые при проведении процедур физические факторы (ультразвуковые колебания, импульсы электрического тока) способствуют ускорения лимфооттока и восстановительных процессов.
Если СПА сопровождается болями в шее и затылке, то используется электрофорез или ультрафонофорез с анальгетиками, анестетиками.
Массаж
В терапии СПА применяется классический, точечный, вакуумный массаж. Но особенно полезен миофасциальная массажная методика, которая направления на устранение патологического напряжения мышц шеи и плечевого пояса. Массажист воздействует на мышечные волокна, края сухожилий, места прикрепления мышц, фасций. Прежде чем приступать к процедуре, он пальпаторно определяет триггерные участки — зоны напряжения, области выраженной болезненности, сформировавшиеся в мышечных тканях мелкие округлые уплотнения.
Упражнения
Для снятия тонического напряжения мышц шеи применяется постизометрическая релаксация — сочетание мягкой мануальной терапии с ЛФК. Пациенты занимаются под руководством врача, который задает направление движений, дозирует физические нагрузки. Во время занятий выполняются упражнения на растяжку. Они способствуют увеличению промежутков между позвонками, устранению сдавления позвоночной артерии. Врач ЛФК может назначить и такие упражнения:
- сесть, положить сцепленные в замок пальцы на затылок. Пытаться запрокинуть голову, оказывая сопротивление руками в течение 20 секунд. Повторить упражнение с наклоном головы вниз, поместив руки под подбородком;
- сесть, приложить ладонь к щеке. Поворачивать голову в эту сторону, оказывая сопротивление рукой. Выполнить упражнения в другую сторону.
Народные методы
Для СПА характерны симптомы, которые не получится устранить с помощью народных средств. Растирки и настои неэффективны при дроп-атаках, зрительных и слуховых расстройствах. Их мягкое седативное действие небезопасно при головокружениях, нарушении координации движений. После проведения основной терапии с разрешения врача можно использовать водочные растирания.
Хирургическое вмешательство
Если не удалось устранить причину СПА консервативными методами, проводится хирургическая операция. Показанием к ней также становится угроза ишемического поражения головного мозга. В ходе хирургического вмешательства устраняется компрессия позвоночной артерии, иссекаются костные наросты, реконструируется кровеносный сосуд. При необходимости удаляются участки адвентициальной оболочки артерии, содержащей нервные волокна, или рассекаются ветви симпатических нервов (периартериальная симпатэктомия).
Лечение
Лечить защемление нерва в шейном отделе нужно комплексно. По результатам диагностики для каждого пациента формируется индивидуальная терапевтическая программа, которая включает методы разнонаправленного воздействия на позвоночник. При остеохондрозе и другой вертеброгенной патологии положительный эффект оказывают такие методики:
- Медикаментозная терапия.
- Физиотерапия.
- Массаж.
- Мануальная терапия.
- Лечебная гимнастика.
- Операция.
Чтобы разгрузить шею, пациентам рекомендуют носить фиксирующий воротник Шанца, спать на жестком матрасе с валиком под головой. При появлении боли нельзя делать резких движений, а следует поскорее обратиться к врачу.
Медикаментозная терапия
Защемление шеи при остеохондрозе начинают лечить с помощью медикаментов. Они оказывают достаточно быстрый эффект, избавляя от острых симптомов и улучшая состояние пациентов. В большинстве случаев назначают следующие препараты:
- Нестероидные противовоспалительные (Ортофен, Мовалис, Нимесил).
- Миорелаксанты (Мидокалм).
- Витамины группы B (Витаксон, Мильгамма).
- Хондропротекторы (Артра, терафлекс).
Синдром позвоночной артерии, как правило, не требует отдельной медикаментозной коррекции, но иногда может потребоваться назначение спазмолитиков (Но-шпа, Дибазол). Отдельная роль отводится лекарствам для местного применения – после устранения острых признаков назначают мазь или гель (Вольтарен, Финалгон). Но если сильная боль не устраняется, делают паравертебральные блокады с местными анаестетиками (Новокаин).
Физиотерапия
Лечение острой боли в шее может дополняться физическими методами. Благодаря глубокому прогреванию тканей, в них улучшаются биохимические процессы, снимается воспаление и отечность. При патологии позвоночника часто назначают такие процедуры:
- Электрофорез.
- УВЧ-терапия.
- Лазерное лечение.
- Магнитотерапия.
- Гирудотерапия.
- Бальнеотерапия.
При использовании физиотерапевтических средств учитывают не только основной диагноз, но и сопутствующие заболевания, которые наверняка есть у пациента.
Массаж
Остеохондроз шейного отдела является показанием для лечебного массажа. Этот метод пользуется широкой популярностью, поскольку полезен для позвоночника и приятен для пациента. Устранение мышечных спазмов и улучшение локального кровотока помогает лечить многие заболевания осевого скелета. Используются техники ручного массажа шеи и воротниковой зоны, которые включают следующие элементы:
- Поглаживание.
- Растирание.
- Разминание.
- Надавливание.
Движения проводят по направлению от головы, чтобы стимулировать венозный и лимфатический отток.
Мануальная терапия
Наряду с массажем, к методам ручного воздействия на позвоночник относят мануальную терапию. С помощью специальных приемов врач проводит пассивное вытяжение, кручение, сгибание и разгибание позвоночника. В это время ощущается характерный хруст, что вполне нормально. Так устраняются подвывихи мелких суставов, мышечные блоки, улучшается биомеханика шейного отдела.
Лечить патологию шейного отдела нужно осторожно, доверяя лишь квалифицированным специалистам по мануальной терапии
Лечебная физкультура
Полноценное лечение вертеброгенной патологии не может обойтись без гимнастики. Для каждого человека разрабатываются индивидуальные упражнения, что делает их максимально эффективными. Чтобы устранить компрессию корешков, проводят тракционную терапию, благодаря которой расширяются межпозвонковые щели.
Для улучшения подвижности шейного отдела выполняют упражнения на сгибание и разгибание, а укрепление мышц достигается после занятий по методике постизометрической релаксации.
Операция
Когда консервативная терапия не дает желаемого результата, основным методом лечения становится операция. Хирургическое вмешательство направлено на декомпрессию нервов, устранение патологических образований (грыжи, остеофиты, костные отломки) и стабилизацию шейного отдела. После операции требуется курс реабилитации, включающий лечебную физкультуру, массаж и физиотерапию. При необходимости назначают обезболивающие средства, включая мазь.
Когда ущемило нерв шеи или позвоночную артерию, сначала выясняют причину такого явления. По результатам обследования назначаются лечебные мероприятия, эффективность которых во многом зависит от усилий самого пациента.
Головную боль многие воспринимают за обычное переутомление. Но если она беспокоит постоянно, нужно показаться врачу: такой симптом может быть признаком защемления шейной артерии.
Лечение
Необходимость в хирургическом лечении, которое выполняется с помощью периартериальной симпатэктомии, удаления остеофитов, декомпрессии сосуда или его реконструкции, возникает лишь у 3% пациентов.
Для всех остальных показано консервативное лечение. При этом следует понимать, что прогнозы при Синдроме позвоночной артерии будут благоприятными лишь в случае неукоснительного соблюдения всех предписаний и рекомендаций.
 Массаж и физиотерапия начинают применяться после окончания острого периода
Массаж и физиотерапия начинают применяться после окончания острого периода
Лечение синдрома позвоночной артерии в домашних условиях должно включать медикаментозное лечение, ЛФК и обустройство спального места.
При этом следует амбулаторно пройти:
- курс физиотерапевтических процедур, подбирается в зависимости от разновидности синдрома и тяжести его проявлений;
- аутогравитационная терапия (сухое или водное вытяжение), за исключением тех, у кого синдром обусловлен протрузией или грыжей;
- курс лечебного массажа с рефлексотерапией;
- несколько сеансов специальной психотерапии;
- лечебные блокады, при необходимости.
Многих интересует – Можно ли при синдроме позвоночной артерии делать мануальные манипуляции?
 Воротник Шанца (мягкая модель) и плоско-с-образная жёсткая ортопедическая подушка
Воротник Шанца (мягкая модель) и плоско-с-образная жёсткая ортопедическая подушка
Во исключение возникновения возможных обострений врач должен проинформировать больного о факторах, провоцирующих приступ, подсказать как вести себя на работе и в быту, а также когда и как надолго стоит надевать воротник Шанца.
Медикаментозная терапия
Синдром позвоночной артерии лечится комплексом лекарств, включающий, как копеечные препараты, так и средства цена которых достаточно высока:
- препараты от высокого давления – бета-блокаторы и/или ингибиторы АПФ;
- антиаритмические средства III класса – амиодарон, кордарон, мультак, миоритмил;
- антагонисты витамина K – варфарин, дикумарол, дифенодион, фенпрокумон;
- прямые антикоагулянты – ривароксабан, ксарелто, эликвис, прадакса, клексан;
- антиагреганты – клопидогрел, дипиридамол, аспирин;
- противоотёчные средства – троксорутин, диосмин;
- блокаторы H2-гистаминовых рецепторов – ранитидин, гистак, ринит, рантак;
- прямые ингибиторы тромбина – дабигатрана тексилат;
- средства для устранения головокружения – акувер, бетагистин, вазосерк, тагиста;
- нейропротекторы – пентоксифиллин, нимодипин, циннаризин, триметазидин;
- антигипоксанты – актовегин, альфа-липон, эспа-липон;
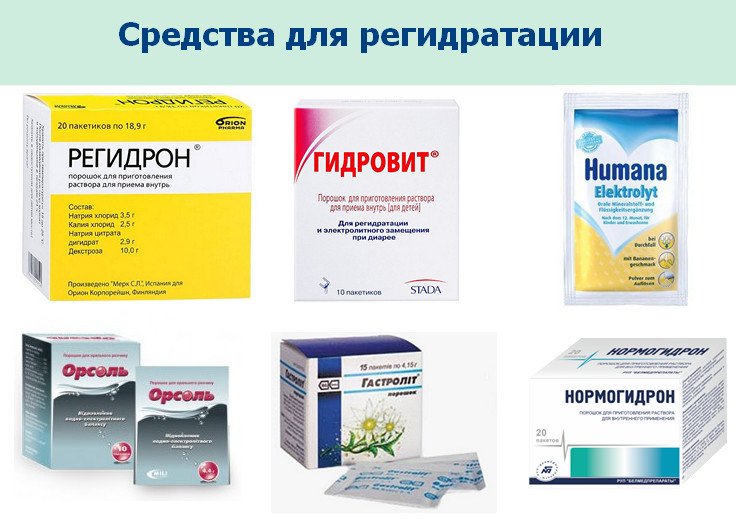
- электролитные растворы – хлориды калия и натрия, сульфат магния.
 Диета «с оглядкой на холестерин»
Диета «с оглядкой на холестерин»
Лечебная физкультура
ЛФК при синдроме позвоночной артерии – важная составляющая лечения. Для поддержания сердечно-сосудистой системы рекомендовано заниматься на велотренажёре (2-3 раза в неделю), а для поддержания тонуса плечевого пояса и мышц шеи нужно ежедневно, 2 раза в день, выполнять несложную универсальную гимнастику.
Она не требует детальной инструкции, и состоит всего из 7 упражнений, которые надо выполнять плавно, без рывков и дёрганий:
- Подъём/опускание плеч – 6 раз одновременно и 6 раз асинхронно.
- Разведение/сведение лопаток – 12 раз.
- Одновременные круговые движения плечами – 6 раз вперёд и 6 раз назад;
- Изометрические упражнения для мышц шеи (см. фото ниже).
Народные способы лечения
Многие медицинские сайты утверждают, что эффективный метод лечения синдрома позвоночной артерии – это применение народных средств. Такое утверждение не сомнительно, а ложно.
Да, народное лечение может быть вспомогательной терапией, если это будет касаться поддержания силы сердечной мышцы, снижения артериального давления или разжижения крови, но фармакологические препараты справляются с этими задачами в сотни раз эффективнее и быстрее.
Помните, при отказе от назначений врача и самолечении синдрома позвоночной артерии народными рецептами, получение ишемического инсульта головного мозга становится не вероятным, а прогностически ожидаемым.
И в заключение статьи посмотрите научно-популярное видео, посвящённое нашей теме. В нём рассказывается о других вероятных причинах, которые могут быть виновниками нарушения кровообращения в позвоночных артериальных сосудах. Доктор также показывает «волшебную точку скорой помощи», массаж которой поможет снизить типичные для Синдрома позвоночных артерий симптомы и дискомфортные ощущения.
Симптомы
К основным симптомам синдрома позвоночной артерии относят:
- Головную боль, которая в большинстве случаев локализуется в области затылка, но может локализоваться и в теменной, и в лобной области. Боли может сопутствовать тошнота и рвота, а определенное положение головы способствует снижению болевых ощущений.
- Головокружение, потерю равновесия, шум в ушах (вестибулярные нарушения).
- Нарушения зрения (снижение остроты зрения, фотопсия).
- Болевые ощущения в шее.
- Артериальную гипертензию, которая возникает в результате недостаточного поступления кислорода в продолговатый мозг. Кислородное голодание стимулирует работу сердца и приводит к повышению давления. На начальном этапе повышение давления отличается компенсаторным характером, но затем ситуация ухудшается, так как при повышении АД ток крови не способен преодолеть механическую преграду.
- Транзиторные ишемические атаки, которые сопровождаются нарушением речи и чувствительными и двигательными нарушениями.
При рефлекторно-ангиоспастической форме синдром позвоночной артерии может проявляться:
- головной болью сосудистого характера, на появление которой влияет стресс, эндокринные циклы, перегревание, погодные условия и колебания общего артериального давления;
- синкопальными приступами Унтерхарншайдта, при которых наблюдаются возникающие после движения головы обмороки, ощущение жара и чувство “распирания” в голове, фотопсии и головокружение;
- кохлеовестибулярными нарушениями (головокружениями), которые появляются при изменениях положения головы;
- зрительныеми нарушениями (мерцающая скотома, туман перед глазами, боли в глазу, светобоязнь, слезотечение), гортанно-глоточными симптомами (покалывание в горле, извращение вкуса, ощущение першения, кашель, дисфагия);
- изменениями в психической сфере (сенестопатические переживания, астенические, тревожно-ипохондрические и иногда истерические состояния).
Синдром позвоночной артерии на фоне шейного остеохондроза (компрессионно-ирритативная форма синдрома) проявляется:
- Головными болями и парестезиямии гемикранического типа. Для головной боли характерны иррадиация по типу “снимания шлема” и приступообразное усиление при определенных движениях в шейном отделе позвоночника, при тоническом напряжении мышц шеи и длительном однообразном положении головы.
- Болевой контрактурой мышц шеи и возникающем при движении ощущением хруста в шее (симптомы шейного остеохондроза). Возможно наличие компрессионных корешковых синдромов и цервикальной миелопатии.
- Кохлеовестибулярными расстройствами, которые развиваются в результате поражения периферических, стволовых и надъядерных вестибулярных образований.
- Зрительными и глазодвигательными нарушениями (сужением полей зрения).
- Разнообразными вариантами синдрома Валенберга–Захарченко.
- Приступами «дроп-атак».
- Гипоталамическими нарушениями.
Лечение
Как лечить сужение правой позвоночной артерии? Терапия недуга осуществляется с учетом причины развития патологического недуга, его разновидности и характера протекания.
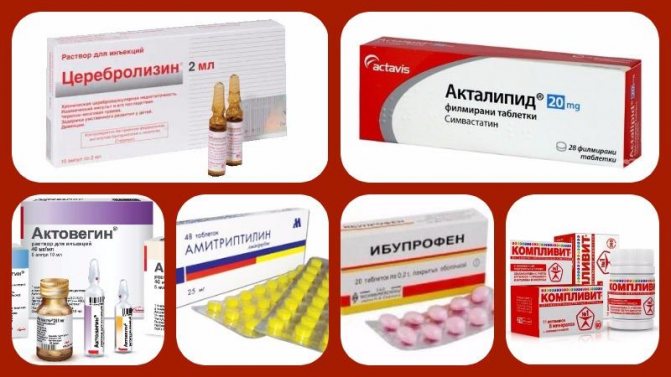
При лекарственной терапии применяются следующие виды препаратов:
- НПВС — Ибупрофен, Вольтарен.
- Антидепрессанты — Амитриптилин.
- Нейротрофические средства — Церебролизин, Ноотропил.
- Сосудистые лекарства — Актовегин, Кавинтон.
- Симвастатины — Акталипид.
- Антиоксиданты — комплексы витаминов и микроэлементов.
Хирургическое вмешательство применяется в тех случаях, когда болезнь вызвана травмированием либо при достижении стеноза 70%.
Операция может быть выполнена одной из хирургических методик:
- каротидная эндартерэктомия — удаление холестериновых бляшек и восстановление сосудистого просвета;
- эндартерэктомия — удаление пораженного сосудистого участка с дальнейшей установкой импланта;
- ангиопластика — расширение просвета катетером либо проволочным каркасом.
Выбор хирургической методики зависит от причины возникновения недуга, также учитываются имеющиеся противопоказания.
Народные методы
Лечение стеноза позвоночной артерии народными средствами на сегодняшний день не способно устранить проблему.
Различные отвары, настойки на основе лекарственных растений способствуют укреплению сосудистых стенок, нормализации их тонуса, регулирования АД, нормализации кровообращения.
А вот повлиять на уже суженные сосуды и восстановить их просвет они не могут.
Причины синдрома позвоночной артерии

Основными причинами развития синдрома вертебральной артерии служат следующие патологии:
- Сосудистые заболевания с нарушением проходимости сосудов, такие как атеросклероз, различные артриты, эмболии.
- Изменение формы артерий (деформации) — ненормальная извитость, значительные перегибы, аномальные структурные изменения артерий.
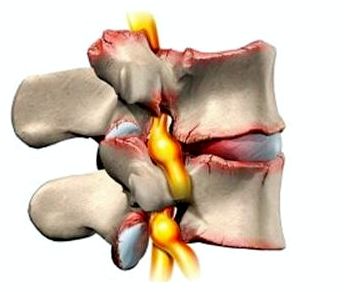
- Экстравазальная компрессия (сжатие) сосудов (компрессия артерий остеофитами, грыжами, протрузиями дисков, костными аномалиями, опухолями, рубцовой тканью)
Учитывая, что причиной синдрома могут различные факторы, иногда возникают трудности с трактовкой диагноза, так как этим синдромом можно обозначить самые различные состояния, например, острые нарушения кровообращения. Но в клинической практике наибольше значение имеют дегенеративно-дистрофические изменения в шейном отделе позвоночника и аномальные явления со стороны атланта, которые приводят к нарушению кровотока в бассейне вертебральных артерий и появлению симптомов нарушения мозгового кровообращения.
Различают экстракраниальный и интракраниальный отделы позвоночной артерии.
Значительная часть экстракраниального отдела позвоночные артерии проходят через подвижный канал образованный отверстиями в поперечных отростках позвонков. Через этот канал проходит также симпатический нерв (нерв Франка). На уровне С1-С2 позвоночные артерии закрываются только мягкими тканями. Такая анатомическая особенность прохождения позвоночных артерий и мобильность шейного отдела значительно увеличивают риск развития компрессионного воздействия на сосуды со стороны окружающих тканей.
Возникающая компрессия со стороны окружающих тканей приводит к сжатию артерии вегетативных окончаний и констрикции сосудов вследствие рефлекторного спазма, что приводит к недостаточному кровоснабжению головного мозга.
Нередко причиной компрессии артерий и развития СПА, являются:
- дегенеративные изменения в шейном отделе:
- шейный остеохондроз;
- артроз фасеточных суставов;
- унковертебральный артроз;
- нестабильность двигательных сегментов;
- грыжи дисков;
- деформирующий спондилез шейного отдела позвоночника;
- костные разрастания (остеофиты);
- мышечные рефлекторные синдромы:
- синдром нижней косой мышцы:
- синдром передней лестничной мышцы.
Чаще всего, компрессия возникает на уровне 5-6 позвонков, чуть реже на уровне 4-5 и 6-7 позвонков.
Наиболее частой причиной развития синдрома позвоночной артерии является унковертебральный синдром. Близкое расположение этих сочленений к позвоночным артериям приводит к тому, что даже небольшие костные или костно-хрящевые разрастания (экзостозы) в области унковертебральных сочленений приводят к механическому воздействию на позвоночные артерии. При значительных унковертебральных экзостозах возможно значительное сдавливание просвета вертебральных артерий.
Достаточно значимую роль в развитии синдрома вертебральной артерии играют аномалии Кимберли, Пауэрса.
Стадии развития
- Начальная стадия. Латентная или скрытая. Заболевания слабо выражено, потому клиники практически нет, кроме нечастых головных болей, нарушения ориентации в пространстве.
- Вторая стадия. На этом этапе обнаружить отклонение довольно просто, при условии, что человек обратится к доктору. Но такого чаще всего не происходит. Потому патология благополучно прогрессирует, приводит к необратимым изменениям состояния головного мозга.
- Третья стадия. Сопровождается критическим снижением церебрального кровотока в затылочной области. Симптомы неврологические, тяжелые, ухудшают качество жизни. Невозможно заниматься повседневной деятельностью. Трудоспособность минимальна.
- Четвертая стадия. Обычно предшествует инсульту, через несколько суток, максимум недель наступает неотложное состояние. Далее сценария два: инвалидность с полной или преимущественной утратой зрения или гибель.
Классификации СПА используются практиками для определения тактики диагностики, терапии, прогнозирования вероятного исхода синдрома вертебральной артерии (другое название состояния).
Физиотерапевтические методы
В острую фазу заболевания физиотерапия помогает блокировать болевую импульсацию по симпатическим нервным волокнам. Для этого используются:
- диадинамический ток по 5 минут;
- ультразвук в импульсном режиме;
- фонофорез с растворами Анальгина, Анестезина;
- электрофорез с ганглиоблокаторами;
- токи д’Арсонваля на голову.
В подострой стадии можно применить электрофорез с йодом, Новокаином, Эуфиллином, Папаверином.
К надежным физиотерапевтическим методам относятся: иглоукалывание, гальванизации воротниковой зоны. Также подбирается индивидуальный режим импульсных токов и ультразвука.
Симптомы синдрома позвоночной артерии при шейном остеохондрозе
Болезнь характеризуется следующими особенностями:
- пульсирующие спазмы в затылочной части;
- сильная мигрень (головная боль) с локализацией в виски и переносицу;
- нарушение зрительного восприятия (мушки в глазах) и слуха (появление шума);
- спазм лицевой части с одной стороны;
- болезненное глотание;
- чувство тошноты и рвотные позывы;
- неправильная координация двигательной активности;
- депрессивные расстройства;
- снижение и повышение артериального давления;
- частые головокружения.
Синдром позвоночной артерии сопровождается сильными головными болями. Распространённая причина— вынужденное неправильное расположение головы днём либо во сне, также боль может вызываться переохлаждённой либо травмированной шеей. Резкие движения вызывают помутнение в глазах и полуобморочное состояние.
Особенности болевых ощущений:
- распространение по линии «шея-затылок-виски»;
- изменение интенсивности боли во время движений головы (иногда определённые положения черепа приводят к полному исчезновению боли);
- болезненность при прощупывании шеи;
- носит разнообразный характер: пульсирует, стреляет, распирает, стягивает;
- продолжительность болевого приступа колеблется от пары минут до шести и более часов.
Головокружение
Появляется сразу при пробуждении, чаще — когда пациент спал на подушке не правильной формы, однако часто возникает посреди дня и длится от пары минут до нескольких часов. Эти частые головокружения, характерные для остеохондроза шейного отдела, сочетаются со зрительными и слуховыми дефектами.
Эффективное средство дифференциальной диагностики— воротник Шанца. В случае, когда ношение этого воротника приводит к устранению головокружения, это означает, что оно вызвано именно синдромом позвоночной артерии.
Шум в ушах
Возникает шум с обеих сторон разной интенсивности, которая определяется состоянием лабиринта. Ремиссия сопровождается слабым шумом в ушах, интенсивность которого накануне начала приступа увеличивается.
В случае, когда этот симптом возник вследствие развития заболевания позвоночника, он проявляется преимущественно ночью. Его характер изменяется в моменты поворотов головы.
Онемение
Повреждение подключичной и вертебробазилярной артерий иногда сопровождается онемением части лицевой поверхности (чаще — возле рта), а также шеи и рук либо одной руки. Причиной является плохое кровообращение в тех или иных участках.
Обморок
Происходит нарушение мозгового кровоснабжения на фоне вертебро-базилярной недостаточности. Непосредственно перед обмороком возникает какое-либо из нижеперечисленных явлений:
- чувство онемения лицевой поверхности;
- нарушение речевой способности;
- кратковременная слепота одного глаза.
Депрессия
Появляется не мгновенно; Возникает при нарушении кровотока в головном мозге и других нейрососудистых патологий, появляется усталость и головокружения. Признаки, носящие дегенеративный характер изменения межпозвоночных дисков провоцируют сдвиг позвонков.
Вследствие него сужается позвоночная артерия и сдавливается симпатическое сплетение. Это приводит к возникновению следующих патологических проявлений:
- головокружение;
- приступы головных болей, которые, как правило, являются пульсирующими или жгучими, распространяясь с затылочной области в зону висков и надбровную зону, при этом локализуясь преимущественно на половине черепной коробки и усиливаясь в моменты поворотов;
- падение слуха;
- возникновение тумана в глазах;
- тошнота;
- скачки кровяного давления;
- тахикардия, нарушения сердечного ритма.
Диагностика
Проводится под полным контролем сосудистого хирурга. Также обязательно участие невролога, потому как заболевание имеет междисциплинарное происхождение. Больших проблем обследование не представляет.
Перечень мероприятий стандартный:
- Устный опрос человека на предмет жалоб. Позволяет выявить полную клиническую картину, которая присутствует.
- Сбор анамнеза. Особенно врачей интересуют особенности протекания беременности у матери, родов. Если такая информация имеется.
- Ангиография или МРТ позвоночных артерий. Второй метод предпочтительнее, так как он безопасный и высокоинформативный. Дает четкую анатомическую картину безотносительно функциональных особенностей. В некотором смысле это минус, потому как благодаря томографии врачи могут увидеть статичную картинку.
- Компенсировать этот недостаток призвана допплерография позвоночных артерий и дуплексное сканирование головного мозга.
Они отражают картину трофики, скорости движения крови в динамике. Зачастую это исследования считается ключевым в определении тяжести состояния.
А благодаря параллельному проведению нескольких функциональных тестов, есть возможность оценить реакцию позвоночной артерии на физическую активность самого пациента.
Прочие методики не имеют большого смысла. После проведения указанных немногочисленных исследований можно прибегать к проработке решений.
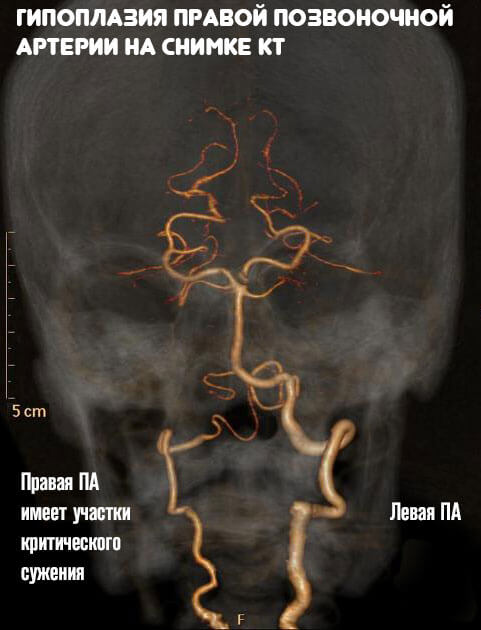
Что такое синдром позвоночной артерии
Это совокупность симптомов, появляющихся вследствие сужения сосуда, а также компрессионного влияния на сплетение нервов, которое его окружает.
Топография кровеносных сосудов позвоночника:
- У человека две подключичные артерии, каждая из них идёт к шестому позвонку шейного отдела и впадает в сформированный идущими поперек отростками позвонков шеи канал, доходя внутри него до отверстия в затылке. Костная патология этого участка практически в каждом случае приводит к повреждению сосудов.
- При этом в черепном пространстве артерии образуют единый сосуд, который известен как базилярная артерия. Она снабжает кровью мозговой ствол, мозжечок и височные доли и, кроме того — нервы черепа и внутреннее ухо.
- До 30 процентов всего кровотока в головном мозге обеспечивают подключичные артерии (остальную кровь поставляют сонные). В случае поражения этих сосудов возникают признаки повреждения структур мозга, снабжаемых ими, которые вызывают осложнения и последствия.
- Более половины позвоночной артерии, занимающейся кровоснабжением, находится внутри подвижного канала, состоящего из позвонков. В нём, в свою очередь, находится симпатический нерв.
Методы терапии
Устранить панические атаки возможно только проведением терапии шейного остеохондроза, достижением устойчивой ремиссии. Практикуется комплексный подход к лечению этой дегенеративно-дистрофической патологии. Терапия начинается с применения консервативных методов, а при их неэффективности проводится хирургическая операция.
Лекарства
В терапии шейного остеохондроза применяются нестероидные противовоспалительные препараты, миорелаксанты, хондропротекторы, мази с согревающим действием.
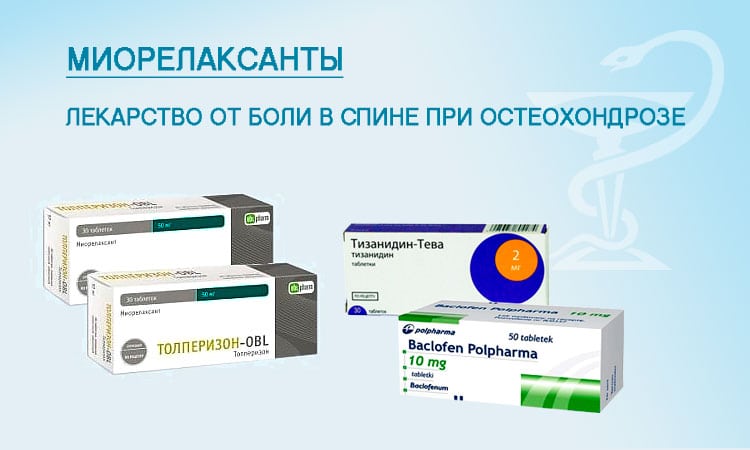
Для купирования именно панических расстройств необходимо использование других средств.
| Клинико-фармакологическая группа препаратов для купирования панических атак | Наименования лекарственных средств |
| Трициклические антидепрессанты | Кломипрамин, Амитриптилин, Имипрамин, Нортриптилин, Мапротилин, Миансерин, Тианептин |
| Ингибиторы захвата серотонина | Сертралин, Пароксетин, Флуоксетин, Флувоксамин, Ципрамил |
| Бензодиазепины | Клоназепам, Алпрозалам, Лоразепам, Диазепам |
| Седативные, успокаивающие средства | Персен, Ново-Пассит, Тенотен, настойки валерианы, пиона, пустырника |

Физиотерапия и гимнастика
В лечении шейного остеохондроза используются физиотерапевтические мероприятия, направленные на улучшение кровообращения, предупреждение ущемления позвоночной артерии и появление состояния кислородного голодания мозга. Пациентам могут быть назначены 5-10 сеансов таких процедур:
- УВЧ-терапия;
- магнитотерапия;
- лазеротерапия;
 Лечение патологий шейного отдела лазером.
Лечение патологий шейного отдела лазером.
- гальванические токи;
- ударно-волновая терапия;
- электрофорез, ультрафонофорез с глюкокортикостероидами, хондропротекторами, витаминами группы B, растворами солей кальция;
- аппликации с озокеритом или парафином;
 Аппликации на шею из озокерита и парафина.
Аппликации на шею из озокерита и парафина.
бальнеотерапия лечебными грязями, минеральными водами.
Один их ведущих методов снижения вероятности панических атак — ежедневные занятия лечебной физкультурой и гимнастикой. Врач ЛФК составляет график занятий, подбирает упражнения индивидуально для пациента. Больным также рекомендовано плавание, скандинавская ходьба, аквааэробика.
 Плавание полезно при остеохондрозе любой локализации.
Плавание полезно при остеохондрозе любой локализации.
Как проходит лечение народными средствами
Настои лекарственных растений могут быть действенны при панических расстройствах. В домашней терапии остеохондроза для устранения его неврологических проявлений используются зверобой, пион, душица, валериана, пустырник, лимонная и перечная мята, чабрец. Для приготовления настоя чайную ложку (без горки) сухого лекарственного сырью заливают стаканом кипятка, оставляют на 40-60 минут. Процеживают, принимают по 100 мл при тревоге и немотивированном беспокойстве.
 Травяной сбор.
Травяной сбор.
Читайте по теме: Лечение народными средствами остеохондроза шейного отдела.
Лечение вертебробазилярного синдрома
Если установлен такой диагноз, как синдром позвоночной артерии, при шейном остеохондрозе, лечение должно быть направлено как на источник патологии, так и на сопутствующие проблемы.
Медикаментозная терапия
Для того, чтобы остановить прогрессирование компрессии артерий и избавиться от СПА, необходимо купировать развитие шейного остеохондроза и вылечить его, насколько это возможно. Для этого применяют следующие лекарственные препараты:
| Группа | Название препарата | Форма препарата | Действие |
| НПВП и НПВС |
|
|
Снимают воспаление на пораженном участке, останавливают дальнейшее развитие патологического процесса. Обладают обезболивающим действием |
| Витамины группы В |
|
уколы; таблетки. | Стабилизируют работу сосудистой и центральной нервной системы, регулируют обменные процессы в нервных тканях и сосудах |
| Миорелаксанты |
|
|
Обладают спазмолитическим эффектом, снимают спазмы и расслабляют мышцы |
Помимо лечения источника такого заболевания, как СПА, необходимо лечить пострадавшие артерии.
Для восстановления их функциональности и обеспечения полноценного кровоснабжения головного мозга, также применяют некоторые лекарственные средства.
| Наименование препарата | Действие |
| Флебодиа 600 (диосмин полусинтетический) | Оказывает противоотечное действие на позвоночные артерии. Восстанавливает кровоток и защищает венозные стенки |
| Троксерутин | Предотвращает сужение венозного просвета, снимает отек и воспаление, способствует нормализации венозного оттока |
| Пентоксифиллин | Имеет сосудорасширяющее и антиагрегационное действие. Восстанавливает микроциркуляцию, в пострадавших кровеносных магистралях |
|
Нейропротекторы. Предотвращают развитие ишемических симптомов, восстанавливают питание и метаболические процессы в мозге |
| Триметазидин | Защищает сосуды, снижает клеточную гипоксию и восстанавливает функции вестибулярного аппарата |
|
Применяются при головокружениях |
Оперативное лечение
В некоторых случаях, когда СПА имеет осложненное течение, может потребоваться хирургическое вмешательство. К оперативным методам относятся:
-
периартериальная симпатэктомия;
- декомпрессия артерий, подвергшихся ангиоспастическому воздействию;
- удаление разросшихся вертебральных тканей.
Операция показана тем пациентам, для которых медикаментозное лечение оказалось неэффективным. Отказ от хирургического вмешательства может привести к стремительному развитию инсульта.
Вспомогательная терапия
В качестве вспомогательных мер, врач назначает физиотерапевтический и лечебно-гимнастический процедурные комплексы. Физиотерапевтическое лечение состоит из аппаратных процедур (электрофорез, магнитотерапия, диадинамотерапия), мануальной и рефлексотерапии, массажа. Пациенту рекомендуется временная фиксация шейного отдела при помощи воротника Шанца.
Комплекс лфк подбирается специалистом, с учетом степени тяжести заболевания. Гимнастика может проводиться в домашних условиях. Упражнения очень простые, но выполнять их следует очень аккуратно, поскольку резкие движения могут спровоцировать падение или потерю сознания.
При наличии синдрома позвоночной артерии, прогноз зависит от своевременного правильного лечения. В тяжелых случаях, больному грозит инвалидность. Можно жить без осложнений и боли, если периодически проходить курс профилактического лечения.