Симфизит при беременности и после родов
Содержание:
Опасность и последствия
Симфизит для ребенка совершенно не опасен. В большей степени он угрожает здоровью женщины, ведь после родов она может остаться инвалидом. Если расхождение менее 1 сантиметра, прогнозы наиболее благоприятные, с таким симфизитом даже разрешаются естественные роды. Симфизит 1 степени – самый легкий, а потому легко поддается лечению.
Чрезмерное расхождение симфиза может привести к разрыву связок, а это считается тяжелой патологией опорно-двигательной системы. Женщина, пережившая разрыв, не может стоять, поднимать ноги, ходить. Она может получить инвалидность.
Расхождение более чем на 5 сантиметров считается наиболее опасным. В этом случае, помимо травмы лонного сочленения, края костей могут ранить мочевой пузырь, мочеиспускательный канал. В районе тазобедренных суставов возникает кровоизлияние. Позже это практически неизменно приводит к развитию артрита.
Разрыв может произойти в момент родов, если хрящевой диск избыточно истощен. Именно по этой причине естественные роды при расхождении более, чем на сантиметр (11 мм, 12 мм и так далее) считаются нежелательными. Кесарево сечение позволяет избежать возможного разрыва лонного сочленения.
На вероятность разрыва влияет характер родов. При бурном и стремительном родоразрешении вероятность увеличивается. Также факторами риска нежелательных последствий считаются естественные роды у женщины с симфизитом, беременной двойней или тройней. Такая анатомическая особенность, как , также является фактором, провоцирующим разрыв лона.
Чаще всего разрыв происходит постепенно в ходе родов, и догадаться о том, что он случился, можно на 2-3 сутки после того, как малыш появится на свет. Боль будет усиливаться, а способность двигаться пропадет. Значительно реже разрыв происходит внезапно, тогда женщина в процессе родов может услышать характерный звук, сопровождающий повреждение связок.
Женщина после разрыва не может самостоятельно перевернуться на бок. Ей доступна единственная поза, в которой она чувствует некоторое облегчение – так называемая «поза лягушки».

Чем опасен симфизит при беременности?
Для того чтобы полностью разобрать все угрозы симфизита, необходимо отдельно выделить опасность для беременной и плода. Так, чем опасен симфизит при беременности для будущей мамы?
Нельзя точно сказать, что данная патология является абсолютно безопасной для беременной, так как все-таки чрезмерное увеличение подвижности сочленения может привести к серьезным последствиям.
Конечно, стоит упомянуть о тех дискомфортных ощущениях и боли, которые мучают беременную после 4-5-го месяца вынашивания плода. Кроме того от степени активности симфизита зависит выбор пути родоразрешения: кесарево сечение или через естественные родовые пути.
Помимо симфизита следует учитывать течение самой беременности, наличие токсикоза, гестоза, размеры плода, наличие и количество предыдущих родов, в общем, все факторы, которые оказывают влияние на течение родовой деятельности.
Чем опасен симфизит при беременности для плода? Вот как раз для малыша симфизит не представляет никакой угрозы. Однако не стоит забывать об эмоциональном состоянии беременной при наличии постоянного болевого синдрома и дискомфортных ощущений в области промежности. Все стрессовые ситуации будущей мамы негативно отражаются на состоянии плода.
В большинстве случаев данная патология диагностируется на приеме акушера – гинеколога и, как правило, на третьем триместре беременности. Если беременная начинает жаловаться на неприятное чувство жжения в области лобка, болевую симптоматику органов малого таза, стоит более внимательно отнестись к проверке организма женщины на симфизит. Чем опасен симфизит при беременности? Полностью безобидной назвать это заболевание нельзя, ведь оно обусловлено не только воспалением лобковой зоны, но и последующим ослаблением и разрыхлением его структуры, которое через время может привести к расхождению, а затем и разрыву симфиза.
Такое развитие патологии приносит женщине достаточно тяжелые страдания. Степень патологии, а так же другие параметры (вес малыша, число предыдущих родов, течение беременности), может существенно влияет на вопрос, как беременная будет рожать: самостоятельно, естественным путем или придется прибегать к кесареву сечению.
Если беременная поступает в гинекологическую клинику на роды, имея такой диагноз, акушер – гинеколог должен быть в обязательном порядке осведомлен о наличии у роженицы такого диагноза. Ведь присутствие в анамнезе у женщины симфизита, значительно повышает риск получить в процессе родовспоможения разрывов тазового сочленения. Такая, мягко говоря, неприятность, чревата длительным послеродовым восстановительным периодом, а так же постельным режимом, который преимущественно длится около двух недель.
Диагностика
На основании типичной симптоматики и связи патологии, возникшей в период гестации, специалист без труда выставляет правильный диагноз. Симфизиопатию подтверждают данными гинекологического и общего осмотра и инструментальных методов:
Гинекологический осмотр. Проведение влагалищного исследования позволяет выявить боль, которую пациентка чувствует по внутренней поверхности лонного сочленения. При большом расхождении лобковых костей прощупывается углубление в месте их сочленения.
УЗИ лобкового симфиза. Сонография лонного сочленения с 100% точностью выявляет его анатомию
УЗИ лобка позволяет не только визуализировать расхождение костей, но и их степень, что важно для принятия решения о том, как вести роды.
Рентген таза. Выполняется post factum, то есть после родов
Рентгенография позволяет выявить степень расхождения, смещение по горизонтали или вертикали лобковых костей.
Биохимия крови. Так как возможной причиной патологии может выступать гипокальциемия, показано определение уровней кальция и магния в крови. При симфизиопатии их концентрация в 2 раза ниже нормы.
Дифференциальную диагностику в затруднительных случаях проводят с острым воспалением мочевого пузыря, остеомиелитом и остеитом лобкового симфиза, костным туберкулезом, ущемлением нервов (люмбаго, ишиас), тромбозом бедренной вены. Осматривает больную травматолог, по показаниям консультируют фтизиатр, невролог, уролог и другие специалисты.
Лечение
Обычный неосложненный симфизит в особом медицинском лечении не нуждается. Он проходит самостоятельно через несколько месяцев , реже клинические симптомы размягчения симфиза сохраняются на протяжении первого года после рождения малыша на свет. Но в обязательном порядке следует лечить разрыв лонного сочленения, если он произошел. Без правильной и своевременной терапии женщина может остаться инвалидом на всю жизнь. Разрыв лечится исключительно хирургическим путем и длительной (на несколько месяцев) фиксацией. Операция направлена на воссоздание пострадавших связок.
При симфизите во время беременности терапия направлена в первую очередь на то, чтобы облегчить боль и не допустить разрыва связок лона. В схему лечения могут быть включены обезболивающие противовоспалительные препараты – спазмолитики, такие как «», «Баралгин», «». Принимать их разрешено только в одобренных доктором дозах и только в тех случаях, когда женщине предстоит долгое время провести в вертикальном положении. Бесконтрольный и частый прием обезболивающих может вызвать лекарственное привыкание.
Независимо от степени недуга, беременной предписывается относительный покой. Лонное сочленение не должно испытывать сильных нагрузок. При легкой степени симфизита может быть рекомендовано снизить привычные нагрузки, при 2 и 3 степени часто предписывается постельный режим. Будущим мамам с подозрением на симфизит или подтвержденным недугом не рекомендованы прогулки пешком по лестнице вверх и вниз, долгое сидение, стояние в одном положении, продолжительная ходьба.
Женщине рекомендуется принимать поливитамины, комплексы, созданные специально для будущих мам с повышенным содержанием кальция или дополнительно к принимаемым ею витаминам. Самовольно начать принимать кальций в любом виде – означает подвергнуть опасности малыша, ведь переизбыток этого минерала в организме будущей матери может навредить малышу, особенно в третьем триместре беременности. Перед родами за несколько недель кальций принимать вообще не рекомендуется.

Если поставлен диагноз «симфизит», потребуется более тщательный контроль за весом. Чрезмерная прибавка массы тела усиливает нагрузку на ослабленное лонное сочленение, риск разрыва увеличивается пропорционально. Женщине рекомендуется универсальная для беременных, правильный питьевой режим, а также разгрузочные дни. Начиная с 6-, женщина может носить дородовый бандаж-корсет, он поддержит растущий живот и снизит нагрузку на лоно. Приобрести бандаж можно в любой аптеке или ортопедическом салоне.
После родов потребуется другой бандаж, ношение которого призвано уменьшить расстояние между костями таза. Его также можно приобрести в ортопедическом салоне. В некоторых случаях женщине после родов рекомендуется ходить с опорой на трость или костыли.

Далеко не самое последнее место в снятии болезненных и мучительных признаков симфизита отводится и физиотерапевтическому воздействию, например, магнитотерапии. Но направление на подобные процедуры гинеколог и ортопед дадут только тогда, когда у будущей матери нет угрозы прерывания беременности и иных противопоказаний.
Аналогичным образом приподнимают и область таза – под ягодицы тоже подкладывают подушку.

Беременной женщине предписывается комплекс специальных гимнастических упражнений, эффективных при симфизите. Они позволяют снизить болевые ощущения:
Поза кошки. Женщина на ровной поверхности принимает коленно-локтевую позицию. Затем она прогибает спину и плечи, распрямляет их и выгибается дугой. При этом опускается подбородок и слегка напрягаются мышцы живота. Это упражнение нужно повторять от 10 до 15 раз.
Гимнастика по Кегелю. Эти упражнения направлены на тренировку мышц дна таза. Женщине нужно лечь на спину и напрячь мышцы таза так, как это происходит при попытке удержать мочеиспускание. Несколько секунд следует сохранять напряжение, затем мышцы расслабляются. Упражнение делают от 15 до 20 раз за сеанс гимнастики.
Поза «моста»
Лежа на спине, женщине следует согнуть ноги в коленях, приподнять таз и несколько секунд удерживать его в таком положении, затем плавно и осторожно опуститься. Упражнение повторяют 10-15 раз за занятие.
Такую гимнастику следует делать только с разрешения врача и только в том случае, если занятия не вызывают усиления болевого синдрома.


Основные симптомы
Развитие патологии происходит постепенно. Отзывы многих женщин, у которых после родов проявился симфизит, свидетельствуют о том, что выраженность первых симптомов у них была незначительная. Затем неблагоприятные клинические признаки начинали прогрессировать.
Болевой синдром сначала легкий, незначительный. С течением времени он, как правило, начинает нарастать. Болезненность при этом распространяется уже на другие анатомические зоны таза.
Первоначально болевой синдром в области лона возникает только при совершении каких-либо активных движений. По мере развития и прогрессирования патологии он начинает проявляться и в спокойном состоянии, а также в горизонтальном положении.
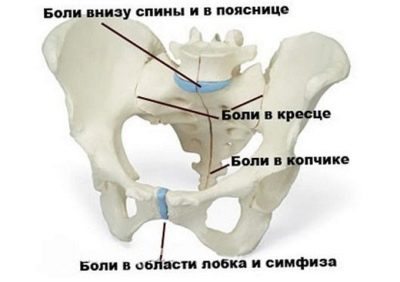
При выраженной патологии женщина отмечает, что болевой синдром у нее возникает при выполнении обычных бытовых занятий.
Усиление болезненности в пораженной области приводит к тому, что женщина начинает вынужденно изменять свою походку. Такая ходьба называется «утиной». Это является компенсаторной реакцией организма на появление болевого синдрома. Болезненность в области таза способствует тому, что женщина начинает ходить прихрамывая или несколько «вразвалочку».

Смена положения тела также способствует усилению болевого синдрома. Это обусловлено особенностями иннервации данной анатомической области. Так, боль может усилиться во время наклона для шнуровки ботинок или при подъемах по лестничным проемам.
Если патология протекает уже достаточно сильно, болевой синдром может проявиться даже при поворотах в постели. Это может также привести к вынужденным трудностям с засыпанием и нарушать сон.

Диагностика
Если у женщины появляются характерные симптомы и жалобы, ей обязательно следует обратиться к врачу. При подозрении на симфизит назначается обследование. Дело в том, что величина расхождения лонного сочленения не всегда напрямую связано с интенсивностью боли. При небольшом расхождении женщина может испытывать достаточно сильный болевой синдром, а при большом расхождении боли могут быть незначительными
Именно поэтому важно выяснить, каким именно является расхождение и какой степени симфизита оно соответствует
Для этого проводится УЗИ лонного сочленения. Диагностика осуществляется наружным датчиком, она позволяет измерить расхождение и определить, есть ли у будущей мамы признаки воспаления. После обследования есть возможность выбрать дальнейшую тактику ведения беременности и выбрать оптимальный и безопасный для здоровья женщины способ родоразрешения.
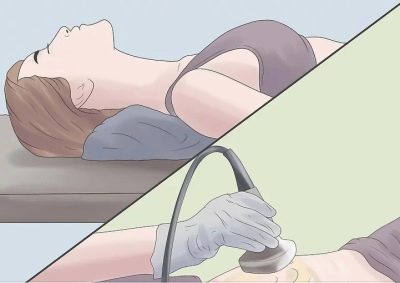
Значительно больше диагностической информации могут дать такие методы, как рентгенография и МРТ. Но беременным по понятным причинам их не назначают. Такие способы диагностики широко применяют после родов, если симптомы симфизита не исчезают или имеется подозрение на состоявшийся разрыв сочленения.
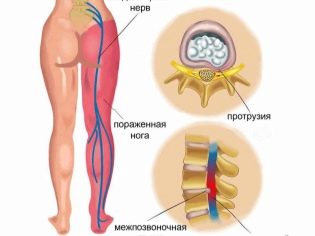
В процессе диагностики у беременных врачу важно отличить симфизит от некоторых других патологий, похожих по своим проявлениям. Боли в области лобка могут быть вызваны проблемами с седалищным нервом (ишиалгией), болями в позвоночнике (люмбаго), инфекциями мочеполовой системы, а также туберкулезными поражениями костей
Как лечить симфизит?
Как правило, симфизиопатия, развивающаяся при беременности, примерно через 5 месяцев после родов исчезает самостоятельно. В некоторых случаях боли проявляются дольше – до года. В такой ситуации лечение не требуется – все нормализуется постепенно само собой. А при разрыве лонного симфиза терапия зависит от его степени.
Как лечить симфизиопатию у беременных?
Чтобы облегчить неприятные признаки при расхождении симфиза, нужно следовать таким рекомендациям:
- стараться ограничить период сидения на одном месте, продолжительность ходьбы, подъемов и спусков по лестнице;
- потреблять продукты, содержащие много кальция, иногда нужно пить препараты кальция; однако применение добавок врач должен четко контролировать, ведь слишком большое количество кальция вредно для развивающегося плода, в особенности в третьем триместре; не рекомендуется применять препараты кальция в несколько последних недель перед родами;
- равномерно распределять массу тела в неподвижной позе – сидя или стоя;
- контролировать вес, ведь при излишней массе тела усиливается нагрузка на связки и суставы, вследствие чего проявляется боль;
- примерно с 26-28 недели следует носить специальный дородовой бандаж, который поможет снизить давление на симфиз и уменьшить болевые ощущения.
Процесс лечения обязательно контролирует гинеколог, а также ортопед-травматолог. В некоторых случаях пациентке может потребоваться консультация невролога и физиотерапевта.
Какие упражнения помогут уменьшить боль?
Будущая мама может выполнять специальный комплекс упражнений, помогающий снизить выраженность неприятных ощущений.
Поднятие таза
Нужно лечь и согнуть в коленях ноги. Потом медленно поднимать таз, фиксируя его в верхней точке. После этого таз опускают. Упражнение нужно повторить несколько раз.
Поза кошки
Выпрямлять спину и плечи, стоя на коленях и локтях. Выгибать спину дугой, напрягая мышцы живота и опуская голову вниз. Повторить несколько раз.
Упражнения Кегеля
Чтобы правильно выполнить это упражнение, нужно имитировать задержку и освобождение мочи. Упражнения Кегля эффективно укрепляют мышцы тазового дна, снижают нестабильность таза, снимают нагрузку.
Все эти упражнения можно выполнять, если в процессе женщина не чувствует боли, и при этом нет противопоказаний.
Как лечить симфизиолиз после родов
Для облегчения состояния после рождения малыша предпринимают ряд методов.
Бандажи
Нужно носить специальный бандаж, который захватывает вертелы бедренных костей. Он поможет не только уменьшить боль, но и уменьшить риск дальнейшего расхождения. Бандаж поможет ускорить процесс срастания симфиза.
Обезболивание
Чтобы снять боль, применяют нестероидные противовоспалительные средства (НПВС). Можно использовать Ибупрофен, Парацетамол и другие средства. Но такие средства применяют, только если боль сильная и продолжительная
Важно учесть, что длительное и бесконтрольное применение таких средств может спровоцировать развитие язвы желудка, плохо повлиять на печень. Кормящие мамы должны перед применением таких средств посоветоваться с врачом, так как некоторые обезболивающие при лактации пить нельзя
Физиотерапия
Чтобы активизировать зарастание симфиза, применяют магнитотерапию и другие разновидности физиотерапии. Однако такие методы эффективны при условии постельного режима и фиксации костей таза.
Щадящий режим
Если кости разошлись несильно, достаточно всего лишь снизить физическую нагрузку, использовать трость или другие средства.
Постельный режим
При расхождении тяжелой степени необходимо придерживаться строгого постельного режима. Ускорить процесс срастания поможет специальный гамак, оснащенный грузиками, подвешенными крест-накрест. Такое приспособление постепенно сводит лонные кости.
Управляемый тазовый пояс
Чтобы усилить действие гамака, применяют специальный тазовый пояс с несколькими ремнями, за которые цепляют грузики. Так можно регулировать натяжение разных частей пояса, и срастание разрыва ускоряется.
Оперативное лечение
Если вовремя не было проведено лечение, и женщина продолжает чувствовать боль и ограничивать движения из-за разрыва, проводят оперативное вмешательство. Чтобы восстановить целостность таза, при хирургическом вмешательстве применяют стержни, материалы из пластика.
Профилактика симфизита
Лучшей профилактикой симфизита является полноценное и сбалансированное питание. Подробнее о нем читайте в книге Секреты правильного питания для будущей мамы>>>
- Прием дополнительных витаминов должен быть только на основании клинического анализа крови;
- Бывает такое, что в организме нарушен калициево-фосфорный обмен, что мешает организму усваивать кальций в необходимых количествах из продуктов питания;
- В этом случае можно посетить врача-гомеопата, который поможет скорректировать данное нарушение. Гомеопатия безопасна при беременности.
Расскажу личный опыт.
Начиная со второй беременности, примерно с 20-ой недели беременности, у меня жутко начинал болеть лобок.
После каждой прогулки или нагрузки по дому, хотелось лечь и лежать. К концу беременности больно было даже переворачиваться с одного бока на другой во время сна.
Все это – признаки симфизита.
Важно не паниковать, если врач ставит подобный диагноз, но обязательно на очередном УЗИ попросить врача-диагноста замерить расстояние симфиза, чтобы понять, каким является расхождение. Несмотря на сильные боли у меня расхождение было небольшим
т.е. ваши ощущения не являются маркером тяжести состояния
Несмотря на сильные боли у меня расхождение было небольшим. т.е. ваши ощущения не являются маркером тяжести состояния.
По анализу крови кальций у меня был в норме.
- Во время беременности, помимо наблюдения в женской консультации, я наблюдалась и у частной акушерки, которая очень плотно занималась моим питанием и мы пытались скорректировать боли через питание;
- Каждую неделю мне было сказано варить холодец и потреблять этот природный желатин, чтобы связки были более прочными. Так я и делала. Состояние не сильно, но улучшилось;
- Помимо этого, на длительные прогулки обязательно надевала бандаж, чтобы снизить нагрузку на лобковые кости.
Рожала сама, никто про кесарево даже и не говорил.
В третью беременность состояние было аналогичное, я к нему была уже морально готова, поэтому относилась, как к неизбежной ситуации – видимо просто мой организм склонен к такому течению беременности.
Особое внимание стоит уделять подготовке к родам: тренировать правильное дыхание, не тужиться в родах раньше времени, тужиться правильно, чтобы нагрузка на симфиз была адекватной. Про эти моменты я рассказываю в интернет-курсе Легкие роды: как родить без разрывов и защитить младенца от родовых травм>>>
Про эти моменты я рассказываю в интернет-курсе Легкие роды: как родить без разрывов и защитить младенца от родовых травм>>>
Также очень важно после родов поберечь себя:
- Гормон релаксин уходит из организма постепенно, поэтому первые 10 дней старайтесь максимальное количество времени проводить на постельном режиме, чтобы слабые связки не повредились;
- Потихоньку увеличивайте нагрузку. Если чувствуете, что во время ходьбы или ношения ребенка на руках, появляются неприятные ощущения в лобковой области – купите бандаж или подпоясывайте под животом плотным платком;
- Также обязательно во время беременности сходите к остеопату и сразу договоритесь с ним о приеме после 40 дней после родов. Он поправит вам все мышцы и связки, чтобы тело быстрее пришло в норму.
Что еще может вам помочь, чтобы замедлить прогрессирование симфизита:
- Смена положения тела. Для того, чтобы кровь в малом тазу не застаивалась, нельзя долго сидеть перед компьютером или перед телевизором. Время от времени нужно вставать, можно сделать пару несложных упражнений;
- В третьем триместре необходимо носить специальный бандаж, который снизит нагрузку на тазовые кости;
- По возможности, реже поднимайтесь по лестнице;
- Все движения должны быть плавными, как при ходьбе, так и при смене положения тела;
- Следите за питанием, в рационе должно быть достаточно витаминов и полезных веществ. Но также не следует допускать чрезмерный набор веса;
- Во время отдыха поднимайте ноги, подкладывайте небольшую подушку под ягодицы, чтобы таз был немного приподнят.
Как видите, заболевание приносит много неудобства во время беременности, но все можно пережить и родить самой.
Поэтому, положительный настрой – наше все!
- Судороги в ногах при беременности
- Боли в ногах при беременности
- Молочница при беременности
Боль в лобке при беременности
Чаще всего боль в лобке развивается во второй половине беременности. Симфизиопатия при беременности часто обусловлена расхождением лонного сочленения и симфизитом. И в том, и в другом случае патологический процесс протекает с развитием воспалительной реакции, но с одной разницей. В первом случае отмечается повышенная подвижность в лонном сочленении, а во втором – её ограничение.
Расхождение лонного сочленения при беременности
Причины расхождения лонного сочленения до настоящего времени недостаточно изучены. Некоторые специалисты указывают на генетическую предрасположенность к данной патологии, а именно, на врождённую слабость связочного аппарата или на гипоплазию соединительной ткани. При данном состоянии весь связочный аппарат человека очень эластичный, что проявляется повышенной подвижностью анатомических структур в местах их сочленений относительно друг друга. Для данной патологии характерны гипермобильность позвонков, нарушение осанки и прикуса, плоскостопие и расширение вен. Конечно, это не означает, что у одного пациента будет весь набор этих признаков.
Под действием гормона второй половины беременности (релаксина) происходит ещё большее размягчение соединительнотканного аппарата таза и, как следствие, расхождение лонного сочленения.
Однако большинство авторов сходятся во мнении, что причина здесь кроется в недостаточном содержании кальция в организме беременной женщины. К счастью, расхождение лонного сочленения встречается редко, а вот недостаток кальция достаточно часто. Некоторые авторы указывают на взаимосвязь патологии мочеполовой системы, а именно, хронического пиелонефрита, с развитием расхождения лонного сочленения. Во время беременности почки находятся в «зажатом» состоянии, испытывая при этом большую функциональную нагрузку. Такое состояние может сопровождаться повышенным выведением кальция и белка с мочой, что может способствовать ослаблению связочного аппарата лонного сочленения и его расхождению.
Диагностика расхождения лонного сочленения осуществляется с помощью УЗИ.
Симфизит при беременности
В 40% случаев симфизиопатия при беременности протекает без УЗИ-признаков расхождения лонного сочленения. В этом случае, вероятнее всего, причиной боли в лобке при беременности является симфизит на фоне ограничения подвижности в лонном сочленении из-за компрессии или скрученности.