Блуждающая селезенка
Содержание:
- Народная медицина в борьбе с заболеваниями селезенки
- Как лечить селезенку
- Резюме
- Дыхательная гимнастика при заболеваниях селезенки
- Гиперспленизм
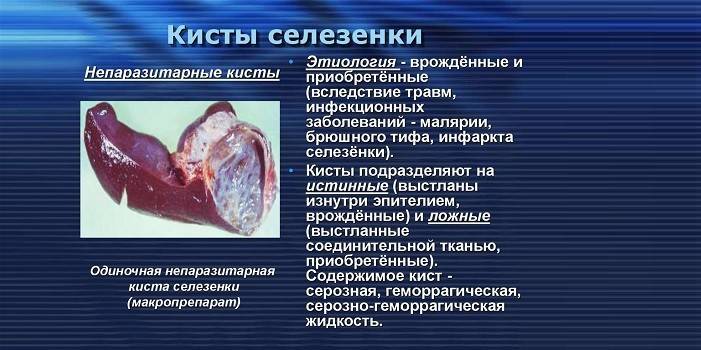
- Расположение селезенки. Фото рисунок человека
- Причины и факторы риска
- Прогноз
- Диагностика
- Причины появления болезней
- Почему болит селезенка, где она болит: причины боли, какие болезни могут быть?
- Анатомия.
- Болезни селезенки
- Функциональное значение
- Диагностика
- Абсцесс и воспаление
- Как заподозрить патологию
- Лечение патологии селезенки
- Прогноз и профилактика
- Диагностика
- Спленомегалия
Народная медицина в борьбе с заболеваниями селезенки
Для достижения быстрого положительного результата во время лечения можно использовать не только медикаментозные препараты, но и народные средства. Вместо обычного чая рекомендуется пить домашние морсы из яблок или клюквы, облепиховый чай или цикорий.
Настой на основе пастушьей сумки
Одним из эффективных народных средств является настой из пастушьей сумки:
- Соединить 1 ч. л. травы и 250 мл кипятка.
- Оставить на 20 минут.
Процедить и принимать средство в остуженном виде в течении дня, разделив на 5 приемов.
Настой из зверобоя и ромашки
Если селезенка болит и увеличена в размере, можно приготовить настой на основе зверобоя и ромашки:
- Взять по 20 г обоих компонентов и заварить в стакане с кипятком.
- Настаивать 30 минут.
- Отфильтровать и перелить в емкость из стекла.
Пить по 30 мл трижды в день.
Травяной отвар
Знахари рекомендуют при боли селезенки принимать отвар на основе череды, цветов фиалки, крапивы и земляничных листьев. Для его приготовления следует выполнить такие действия:
- Смешать в равном количестве все ингредиенты.
- Взять 50 г смеси и залить 500 мл кипятка.
- Настаивать не менее 1 ч.
- Принимать готовое средство 3 раза в день.
Применение изюма
Одним из старых терапевтических методов является использование изюма. Достаточно добавить в 200 мл виноградного уксуса 2 ст. л. изюма и оставить на 12 ч. Утром натощак съесть ягоды, после чего выпить 25 мл настойки. Такое средство способствует устранению опухоли и останавливает кровотечения.

Если вы почувствовали боль и дискомфорт в области селезенки, попробуйте воспользоваться средствами народной медицины для улучшения состояния
Редька и хрен
При боли селезенки у взрослых хорошо помогает средство на основе редьки и хрена. Для его приготовления необходимо придерживаться такой схемы:
- Вырезать сердцевину из 1 крупной редьки.
- Заполнить пустоту измельченным на терке хреном.
- Залить медом.
- Поставить запекаться в духовку.
Полученное средство следует съедать по 100 г утром и вечером. Курс лечения должен длиться не менее 10 дней.
Мазь из меда
Для лечения селезенки у взрослых людей и у малышей можно применять мазь на основе меда. Для ее приготовления потребуется:
- Взять в равных пропорциях перетертый имбирь, мед и топленое масло.
- Нанести полученную смесь на больное место.
- Оставить на 2 ч.
Хранить средство следует в темном месте.
Настойка из шишек хмеля
Для снятия воспалительного процесса и боли в селезенке полезно принимать настойку из шишек хмеля. Достаточно смешать 100 г шишек со стаканом спирта и настаивать средство 7 дней. Настойку принимать по 30 капель каждый день.
После лечения, в период ремиссии заболевания, следует придерживаться профилактических мер предосторожности
Как лечить селезенку
При вторичном сплените устраняется основная болезнь. Если нет сильного нагноения, врач назначает диету, лекарства. Как дополнение к основной схеме используются средства народной медицины, гомеопатия.
Медикаментозная терапия
Когда селезенка не в порядке, ее функции на себя частично берет печень. Лекарства могут ее перегрузить, поэтому назначать их должен врач.
Восстановить ткани помогают витамины группы В (особенно В2, В6), которые пьют месячным курсом или дольше. При бактериальной и вирусной инфекции нужны иммуномодуляторы: Интерферон, Виферон. Эти препараты поддерживают защитные силы организма. Другие лекарства для селезенки:
- Антибиотики широкого спектра действия (Эритромицин, Цефотаксим, Цефазолин) – при бактериальной природе заболевания для уничтожения возбудителя, снятия воспаления.
- Жаропонижающие (Парацетамол) – для снижения температуры выше 38,5 градусов.
- НПВС – нестероидные противовоспалительные средства Ибупрофен, Нимесулид, Кеторол – для устранения сильных болей.
- Ферментные препараты (Мезим, Креон) – для восстановления процесса пищеварения, когда неправильно работают поджелудочная железа и печень.

Хирургическое вмешательство
Операция нужна, если лечение селезенки медикаментами не дало результата.
Если возникло нагноение, его дренируют: вводят иглу, через которую удаляют патологические массы и вводят лекарство. Процедура безопасна, но применяют ее на абсцессах величиной до 5 см. Другие виды операций:
- Удаление новообразования – часто выполняют лапароскопическим методом (через прокол брюшной стенки). Так проводят лечение кист, операбельных опухолей. Операция малотравматичная, имеет короткий реабилитационный период, но дорогая: 70000-120000 р.
- Резекция селезенки – часть органа удаляют при доброкачественных опухолях, травмах, кистах. Лапароскопический способ удаления селезенки менее болезненный, чем традиционный метод. Его применение снизит частоту послеоперационных осложнений, уменьшит послеоперационный период и улучшит качество жизни пациентов.
- Спленэктомия – удаление селезенки проводится при ее разрыве, множественных нагноениях, раковых опухолях. Такая операция может спасти пациента при воспалении брюшины, но опасна снижением иммунитета и изменением состава крови.
Резюме
Селезенка — это лимфатический орган, который выполняет ценную функцию фильтрации крови. Хотя это важный орган, его можно устранить, когда это необходимо, без причинения смерти. Это происходит потому, что другие органы, такие как печень и костный мозг, могут выполнять функции фильтрации в организме. Может потребоваться удаление селезенки, если она повреждена или увеличена. Увеличенная селезенка может возникать по нескольким причинам. Бактериальные и вирусные инфекции, повышенное давление в селезеночной вене, непроходимость вен и рак могут увеличить селезенку. Аномальные клетки также могут вызывать увеличение селезенки, блокируя кровеносные сосуды селезенки, уменьшая кровообращение и способствуя отеку. Селезенка, которая повреждена или увеличена, может сломаться.
Дыхательная гимнастика при заболеваниях селезенки
Практически при всех заболеваниях селезенки больным рекомендуют покой, поэтому, к сожалению, такой метод лечения, как ЛФК, не применяется. Но существует несколько дыхательных упражнений, которые облегчают состояние и способствуют быстрейшему выздоровлению.
Упражнение 1. Исходное положение – лежа на спине, ноги согнуты в коленях, руки – под головой. Дышать так, чтобы двигалась брюшная стенка (это дыхание называется диафрагмальным), постепенно ускоряя ритм вдоха и выдоха. Сделать 10–20 дыхательных движений, пока не закружится голова.
Упражнение 2. Исходное положение – то же. Глубоко вдохнуть, а потом выдыхать воздух небольшими порциями, произнося слог «ча» и стараясь, чтобы при каждом выдохе резко двигалась брюшная стенка. На каждый вдох должно прийтись 3–4 выдоха. Повторить упражнение 3–8 раз.
Упражнение 3. Исходное положение – то же. Вдохнуть, втягивая живот, выдох свободный. Затем вдохнуть, выпячивая живот, выдох свободный. Сделать 6—12 вдохов, попеременно втягивая и выпячивая живот.
Упражнение 4. Исходное положение – то же, но упражнение можно выполнять и стоя, положив руки ладонями на живот. Быстро вдыхать одновременно носом и ртом, выпячивая живот. Сделать несколько вдохов, а потом один спокойный выдох. Начинать упражнение с 6—10 вдохов, постепенно увеличивая их количество до 40.
Упражнение 5. Исходное положение – то же. Вдыхать, одновременно делая зевательное движение, не открывая рта. После вдоха задержать дыхание на 3 секунды, потом свободно выдохнуть. Повторить упражнение 10–15 раз.
Упражнение 6. Исходное положение – то же, только руки упираются в бедра. Сделать глубокий вдох, выпятив живот, потом поднести руку ко рту и медленно выдохнуть на ладонь, сложив губы трубочкой. Следующий вдох сделать, втянув живот, выдохнуть так же, сменив руку. Повторить упражнение 6—10 раз.
Гиперспленизм
Другой причиной увеличения способен стать гиперспленизм, то есть повышенная функциональная активность органа. Обусловлена она может быть, например, первично изменениями со стороны системы крови или вторично при аутоиммунных и воспалительных изменениях. Однако следует помнить, что гиперспленизм может протекать и на фоне неизмененных параметров органа. Поэтому такой величине, как размер селезенки (норма указана выше) определяющей роли не отводится.
Если же говорить про уменьшение параметров органа в динамике, то основными причинами могут стать инфаркты на месте нарушения кровообращения, с формированием кист и деформаций на месте рубцовой ткани паренхимы. Таким образом, выполнение функции селезенки человека косвенно отражается через изменение габаритов органа.
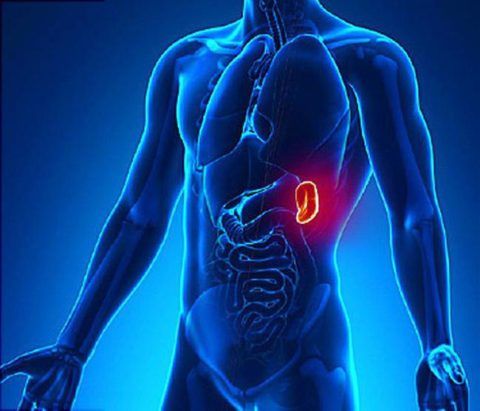
Расположение селезенки. Фото рисунок человека
Орган располагается за желудком в левом подреберьем. При помощи связок он соединяется с печенью, диафрагмой, толстой кишкой. Селезенка имеет форму кофейного зерна. Ее ширина составляет 60-90 мм, длина – 80-150 мм. Весит орган 150-200 гр. В зависимости от телосложения человека, она может находиться выше или ниже.
Расположение наглядно показано на изображении:
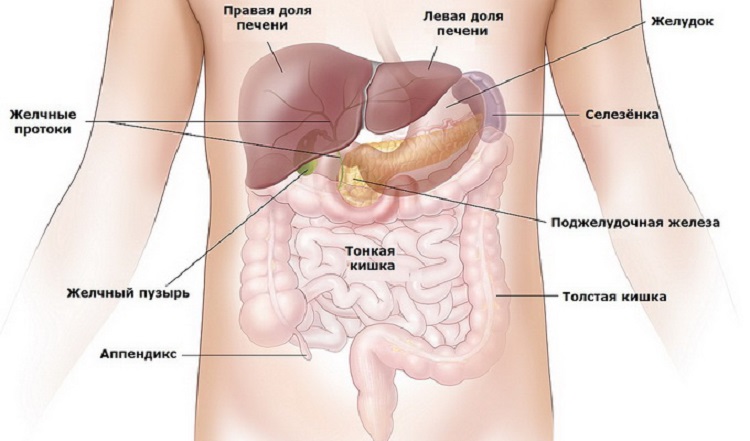
Прощупать селезенку невозможно, так как она располагается за 9-11 ребрами. Со всех сторон она покрыта тонкой брюшиной. Внутренний орган состоит из белой и красной пульпы. В первой накапливаются лимфоциты, а во второй тромбоциты и эритроциты.
Причины и факторы риска
Точная причина блуждания селезенки неизвестна. Исследователи подозревают, что в развитии расстройства играет роль несколько факторов (многофакторность).
Младенцы могут родиться с блуждающей селезенкой, которая может быть результатом дефекта в определенной области развивающегося эмбриона (мезогастрий дорсальный). Это область эмбриона, которая дает начало связкам, обычно удерживающих селезенку в верхнем левом углу живота. У пораженных детей может отсутствовать одна или все эти связки или, если они есть, связки расположены неправильно. Симптомы обычно развиваются из-за неправильного положения селезенки внизу живота или из-за аномального увеличения органа (спленомегалии).
Блуждающая селезенка может возникнуть в зрелом возрасте из-за несчастного случая или травмы, другого основного заболевания (например, заболевания соединительной ткани) или слабости (дряблости) связок, вызванного беременностью.
Прогноз
Прогноз определяют своевременность диагностики и лечения основного заболевания, а также его тяжесть. При правильной диагностике острые инфекционные заболевания вылечиваются и вместе с этим исчезает мегаспления. При хроническом миелоидном лейкозе, при котором орган достигает огромных размеров, прогноз зависит от возраста, количества бластных элементов и ответа на лечение. В целом лекарственные препараты (Иматиниб), позволяют увеличивать продолжительность жизни больных на много лет при значительном повышении качества ее. Пятилетняя выживаемость при хроническом миелоидном лейкозе при применении иматиниба наблюдается более, чем у 90% больных.
При тромбоцитопенической пурпуре при современном лечнии прогноз для жизни в большинстве случаев благоприятный. Исходами могут быть: выздоровление, ремиссия или хроническое рецидивирующее течение. В редких случаях возможен летальный исход в случае кровоизлияния в головной мозг.
При классической лимфоме Ходжкина считается излечением отсутствие признаков болезни в течение пяти лет после окончания лечения. При применении химиотерапии с лучевой терапией или без нее излечение наступает у 70-80% пациентов. Рецидив по истечению 5 лет происходит редко. К факторам риска рецидива относят: мужской пол, позднюю стадию, возраст старше 45 лет, а также низкий альбумин крови, анемию и лейкоцитоз. Больные, которые не достигли ремиссии после окончания лечения или имели рецидив в первый год, имеют неблагоприятный прогноз.
Диагностика
Самые первые и важные методы диагностики заболеваний селезенки — визуальный осмотр пациента, пальпация больного места, сбор анамнеза. В зависимости от тяжести состояния больного, могут назначаться:
- Рентген — позволяет увидеть увеличение размеров селезенки, желчного пузыря, желудка, надпочечника, почки. Перед процедурой в брюшную полость пациента вводится кислород для улучшения информативности исследования.
- Исследование образца органа, полученного путём проведения пункции. Метод используется крайне редко по причине сложности.
- Общий и биохимический анализы крови.
- Ультразвуковое исследование органов брюшной полости.
Сложность диагностики болезней селезенки возникает из-за близкого расположения этого органа с желчным пузырем.
Причины появления болезней
Практически все болезни селезенки характеризуются болями разной степени интенсивности. К самым частым и распространенным причинам болей в этом органе относятся следующие:
- Паразитарная инфекция. Часто бывает, что в организме человека находятся яйца гельминтов и других паразитов. Они находят себе зоны для размножения, и селезенка – не исключение. А так как у некоторых паразитов могут быть достаточно сильные челюсти, то ими они отщипывают части ткани органа. Из-за этого появляется боль и значительно ухудшается общее состояние человека.
- Опухоли разной степени злокачественности. Признаки развития этих процессов появляются не сразу, что, естественно, ухудшает условия диагностики таких заболеваний и их лечение.
- Закрытая или открытая травма.
- Нарушение кровоснабжения органа.
- Кисты.
Заболеваний органа много
Необходимо обращать внимание на такие симптомы:
- увеличение органа;
- боли разной интенсивности – от умеренных до сильных;
- гипертермия, то есть повышение температуры;
- утомляемость;
- понижение иммунитета.

Почему болит селезенка, где она болит: причины боли, какие болезни могут быть?
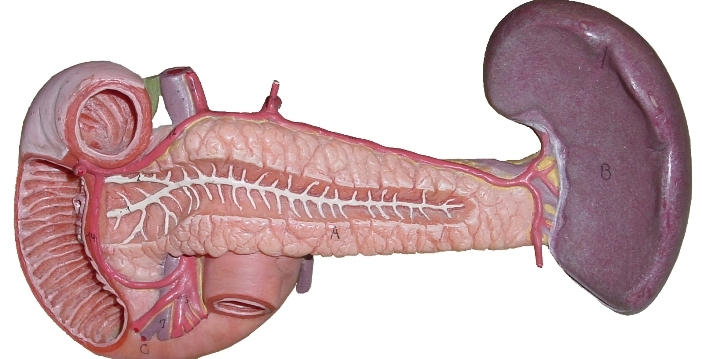
Селезенка человека
Селезенка, один из самых недооцененных органов человеческого организма. Многие думают, что это некий рудимент, без которого можно легко обойтись. На самом деле, селезенка – важный орган, отвечающий за обмен веществ. Одной из основных функций этого органа является кроветворение, то есть образование эритроцитов и лейкоцитов. Также селезенка является своеобразным фильтром, который очищает кровь от вирусов, бактерий, и способствует содержанию крепкого иммунитета организма.
Почему болит селезенка? Какие болезни могут быть? Существует несколько причин болей в селезенке:
- Первая причина банальная — это механическое повреждение. Чаще всего разрыв селезенки, является следствием перелома ребер с левой стороны туловища. Зачастую разрыв селезенки сопровождается обильным внутренним кровотечением, сильной болью и в некоторых случаях даже болевым шоком.
- Следующая причина — это паразиты. Один из самых распространенных – эхинококк. Обнаружить наличие паразитов сложно. На данный момент наиболее хорошие результаты в этом процессе показывают ультразвуковое и томографические исследования.
- Также данный орган могут поражать доброкачественные и злокачественные опухоли, определение которых на ранней стадии практически невозможно. Поэтому, при первых болях с левой стороны бока, следует немедленно обратиться к специалисту.
Основными симптомами проблем с селезенкой являются: пониженное давление, постоянная тошнота, а иногда и рвота, проблемы с дыханием. Где она болит?
- Часто селезенка дает о себе знать в виде сильной боли в области левого подреберья.
- Иногда боль распространяется вплоть до области лопатки.
Неудивительно, что орган, выполняющий такое количество функций, подвержен массе заболеваний. Селезенка не имеет болевых рецепторов, выявить проблемы с ней, можно только при полном обследовании специалистом. Поэтому при первом недомогании, сразу обращайтесь к врачу. В поликлинике проведут диагностику, а доктор назначит лечение.
Анатомия.
Селезенка состоит из нескольких типов ткани. Эмбрионально она происходит из среднего зародышевого листка – мезодермы. Некоторое количество исходных мезенхимных клеток сохраняется в селезенке всю жизнь, тогда как остальные превращаются в лимфоидные и ретикуло-эндотелиальные клетки. Пульпа (мякоть) селезенки состоит преимущественно из последних, а лимфоидные клетки группируются в лимфоидные образования, т.н. мальпигиевые тельца. Селезенка имеет обильное кровоснабжение, ее цвет – тускло-багровый. В дополнение к брюшине (серозной оболочке) она покрыта плотной эластичной фиброзной капсулой с примесью гладкомышечных волокон. Капсула продолжается в толщу органа в виде перекладин – трабекул, образующих остов селезенки и разделяющих ее на дольки. Селезенка непосредственно связана с системой воротной вены (несущей обогащенную питательными веществами кровь от желудочно-кишечного тракта к печени) и большим кругом кровообращения.
Болезни селезенки
Люди, лишившиеся органа в детстве, временно теряют способность противостоять вирусным инфекциям. У 4% встречается населения, т.е. его полное отсутствие. Это явление сопровождается всевозможными патологиями в развитии кровеносной системы. Заболевания селезенки разделяют на первичные и вторичные. Первичные встречаются у менее 15% пациентов и связаны с лейкозами, вирусными гепатитами, сибирской язвой и прочими инфекционными недугами. К вторичным заболеваниям относят:
- Инфаркт. Встречается у 80% госпитализированных пациентов, связан с лейкозом и недугами, нарушающими функциональность органов системы кроветворения.
- Воспаление. Связано с сильным инфекционной, вирусной либо инвазионной болезнью. Сопровождается накоплением гноя, из-за чего орган увеличивается в размерах.
- Абсцесс. Провоцируется пищевыми отравлениями, попаданием бактерий внутрь органа. 90% случаев недуга протекает без болей и проходит самостоятельно.
- Кисты. Провоцируют повреждение селезенки, мешая кровообращению внутри органа. Поддаются лечению с помощью лекарств.
Функциональное значение
Селезенка в организме ответственна за выполнение таких функций:
- Иммунная и кроветворная. Лимфопоэз — орган является главным источником образования циркулирующих лимфоцитов. Во внутриутробном периоде в ней образуются и эритроциты, и гранулоциты, к 9 месяцу вынашивания эти функции начинает выполнять костный мозг, а в селезенке запускаются процессы образования лимфоцитов и моноцитов. При ряде патологий в селезенке могут появляться очаги кроветворения. Кроме того, селезенка представляет собой фильтр для инородных частиц, простейших и бактерий. Также в ней продуцируются антитела.
- Фильтрационная и метаболическая. В селезенке происходит разрушение старых, а также поврежденных тромбоцитов и эритроцитов, остатки каких после распада попадают в клетки печени. То есть, селезенка посредством разрушения эритроцитов принимает участие в образовании желчи и в обмене железа.
- Депонирующая. В селезенке депонируется кровь, накапливаются тромбоциты — до трети всех тромбоцитов в организме.
Диагностика
Терапевт собирает жалобы, спрашивает пациента о хронических болезнях, выполняет осмотр. При сильном увеличении селезенки врач проводит ее пальпацию, чтобы узнать размеры, подвижность, плотность органа, характер боли. После этого назначаются:
- биохимический анализ крови – при воспалении повышена СОЭ (скорость оседания эритроцитов), снижен уровень лейкоцитов, тромбоцитов, гемоглобина;
- серологический анализ – при подозрении на паразитарную инфекцию это поможет определить возбудителя;
- проба Фрея – под кожу вводится адреналин, чтобы дифференцировать простое увеличение селезенки от опухолей;
- УЗИ органов брюшной полости – помогает увидеть структуру паренхимы (внутренней ткани), размеры и расположение селезенки, выявить новообразования;
- рентгенография – выполняется при избыточном газообразовании в кишечнике;
- МРТ (магнитно-резонансная томография) – процедура нужна для точной оценки стадии болезни селезенки, детального осмотра ее слоев, патологических изменений;
- диагностическая лапаротомия – во время осмотра врач берет образцы тканей на гистологическое и цитологическое исследование.
- Боль в левом боку внизу живота — какие патологии могут вызывать
- Последствия мононуклеоза у взрослых — симптомы и методы лечения
- Инфекционный мононуклеоз у детей и взрослых — диагностика и терапия
Абсцесс и воспаление
Абсцесс характеризуется очень яркими симптомами. С их появлением нужно без промедления обратиться к врачу: больной требует экстренной врачебной помощи. К признакам этого заболеваниям относятся:
- сильные боли в подреберной зоне слева, которые невозможно терпеть;
- высокая температура, иногда доходящая до опасных значений, лихорадка;
- увеличение селезенки;
- отсутствие аппетита;
- очень сильная тошнота;
- головокружение.
При появлении резкой боли с левой стороны необходимо срочно вызывать скорую помощь: поражение надо лечить как можно быстрее.
Воспаление органа может быть самостоятельной болезнью, однако чаще всего оно связано с другими патологическими явлениями в организме. Признаки воспаления следующие:
- очень резкие боли разлитого характера в животе: пациент не может определить их локализацию;
- рвота;
- незначительное повышение температуры тела;
- увеличение размеров селезенки;
- лихорадка, имеющая место в случае развития гнойного абсцесса;
- учащение пульса.
Как заподозрить патологию
Клинически изменения в органе отражаются на общем самочувствии появлением дополнительных ощущений в виде переполненности живота, болей в области его локализации при большом увеличении и давлении на окружающие органы с иррадиацией в спину.
Кроме того, дополнительными методами обследования, позволяющими контролировать состояние селезенки, можно считать общий анализ крови и визуализацию ее с помощью ультразвука или магнитно-резонансной томографии.
В лабораторном анализе при патологических изменениях характерно снижение концентрации всех клеточных ростков.
Кровенаполнение органа можно оценить с помощью проведения радиосцинтиграфии, отражающей степень активности селезенки по утилизации кровяных элементов.
Лечение патологии селезенки
Учитывая, что изменения со стороны данного органа возникают вторично на фоне ключевого патологического процесса, будь то инфекции, заболевания крови или печени, то и основная терапия должна быть направлена на патогенетические звенья того или иного нарушения.
Если же изменения в селезенке первичны, например, разрыв вследствие травмы, то прибегают к оперативному вмешательству. Применяют удаление всего органа – спленэктомию — из-за его анатомических и гистологических особенностей и сложностей, возникающих при ушивании паренхимы с возникновением кровотечения. Подобный метод используют и при чрезмерно интенсивной функции селезенки по разрушению эритроцитов, что проявляется у больного анемией, а иногда и панцитопенией.
Прогноз и профилактика
Если не устранить спленит, он может угрожать жизни больного разрывом селезенки, кровотечением. Прогноз зависит от причины воспаления, тактики лечения.
В других ситуациях прогноз более благоприятный: медикаментозное лечение заканчивается успешно. Профилактические меры для предотвращения заболевания:
- чаще вводить в рацион богатые железом продукты;
- делать легкий массаж левой части живота вращательными движениями;
- вести активный образ жизни;
- не носить тугие ремни на талии и тесную одежду;
- избегать переохлаждений;
- пить 2 л воды ежедневно;
- вовремя лечить заболевания органов брюшной полости.
Диагностика
С целью диагностирования добавочной селезенки принято использовать достаточно большой перечень методик исследования
Однако следует обратить внимание на то, что зачастую ее наличие обнаруживают во время проверки состояния других внутренних органов брюшной полости (зачастую, поджелудочной железы). И только после этого назначают полноценный осмотр самого образования
- Наиболее простой методикой в этом случае является ультразвуковое исследование селезенки. Подобный вариант относится к разряду безопасных и относительно дешевых процедур. Однако при ее проведении выявить «наросты» дополнительной дольки может быть достаточно сложно. К тому же, это не всегда удается, так как она может находиться за каким либо из органов или даже за пределами брюшной полости (что бывает очень редко).
- Также для определения нароста весьма эффективно используют компьютерную томограмму. А именно такую ее разновидность, как ангиография. Благодаря этой диагностической мере можно определить тип типичного для селезенки кровотока и выяснить локализацию дополнительной части селезенки. Особенно актуальна подобная процедура в том случае, если необходима операция по ее удалению.
- Еще с диагностической целью пациенту могут назначать проведение лапароскопии. Однако следует учесть тот факт, что подобное мероприятие относится к числу весьма неприятных и сложных для проведения. Это связано с тем, что в процессе исследования в организм человека вводят лапароскоп. И для этого специалисту необходимо миновать довольно большое количество внутренних органов.
- Также весьма распространенной процедурой в этом случае можно назвать сканирование селезенки при помощи меченых радиоизотопами тромбоцитов.
https://youtube.com/watch?v=zUxeU7XfjZg
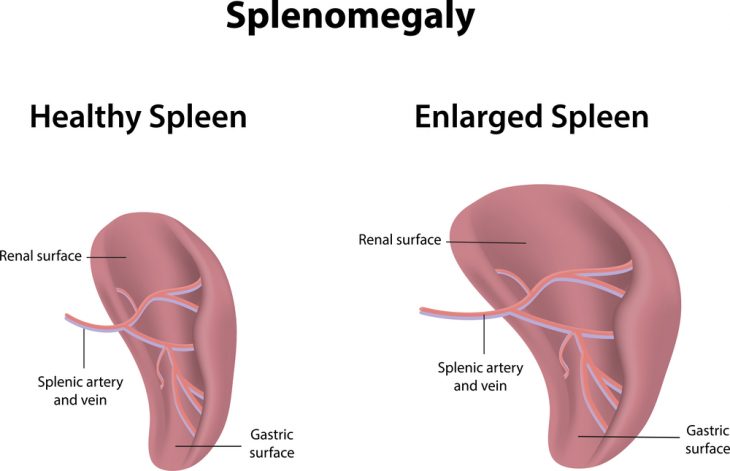
Спленомегалия
Если говорить про размер селезенки, норма его варьирует в зависимости от возраста и типа телосложения и в среднем достигает по длине 12 – 12,5 см, по ширине 6 — 8 см у взрослого.
Превышение указанных величин может говорить в пользу спленомегалии, обусловленной определенными патологическими процессами как в самом органе по типу кровоизлияний, абсцессов и подкапсульных разрывов, так и в организме в целом при инфекционном мононуклеозе, сепсисе и других серьезных заболеваниях.
И там, где находится селезенка, можно ее почувствовать пальпаторно в зависимости от степени ее гиперплазии. Иногда орган может спускаться в малый таз или вырастать до правых отделов брюшной полости.