Что такое ревакцинация
Содержание:
- Сроки и порядок вакцинации и ревакцинации
- Особые указания
- Нужна ли ревакцинация АКДС и зачем?
- Можно ли избежать прививки и не потерять работу?
- Я взрослый и у меня есть данные о моих детских прививках
- ? Какие прививки нужны взрослым по закону
- На сколько лет защищают прививки
- Какие еще анализы нужно сделать до вакцинации?
- Чем грозит отказ от иммунизации?
- Манту после БЦЖ
- Какие прививки требуют ревакцинации
- Зачем нужны прививки?
- Я студент
- Интервал между прививками
- Названия прививок для детей, входящих в Национальный календарь
- Противопоказания
Сроки и порядок вакцинации и ревакцинации
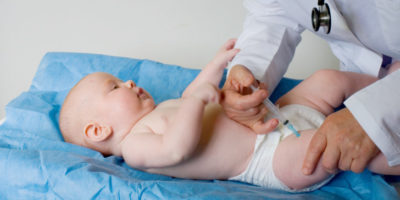
По Национальному календарю иммунопрофилактики РФ вакцинацию против столбняка, коклюша и дифтерии проводят в три месяца. От гемофильной инфекции прививают детей до пяти лет. Пентаксим разрешается использовать с двухмесячного возраста.
Для выработки у малыша стойкого иммунитета к опасным заболеваниям его прививают трижды:

- в 3 месяца;
- в 4,5 месяца;
- в полгода.
В некоторых случаях доктор может порекомендовать другие схемы. Например:
- первая прививка – в 2 месяца;
- вторая – в три;
- третья – в четыре.
Также возможна иммунизация по следующему графику:
- первая доза – в три месяца;
- вторая – в четыре;
- третья – в пять.
Иногда вакцинируют трехкратно с двух месяцев, соблюдая интервал между инъекциями, равный 60-62 дням.
Если по каким-либо причинам первая прививка не была сделана по графику, то Пентаксим применяется с учетом таких моментов:
- при иммунизации в 4-6 месяцев прививка вводится трехкратно в полной дозе;
- если первая доза введена в период 6-12 месяцев, то третий раз ХИБ-компонент не применяют;
- ребенку старше года первая прививка делается в полной дозе, а следующие две – без ХИБ-компонента;
- перерывы между инъекциями сохраняются и составляют 1,5 месяца.
 Вакцина Пентаксим
Вакцина Пентаксим
В любом случае при нарушении плана иммунизации доктор определяет оптимальную схему вакцинации, основываясь на инструкцию к применению препарата и Национальный календарь профилактических прививок РФ.
По утвержденному плану ревакцинацию Пентаксимом проводят однократно по достижению 1,5 лет.
Особые указания
Как расшифровывается АКДС?
У родителей маленьких детей, которые впервые сталкиваются с вакцинацией, довольно часто возникают вопросы “АКДС — это что?”. В международной номенклатуре вакцина известна под названием DTP. Расшифровка АКДС (DTP) достаточно проста: адсорбированная вакцина для профилактики Diphtheria (дифтерии), Tetanus (столбняка), Pertussis (коклюша).
Какие бывают вакцины и какая вакцины лучше?
Вакцина АКДС используется для профилактики дифтерии, коклюша и столбняка у детей моложе четырехлетнего возраста. На сегодняшний день в поликлиниках и прививочных центрах наряду с отечественным препаратом АКДС довольно часто используются более современные импортные вакцины.
Некоторые из них, как и АКДС, являются трехкомпонентными, другие же позволяют провести иммунизацию в том числе против полиомиелита, гемофильной инфекции и гепатита.
Так, например, препарат Пентаксим — это АКДС в комбинации с инактивированными вирусами полиомиелита (ИПВ) 1-3 типов и HIB-инфекции; Тетракок — это АКДС в комбинации с ИПВ; Тританрикс-HB — АКДС в комбинации с рекомбинантным поверхностным антигеном вируса гепатита B.
В качестве альтернативы АКДС врач может посоветовать родителям ребенка ввести зарегистрированный в стране, зарубежный аналог — например, Бубо-Кок, Тетракок или Инфанрикс.
Поскольку в составе АКДС коклюшный компонент присутствует в нерасщепленном виде (суспензия содержит инактивированные (убитые) клетки коклюшной палочки), препарат относится к категории цельноклеточных вакцин.
Нерасщепленные микробные клетки представляют собой целый набор чужеродных для организма ребенка веществ, поэтому реакция на АКДС-прививку нередко протекает достаточно бурно (как и на препарат Тетракок, который также является цельноклеточной вакциной).
В отличие от указанных средств, в вакцинах Инфанрикс и Пентаксим коклюшная составляющая представлена только лишь основными элементами (фрагментами) микробов Bordetella pertussis.
Иммунитет по напряженности эти препараты вызывают такой же, как и их цельноклеточные аналоги, однако, реакций дают значительно меньше.
Поэтому, если у родителей есть возможность выбора, какую лучше сделать прививку, — АКДС или Инфанрикс, АКДС или Пентаксим — предпочтение лучше отдать зарубежному препарату.
Дополнительные рекомендации к проведению вакцинации
Устойчивые симптомы аллергического заболевания не являются противопоказаниями к вакцинации. Инъекцию АКДС разрешается проводить на фоне соответствующей терапии.
Дети, вес которых при рождении не превышал 2 кг, при нормальном психомоторном и физическом развитии прививаются по стандартной схеме. Низкая масса тела не является основанием к отсрочке проведения иммунизации.
Запрещено вводить суспензию:
- из ампул с отсутствием маркировки;
- из ампул с нарушенной целостностью;
- если препарат просрочен или неправильно хранился;
- если препарат изменил физические свойства (если в нем появились неразвивающиеся хлопья или он изменил цвет).
Процедуру вакцинации (в том числе вскрытие ампул) проводят при строгом соблюдении правил асептики и антисептики. После вскрытия ампулы неиспользованный препарат должен быть утилизирован.
Введение вакцины должно быть зарегистрировано в установленных учетных формах с указанием даты введения, срока годности суспензии, номера серии, компании-производителя, особенностей реакции на введение.
Можно ли мочить место введения АКДС?
Когда ставят укол АКДС, родителей предупреждают, что какое-то время ребенка нельзя купать. На сайте доктора Комаровского написано, что воздерживаться от купания следует только лишь в день прививки (теоретически возможным считается занести ребенку инфекцию через ранку от укола), после чего ребенка купают в обычном режиме.
Если после вакцинации родители намочили место укола — это не страшно.
В случае повышения температуры купания заменяют обтираниями влажными салфетками.
Нужна ли ревакцинация АКДС и зачем?
Ревакцинация АКДС – обязательное мероприятие, необходимое для закрепления иммунной реакции. Соответственно, отсутствие своевременно проведенной процедуры способно ослабить стойкость выработанного иммунитета на возбудителя, результатом чего может стать повышение рисков инфицирования.
 Вакцина АКДС
Вакцина АКДС
Ревакцинация, проводимая в возрасте старше 4 лет, немного отличается от первичных прививок. Дело в том, что, преодолевая порог 4-летнего возраста, организм способен оказывать стойкое сопротивление возбудителям коклюша, поэтому надобность в проведении вакцинации от данного недуга отпадает сама собой. Подобное обстоятельство самым непосредственным образом влияет на состав прививки.
То есть вместо АКДС, включающей коклюшный компонент, во время ревакцинации применяют АДС или АДС-М, в составе которых данный ингредиент отсутствует. То есть человек получает необходимую защиту в виде прививки, но при меньшей нагрузке на иммунитет за счет отсутствия дополнительной составляющей.
Можно ли избежать прививки и не потерять работу?

Фото Дмитрий Куракин/Пресс-служба Минздрава России/ТАСС
Вакцинация от ковида должна быть исключительно добровольной, отметил Владимир Путин в ходе онлайн-совещания с членами правительства 11 августа.
«Понятие «принудительная вакцинация» законодательству неизвестно. В соответствии с положениями закона «Об иммунопрофилактике инфекционных болезней» (ФЗ № 157) граждане имеют право на отказ от профилактических прививок.
Но необходимо понимать, что отсутствие профилактических прививок влечет отказ в приеме граждан на работы или отстранение граждан от работ, выполнение которых связано с высоким риском заболевания инфекционными болезнями, – отметила в интервью «Милосердию.ru» Полина Габай, руководитель юридической компании «Факультет медицинского права». – Перечень таких работ утвержден постановлением правительства № 825».
Согласно этому документу, сотрудники образовательных учреждений, медицинских лабораторий, инфекционных отделений больниц и т.п. должны прививаться.
Перечень профилактических прививок, о которых идет речь в постановлении, утвержден приказом Минздрава № 125н, уточнила Полина Габай.
«Вакцинация от коронавирусной инфекции в нацкалендарь и календарь по эпидпоказаниям пока не внесена, поэтому полагаем, что отказ в приеме на работы или отстранение от работ, выполнение которых связано с высоким риском заболевания инфекционными болезнями, граждан, не привитых от коронавирусной инфекции, недопустим (по крайней мере до внесения соответствующих законодательных изменений)», – сказала она.
Можно ли считать наличие медицинских противопоказаний к вакцинации уважительной причиной, не позволяющей отстранять человека от работы, связанной с риском заражения, – вопрос дискуссионный.
Если толковать закон буквально, то нельзя. Однако немногочисленная судебная практика демонстрирует, что медицинские показания все же являются уважительной причиной для отказа от вакцинации, сказала Полина Габай.
«Существует огромное количество людей, которым никогда не ставят прививки, потому что у них есть медицинский отвод. Если работодатель требует, чтобы такой сотрудник сделал прививку, вопрос можно решить в суде», – отметила в интервью «Милосердию.ru» Юлия Стибикина, директор юридической компании «Стибикина и партнеры».
Я взрослый и у меня есть данные о моих детских прививках
Это идеальный вариант. Вам нужно просто сверить данные из вашего прививочного сертификата с тем, что должно быть по возрасту. А также вспомнить, не болели ли вы чем-то из вакциноуправляемых инфекций.

Какие могут быть отклонения?
-
Вы можете быть привиты от кори, краснухи и паротита только однократно. Двукратная вакцинация от кори появилась в национальном календаре только в 1996—1998 годах. В этот же период началась вакцинация от краснухи, но поголовную вакцинацию начали только в 2001 году. Так что если вы ей не болели, то вполне можете не иметь иммунитета.
-
Очень многие взрослые вообще не привиты от гепатита В, хотя риск заразиться этой инфекцией есть у всех слоев населения, вне зависимости от благосостояния. Это тоже сравнительно новая для нашей страны прививка, которая должна быть у всех.
-
Курс вакцинации любой из вакцин мог быть не закончен по разным причинам. Неплохо будет узнать эту причину и при отсутствии противопоказаний в настоящий момент закончить вакцинацию. При незавершенном курсе защита может быть неполной.
Пара слов о туберкулезе
Большинство взрослых в России привиты от туберкулеза 1 или 2 раза. В память об этом событии на левом плече у вас сохранились шрамы.
Во взрослом состоянии вакцинацию/ревакцинацию против туберкулеза не проводят. Даже если вы не были привиты в детстве. Только в исключительных случаях, например, если вы соберетесь работать в Красном Кресте в тесном контакте с больными туберкулезом. Для профилактики туберкулеза во взрослом состоянии необходимо регулярно (один раз в год) проходить флюорографическое исследование легких (ФЛГ). Не потому что требуют на работе, а потому что это ваше здоровье.
? Какие прививки нужны взрослым по закону
Большая часть прививок делается в детстве, и они дают длительный иммунитет, поэтому повторять их во взрослом возрасте не нужно. Взрослые россияне обычно ограничиваются сезонной вакцинацией от гриппа.
Всем совершеннолетним гражданам также положены прививки от дифтерии и столбняка (раз в 10 лет, первая – в 24 года), которые делают бесплатно в рамках национального календаря. Также взрослым рекомендуется сделать следующие прививки:
- от кори (при низких значениях антител, для неболевших и непривитых до 35 лет, взрослым до 55 лет из группы риска – если они работают в магазине или больнице);
- от краснухи (для неболевших женщин, планирующих беременность);
- от вирусного гепатита В (взрослым 18-55 лет, которых не прививали в детстве).
Взрослые по своему желанию могут сделать некоторые прививки, которые они пропустили в детстве по медицинским и прочим показаниями, либо если сведения о проводимой иммунизации не сохранились.
Ряд болезней считается неопасным во взрослом возрасте (например, коклюш), поэтому делать их нецелесообразно. Прививают от «детских» болезней только взрослых из группы риска с ослабленным иммунитетом. Другие же заболевания протекают у взрослых сложнее, чем у детей. Например, краснуха у беременных может привести к серьезным патологиям развития плода. Поэтому о целесообразности вакцинации нужно проконсультироваться с врачом.
В некоторых регионах граждане могут рассчитывать на дополнительные прививки при наличии эпидемических показаний. В их числе:
- бешенство – прививка полагается ветеринарам, охотникам, егерям;
- клещевой энцефалит – гражданам, проживающим в неблагополучных регионах;
- гепатит А – врачам, контактирующим с больными и некоторым другим;
- брюшной тиф – работающим в сфере коммунального хозяйства;
- пневмококковая инфекция – страдающим хроническими заболеваниями легких;
- менингококковая инфекция – проживающим в неблагополучных регионах, призывникам.
С полным перечнем дополнительных прививок можно ознакомиться в .
На сколько лет защищают прививки
Получается, вакцинация в детстве не защищает на всю жизнь?
Да, иммунитет после детской вакцинации со временем может снизиться или совсем исчезнуть. Некоторые вакцины способны защищать в течение многих десятков лет: например, против кори, краснухи, эпидемического паротита (свинки), ветряной оспы, гепатитов А и В, — но только в том случае, если человек получил вовремя все необходимые дозы и при этом без нарушения способа и места введения.
Кто в группе риска и кому важнее всего сделать прививки от детских инфекций?
Во-первых, это будущие родители. Нужно обязательно привиться против кори и краснухи перед планированием беременности, если иммунитет с детства не сохранился. Во время беременности женщине также нужно сделать прививку против гриппа, чтобы избежать дефектов развития плода и чтобы младенец был защищен в первые месяцы жизни.
Во-вторых, вакцинироваться обязательно тем, кто часто по роду профессии или семейным обстоятельствам общается с младенцем. Это необходимо, что защитить не только себя, но и ребенка, у которого еще может не быть нужной защиты.
Кроме того, в группе риска те, кто часто путешествуют. В непривычной среде можно столкнуться с новыми заболеваниями, от которых можно успешно защититься прививками.

Какие еще анализы нужно сделать до вакцинации?

Фото РФПИ и Центр имени Гамалеи/ТАСС
Добровольцы, участвовавшие в испытаниях вакцины центра «Вектор», помимо общего и биохимического анализа крови сдавали общий анализ мочи, делали ЭКГ, флюорографию, спирометрию и УЗИ.
Александр Полетаев советует также проводить скрининговое исследование для оценки общего состояния и резистентности организма (ЭЛИ-Висцеро-Тест).
«Микробы эволюционируют значительно быстрее человека. Вчера появился ВИЧ, сегодня SARS, MERS, COVID, завтра будет что-то еще. От всех возбудителей прививку не сделаешь.
Но есть другой выход. В разных странах от 60% до 90% людей, подхвативших коронавирус, не болеют. Вирус есть, а болезни нет. Значит, у них хорошая резистентность», – пояснил иммунолог.
«Если у человека все в порядке с иммунной системой, он и без вакцинации будет успешно противостоять инфекции, – сказал он. – А если резистентность понижена, то врачу строго индивидуально надо будет подобрать метод ее восстановления.
Это может быть восполнение дефицита витамина D, если он есть. Может быть, у пациента имеются проблемы с микробиомом. Ведь в организме, прежде всего в пищеварительной системе, живет огромное количество микроорганизмов, наших симбионтов. Когда состав микробиома нарушается, сильно страдает иммунитет. Врач может порекомендовать подходящие пре- и пробиотики».
«Количественно 85% иммунной системы – это ее часть, связанная с желудочно-кишечным трактом, – продолжил Александр Полетаев
– Поэтому очень важно разобраться с тем, что мы едим. Какие-то продукты могут не подходить человеку по антигенному составу, это называется пищевая непереносимость (не путать с ее частным проявлением – аллергией)
Выяснить, что именно не подходит, тоже можно с помощью анализов, которые назначают врачи».
В каких случаях вакцинация действительно необходима? «Если лисица вдруг набросилась на грибника, ему надо делать прививку от бешенства, – сказал иммунолог. – Если человек собирается в страну, где встречается вирус Эбола, то ему нужно вакцинироваться, потому что смертность от вируса Эбола достигает 70%, а не 0,5%, как от ковида. Если в регионе нехорошая эпидемиологическая обстановка по дифтерии, тоже понадобится прививка».
Чем грозит отказ от иммунизации?
«добровольное согласие на медицинское вмешательство»
Согласие или отказ от вакцинации следует подтверждать каждый раз перед новым уколом. В школе такую справку дают ученику для подписи у родителей.
Если взрослые решили от иммунизации отказаться, то сегодня законодательно (на 2018 год) вашему ребёнку не могут запретить ходить в школу.
В ФЗ об иммунопрофилактике уточнено, что непривитому ребёнку могут оказать в посещение садика или школы лишь в чрезвычайной ситуации, а именно, при возникновении массового инфицирования или при угрозе эпидемии. Взрослым следует понимать, что отказ от иммунизации угрожает жизни ребёнка.
Не стоит забывать, что чем больше детей привито сегодня, тем ниже риск возвращения страшных болезней. Изучайте информацию о современных вакцинах, особенно о болезнях, от которых они уберегут малыша, оцените состояние ребёнка. Принимайте решение индивидуально по каждой вакцинации.
Если есть сомнения – проконсультируйтесь у педиатра, которому доверяете. И помните, что ответственность лежит только на вас.
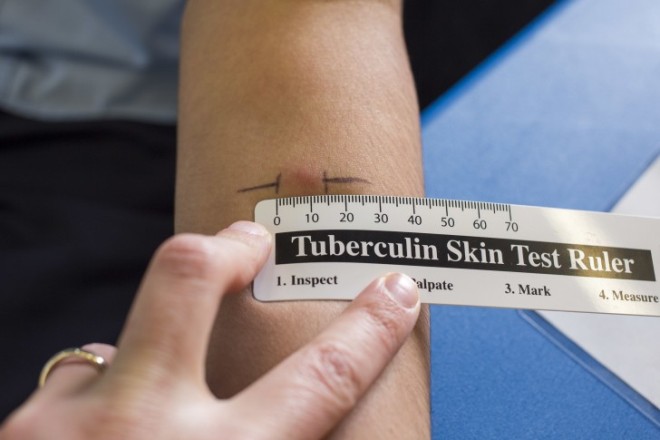
Манту после БЦЖ
После иммунизации от туберкулеза ребенку ежегодно проводят пробу — манту. Ее результаты позволяют судить о том, случилось ли инфицирование палочкой Коха. При положительной реакции манту ребенка тщательно обследуют.
Делают манту и без БЦЖ. Если ребенок не был привит от туберкулеза, то пробу для него проводят не один раз в год, а два. Каждые 6 месяцев необходимо обследовать малыша, чтобы исключить инфицирование палочкой Коха.
По той причине, что раньше пробы на туберкулез нельзя было мочить, сложился стереотип, что с манту ребенка нельзя купать. Также родители считают, что нельзя мочить прививку БЦЖ до полного заживления. Однако врачи не дают таких строгих ограничений. Не рекомендуется тереть место укола мочалкой, чесать и вскрывать папулу. Купать ребенка мочить место введения сыворотки не запрещено. После БЦЖ можно гулять и посещать сад или школу. Никаких строгих ограничений иммунизация против туберкулеза не вводит.
Какие прививки требуют ревакцинации
На сегодня создано большое количество прививок, которые начинают вводить еще в раннем возрасте.
- Первая вакцинация происходит в родильном доме, чтобы ребенок смог сразу выработать иммунитет к вирусу туберкулеза и гепатита В.
- Другие вакцины вводятся малышу в первый и второй год жизни по определенной схеме, прописанной в календаре прививок. Иногда на этапе вакцинации все и заканчивается.
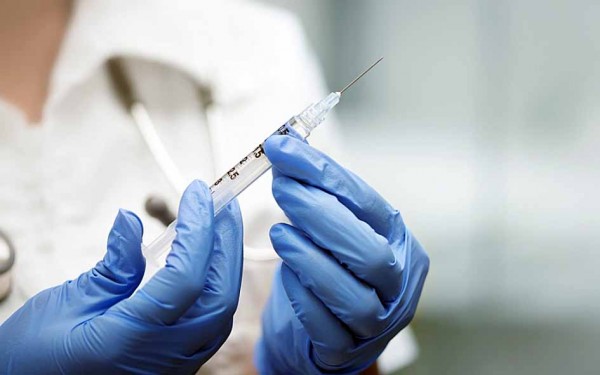
Но есть категории вирусов, которые могут навредить человеку значительно позже, когда агент исчерпает свой ресурс противостояния. Такое ослабление наступает неожиданно и не в подходящий момент.
Чтобы облегчить жизнь людей, медики проводят ревакцинацию. Ее сроки проведения высчитываются ото дня первой или последующей вакцинации. Это относится к следующим видам прививок:
- туберкулез (в исключительных случаях);
- АКДС;
- краснуха;
- паротит;
- корь;
- полиомиелит;
- гепатит В.
В остальных случаях достаточно введения препарата один раз, чтобы иммунитет сформировался на всю жизнь.
Зачем нужны прививки?
- после введения живой или инактивированной формы вакцины организм борется с возбудителем, лимфоциты активно защищают организм от вирусов и бактерий. Результат – выработка защитных белков-антител;
- на протяжении года, трёх, пяти и более лет организм «помнит» о прививке. При следующем контакте с вредоносной бактерией или опасным вирусом риск заболевания снижается практически до нуля или болезнь протекает в лёгкой форме;
- ревакцинация (повторное введение вакцины через определённый промежуток) усиливает защиту от конкретного возбудителя, вырабатывается длительный, стойкий иммунитет. Даже после тесного общения с больным человеком антитела легко распознают «знакомого» возбудителя, быстро нейтрализуют его, заболевание не развивается.
Я студент
Молодые взрослые, особенно проживающие в тесных коллективах (общежитиях или казармах), должны быть привиты по возрасту согласно национальному календарю. А также ежегодно проходить сезонную вакцинацию от гриппа и ревакцинацию от клещевого энцефалита, если живут в эндемичной зоне.
Сверх календаря можно провести вакцинацию от следующего списка заболеваний:
коклюш (даже если в детстве был привит или переболел, особенно если пропустили ревакцинацию от дифтерии и столбняка в 14 лет);
ВПЧ (если не был привит в подростковом возрасте);
ветряная оспа и гепатит А, если не болел и не привит.
Особое внимание стоит уделить менингококковой инфекции. Из-за изменения образа жизни подростки и молодые взрослые имеют повышенные риски столкновения с этой крайне неприятной бактерией
Кроме того, они могут стать ее источником для младших братьев и сестер и пожилых родственников, которые уязвимы для нее.
Интервал между прививками
Далее повторную прививку, закрепляющую результат, проводят через 2-3 года и через 7-8 лет после последней процедуры. Взрослым старше 24 лет ревакцинацию проводят каждые 10 лет.
Соблюдение временного интервала является важным моментом, поскольку перерыв между прививками позволяет иммунной системе выработать стойкую реакцию и сохранить способность организма сопротивляться возбудителю инфекции в течение длительного периода времени.
Нарушение интервалов допускается только с позволения врача, принявшего во внимание особенности организма проходящего вакцинацию человека.
Названия прививок для детей, входящих в Национальный календарь
Под Национальным календарем иммунопрофилактики понимают документ, утвержденный Министерством здравоохранения РФ, в котором приводится перечень прививок для детей и взрослых. На его основании осуществляется плановая вакцинация. Утвержден российский календарь 27.06.2001 приказом №229.
Детям с самого рождения и до 14-16 лет, в обязательном порядке делают прививки против заражения такими инфекционно-вирусными патологиями:
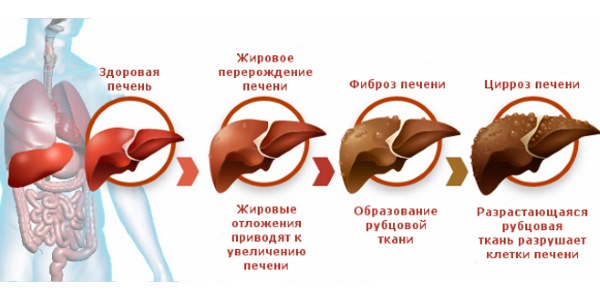
- гепатит типа В. Характеризуется острым воспалением печени, холестазом. У больного появляются признаки интоксикации. Без лечения патология может приводить к циррозу. Против гепатита прививают в первые сутки после появления малыша на свет. Затем ревакцинируют в 1, 6 месяцев;
- туберкулез. Инфекция локализуется в легких. Симптоматика представлена кашлем с мокротой, слабостью, болью за грудиной, резким похудением, ночной потливостью. Патология может осложняться легочным кровотечением, плевритом, приводить к смерти. Против туберкулеза вакцинируют на 3-7 день после рождения, а затем в 6-7 лет;
- корь. Остро протекающее высоко контагиозное вирусное заболевание. Характеризуется сыпью по телу, высокой температурой, воспалением слизистой глаз, горла, носа. Иногда болезнь приводит к стенозу гортани, кератиту, отиту, пневмонии, энцефалиту. От кори иммунизируют в год и в 6 лет;
- полиомиелит. Это вирусная болезнь, которая проявляется спинномозговым параличом. Патология приводит к инвалидизации, в ряде случаев заканчивается фатально. От полиомиелита делают вакцинацию в 3, 4,5, 6, 18 месяцев, 14 лет;
- коклюш. Представляет собой инфекционное заболевание. Проявляется кашлем с мокротой, жаром и признаками интоксикации. Против заражения коклюшными микробами иммунизируют в 3, 4,5, 6, 18 месяцев;
- эпидемический паротит. Это вирусная патология, характеризующаяся воспалением слюнных желез, высокой температурой. Болезнь представляет опасность для лиц мужского пола: переболевшие часто становятся бесплодными. От свинки прививают в 12 месяцев и в полгода;
- дифтерия. Острое инфекционное заболевание. Чаще палочка поражает глотку. Но воспалительный процесс может также протекать с некрозом слизистой глаза, половых органах, носа и гортани. Проявляется патология лихорадкой, затрудненным дыханием, увеличением шейных лимфоузлов, болью в горле. Может приводить к отиту, пневмонии, нефрозу, дыхательной или полиорганной недостаточности. Против дифтерии делают прививку в 3, 4, 5, 6, 18 месяцев, 6 и 14 лет;
- гемофильные болезни. В данную группу входят менингит, отит, пневмония и т.п. Для защиты от гемофильных патологий вакцинируют в 3, 4, 5, 6, 18 месяцев;
- столбняк. Очень опасная бактериальная болезнь. Главным признаком выступают судорожные припадки. Эффективных медикаментов для лечения данной патологии пока не найдено. При поражении возбудителем органов дыхания, заболевание заканчивается асфиксией и смертью. От столбняка прививают в 3, 4, 5, 6, 18 месяцев, 6 и 14 лет;
- краснуха. Инфекционная патология, характеризующаяся сыпью по телу, высокой температурой. Особенно опасна для беременных: может вызывать врожденные пороки плода. Против краснухи проводят иммунопрофилактику в 12 месяцев и 6 лет;
- грипп. Вирусное заболевание, которое может давать осложнения на разные органы и системы. Прививки начинают делать детям с полугодовалого возраста.
Вакцинация формирует стойкий иммунитет у 85-100% привитых. Даже если человек, прошедший курс профилактики, заболеет, у него не возникнут осложнения.
Противопоказания
Введение вакцины, помимо формирования специфического иммунитета, может также обусловить развитие состояния аллергии. Введенные антигены в некоторых случаях могут привести к возникновению необычной реакции у ранее сенсибилизированных и вызывать обострение хронических процессов. Описаны осложнения, вызываемые и самими вакцинальными вирусами. Поэтому перед В. проводят медосмотр вакцинируемых для выявления противопоказаний и оценки здоровья, особенно детей. Противопоказания подразделяют на общие и частные, учитываемые при В. отдельными вакцинами, а также в зависимости от метода аппликации препарата.
Противопоказаниями к подкожной В. являются: острые инфекционные болезни, включая период реконвалесценции (в таких случаях прививки возможны не ранее чем через месяц, а перенесшим инфекционный гепатит — не ранее чем через 6 мес. после выздоровления); лихорадочное состояние; активные формы туберкулеза и туберкулезная интоксикация (дети в возрасте до 3 лет, инфицированные туберкулезом, вакцинируются при отсутствии клинических симптомов болезни в течение 6 мес.); аллергические состояния (бронхиальная астма, ревматизм в период обострения); острые кишечные и диспептические расстройства, язвенная болезнь желудка и двенадцатиперстной кишки; острые и хронические нефрозонефриты, пиурия; пороки сердца в период декомпенсации, состояние после инфаркта, эндокардита; болезни крови (лейкемия, гемофилия); гипертоническая болезнь; болезни печени; диабет; базедова болезнь; обширная мокнущая экзема и распространенные гнойничковые заболевания кожи; авитаминоз; заболевания, сопровождающиеся кахексией; вторая половина беременности.
Болевшим малярией в последние два года одновременно с прививкой назначается противорецидивное лечение.
Практически нет противопоказаний для В. против бешенства, натуральной оспы по эпид, показаниям.
Противопоказаниями к накожной и внутрикожной Вакцинации являются: острые инфекционные болезни до клинического выздоровления; тяжелые хрон, заболевания печени, почек и других внутренних органов; болезни, сопровождающиеся кахексией; активные формы туберкулеза; декомпенсированные пороки сердца; обширная мокнущая экзема и распространенные гнойничковые заболевания кожи; вторая половина беременности.
В. энтеральным методом протекает без реакции или сопровождается слабой реакцией. Поэтому учитываются следующие противопоказания: выраженные диспептические расстройства; упорное срыгивание; болезни, влияющие на общее состояние организма (пневмония, отит, пузырчатка и т. д.); родовая травма; недоношенность (вес ребенка менее 2 кг).
В. через нос не проводится при следующих заболеваниях: острые инфекционные и неинфекционные заболевания; активная форма туберкулеза; тяжелое расстройство кровообращения, поражения печени, почек, эндокринных желез; истощение, вызванное хрон, болезнью.
Часть перечисленных общих противопоказаний имеет временный характер. Для ограничения противопоказаний разрабатываются методы щадящей В. (предварительное введение разведенной вакцины, одновременное введение специфического гамма-глобулина и др.).