Пролежни
Содержание:
Профилактика пролежней
Конечно, лечить пролежни можно, но лучше будет не допускать их появления. Для некроза существует комплекс профилактических мероприятий, которые при правильном и своевременном выполнении помогут избежать возникновение язв.
Меры по предупреждению образования некрозов у тяжелобольного довольно просты. Необходимо каждые 2-3 часа менять позу, чтобы перераспределить давление на различные части тела. Эту же функцию может выполнять антипролежневый матрас. Кроме того, обязательно регулярно проводить смену нательного, постельного белья, следить за гигиеной больного.
Распространёнными средствами, применяемыми для профилактики пролежней, являются камфорный, нашатырный спирт и тальк. Они сушат кожу, предохраняя от опрелостей, которые переходят в эрозии. Защита от опрелостей главное в профилактике пролежней. Все эти меры являются обязательными при уходе за лежачим больным.
Профилактику следует проводить с первого дня заболевания и при появлении первых признаков отмирания мягких тканей.
Средства для равномерного распределения давления на тело
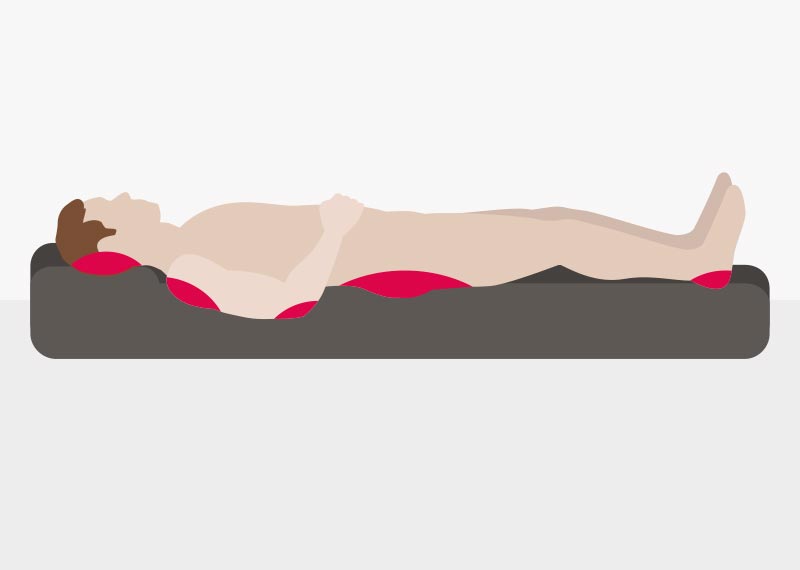
Если регулярное изменение положения больного для профилактики пролежней не достаточно, можно использовать дополнительные средства помогающие равномерно распределить давление на тело. Однако они не заменяют регулярную смену положения.
Можно воспользоваться следующими средствами:
- колодка из овечьей шерсти: исследования показывают, что овчина может предотвратить пролежни;
- специальные подушки, накладки и матрасы из пластика или геля;
- матрацы с переменным давлением.
Будь то накладки, гелевый матрас или овчина: профилактика зависит от самого человека. Например, может случиться так, что пациент находит овечью шерсть неудобной, потому что она выделяет много тепла. Кроме того, выбор колодки зависит от того, находится ли человек в инвалидной коляске или в кровати. Например, для больных в инвалидном кресле рекомендуем подушку от пролежней, которая разгружает ягодицы.
Людям лежащим, которые особенно подвержены риску пролежней, может быть полезна специальная противопролежневая система с матрасом переменного давления. Матрас разделен на несколько камер, которые попеременно надуваются воздухом. Система может определять положение пациента с помощью программного обеспечения и автоматически регулировать давление в различных воздушных камерах в местах высокого давления.
Таким образом, давление снова распределяется на другие части тела. Кроме того, система информирует лицо, осуществляющее уход за больным, о необходимости дополнительных восстановительных мер для предотвращения пролежней.
Общие меры по уходу за лежачими больными
Процесс ухода за больным необходимо грамотно организовать, перед каждой манипуляцией следует мыть руки:
Кожу больного несколько раз в день очищают мокрым полотенцем или специальными салфетками. После этого всю поверхность тщательно высушивают полотенцем, а затем смазывают антипролежневой мазью (Винилин, Бепантен)
Места образования пролежней массируют для улучшения циркуляции крови.
В случае недержания мочи или сильного потоотделения необходимо часто менять постельное белье и использовать диуретики от недержания.
После каждого приёма пищи постель осматривают на наличие крошек.
Грязное или мокрое бельё (как нательное, так и постельное) следует немедленно удалить и заменить на чистое.
При смене белья следует особое внимание уделять складками и швам. Они не должны касаться кожи пациента.
Для ежедневного очищения кожи потребуются 2 чистых полотенца, таз с тёплой водой и присыпка
Первое полотенца смачивают в воде, отжимают и начинают протирать кожу больного, уделяя особое внимание складкам и сгибам суставов. Обработку начинают с головы и шеи, по направлению к ногам
При обработке ступней и запястий каждый палец протирается отдельно.
Когда всё тело обработано, сухим полотенцем аккуратно высушивают кожу промокательными движениями. Тереть ни в коем случае нельзя. Все кожные складки посыпаются присыпкой во избежание возникновения опрелостей.
Медикаментозное лечение
Лечить глубокие пролежни крестца и других областей нужно достаточно интенсивно – это предотвратит опасные осложнения. Выполняя мероприятия в домашних условиях нужно в точности выполнять назначения врача, не изменяя периодичность обработки или дозировку лекарственных средств. Тяжелые пролежни характеризуются интенсивными, глубокими поражениями, и к ним принято причислять процесс на 3 и 4 стадии.
Терапия на 3-й стадии
Лечение глубоких пролежней на крестце и в иных зонах направлено на постоянное избавление раны от омертвевших образований и гнойного отделяемого, подсушивающих мероприятий и предохранение от чрезмерного иссушивания раневой поверхности. Обрабатывать глубокие пролежни нужно аккуратно и часто, помня о том, что некроз быстро перекинется на здоровые ткани, особенно если в них наблюдается изначально плохое кровоснабжение.
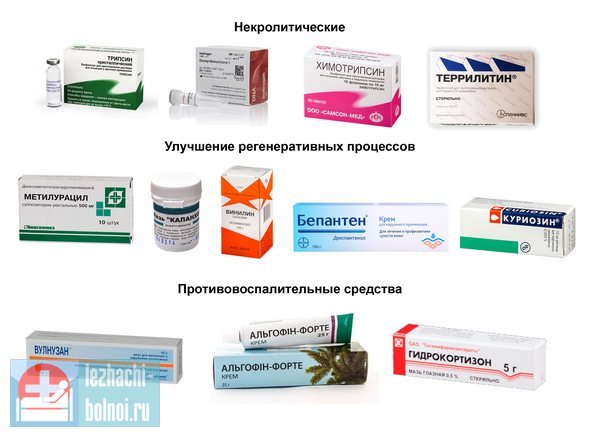
Лечить глубокие пролежни часто приходится, начиная с некрэктомии. Она проводится до момента появления кровотечения из капилляров здоровой ткани, с обязательным дренированием полостей с экссудатом. После этого проводится обработка с применением антисептиков и местных антибиотиков. Лечение в домашних условиях глубоких пролежней осуществляется с обязательным применением нескольких групп медикаментов.
| Некролитические |
|
| Улучшение регенеративных процессов |
|
| Средства, нормализующие местное кровообращение |
|
| Противовоспалительные средства |
|
Мероприятия на 4-й стадии
Эта стадия характеризуется появлением глубокого некротического процесса, частым присоединением осложнений. Практически обязательно затрагиваются окружающие мышцы, суставные капсулы и крупные трубчатые кости. Лечение глубоких пролежней с некрозом и гноем заключается в иссечении зоны некроза, постоянном удалении имеющегося отделяемого и активном увлажнении раны, которая начинает заживать.
Хирургически лечить глубокие пролежни в домашних условиях невозможно, поэтому люди госпитализируются в стационар. Хирург проведет иссечение омертвевших участков с максимальным «обереганием» тканей, сохранивших жизнеспособность. Лекарственная терапия аналогична той, что проводится при третьей степени заболевания.
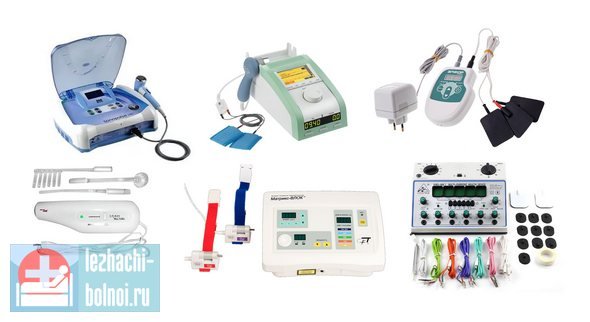
После того, как доктор обработал глубокие пролежни на ягодицах или других областях, назначается дополнительное физиотерапевтическое лечение. Оно позволяет качественно стимулировать репарацию тканей, предотвратить появление осложнений. Нужно выделить три основных эффекта такого подхода.
- Снижение количества микробов в месте поражения. Для этого применяется ультразвук, фонофорез или электрофорез с антибактериальными/антисептическими препаратами, УВЧ.
- Увеличение регенеративных способностей тканей – дарсонваль на здоровые ткани, окружающие глубокий пролежень, грязевые апликации, низкоинтенсивное лазерное облучение, электроаккупунктура.
- Стимуляция кровообращения и микроциркуляции – массаж здоровых областей.
Способы и приемы обработки
Обработка пролежней — это комплекс гигиенических, профилактических и лечебных действий, направленных на увлажнение, смягчение и повышение упругости отдельных участков кожи. Технология обработки определяется местом локализации, формой проявления некроза (сухая или гнойная), а также степенью поражения кожного покрова.
| № стадии | Проявление некроза | Что чаще всего назначают? |
| 1 | Изменение цвета кожи | мази Солкосерил и Актовегин |
| 2 | Малые и средние язвы | Хлоргексин, Солкосерил, Актовегин, специальные гидрогелевые повязки |
| 3 | Поражение тканей | Гидрокортизон, Пирикарбат , Бепантен, Трипсин |
| 4 | Поражение мышц, сухожилий, костей | Физиотерапевтические процедуры, хирургическое вмешательство |
Первая стадия
Процесс обработки пролежней на этой стадии довольно прост. Необходимо регулярно промывать кожу больного теплой водой, чтобы расширить сосуды, и повысить питание тканей. Чем обработать пролежни? Для улучшения кровообращения используют «Солкосерил» и «Актовегин», а для снятия воспаления — камфорный спирт или мазь «Ксероформ»
Важно при очистке не повредить кожу, запрещается массировать и давить поврежденные участи
Вторая (переходная) стадия
Чтобы удалить ороговевшие клеточки и скапливающийся гной, пораженные участки необходимо регулярно тщательно очищать. Для снятия воспалительного процесса применяют антибактериальные мази и накладывают антисептические повязки.
Третья стадия
На последних стадиях развития некроза необходим строгий контроль врача. На третьем этапе можно наблюдать резкое ухудшение состояния пораженных кожных покровов. Некроз распространяется на подкожную клетчатку и соединительные ткани. Процесс обработки подразумевает выполнение регулярных действий:
- промывание и очистка ран;
- нанесение противовоспалительных препаратов;
- использование лекарств и медицинских средств для улучшения кровообращения и регенерации тканей.
Четвертая стадия
Чем обрабатывать пролежни четвертой степени? На последней стадии практически невозможно определить границы пораженных участков. Во время обработки ран и пораженных участков кожи необходимо удалить все омертвевшие массы. Затем наложить ранозаживляющую или абсорбирующую повязку. Когда пораженные поверхности будут полноценно обработаны, на них можно наносить лекарственные препараты.
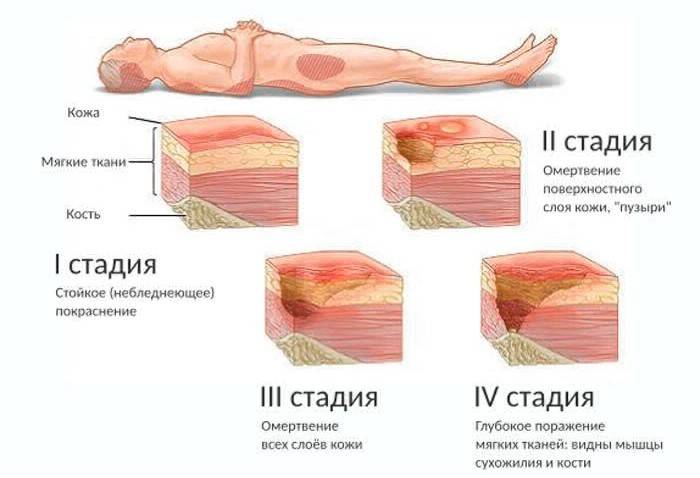
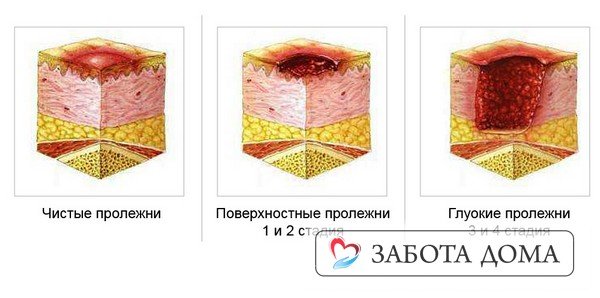
Стадии пролежней
Как сказано выше, пролежни образуются в тех местах, которые долго подвержены длительному давлению и процесс кровоснабжения в таких местах нарушен. Разделяют квалификацию пролежней, как правило, по степени поражения ими мягких тканей в глубину; так сказать, оценивают состояние пораженных тканей и их глубину.
Различают 4 стадии развития пролежней:
— Первая стадия пролежней характеризуется уплотнением тканей в месте пораженного участка и его гиперемией, может наблюдаться отечность. В этой стадии пролежни очень хорошо подвергаются антибактериальной терапии с применением ранозаживляющих лекарственных препаратов.
— Вторая стадия пролежней характеризуется образованием в области пораженных участков эрозий и язв. Но, на этапе этой стадии еще не происходит должного поражения ткани. Поражен исключительно верхний слой эпидермиса. Вторая стадия также удачно подлежит терапии и при хорошо подобранной и проведенной тактике возможно стойкое улучшение состояния у больного с пролежнями.
— Третья стадия пролежней характеризуется глубоко интенсивными поражениями тканей, которые находятся под кожным покровом. Происходит повреждение слоя подкожного, что, в итоге, приводит к необратимым некротическим поражениям. Эта стадия крайне тяжело поддается терапии.
— Четвертая стадия характеризуется чрезмерными повреждениями и некротическими изменениями мягких тканей, а также нарушением кровообращения в данных местах. Такие изменения могут привести, в конечном счете, к сильнейшей интоксикации всего организма и дальнейшему заражению крови (сепсису).
Клинические проявления пролежней у больного появляются на фоне главного, зачастую крайне тяжелого заболевания и зависят от разновидности патогенной микрофлоры и характера некроза. В первой стадии определяют умеренную локальную болезненность и незначительное чувство онемения. При травматизации спинного мозга, области некроза могут образоваться уже через сутки, в иных случаях переход пролежней во вторую стадию процесса протекает медленнее.
При развитии пролежней в виде сухого некроза состояние пациента особо не изменяется, потому как, интоксикация организма не сильно выражена. Мумифицированный пораженный участок заканчивается демаркационной линией, потому что сухой некроз не распространяется.
Другая клиническая картина может наблюдаться при появлении пролежней в виде влажного некроза. Из-под тканей некротического характера выделяется зловонное содержимое; в результате интенсивного размножения патогенной и гнилостной флоры начинает стремительно распространяться гнойно-некротический процесс. Появившаяся в результате этого декубитальная гангрена провоцирует развитие гнойно-резорбтивной лихорадки и выраженной интоксикации организма. Определяются подъем температуры тела до 40˚С, бред, угнетение сознания, озноб, тахикардия, поверхностное дыхание, снижение артериального давления, увеличение селезенки и печени, и пр. Тяжелейшая интоксикация сочетается с протеинурией, пиурией, анемией и прогрессирующей диспротеинемией. В крови выявляется значительное повышение лейкоцитов с нейтрофилезом со сдвигом влево, увеличение СОЭ.
Пролежни очень часто приводят к осложнениям. Самым серьезным и частым из них считается сепсис.
Из-за того, что не всегда представляется возможным определить только по внешнему виду, на какой конкретно стадии развития находится поражение кожных покровов и тканей, то для правильной постановки диагноза прибегают к таким методам, как культуральный метод и биопсия ткани из пролежня.
Мед и продукты пчеловодства
В народном лечении пролежней широко используются различные продукты жизнедеятельности пчел.

| Продукт | Свойства | Применение |
| Мед |
|
Лечение экземы, пролежней, ожогов, ран, псориаза, фурункулеза.Лечение и профилактика инфекционных заболеваний.Как общеукрепляющее средство. |
| Прополис |
|
Лечение туберкулеза кожи, заболеваний ЖКТ, зубов.Лечение экземы, гиперкератоза, грибковых заболеваний. |
| Воск |
|
Лечение ожогов, ран, пролежней, укрепление зубов и десен. |
| Маточное молочко |
|
Общеукрепляющее средство.Лечение гнойно-воспалительных заболеваний кожи, экзема, нейродермит, очаговое облысение. |
Мазь от пролежней с воском
Растительное масло в количестве 1 столовой ложки прокалить, затем охладить до 70 градусов. Добавить 2 столовые ложки животного жира (можно использовать топленое или сливочное масло), 100 грамм пчелиного воска и 10 грамм сосновой живицы. Размешать до консистенции мази, полученное средство хранить в прохладном месте, а перед использованием разогревать на водяной бане, пока не расплавиться воск.

Перед наложением мази рану очищают от некротического налета тампонами, смоченными в перекиси водорода, и подсушивают. Мазь наносят, покрывают пищевой пленкой и поверх укутывают теплой тканью. Через сутки снимают компресс, очищают рану (если нужно) и повторно наносят мазь. При первых признаках заживления язвы молодую кожу смазывают смягчающими средствами, а лечение мазью прекращают.
Средство на меду
Измельченный свежий картофель и мёд следует смешать в соотношении 1:1. Полученным составом пропитать марлевую повязку и сделать примочку на ночь. Такая смесь снимает боль и гиперемию, смягчает кожу, способствует регенерации тканей.

Прополис против пролежней
Прополис 10-15 грамм растопить и добавить 30 грамм растительного масла. Смесь перемешать, охладить и хранить в прохладном месте. Язвы следует протирать остывшей смесью не менее трех раз в сутки. Это помогает удалить гной и налет, хорошо стимулирует восстановление тканей.

Лечение пролежней: профессиональное и домашнее
Если появились пролежни, что делать решает врач. Обычно при отсутствии повреждений кожу обрабатывают более щадящими средствами, часто натуральными. При этом исключается массаж. Профилактика пролежней – вернее, их дальнейшего развития – направлена на улучшение ухода, грамотную работу с пациентом.
Когда пролежни начинают развиваться и есть повреждения покровов, рану несколько раз в день обрабатывают антисептическими средствами. Используется мазь от пролежней, гидрогелевые повязки и другие ранозаживляющие средства.
В запущенных случаях рану нужно очищать, что делает только профессионал. После этой процедуры врач расскажет, как лечить пролежни дальше, чтобы избежать инфицирования. На этом этапе нужны повязки, пропитанные специальными препаратами – просто мазь от пролежней уже не справится с задачей. Кроме того, пролежни у человека начинают выделять много жидкости, поэтому при наличии таких выделений используются еще и специальные впитывающие повязки.
Домашнее лечение
Многие спрашивают, как лечить пролежни в домашних условиях. Но тут есть один ответ: дома можно делать только то, что скажет врач после консультации
Особенно это важно на третьей или четвертой стадии пролежней, когда очень высоки риски осложнений. Народные средства от пролежней для лежачих больных могут быть не только неэффективными, но и опасными
Например, обработка пролежней при помощи нестерильных настоев, растворов и масел может вызвать заражение тканей.
Хорошее средство от пролежней стерильно, способствует заживлению ран, убивает бактерии, снимает неприятные ощущения. А грамотный уход за пролежнями – это 100% соблюдение всех рекомендаций врача.
Профилактика пролежней у лежачих больных
Чтобы не допустить появления таких поражений у лежачих больных, необходимо четко соблюдать алгоритм профилактики пролежней. Такой алгоритм соблюдают в больницах при уходе за лежачими пациентами. В домашних условиях все рекомендации также нужно выполнять.
Больного нужно ежедневно осматривать, и при малейших признаках появления таких поражений использовать любое средство против пролежней, чтобы не допустить развития этого процесса.
Если у человека нарушены функции органов малого таза, его нужно подмывать не реже двух раз в день и использовать специальные средства против пролежней для лежачих больных – прокладки, салфетки, простыни и др.
Важно проверять постель, чтобы на ней не было крошек, складок. Также на ней не должно быть пуговиц, рубцов, заплаток.
Нельзя допускать длительного контакта тела с мокрым бельем.
1-2 раза в день следует протирать места, где могут образоваться пролежни, камфорным спиртом.
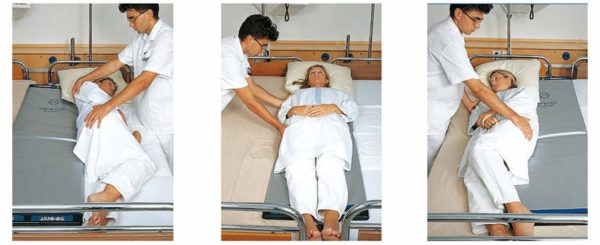
Больного следует переворачивать каждые 2 часа, меняя его положение тела.
Стоит проводить легкий массаж в местах, где могут сформироваться поражения.. Рекомендуется использовать специальные приспособления, позволяющие снизить риск развития таких поражений
Желательно применять специальный матрас от пролежней, который помогает улучшить самочувствие лежачих пациентов. К тому же матрас против пролежней для лежачих больных эффективно активизирует кровообращение и позволяет снять напряжение с мышц. Современный матрас против пролежней обеспечивает вентиляцию кожного покрова. Существуют ячеистые и баллонные матрасы для лежачих больных. Первые применяют с целью профилактики начальных стадий развития поражений, вторые – при тяжелых пролежнях. Как свидетельствуют отзывы, правильно подобранный матрас существенно улучшает самочувствие таких больных и предупреждает развитие пролежней. Купить в Москве и в других городах такое приспособление можно в аптеке или заказать на специализированных сайтах. Цена матраса от пролежней зависит от его разновидности
Рекомендуется использовать специальные приспособления, позволяющие снизить риск развития таких поражений. Желательно применять специальный матрас от пролежней, который помогает улучшить самочувствие лежачих пациентов. К тому же матрас против пролежней для лежачих больных эффективно активизирует кровообращение и позволяет снять напряжение с мышц. Современный матрас против пролежней обеспечивает вентиляцию кожного покрова. Существуют ячеистые и баллонные матрасы для лежачих больных. Первые применяют с целью профилактики начальных стадий развития поражений, вторые – при тяжелых пролежнях. Как свидетельствуют отзывы, правильно подобранный матрас существенно улучшает самочувствие таких больных и предупреждает развитие пролежней. Купить в Москве и в других городах такое приспособление можно в аптеке или заказать на специализированных сайтах. Цена матраса от пролежней зависит от его разновидности.
Еще одно полезное и более дешевое приспособление — круг от пролежней. Резиновый круг от пролежней также можно купить в аптеке. Подкладной круг используют, чтобы свести к минимуму трения и раздражение. Его размещают в области крестца, ягодиц, лопаток, делая это так, чтобы пораженное место было в середине. Используется также специальная подушка от пролежней. Такая подушка может иметь разную форму и применяется для профилактики и в процессе лечения.
Более подробно узнать о профилактике пролежней и рассмотреть картинки с соответствующими приспособлениями можно на сайте «Пролежни ру» и на других тематических ресурсах.
Народные средства
Использование народных средствдля лечения и обработки пролежней – довольно распространенная практика. Но эффективными они будут только в самом начале формирования таких кожных дефектов у лежачих больных. Для обеззараживания, очищения и ускорения процесса заживления таких ран рекомендуется применять:
- Каланхоэ. Свежесрезанный лист растения хорошо промыть и разрезать вдоль. Приложить внутренней стороной к пролежню и хорошо зафиксировать повязкой. Благодаря такому компрессу удается ускорить процесс выведения жидкости из раны, немного подсушить ее и стимулировать ее заживление. Процедура проводится при пролежнях 1-2 степени. Лучше всего ставить лист каланхоэ на ночь.
- Сок столетника. Из свежей травы данного растения отжать сок, обильно смазать им рану и закрыть ее стерильным бинтом. Использование этого народного средства возможно даже на поздних этапах развития пролежней.
- Картофельный крахмал. Это домашнее лекарство отлично подсушивает мокнущие участки раневой поверхности. К тому же использовать крахмал можно в качестве профилактического средства при наличии благоприятных для образования пролежней условий.
- Облепиховое масло. Продукт содержит всевозможные витамины, среди которых – токоферол, аскорбиновая кислота и ретинол. Под их влиянием нормализуется кровообращение, а также ускоряется процесс регенерации поврежденных тканей. Многие врачи, к слову, рекомендуют применять облепиховое масло в лечении пролежней 1-3 степеней тяжести.
- Эфирные масла. Для смазывания кожных повреждений используется смесь нескольких видов эфирных масел: чайного дерева, ромашкового, масла смирны. Их берут по 5 капель и смешивают с 12 каплями лавандового эфирного масла и 30 мл обычного растительного масла жожоба. Все ингредиенты тщательно перемешать и перелить в стеклянную емкость, которую нужно хранить в холодильнике. Используется лекарство следующим образом: на пролежни нужно капнуть по 2-6 капель масляной смеси и покрыть обработанный участок сухой стерильной марлей. Процедуру делать утром и вечером.
- Камфорный спирт. В равных соотношениях смешать камфорный спирт и детский гипоаллергенный шампунь. Массу хорошо перемешать и использовать для протирания пролежней 2-3 раза в день.
- Мазь из календулы. 20 г сухих цветков растения смешать с 50 г вазелина. Полученной мазью обрабатывать кожные повреждения 1-2 раза в день.
- Мазь из пчелиного воска. 100 г подсолнечного масла довести до кипения и опустить в него 20 г натурального пчелиного воска без добавок. Мешать до полного растворения последнего, после чего остудить и перелить в удобную емкость. Смазывать пролежни 2-3 раза в день. Мазь противопоказана к применению пациентам с аллергией на продукты пчеловодства.
- Репчатый лук. 2 луковицы очистить, измельчить и смешать с 30 мл растительного масла. Томить на медленном огне в течение 20 минут в эмалированной кастрюльке. Сразу после этого процедить и остудить, жмых отжать и выбросить. В полученной жидкости растопить четверть восковой свечи и хорошо размешать. Полученную мазь наносить на пролежни дважды в сутки.
- Пшеничные зерна. Горстку пшеничных зерен распарить в кипятке. Затем воду слить, а полученную кашицу нанести на зоны поражения. Смесь должна быть теплой, но не горячей, иначе к пролежням присоединятся и ожоги. Также можно распаренные пшеничные семена положить в мешочек из натуральной ткани, и уже потом приложить к больным местам. Держать компресс до полного остывания. Использовать данное средство следует при 1-3 степенях пролежней.
- Сода. Вскипятить стакан воды и растворить 1 ч. л. соды. Хорошо размешать и остудить. Раствор использоваться для протирания поврежденных участков кожи. Он хорошо подсушивает и обеззараживает раны, язвы и пролежни.
- Травяной отвар. При развитии гнойно-некротического процесса в пролежнях эффективными будут отвары лекарственных растений. Для приготовления средства необходимо 2 ст. л. цветков ромашки или шалфея заварить половиной литра кипятка и держать на водяной бане четверть часа. Процедить и остудить до температуры тела. Делать теплые примочки на область пролежней 3-4 раза в день.
- Картофель. 1 небольшую картофелину натереть на мелкой терке. В полученную кашицу добавить 5 мл меда и хорошо размешать. 1 см смеси нанести на стерильную марлевую салфетку и приложить к ранам. Привязать бинтом и оставить на 20 минут.
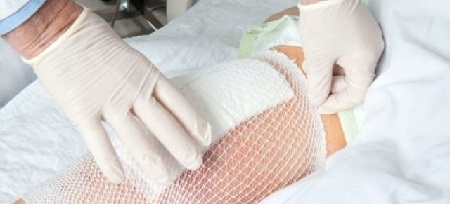
Классификация пролежней
Существуют несколько основных классификаций.
I. Классификация, основанная на стадиях пролежневого процесса
В данной группировке выделены три стадии.
1) Стадия сосудистых нарушений
В этот период начинаются патологические изменения, связанные с нарушенным кровотоком. Вначале это провоцирует побледнение кожи, после – приобретение ей красного оттенка, и в итоге – синюшного. При этом целостность кожи сохраняется.
2) Стадия некротических трансформаций и появления гноя
В это время начинаются процессы омертвения – гибнут клетки, причём этот процесс идёт и в верхних слоях кожи, и в подкожно-жировой клетчатке и мышцах. В этот период возможно присоединение инфекции, которая помимо перечисленных тканей может поразить кости и суставы.
3) Стадия заживления
В это время в пролежневой зоне активизируются процессы регенерирования тканей, рана заживает, восстанавливается целостность кожи либо образуется рубец.
II. Классификация по механизму развития
В таком разделении учитывают степень влияния внешних факторов и внутренних нарушениях, способных спровоцировать появление пролежня.
По этой классификации выделяют 3 вида пролежней:
- Экзогенные – некротические процессы были вызваны под влиянием внешних причин. В эту группу относят пролежни, возникшие из-за давления, трения, скольжения и повышенной влажности. Их также разделяют на наружные – вызванные контактированием тела и твёрдой поверхности и внутренние – спровоцированные давлением катетеров.
- Эндогенные – возникают как следствие функциональных либо травматических сбоев в самом организме. К ним относят травмы, кровоизлияние в головной мозг, злокачественные новообразования и т.п. Чаще всего их невозможно вовремя распознать, так как некротические нарушения протекают внутри и не влияют на кожные покровы.
- Смешанные – формируются при влиянии как внешних, так и внутренних факторов.
III. Классификация по форме гибели клеток
Процесс отмирания клеток при пролежнях может протекать по двум типам:
- Сухой некроз – гибнущие ткани подсыхают. Сухие пролежни чётко ограничены, какие-либо выделения из раны отсутствуют. Больной может ощущать боли в поражённой области, но на общем самочувствии развитие сухого некроза не сказывается.
- Влажный некроз – омертвению подвергаются обширные участки, происходит инфицирование раны, возникновение отёка, гноя с неприятным запахом. Такой вид гибели клеток вызывает резкое ухудшение самочувствия пациента – повышение температуры тела, рвота, тахикардия. Это очень опасное состояние, которое без своевременно оказанной терапии может привести к заражению крови.
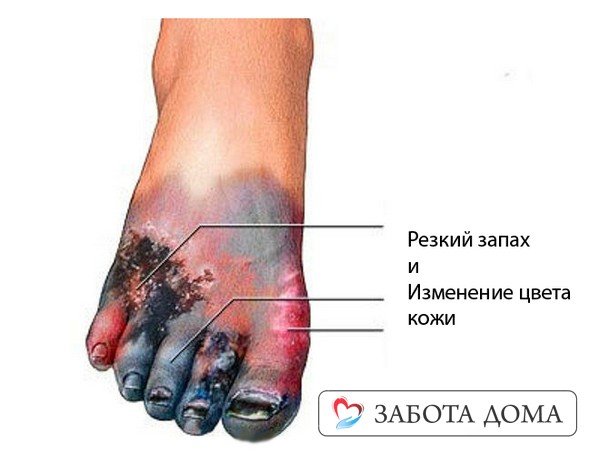
- Небольшие – в диаметре не более пяти сантиметров;
- Средние – от пяти до десяти сантиметров;
- Большие – от десяти до пятнадцати сантиметров;
- Гигантские – диаметр свыше пятнадцати сантиметров.
Стадии пролежней и особенности их лечения
В поисках эффективных методов лечения пролежней врачами было испробовано множество средств, но до сих пор оптимального способа борьбы с ними не было найдено. Каждое медзаведение использует свои методы, которые считает максимально результативными. Сложность лечения пролежней заключается в пассивном кровоснабжении в местах сдавливания тканей при длительной обездвиженности лежачего больного.
Стадии патологии:
- Легкие повреждения кожи.
- Поражение кожи, жировой клетчатки.
- Поражение мышц.
- Глубокие раны до костей.
Существует два типа лечения пролежней – хирургическое и консервативное. Первое применяется исключительно при тяжелых стадиях патологии, которые трудно поддаются лечению, долго не заживают. Консервативные мероприятия нацелены на активизацию кровоснабжения поврежденных тканей, очищение ран от отмерших масс, заживление кожных поражений. Как лечить пролежни у лежачего больного, определяет врач, в зависимости от степени развития патологии.
Лечение пролежней 1 и 2 степени
На начальной стадии развития опрелостей должны активно проводиться профилактические меры прогрессирования отмирания клеток ткани, поскольку на этом этапе происходит лишь гиперемия кожи, и появляются уплотнения. Врач проводит оценку состояния пациента, чтобы выявить или исключить внешние и внутренние факторы риска прогрессирования язв. Далее назначается лечение всех имеющихся патологий и сопутствующих синдромов, которые усугубляют ситуацию. Специалист может назначить:
- Дезинтоксикацию организма (гемодез, переливание крови).
- Иммуностимулирующую терапию (прием иммуностимуляторов, витаминов).
- Устранение постоянного давления (переворачивание больного каждые 2 часа).
- Сокращение давления на ткани при помощи специальных средств – пластиковых шин, противопролежневых матрасов, подушек, прокладок и т.д.
Как лечить глубокие пролежни 3 и 4 стадии
На третьей стадии происходит активное отмирание кожи и подкожного жирового слоя. Лечение пролежней у лежачих больных, как правило, подразумевает хирургическое вмешательство (чистка язвы от гноя и некроза, абсорбция отделяемой раны с защитой от высыхания). На 3 стадии патологический процесс быстро распространяется на соседние участки кожи, где также нарушено кровоснабжение. В это время нельзя бездействовать, кожа уже не может самостоятельно регенерироваться. Удаление отмершей ткани (некрэктомию) необходимо проводить до проявления капиллярного кровотечения.
Затем врач проводит очищение пролежней при помощи антибиотиков широкого спектра действия, местных антисептических средств. При лечении такого рода язв используют препараты некролитического действия (Коллагензин, Химотрипсин, Трипсин), противовоспалительные средства (Альфогин, Вулнузан, Гидрокортизон), стимуляторы восстановления тканей (Винилин, Бепантен, Метилурацил), препараты для нормализации микроциркуляции лимфы (Трибенозид, Пирикарбат).
Четвертая стадия характеризуется глубоким некрозом с поражением мышечных тканей, сухожилий и костей. Лечение представляет собой иссечение отмершей ткани, абсорбцию пролежня и увлажнение заживающей раны. После прекращения острой фазы процесса некроза врач поднимает вопрос о хирургическом лечении. Такая чистка язвы проводится, чтобы сохранить максимальное количество живых тканей. Одновременно с этим осуществляется физиотерапевтическое лечение язв, назначается курс антибиотиков и антисептиков.