Эрозивный проктит: симптомы и лечение
Содержание:
Диагностика
Для того чтобы правильно диагностировать проктит, нужно пройти комплексное обследование. Начинать процедуры нужно с обычного осмотра перинатальной и анальной области.
При наличии острого проктита или в момент обострения хронической формы патологии присутствуют такие изменения:
- стенка анального канала окрашивается в насыщенный красный цвет. В некоторых случаях трещины определяются визуально, невооруженным взглядом;
- могут присутствовать отверстия свищевых каналов. Они являют собой небольшие выпячивания кожи, которые болезненны при пальпации и выделяют кровь или гной;
- покраснение кожи в перинатальной области (вокруг анального отверстия).
Укровоточащее повреждение заднего прохода позволяет заподозрить наличие острого проктита. При длительном течении проктита у взрослых пациентов довольно часто наблюдается появление геморроидальных узелков, которые имеют темный цвет. При осмотре они могут находиться в пределах прямой кишки или выступать из полости органа.
Симптомы проктита
У взрослых симптомы проктита (см. фото) могут быть обусловлены самим поражением прямой кишки (местные) или быть связанными с системной реакцией всего организма на воспаление (системные).
К местным симптомам относят:
- нарушения стула (при проктите бывают как поносы, обусловленные самим воспалением и отделяемым из эрозий, язв, так и запоры, появляющиеся из-за спазма вышерасположенных участков кишечника или сужения пораженной прямой кишки);
- боли в промежности или в заднем проходе (из-за них у части пациентов возникает боязнь процесса опорожнения кишечника – дефекации);
- зуд, мокнутие и дискомфорт в анальной зоне;
- ложные или безотлагательные позывы на дефекацию;
- недержание кала;
- патологические примеси или включения в каловых массах (слизь, паразиты или их фрагменты, кровь, гной).
Системными проявлениями проктита, свидетельствующими о серьезности процесса, могут оказаться:
- лихорадка;
- похудение;
- снижение аппетита;
- слабость;
- психоэмоциональные нарушения;
- сыпь;
- суставные боли;
- слезотечение, покраснение глаз.
Последние три симптома наблюдаются при аллергическом, иммунном или инфекционном поражении. Иногда они даже предшествуют местным проявлениям.
Острый проктит
Острый проктит характеризуется внезапным началом. Основные клинические проявления: тенезмы на фоне запора, лихорадка, озноб, ощущение тяжести и жжения в прямой кишке.
[], [], [], [], [], [], [], [], []
Диагностика острого проктита
Исследование в острый период затруднено из-за выраженных болевых ощущений и спазма сфинктера. Однако спазм сфинктера менее выражен, чем при анальных трещинах, и при обильном смазывании пальца вазелином, как правило, удается провести пальцевое исследование. Оно выявляет отечность слизистой оболочки. На пальце перчатки после исследования иногда обнаруживают кровянистую слизь.
Учитывая, что проктит может быть вторичным и развиваться, например, при опухолях толстой кишки как результат раздражения слизистой оболочки прямой кишки некротическими массами злокачественного образования, колоноскопия обязательна, но чаще всего спустя 5-7 дней от начала заболевания, т. е. в период затухания острых проявлений. Слизистая оболочка при острых проктитах резко гиперемирована и имеет цвет от ярко-красного до малинового. Нередко она выбухает в просвет кишки или даже полностью его закрывает. Сосудистый рисунок может быть резко усиленным или вообще отсутствовать. В просвете кишки наблюдается слизь с прожилками крови.
[], [], [], [], [], [], [], [], []
Лечение острого проктита
Лечение острого проктита консервативное. Прежде всего необходима диета с исключением всех раздражающих продуктов (острые блюда, приправы, специи) и алкоголя. Ж. М. Юхвидова рекомендует (1984) следующий пищевой режим:
- на завтрак — белковый омлет, жидкая манная каша на воде с небольшим кусочком масла, творог;
- на обед — мясной бульон или протертый овощный суп, отварное мясо, пропущенное через мясорубку (можно также куриные паровые котлеты и отварную рыбу), жидкий клюквенный кисель; на ужин каша рисовая на воде с маслом, паровая котлета, творог.
Антибиотики назначают в тех случаях острого проктита, когда заболевание сопровождается лихорадкой.
В связи с тем что из-за резко выраженного болевого синдрома полного очищения кишечника не происходит, а многократная дефекация усугубляет заболевание, кишечник следует очищать ежедневно утром клизмами из отвара ромашки. Слабительные средства не рекомендуются, так как они усиливают позывы и боль. Перед тем как поставить очистительную клизму, наконечник густо смазывают вазелином.
После полного очищения кишечника с лечебной целью в кишку вводят 100,0 мл теплого настоя ромашки (температура 37-38 °С). На ночь ставят масляную клизму (50-75 мл теплого — 37-38 °С — растительного масла). Начиная со второй недели заболевания утренние лечебные ромашковые клизмы заменяют клизмами 0,3-0,5% раствора колларгола. Концентрацию раствора определяют интенсивностью воспалительного процесса в кишке. Масляные вечерние микроклизмы продолжают в течение 14 дней. Общий курс лечения 2 нед. После 10-дневного перерыва курс лечения следует повторить во избежание рецидива.
Причины развития
Этиология заболевания многогранна. Вызвать воспаление слизистой прямой кишки могут различные факторы, начиная от банального механического повреждения и заканчивая злокачественной опухолью.
Инфекционные возбудители
- Патогенные микроорганизмы, имеющиеся в кишечнике или проникшие из соседних заражённых органов (хламидии и кокки, кишечная палочка, герпес или цитомегаловирус);
- Гонококки, способные спровоцировать воспаление слизистой прямой кишки у женщин; инфицирование происходит по причине проникновения гонококков из влагалищной стенки в нижний отдел кишечника;
- Возбудители сифилиса, бледные спирохеты, также являются провокаторами хронического проктита у слабой половины человечества;
- Туберкулёзные микобактерии ˗ ещё один источник развития воспалительного процесса прямой кишки. Проникая через кровеносное русло или трещины, данные микроорганизмы вызывают патологию с характерным образованием свищей и язв в нижнем отделе кишечника;
- Гельминты.
Механические повреждения стенок прямой кишки
- Хронический запор и сопутствующий ему геморрой;
- Непереваренная пища: косточки, инородные твёрдые предметы;
- Оперативное вмешательство, проведённое в области нижнего отдела кишечника;
- Разрывы в процессе родоразрешения;
- Медицинские манипуляции;
- Анальный секс.
- Несбалансированный рацион, в результате чего в каловых массах концентрируются вещества раздражающего характера. Попадая под химическое воздействие, оболочка начинает вырабатывать слизь в избыточном количестве. К продуктам, которые приводят к такому негативному явлению, относится острая пища и пряности, копчёности и соления, алкоголь.
- Дисбактериоз кишечника также способен вызвать хронический проктит. Выступая закономерным следствием нерационального питания, злоупотребления алкогольными напитками и частого приёма антибиотиков дисбактериоз становится причиной дисфункции деятельности и нарушений стула. Это приводит к развитию другого отклонения в виде проктита хронической формы.
- Патологии органов ЖКТ, при которых процесс пищеварения не может осуществляться на должном уровне. Попадая в прямокишечный отдел, непереваренная пища раздражает слизистую оболочку и вызывает воспаление (гепатит, цирроз, холецистит, гастрит и язвенную болезнь кишечника, панкреатит).
- Венозная недостаточность. Питание кишечника обеспечивает огромное количество кровеносных сосудов, располагающихся на стенках прямой кишки. Дисфункция кровообращения данной области влечёт за собой застой крови и как следствие ˗ недостаточный доступ кислорода к слизистой. В качестве вторичного явления происходит снижение местного иммунитета и развитие воспалительного процесса в виде проктита. Геморрой, варикоз и тромбофлебит ˗ всё это серьёзные факторы, увеличивающие риск развития хронического проктита в разы.
- Злокачественные образования, с появлением которых в организме начинается активная выработка антител. В процессе подобного взаимодействия раковые клетки выделяют токсины, охватывающие слизистую кишечника и поражающие её.
- Отравления любого типа: химическое или лучевое, полученное в результате проведения терапии онкологических разрастаний органов малого таза.
Список возбудителей проктита не мал, однако, существуют и некоторые другие обстоятельства, являющиеся благоприятной почвой для развития воспалительного процесса в нижнем отделе кишечника:
- Сниженный иммунитет и частые простудные заболевания;
- Общее переохлаждение организма;
- Патологии инфекционного характера, имеющиеся в соседних органах (вагинит и вульвовагинит у женщин, цистит, простатит).
Диагностика парапроктита
Что происходит в кабинете врача?
Он может задать вопросы
- Какие симптомы беспокоят?
- Как давно они появились? После чего? Как изменялись со временем?
- Повышалась ли температура тела? До каких значений?
- Нормален ли сон и аппетит?
Обследование при парапроктите
Обследование при хроническом парапроктите
| Название исследования | Описание | Как проводится? |
| Зондирование свища | Исследование, во время которого в свищ вводят металлический зонд.Цели проведения:
|
Обычно пациента укладывают на спину с раздвинутыми ногами на гинекологическом кресле. Процедура может быть болезненной, поэтому врач, как правило, вводит пациенту анестетики или обезболивающие препараты. Зонд представляет собой тонкий металлический стержень, на конце которого находится округлое булавовидное расширение. Одновременно врач может ввести в прямую кишку палец для того, чтобы ощупать ткани между пальцем и зондом, определить их толщину (это косвенный признак сложности свища). |
| Аноскопия | Эндоскопическое исследование, во время которого в прямую кишку вводится специальный инструмент, — аноскоп, — диаметром примерно 1 см, с миниатюрной видеокамерой на конце. | В среднем исследование занимает 15 минут. Обычно оно безболезненное. Если пациента беспокоят боли, то врач может использовать анестетик, например, лидокаин. Пациента укладывают на бок, либо просят встать на кушетку на четвереньки, опершись на колени и локти. Врач вводит аноскоп в задний проход пациента и проводит осмотр. При этом можно оценить состояние слизистой оболочки, увидеть крупные свищевые отверстия, рубцы. |
| Ректороманоскопия | Эндоскопическое исследование, во время которого в прямую кишку вводят ректороманоскоп – металлический инструмент с видеокамерой. От аноскопии ректороманоскопия отличается тем, что инструмент вводится глубже, врач может осмотреть прямую кишку и вышележащий отдел кишечника – сигмовидную кишку. | Пациента укладывают на левый бок или просят встать на кушетку на четвереньки. Врач смазывает ректороманоскоп вазелином и вводит в задний проход пациента. В это время пациента просят расслабить правое плечо. Продвигая инструмент, врач проводит осмотр слизистой оболочки прямой, сигмовидной кишки. Обычно ректороманоскопию проводят для того, чтобы отличить парапроктит от других заболеваний. |
| Проба с красителем | Цель: Обнаружить внутреннее отверстие свища, которое находится на слизистой оболочке прямой кишки.Суть метода: В наружное отверстие свища на коже вводят краситель. Он проходит через весь свищ и достигает внутреннего отверстия, из которого начинает выделяться. | Для проведения пробы с красителем обычно используют 1% раствор метиленового синего. Это вещество имеет яркий синий цвет и является антисептиком. Для обнаружения выделения метиленового синего из внутреннего отверстия свища применяют аноскопию. |
| Фистулография | Рентгеновское исследование, во время которого свищ прокрашивается рентгенконтрастным веществом. При этом становятся видны все ответвления, карманы, имеющиеся по ходу свища. | В наружное отверстие свища вводят рентгенконтрастный раствор. После этого выполняют рентгенографию. На снимках хорошо виден свищ и все его ответвления. Исследование безболезненно и безопасно. |
| УЗИ с применением ректального датчика | Используют специальный УЗ-датчик, который вводят в прямую кишку. При этом врач может обнаружить пораженную крипту и свищевой ход. | Подготовка к исследованию: Перед проведением УЗИ пациенту ставят очистительную клизму.Проведение исследования: Используется специальный тонкий датчик, который вводится в прямую кишку. В целях гигиеничности врач надевает на датчик презерватив. Пациента укладывают на левый бок или просят встать на четвереньки на кушетку. При положении на левом боку в момент введения датчика просят расслабить правое плечо. Врач оценивает состояние прямой кишки, крипт, наличие свищевого хода по изображению, которое видит на мониторе. Исследование безопасное и безболезненное (но стоит приготовиться к тому, что будет некий дискомфорт). |
Лечение
Независимо от формы заболевания назначается постельный режим и щадящая диета, рекомендуется избегать/минимизировать пребывание в сидячем положении. По мере улучшения состояния рекомендуется поддерживать умеренную физическую активность. В случаях тяжелых форм острого проктита (язвенно-некротической/язвенной) на начальном этапе больного рекомендуется госпитализировать в стационар.
Лечение проктита зависит от его этиологии. Так, для лечения специфических инфекционных проктитов, вызываемых возбудителями кишечных инфекций назначают антибактериальные препараты с учетом чувствительности патогенной микрофлоры, выделенной из кишечного содержимого (Ципрофлоксацин, Ампициллин, Тетрациклин, Сульфаметоксазол и др.), при гельминтозах — антигельминтные средства. При гонорейном проктите назначается Цефтриаксон, Доксициклин.
Для лечения болезни Крона прямой кишки/неспецифического язвенного проктита назначаются клизмы с 5-АСК (аминосалициловой кислотой) и глюкокортикостероидами системными (Преднизолон перорально/парентерально, Метилпреднизолон) и топическими ГКС (свечи от воспаления прямой кишки с преднизолоном и/или в микроклизмах (Гидрокортизон в виде микроклизм), Буденофальк в форме ректальной пены. Широко практикуется лечение проктита свечами (лечебные ромашковые клизмы, свечи с метилурацилом, клизмы с раствором колларгола, облепиховым маслом).
При изолированном лучевом проктите хороший эффект оказывают свечи с месалазином (суппозитории ректальные Салофальк), являющийся высокосульфатированным полианионным дисахаридом, оказывающим влияние на течение радиационного проктита за счет защиты слизистой ЖКТ и стимуляции ангиогенеза, что повышает скорость заживления. Также эффективны клизмы с короткоцепочечными жирными кислотами (Закофальк NMX).
Широко используется симптоматическая терапия. Так при болях в нижних отделах живота, вызванных дискинезией кишечника, высокоэффективным является миотропный спазмолитик Мебеверин, Дюспаталин, которые устраняют спазмы толстой кишки, не влияния на эвакуаторную функцию. Симптомы диспепсии (тяжесть в животе, метеоризм) купируются назначением препаратов итоприда (Ганатон, Итомед, Итопра и др.).
Местное лечение хронического проктита аналогично терапии острого проктита. Местно назначают монокомпонентные ректальные суппозитории (Постеризан, Натальсид и др.) и комбинированные (Ультрапрокт, Проктозан), в состав которого входит Лидокаина гидрохлорид, эффективно снимающий раздражение, зуд и боль. При появлении из прямой кишки кровянистых выделениях назначают суппозитории, содержащие натрия альгинат (Натальсид), обладающий выраженным гемостатическим эффектом. Курс лечения ректальными свечами должен продолжаться не менее 2 недель.
Лечение воспаления прямой кишки в домашних условиях проводится с применением ихтиоловых, прополисных и облепиховых суппозиториев, сидячих ванночек с лечебным отваром/настоем (цветков календулы, ромашки, отвар чертополоха, крапивы, корня конского щавеля, тысячелистника, дубовой коры, листьев полыни, настой из подорожника, отвар из пижмы, крапивы, корня череды, валерианы и другие).
Доктора
специализация: Проктолог

Марков Сергей Валерьевич
6 отзывовЗаписаться
Подобрать врача и записаться на прием
Лекарства
Ципрофлоксацин
Ампициллин
Тетрациклин
Салофальк
Месалазин
Месакол
Преднизолон
Метилпреднизолон
Гидрокортизон
Буденофальк
Натальсид
- Антибактериальные препараты (Ципрофлоксацин, Ампициллин, Тетрациклин, Сульфаметоксазол).
- Препараты 5-AСК (Салофальк, Месалазин, Месакол, Пентаса).
- Системные глюкокортикостероиды (Преднизолон, Метилпреднизолон).
- Топические ГКС (свечи от воспаления прямой кишки с Преднизолоном; Гидрокортизон в виде микроклизм; Буденофальк в форме ректальной пены).
- Спазмолитики (Мебеверин, Дюспаталин).
- Суппозитории с гемостатическим эффектом (Натальсид).
- Противовоспалительные ректальные монокомпонентные суппозитории (Постеризан, Натальсид).
- Комбинированные ректальные суппозитории (Ультрапрокт, Проктозан).
В лечении проктита чрезвычайно важны промывания кишечника (клизмы) с щелочной теплой минеральной водой Боржоми/Ессентуки для удаления слизи и активации моторной функции кишечника. После очищения кишечника с лечебной целью назначаются клизмы с настоем ромашки, которые со второй недели заменяют на клизмы раствора колларгола. Курс лечения необходимо повторить после 10 дневного перерыва.
Симптомы проктита
Симптомы проктита во многом определяются его формой. При остром течении проктита симптомы воспаления прямой кишки значительно выражены. Заболевание и начинается, как правило, внезапно, пациент ощущает сильное жжение в прямой кишке, ощущение тяжести/боли в промежности, усиливающееся при испражнении; характерны тенезмы (ложные позывы).
Отмечается диарея, при некоторых формах с примесью в кале слизи/гноя/крови. Страдает общее состояние: повышается температура тела, реже появляется озноб.
Катаральный проктит
Заболевание манифестирует болевым синдромом, который вначале концентрируется в области прямой кишки и усиливается при дефекации, а затем боль переходит на область промежности мошонку/половые губы, в ряде случаев иррадиирует в спину. Пациенты жалуются на частые позывы к дефекации, при этом, вместо кала выделяется слизь, иногда с присутствием гноя/крови, а непосредственно характер выделений определяется формой катарального проктита.
Катаральный проктит сопровождается повышением температура до субфебрильных/фебрильных показателей. На фоне лихорадки постепенно развиваются симптомы общей интоксикации: слабость, потеря аппетита, головные боли, быстрая утомляемость, и реже тошнота. Могут наблюдаться запоры, периодически сменяющиеся поносом. Острый катаральный проктит, как правило, развивается на протяжении нескольких дней. Визуально раздражение/покраснение в области заднего прохода, при пальцевом исследовании — резкая боль и выделение слизи (с гноем/кровью).
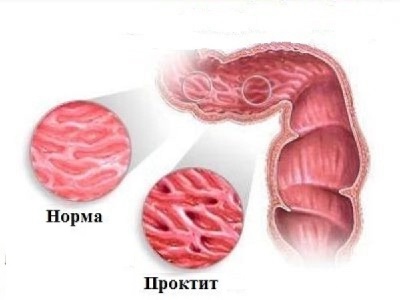
Эрозивный проктит
Эрозивный проктит характеризуется внезапным началом, ложными позывами, с повышением температуры тела, ознобами, болями в прямой кишке, реже с иррадиацией в промежность, поясницу, область крестца. Пациенты жалуются на жжение, зуд и ощущение тяжести в области ануса. Акты дефекации учащаются, а стул становится жидким с появлением примеси крови/слизи в каловых массах. Реже при эрозивном проктите отмечается отхождение кровавой слизи на фоне тенезмов без примесей кала. Возможно зияние ануса с истечением жидкого кала, слизи/крови.
Выраженность клинических во многом определяется разновидностью эрозивного проктита, а также распространенностью воспалительного процесса. Так, при гонорейном проктите симптоматика выражена слабо в виде умеренного жжения/зуда и неинтенсивных болей с редкими ложными позывами. В то время как при эрозивном лучевом проктите отмечается тяжелое течение с сильными болями, гипертермией и частыми тенезмами.
Язвенный проктит
Язвенный проктит протекает аналогично симптоматике эрозивного гастрита с внезапным началом, слабостью, разбитостью, гипертермией, тенезмами, зудом, жжением и болями в области ануса. Стул становится жидким, а по мере развития заболевания сокращаются промежутки между актами дефекации. В некоторых случаях появляются непрерывные позывы с отхождением жидкого кровянистого кала в небольших количествах или слизи/крови без фекальных масс. Характерным для язвенного проктита являются значительно более тяжелое течение и наличие в кале большого количества красной крови, которая содержится в виде различимых включений в жидких фекальных массах или же располагается на поверхности оформленного кала.
Лучевой проктит
Острый лучевой проктит проявляется диареей, периодическими болезненными тенезмами, наличием слизи/крови в стуле, болями в прямой кишке, иррадиирущими в промежность. Для лучевого проктита характерно нарушение общего состояния: слабость, потеря аппетита, и повышение температуры тела. Спецификой является регресс симптоматики через несколько дней после проведения противоопухолевой терапии. При эндоскопическом исследовании выявляются множественные изъязвление в прямой/сигмовидной кишке, фиброз и атрофия слизистой, стриктуры/телеангиоэктазии, а также контактная кровоточивость.
Хронический проктит
Хронический проктит в период обострения протекает с незначительно выраженной симптоматикой в виде дискомфорта, легкого жжения/зуда, ощущения неполного опорожнения кишечника, незначительной болезненностью, редкими тенезмами и наличием в фекалиях патологических примесей. Отмечается повышение температуры. Хронический проктит в период ремиссии может вообще протекать бессимптомно либо проявляться чрезвычайно слабо выраженными признаками. Зачастую незначительная/умеренная примесь слизи в каловых массах является единственным симптомом заболевания.
Лечение хронического проктита
При проктите лечение зависит от формы течения.
Как правило, хронический проктит протекает в трех формах: нормотрофической, гипертрофической и атрофической.
Для начала специалист выясняет причину и работает над ее устранением.
Затем больному назначается строгая диета. Она является основным звеном в лечении, соблюдение ее ускорит выздоровление и улучшит качество жизни.
Из рациона питания исключаются следующие блюда, раздражающие слизистую кишки:
- жареные;
- жирные;
- острые;
- алкогольные напитки.
Свежий хлеб и сдобные булки запрещены. Необходимо ограничить прием сладкого и шоколада, кофе и крепкий чай.
Газированные напитки раздражают кишечник и усиливают боль, поэтому их прием исключается.
Продукты, богатые клетчаткой, следует резко ограничить.
Питание пациента должно быть щадящим, чтоб пищевой комок мягко проходил по кишечнику и не вызывал повреждений.
Благоприятно воздействуют овощи, устраняя запоры, к тому же в них содержится большое количество витаминов и минералов, которые повышают иммунный ответ организма и помогают в борьбе с болезнями.
Меню включает в себя вареные супы из нежирных сортов мяса с овощами, разрешается добавление бобовых, тушеных овощей, фруктов. Можно есть сушки и сухари.
Если диету не соблюдать, то никакие лекарственные препараты не помогут. Процесс будет усугубляться и приведет к развитию осложнений.
Для лечения используются местные свечи и мази, антибактериальные средства.
При атрофической форме заболевания нельзя использовать суппозитории, так как они могут легко ранить истонченную слизистую прямого отдела кишечника.
Особенно осторожно обращаться следует с теми свечами, которые в прямой кишке образуют пузыри газа, то есть в составе имеют бикарбонат лития, ревень.
Образованные пузыри углекислого газа повышают давление в полом органе, раздражая рецепторы.
При длительном течении регулярно назначаются курсы антибактериальных средств и сульфаниламидов. Положительный эффект наблюдается от применения лечебных клизм.
В редких случаях используются глюкокортикоидные препараты. Антисептические средства, вводимые в кишечник, благоприятно влияют на лечение и ослабляют симптомы.
Психоэмоциональное состояние пациента следует нормализовать, так как больной раздражен.
Для этого проводятся медитации, создается приятная атмосфера.
Пациенту назначаются седативные лекарственные средства, которые не будут влиять на слизистую кишечника раздражающим образом. Иногда следует проводить сеансы психотерапии.
Народная медицина широко используется при проктите. Рекомендованы микроклизмы отваром ромашки, колларголом.
Полезен чай с разнообразных сборов трав. При появлении спазмов используются спазмолитики. Ближе к завершению лечения назначаются мази, активизирующие регенерацию тканей.
В период ремиссии больному рекомендованы сидячие ванны с марганцовкой, микроклизмы с масляным раствором.
Полезны санаторно-курортные поездки на щелочные воды, например в Ессентуки или на Трускавецкие воды, физиотерапевтические процедуры.
Если возник стеноз кишки, то сначала проводят бужирование — расширение бужами Гегара, при неэффективности проводят хирургическую операцию.
Прогноз заболевания благоприятный. Своевременное лечение и правильное питание приводят к длительной ремиссии.
Человек, следящий за своим здоровьем, регулярно посещающий медицинское учреждение, может уберечь себя от развития осложнений и не подвергаться обострениям заболевания.
Видеозаписи по теме
Прямая кишка – это нижний конечный отдел кишечника, заканчивающийся заднепроходным отверстием. Под влиянием различных факторов ее слизистые оболочки могут воспаляться, в этом случае развивается заболевание, называющееся проктит. Нередко он носит сочетательный характер и затрагивает еще сигмовидную кишку или жировую клетчатку.
Проктит (proctitis; греч. proktos задний проход, прямая кишка +-itis) — воспаление слизистой оболочки прямой кишки. Проктит одно из самых распространенных заболеваний прямой кишки, часто сочетается с воспалением в конечной части толстого кишечника — сигмовидной кишке (проктосигмоидит), воспалением внутренней оболочки толстого кишечника (колит), с геморроем или трещинами заднего прохода (см. фото ниже)
Основные причины проктита:
- несбалансированное питание, постоянное нарушение диеты, что включает злоупотребление пряной пищи, блюд, приправленных жгучими приправами, «любви» к алкогольным напиткам – причины алиментарного (пищевого) проктита;
- застойный обычно возникает у пациентов, склонных к длительным запорам, вызванным застоем венозного кровотока и образованием участков закупорки мелких сосудов в прямой кишке;
- лучевой является «побочным эффектом» лучевой терапии онкопатологий органов малого таза, как у женщин, так и у мужчин;
- причиной гонорейного является затекание в анус выделений из половых органов больного, содержащих возбудитель;
- паразитарный – поражение слизистой трихомонадой, дизентерийной амебой.
Принято выделять причины, способные привести к воспалительному процессу в прямой кишке, в две группы.
- Первая группа состоит из местных повреждающих факторов, которые непосредственно влияют на слизистую оболочку органа.
- Вторая группа состоит из факторов общего характера, которые влияют не только на конечные отделы кишечника, но и на весь организм в частности.
Местные повреждающие факторы
Ректальное введение (через анальное отверстие) каких-либо раздражающих веществ:
- Любые эфирные масла (эвкалиптовое, гвоздичное, перечной мяты и так далее);
- Спирт и очищенный скипидар;
- Настойки на стручковом перце, горчице.
Чаще всего, они используются пациентами в качестве народного лечения проктита, что приводит только к усугублению симптомов.
Причины проктита общего характера
- Инфекционные причины: дизентерия, сальмонеллез, эшерихиоз (особенно геморрагическая форма).
- Аутоиммунные болезни, поражающие кишечник: Язвенный колит неспецифического характера (НЯК), болезнь Уиппла, болезнь Крона.
- Паразитарные болезни, например: амебиаз, лямблиоз, аскаридоз, энтеробиоз.
Факторы, которые не являются прямой причиной проктита, но способствуют его развитию:
- переохлаждение;
- частые инфекции;
- снижение иммунитета;
- воспалительные заболевания соседних органов: мочевого пузыря (цистит), внутренних женских половых органов (вагинит – воспаление влагалища, вульвовагинит – воспаление влагалища и наружных половых органов, оофорит – воспаление яичника);
- любые нарушения стула.
Разрешенные продукты
Из рациона нужно исключить продукты, содержащие растительную клетчатку, разрешается употреблять печеные яблоки. Питание должно быть дробное, питаться нужно маленькими порциями 6 раз в течение сутки, желательно в одни и те же часы.
Разрешается употреблять нежирные кисломолочные продукты, которые положительно влияют на моторику кишечника, нормализуют стул и микрофлору, успокаивают слизистую оболочку. Полезны протертые каши на воде, хорошо влияет на общее состояние пищеварительного тракта употребление рисовой, манной каш. Разрешается использование яиц, нежирных сортов мяса (индейка, курица), отварной рыбы. В рационе могут присутствовать супы – пюре с брокколи или стручковой фасолью. Рекомендуется употребление домашних компотов, киселей, желе.
Правильно организованное лечение в большинстве случаев обеспечивает положительные результаты. Прогноз сомнительный, а в отдельных случаях неблагоприятный при поражении прямой кишки НЯК, туберкулезом, болезнью Крона, при онкологии.
Важно не допускать прогрессирование заболевания, лечение катарального проктита на ранних стадиях позволяет предупредить серьезные осложнения
Может ли развиться проктит у ребенка, по каким причинам? Как выявить симптомы, каковы принципы лечения этой болезни у детей?
проктитПричины проктита у детей:1. Первичная причина проктита – травма слизистой оболочки прямой кишки:
- при неправильном введении клизмы, ректальных свечей;
- при неправильном использовании газоотводной трубки;
- проглатывание ребенком инородных тел: игрушек, косточек от фруктов, болтиков и так далее;
- привычные запоры – травма твердыми каловыми массами;
- насилие над ребенком.
2. Вторичные причины:
- непереносимость белка – самая частая причина проктита у детей до 1 года (чаще в возрасте до 1-2 месяцев), которые находятся на грудном вскармливании или на коровьем молоке, соевой смеси;
- кишечные инфекции (острый гастроэнтероколит, колит), вызванные различными возбудителями: дизентерия, сальмонеллез, и прочие;
- дисбиоз кишечника;
- глисты: аскариды, острицы и прочие;
- неправильное питание и другие причины.
Симптомы проктита у грудных детей:
- общее состояние ребенка обычно не нарушено, малыш активный, спокойный, сон и аппетит не нарушены;
- на памперсе или пеленке выявляют слизистые, слизисто-гнойные выделения, возможны с кровянистыми включениями;
- возможны запоры и вздутия кишечника (вследствие сужения анального отверстия);
- возможен недостаточный набор в весе и росте, анемия, задержка развития;
- проктит, возникший в результате непереносимости белка, часто проявляется в комплексе с атопическими дерматитами (диатезами) и другими проявлениями аллергии.
Особенности течения проктита у детей более старшего возраста:
- выраженная интоксикация (повышение температуры тела до высоких цифр, слабость, отказ от еды);
- частые ложные позывы к акту дефекации;
- сильный зуд в области анального отверстия (дети раздирают «попу» до ран и трещин).
Особенности диагностики проктита в детском возрасте:
- пальцевое исследование прямой кишки через анальное отверстие у детей проводится в крайних случаях и под наркозом, что связано с анатомически узким анусом и его сужением во время болезни;
- ректоскопия и колоноскопия;
- анализ кала: общий, на яйца глист, на скрытую кровь, посев кала;
- при проктите у грудничков диагноз ставится методом от противного – назначают питание высоко адаптированной смесью с расщепленным белком, если прекратились выделения – это проктит, связанный с непереносимостью белка, а если нет, то проводят дальнейшее обследование прямой кишки;
- в грудном возрасте, при наличии кожных проявлений аллергии используют исследование крови на иммуноглобулины Е, таким образом, исключают аллергическую причину проктита.
Лечение проктита у детей:1. Для детей грудного возраста единственным методомаллергенов2. Для детей старшего возраста:
- устранение причин, которые привели к развитию проктита: лечение кишечных инфекций, глистных инвазий, запоров и так далее;
- специальная диета, употребление лечебных минеральных вод;
- лечение клизмами, свечами;
- спазмолитики;
- физиотерапия (УВЧ, электрофорез, ультразвук и прочие).
Как часто у детей возникают осложнения проктита?Профилактика проктита у детей:
- строгая диета матери во время беременности и грудного вскармливания;
- здоровое питание ребенка;
- постепенное введение в прикорм твердой пищи ребенку и только при появлении жевательных навыков;
- употребление в пищу только свежих и правильно обработанных продуктов;
- гигиена рук и правильное регулярное подмывание ребенка;
- аккуратное введение в прямую кишку клизмы, газоотводных трубок, свечей;
- наблюдение за ребенком во время игры с мелкими предметами, очистка ягод и фруктов от косточек;
- своевременное лечение любых заболеваний желудочно-кишечного тракта, мочеиспускательной системы.