Заболевание спид и его профилактика
Содержание:
Симптоматика
ВИЧ-инфекция без проведения специальной терапии ослабляет иммунитет и нарушает способность организма бороться с инфекцией. Человек становится уязвимым для широкого спектра тяжелых патологий. Наступает последняя стадия инфекционного процесса — СПИД.
Синдром проявляется разнообразной клинической симптоматикой. Полиморфизм симптомов обусловлен поражением ВИЧ практически всех органов и систем. Общее самочувствие ухудшается после развития вторичных заболеваний.
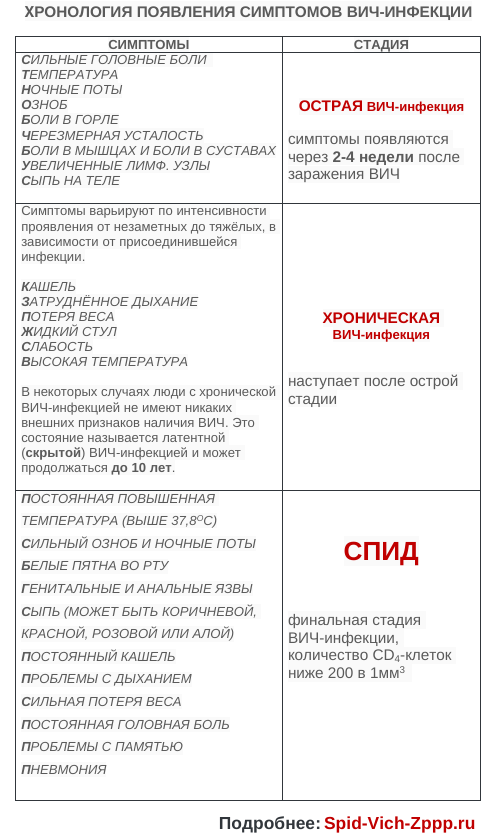
Список болезней, ассоциированных со СПИДом, очень большой. Он официально утвержден ВОЗ в 1987 году. Если у пациента имеется лихорадка, лимфаденит, фарингит, эритематозная сыпь, артралгия и миалгия, диарея, гепатоспленомегалия, неврологические расстройства и кандидозные проявления, то диагноз синдрома можно не подтверждать лабораторными исследованиями. Более 95% смертельных исходов при СПИДе обусловлены оппортунистическими инфекциями и опухолями.
- Лихорадку можно считать постоянным признаком процесса. Температура тела может варьироваться в широком диапазоне — от субфебрильной до высокой, сопровождающейся сотрясающим ознобом, гипергидрозом, ломотой во всем теле, бредом и галлюцинациями с помрачением сознания.
- Кожа и слизистые при СПИДе поражаются грибками. Во рту и на половых органах появляется грубый белый налет и творожистые выделения. Больные жалуются на боль в горле, усиливающуюся при глотании, жжение, першение, чувство кома. Для патологии характерно грибковое поражение органов дыхания и пищевода, что может серьезно отразиться на состоянии здоровья.
- Цитомегаловирусная инфекция поражает органы дыхания, пищеварения, нервной системы. Воспаление сетчатки глаза, вызванное данными микробами, быстро приводит к слепоте и требует срочного медицинского вмешательства.
- Признаки опоясывающего лишая часто появляются при СПИДе. Пузырьки с жидким экссудатом и пигментные пятна располагаются по ходу крупных нервных стволов — межреберье, лицо, конечности. У лиц с синдромом постоянно шелушится кожа. Около рта, под носом, в районе гениталий и ануса периодически появляются герпетические высыпания.
- Похудание — удел всех больных СПИДом. На фоне сильной интоксикации у них снижается аппетит, из-за грибка во рту возникает боль, возможна рвота и водянистая диарея, которая нарушает усвоение основных нутриентов в кишечнике.
- Туберкулез вызывает серьезную болезнь легких с потерей веса, лихорадкой и сильной слабостью. Микобактерия туберкулеза также может поражает мозг, лимфоузлы, кости или почки. Туберкулезный лимфаденит характеризуется вскрытием воспаленного лимфоузла и истечением гнойного содержимого.
- Легочная ткань может поражаться не только туберкулезной палочкой, но и пневмоцистой, грибками, вирусами. У больных появляется мучительный сухой кашель и нарастающая одышка.
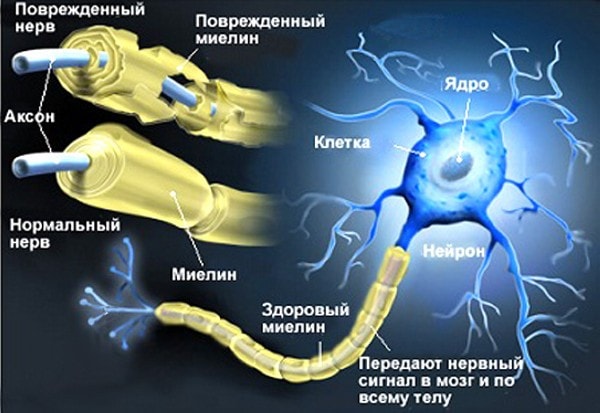
- Нейро-СПИД характеризуется поражением периферической и центральной нервной системы. Сначала у больных появляются мнестические расстройства, цефалгия, рассеянность, невнимательность. По мере прогрессирования патологии возникают более тяжелые нарушения двигательной и психоэмоциональной сферы. Они проявляются парезами и параличами, судорожными припадками, когнитивными расстройствами, слабоумием. В зависимости от причинного фактора нейро-СПИД может протекать по типу энцефалита или менингита.
- У ВИЧ-инфицированных часто развиваются раковые болезни. Саркома Капоши — самая распространенная опухоль при СПИДе. Она вызывает рост аномальных кровеносных сосудов в разных частях тела, но чаще в кишечнике и лимфоузлах. У больных на коже ног и лица, в полости рта, ЖКТ и легких появляются пурпурные и синюшные безболезненные узлы и плоские пятна. В-клеточные лимфомы имеют неблагоприятный прогноз и вирусное происхождение. Лимфомы при СПИДе появляются в атипичных местах, но чаще всего в мозговых структурах. Инвазивный цервикальный рак начинается в шейке матки и распространяется на другие части тела.

проявления саркомы Капоши
Критерии СПИДа:
- Бактериальные инфекции — туберкулез легких, неспецифическая рецидивирующая пневмония, микобактериозы;
- Грибковые инфекции — кандидозная, криптококкозная, гистоплазмозная, пневмоцистная;
- Вирусные инфекции — герпетическая, цитомегаловирусная, папилломавирусная;
- Протозойные инфекции — токсоплазмоз, криптоспоридиоз, микроспоридиоз;
- Онкопатологии и заболевания ЦНС.
Профилактика профессионального заражения ВИЧ-инфекцией медработников
Меры предупреждения регламентируются СанПиНом 3.1.5.2826-10 и 3.1.5.2826-10 «Профилактика ВИЧ-инфекции» от 11 января 2011 года и от 21 июля 2016 года.

Профилактика ВИЧ-инфекции у медработников является наиболее актуальной в хирургии, стоматологии, лаборатории и прочих сферах, связанных с кровью и другими биологическими средами организма. Сотрудникам, состоящим в группе опасности, следует обследоваться на ВИЧ-инфекцию минимум один раз в год. Медицинский работник, у которого выявлен положительный анализ, отстраняется от своих обязанностей. Инфицированный работник не допускается к работе с пациентами и в пунктах переливания донорской крови.
В качестве профилактики заражения ВИЧ-инфекцией медработников важно соблюдать свод правил техники безопасности. Это помогает уменьшить риск заражения персонала инфекцией иммунодефицита
Особенно важна профилактика ВИЧ-инфекции в стоматологии и хирургии.
Медсестра наиболее подвержена заражению ВИЧ-инфекцией. Именно она выполняет ряд манипуляций с пациентом:
- сбор первичных данных;
- взятие мазков и материала для анализа;
- первичный доврачебный осмотр при поступлении в
стационар; - постановку инъекций и установку венозных катетеров;
- уход за пациентами.
Профилактика ВИЧ-инфекции среди медработников является необходимым мероприятием, ведь опасность заражения медицинского персонала может возникнуть на любом этапе манипуляций. Если к врачу поступает человек с неопределенным ВИЧ-статусом, он считается потенциально опасным. Все действия проводятся с соблюдением мер индивидуальной защиты, регламентированным СанПиНом профилактики ВИЧ-инфекции.
Профилактика ВИЧ в медучреждениях направлена на
обучении персонала при экстренном аварийном случае, при котором риск заражения
иммунодефицитом наиболее велик.
Заражение может произойти при работе с биологическим материалом пациента при выполнении различного рода процедур, особенно инвазивных, а также при утилизации использованных шприцов, обработке инструмента.
К основным причинам аварийных ситуаций,
приводящих к инфицированию медработников, относятся не соблюдение мер
безопасности кожных покровов и слизистых оболочек персонала.
Важно! Причины, приводящие к заражению ВИЧ-инфекцией медработников:
- отсутствие барьерных средств безопасности
(фартук, перчатки, очки, щитки); - нарушение правил личной безопасности при
инвазивных процедурах; - неверной утилизацией использованного
инструментария, в том числе, игл.
Для профилактической защиты медицинский персонал должен:
Перед работой с биологическим материалом защищать
поврежденные участки кожи лейкопластырем или повязкой.
Смена перчаток после каждого пациента. Перчатки следует
обрабатывать 70% спиртом или специальным раствором
Перед работой с потенциально опасными биоматериалами
применяются латексные плотные перчатки.
После снятия перчаток руки следует тщательно промыть
проточной водой с мылом.
Во избежание попадания биоматериала на слизистые
оболочки важно использовать повязки для лица и очки или пластиковые щитки.
Поверхности, загрязненные кровью или другой жидкостью
пациента, незамедлительно обработать дезинфицирующим средством. Обработка
проводится два раза с интервалом в 15 минут.
Лаборант при заборе капиллярной крови должен
использовать специальный инструмент.
Использованный одноразовый материал складывается для
обработки с последующей утилизацией в специальный не прокалываемый контейнер.
Необходимо отслеживать остатки моющих и дезинфицирующих
средств.
Любой работник, имеющий повреждения кожных покровов, особенно мокнущего вида, отстраняется от работы в манипуляционных, перевязочных и процедурных кабинетов до полного выздоровления.
Эффективное лечение инфицирования
Лекарства от заболевания не существует, но для борьбы с вирусом (замедления его распространения) можно использовать различные препараты. Каждый класс средств блокирует патоген по-разному.
Схемы лечения ВИЧ могут включать различные таблетки в определенное время каждый день на протяжении всей оставшейся жизни. Лечение патогена должно снизить патогенную активность до такой степени, что его невозможно обнаружить в крови.
Это не означает, что болезнь ушла, просто тест недостаточно чувствителен, чтобы обнаружить микроорганизмы. Вы все равно можете передавать ВИЧ другим людям, даже когда тесты отрицательны.
www.mayoclinic.org
Половые отношения и СПИД
Именно при половых сношениях чаще всего страдает профилактика ВИЧ. СПИД развивается у молодых людей, часто живущих клубной жизнью. Там обычно и происходит заражение, так как зачастую половые партнеры не знают ничего друг о друге. Имеется определенная группа лиц, которая, будучи уже зараженной, провоцирует заражение и у других людей. Обычно это происходит из-за того, что человек не ставит в известность партнера о том, что у него СПИД.
Кроме того, такие половые контакты обычно бывают незащищенными, так как многим хочется усилить получаемое удовольствие.
Какие же должны быть в таком случае меры профилактики ВИЧ-инфекции?
В первую очередь всегда нужно иметь с собой презерватив. Он позволит предохраниться не только от заражения СПИДом, но и от нежелательной беременности или венерического заболевания. Если его нет, лучше избегать полового контакта с незнакомым человеком. Предпочтительнее заниматься любовью с постоянным, здоровым и проверенным партнером.
Пути заражения ВИЧ и вирусными гепатитами
Профилактика ВИЧ-инфекции и вирусных гепатитов имеет огромное значение. Особенно она важна для групп риска, в частности:
- Для больных с изначально заниженным иммунитетом
- Для пациентов, регулярно проходящих процедуру диализа или переливания крови
- Для лиц, страдающих инъекционной наркозависимостью
- Для людей, пренебрегающих личной гигиеной
- Для родственников и близких инфицированных людей
- Для работников медицинских лабораторий, чья деятельность связана с изучением образцов крови зараженных
Но для того, чтобы выявить основы профилактики вирусного гепатита В, ВГС или ВИЧ-инфекции, следует выяснить, как именно можно заразиться этими болезнями. Пути передачи во многом зависят от типа заболевания. В частности, болезни, возбудителями которых являются вирусы, могут передаваться:
- Фекально-оральным образом передаются вирусные гепатиты А и Е.
- Венерический способ заражения характерен для ВИЧ, ВГВ и в некоторых случаях для ВГС.
- Через зараженную кровь передаются гепатиты В и С, а также ВИЧ.
- Перинатальный способ заражения возможен при ВГС, ВГВ и СПИДе.
Каким бы не был способ заражения вирусной инфекцией, важно всегда быть настороже и избегать контакта с естественными выделениями биологическими жидкостями других людей. Ведь человек может быть носителем патогена, и даже не подозревать об опасности, которую представляет для родных и близких
Многие вирусные инфекции представляют опасность даже в инкубационный период.
Каким образом можно заразиться?

Гепатит группы А в настоящее время является наиболее распространенной формой вирусного поражения печени не только в России, но во всем мире. Чаще всего заболевают дети в возрасте до 6 лет и взрослые люди в возрасте от 40 до 50 лет. Штамм Е во многом похож на А, но встречается гораздо реже. Заразиться вирусными гепатитами групп А и Е можно:
- При употреблении загрязненной воды
- Если употреблять в пищу плохо промытые овощи и фрукты
- При недостаточной термической обработке мясных продуктов
- При пренебрежительном отношении к личной гигиене
- В процессе лабораторного изучения анализов кала и мочи зараженных пациентов
Вирусный гепатит С провоцируется флававирусом, который в течение длительных лет может находиться в неактивном состоянии. При этом угроза заражения в этот период все равно существует. ВГВ провоцируется ДНК-содержащим вирусом, инфекция ВИЧ — ретровирусом. В свою очередь, ВГС, ВГВ и ВИЧ можно заразиться:
- На приеме у стоматолога или хирурга
- Во время внутривенной, подкожной или внутримышечной инъекции
- При некачественных услуга мастера по маникюру, татуировщика или пирсинг-мэйкера
- Во время процедуры диализа или переливания крови
- При прямом контакте с кровью заболевшего
- При изучении образцов крови в лабораторных условиях
Что касается венерического способа передачи, наибольший риск заразить партнера есть у больных и носителей ВГВ и ВИЧ. Гепатит С передается половым путем в крайне редких случаях — только при повышенной вирусной нагрузке, наличии язвочек или потертостей на половых органах, либо менструации у инфицированной партнерши.
То же самое касается перинатального способа заражения. Если будущая мать больна ВГС, угроза инфицирования плода составляет всего 3-5 процентов, тогда как при ВГВ и ВИЧ она гораздо выше. Но если женщина предприняла необходимые меры по купированию заболевания, то у нее есть все шансы родить здорового ребенка.
Какими образами ВИЧ и гепатиты В и С не передаются?
По поводу таких вирусных инфекций, как гепатиты С и В и вирус иммунодефицита человека ходит немало различных слухов. Некоторые из них являются не более чем мифами, которые, тем не менее, отравляют жизнь инфицированным людям. Поэтому данные мифы не помешает развеять. В частности, ни ВГС, ни ВГВ, ни ВИЧ нельзя заболеть:
- При поцелуе с больным. В слюне инфицированного содержится слишком малая концентрация патогена. По этой же причине пить и есть из одной посуды с больными безопасно.
- При рукопожатии и объятии. Возбудители рассматриваемых инфекций не базируются на кожных покровах и не остаются на его одежде и личных вещах.
- При разговоре и длительном нахождении с больным в одном помещении. Рассматриваемое заболевание не передается воздушно-капельным путем.
Таким образом, не стоит отказывать заболевшему близкому человеку в поддержке, опасаясь заражения через прикосновение. Рассматриваемые вирусные инфекции попросту не передаются через прикосновения и телесные контакты.
Возможные пути передачи
Как мы уже выяснили, есть категория биологических жидкостей, которая с большей вероятностью передаёт патоген. В то же время есть жидкости, которые содержат вирус, но в очень малой концентрации. Контакт с такими субстанциями, как пот, моча, слёзы или слюна – относятся только к вероятным путям заражения.
Оральным путём
К оральному пути заражения относятся все ситуации, когда патоген попадает в ротовую полость здорового человека. Наибольшая вероятность заражения при:
- посещении стоматолога;
- использовании чужой зубной щётки или зубной нити;
- пирсинг языка или губ нестерильной иглой или другими инструментами.
Эти пути более вероятны, так как они сопряжены с травмированием слизистой. Неповреждённая слизистая оболочка в ротовой полости – хороший барьер для вируса. В слюне инфицированного концентрация патоген очень низкая, к тому же в слюне и желудочно-кишечном тракте здорового человека есть ферменты, которые препятствуют присоединению патогенных частиц к лимфоцитам.
Поцелуй – относится к вероятным путям передачи, так как небольшой риск заражения появляется, если у принимающего человека есть кровоточащая ранка. Чтобы здоровый человек заразился при поцелуе, по подсчётам учёных, нужен обмен двумя литрами слюны. Поэтому принято считать, что при поцелуе ВИЧ не переходит к партнёру.
ВИЧ в быту
На поверхностях тканей и предметов вирус живёт от нескольких минут до 2 часов. Лабораторные эксперименты показали, что после высыхания заражённой жидкости ВИЧ активен ещё до 3 суток. Однако для исследования используется концентрация вируса, в сотни раз превышающая возможную концентрацию в крови человека. Поэтому вне организма человека патоген живёт не более пяти минут.
Чем выше температура окружающей среды, тем быстрее он нейтрализуется. Зарегистрированных случаев заражения через общее использование предметов обихода нет. Соблюдая правила профилактики, семья ВИЧ-инфицированного человека может не волноваться за собственное здоровье.
Главное правило профилактики передачи инфекции в домашних условиях – общая и личная гигиена. Заражающие частички могут передаваться через бритву, маникюрные принадлежности или зубную щётку. То есть только те предметы, которые соприкасаются с кровью. Также в быту могут быть повреждения кожи у больного и здорового человека. Для инфицирования нужно, чтобы достаточное количество крови ВИЧ-позитивного попало на открытую ранку здорового.
Чтобы защитить ВИЧ-отрицательных членов семьи, рекомендуется все царапины и ранки обрабатывать йодом или зелёнкой, заклеивать пластырем. То же самое нужно делать больному при повреждениях. В доме нужно регулярно проводить уборку с дезинфицирующими средствами. Через общее пользование туалетом и ванной вирус не передаётся.
Лечение СПИДа
Лечение СПИДа схоже с лечением ВИЧ-инфекции. Основным методом, который уже не одно десятилетие применяется является высокоактивная антиретровирусная терапия (ВААРТ). Название обусловлено тем, что ВИЧ относится к ретровирусам. Синоним – АРТ (антиретровирусная терапия).
Суть ВААРТ заключается в лечении оппортунистических заболеваний и поднятии числа иммунных клеток CD4, тем самым восстановив нормальную реактивность иммунитета.
При ВААРТ человек может достигнуть нулевой нагрузки вирусной инфекции на организм, из-за чего носитель может вести нормальный образ жизни, не заражая окружающих людей, даже при незащищенном половом акте. Терапия также помогает зачать и родить полностью здорового ребенка, с отрицательным ВИЧ-статусом.
Из особенностей АРТ можно выделить отсутствие особых побочных эффектов от приема лекарственных препаратов. Однако, за счет высокой мутагенности, иногда бывают сложности с правильным подбором лекарств. В связи с этим, для достижения цели назначается комбинация 2-4 препаратов, подавляющих репликацию ВИЧ.
Лекарственные препараты для лечения ВИЧ-инфекции/СПИДа
Режим приема лекарственных препаратов должен соблюдаться в строгой четкости – в одно время, без пропусков, уменьшения/увеличения дозы. Иначе у ВИЧ появится шанс выработать резистентность (устойчивость) и усложнить дальнейший подбор лекарственных препаратов.
Нуклеозидные ингибиторы обратной транскриптазы – лекарство подавляет фермента вируса, который отвечает за формирование ДНК ВИЧ. Основные побочные эффекты – лактацидоз, панкреатит, нейропатии. Выводится через почки.
К препаратам относятся — аналог гуанозина — абакавир («Зиаген»), аналог тимидина – зидовудин («Зидовирин», «Тимазид») и ставудин («Актастав», «Ставудин»), аналоги цитидина – ламивудин («Виролам», «Гептавир-150») и эмтрицитабин («Эмтрива»), а также аналоги нуклеотидов — фосфазид («Никавир») и тенофовир («Виреад», «Тенвир»).
Популярными являются комбинации вышеперечисленных лекарств — Абакавир + Ламивудин (Кивекса, Эпзиком), Фосфазид + Ламивудин (Фосфаладин), Зидовудин + Ламивудин (Комбивир, Зилакомб), Зидовудин + Ламивудин + Абакавир (Тризивир).
Комбинировать препараты стоит из разных групп (аналогов), например, зидовудин и ставудин выполняют одну и ту же функцию, поэтому, если их совместить, просто повысится нагрузка на организм, но не эффективность.
Ненуклеозидные ингибиторы обратной транскриптазы – делавирдин («Рескриптор»), невирапин («Вирамун»), рилпивирин («Эдюрант»), эфавиренз («Регаст», «Стокрин», «Сустива»), этравирин («Интеленс»), Элсульфавирин («Элпида»).
Ингибиторы протеазы – лекарство блокирует ретропепсин (фермент протеазы ВИЧ), участвующий в расщеплении Gag-Pol (белок) на отдельные белки, из которых в дальнейшем формируются белки вириона вирусной инфекции.
К препаратам относятся – ампренавир («Агенераза»), атазанавир («Реатаз»), дарунавир («Презиста»), индинавир («Криксиван»), ритонавир («Ритонавир», «Норвир»), типранавир («Аптивус»), фосампренавир («Лексива», «Телзир»).
Популярным комбинированным лекарством является лопинавир + ритонавир («Калетра»).
Ингибиторы интегразы – лекарства из этой группы блокируют фермент вирусной инфекции, который участвует в процессе интеграции ее ДНК в геном здоровой клетки с дальнейшим образованием провируса.
К препаратам относятся – долутегравир («Тивикай», «Триумек»), ралтегравир («Исентресс»), элвитегравир («Витекта», «Стрибилда»).
Ингибиторы рецепторов – лекарства из этой группы, воздействуя на корецепторы клетки CXCR4 и CCR5, предотвращает проникновение в нее вирусной инфекции.
К препаратам относятся – маравирок («Целзентри»).
Ингибиторы фузии (ингибиторы слияния) – лекарства из этой группы являются последним оборонительным рубежом, на котором блокируется проникновение ВИЧ в клетку-мишень.
К препаратам относятся – энфувиртид («Фузеон»).
Среди побочных эффектов от высокоактивной антиретровирусной терапии выделяют – анемии, панкреатит, цирроз печени, лактатацидоз, эпидермальный некролиз, сыпь, расстройства ЖКТ, почечнокаменная болезнь (ПКБ), нейтропения, периферическая нефропатия, нарушение усвоения инсулина, липодистрофия (целлюлит), гиперлипидемия, синдром Стивенса-Джонсона, синдром Фанкони и прочие заболевания, несущие угрозу жизни.
ВААРТ при беременности
Согласно статистическим данным, собранных за 1990—2000 гг, беременные с положительным ВИЧ-статусом при отсутствии АРВ родили инфицированных детей в 20% случаев, применяющих в терапии одного только зидовудина («Зидовирин») – 10,4%, а при комплексной ВААРТ – всего 1,2%2.
Требования к проводимым мероприятиям
К сожалению, хоть правила профилактики довольно просты и не требуют особых усилий, случаи заражения дают о себе знать. Обычно правила нарушаются из-за некомпетентности людей либо из умысла сознательного заражения. Многие люди заражаются из-за врачебных ошибок (неправильно обработанный операционный материал, несоблюдение условий работы с кровью, переливание зараженной крови). Все это в совокупности провоцирует рост количества случаев заражения ретровирусом.
Именно поэтому проведение мероприятий профилактики должно строго контролироваться медиками. Если будет правильно проведена профилактика ВИЧ, СПИД никогда не разовьется у данного человека, и ему можно будет не беспокоиться о состоянии здоровья.
Если же относиться к этому как к какой-то выдумке или глупости, все может обернуться гораздо хуже. Заботьтесь о своем здоровье.
Протекание заболевания
Центр профилактики СПИДа – это заведение, деятельность которого направлена на укрепление мер борьбы с данным заболеванием. Как показывают исследования, проводимые в разных странах, человек может не догадываться о том, что он инфицирован на протяжении нескольких лет. При этом в каждом случае ситуация может быть разной. Скорость прогрессирования заражения может зависеть от таких факторов, как плохая генетика, плохие экологические условия проживания, состояние эмоционального здоровья и многие другие факторы. Однако чаще всего заболевание протекает по одному и тому же сценарию, в котором можно выделить пять основных стадий.
Профилактика СПИДа

Профилактика СПИДа включает в себя следующие мероприятия:
- Избегание случайных половых связей (с незнакомцами, проститутками и прочими людьми), отказ от беспорядочной половой жизни, т.к. это основной путь заражения многими болезнями, значительно ухудшающим качество жизни и сокращающим количество прожитых лет человека;
- Обязательные профилактические беседы с подростками о половой жизни и угрозах, которые она несет в случае бесконтрольности, причем самим строгим образом, чтобы ребенок это запамятовал до самых кончиков пальцев на ногах;
- Для инъекций использовать только одноразовые шприцы и иглы;
- При подозрении на положительный ВИЧ-статус как можно быстрее пройти тесты, чтобы на ранних стадиях купировать дальнейший патологический процесс иммунодепрессии и не допустить развитие СПИДа;
- Проходить плановый осмотр у врачей;
- Не кормить ребенка грудным молоком, если инфекция обнаружилась;
- Не использовать чужие предметы по уходу за телом, которые повышают риск нарушать целостность кожного покрова или слизистой оболочки – бритвы, ножницы, зубные щетки;
- Избегать пирсинга, тату, а также посещение салонов красоты и стоматологических клиник сомнительной репутации;
- Тщательно соблюдение правил личной гигиены, не забывая хорошо вымывать руки;
- Предэкспозиционная профилактика (ПрЭП) для ВИЧ-негативных партнеров – суть которой заключается в ежедневном приеме лекарственных препаратов (например – «Азидотимидин»), предотвращающих инфицирование здорового человека при его контакте с ЛЖВ. Это также справедливо для медработников, которые случайно могли повредить кожу инструментами, которые применялись при обследовании или лечении носителя ВИЧ;
- Людям с положительным ВИЧ-статусом избегать посещение медучреждений без крайней необходимости, особенно при нынешней пандемии COVID-19.