Внутреннее кровотечение у взрослых: симптомы, причины, лечение
Содержание:
- Медикаментозная терапия
- Виды внутренних кровотечений и их проявление
- Симптомы внутреннего кровотечения
- Специфическая симптоматика
- Симптомы
- Признаки внутренних кровотечений разной степени тяжести
- Причины
- Лечение
- Лечение
- Что представляет собой капиллярное кровотечение
- 66.Гемартроз
- Как определить внутреннее кровотечение
- Какие виды кровотечения относятся к внутренним
- Первая неотложная помощь до приезда врачей
Медикаментозная терапия
Лечение заболеваний, вызвавших кровотечение из матки, осуществляется в стационарных условиях. Дополнительно врач назначает пациентке медикаменты, помогающие остановить кровь.
Кровоостанавливающие лекарства принимаются только по рекомендации медицинского специалиста, прием препаратов по собственному усмотрению категорически запрещается.
Ниже приводится список медикаментов, наиболее часто используемых для остановки кровотечения.
- Этамзилат. Данный препарат стимулирует синтез тромбопластина, изменяет проницаемость кровеносных сосудов. Свертываемость крови увеличивается, в результате кровотечение ослабляется. Медикамент предназначается для внутримышечных инъекций.
- Окситоцин. Гормональное лекарственное средство, часто применяемое во время родов для улучшения сократительной способности матки. В результате сокращения маточной мускулатуры кровотечение останавливается. Препарат окситоцин назначается для внутривенного введения с добавлением глюкозы, имеет большой перечень противопоказаний.
- Аминокапроновая кислота. Это лекарственное вещество не дает тромбам растворяться под воздействием определенных факторов, за счет этого уменьшается кровотечение. Лекарство либо принимается перорально, либо вводится внутривенно. Лечение аминокапроновой кислотой маточных кровотечений осуществляется под тщательным врачебным надзором.
- Викасол. Препарат основан на витамине K. При дефиците в организме этого витамина ухудшается свертываемость крови. Медикамент назначается пациенткам, у которых отмечается склонность к маточным кровотечениям. Однако действовать витамин K начинает лишь спустя 10 – 12 часов после попадания в организм, поэтому использовать препарат для остановки крови в экстренных случаях нецелесообразно.
- Кальция глюконат. Препарат назначается при дефиците в организме кальция. Дефицит повышает проницаемость сосудистых стенок, ухудшает свертываемость крови. Данное лекарственное средство тоже не подходит для применения в экстренных случаях, но используется для укрепления кровеносных сосудов у пациенток, склонных к кровотечениям.
Виды внутренних кровотечений и их проявление

Значительная внутренняя потеря крови происходит по двум причинам:
- механические повреждения внутренних органов вследствие удара, падения с высоты, производственной травмы или даже после выяснения отношений при помощи кулаков;
- хронические заболевания, которые приводят к истончению стенок сосудов, их разрыву. Кровь при этом заполняет либо естественную (желудок, матка у женщин, легкие), либо ею же созданную полость.
Сколько бы крови ни излилось, организм стремится вытолкнуть ее наружу. Она выходит вместе с каловыми массами, содержимым желудка, из внутренних половых органов у женщин, отхаркивается с мокротой из бронхов и легких. Однако не стоит думать, что кровотечение остановится самостоятельно, рана затянется сама собой. При первых проявлениях внутренней кровопотери нужно как можно скорее обращаться к врачу.
Желудочно-кишечные
По свидетельству медиков, цирроз печени, язва, варикоз вен желудка или двенадцатиперстной кишки провоцируют каждое третье внутреннее кровотечение. Распознать проблему в таком случае можно по рвоте с примесью кровавых сгустков темного, почти черного цвета. Другой характерный признак внутреннего кровотечения в органы пищеварения – стул, по цвету и консистенции напоминающий деготь. Он может появиться и через 1–2 и даже через 9–10 часов после начала кровопотери.
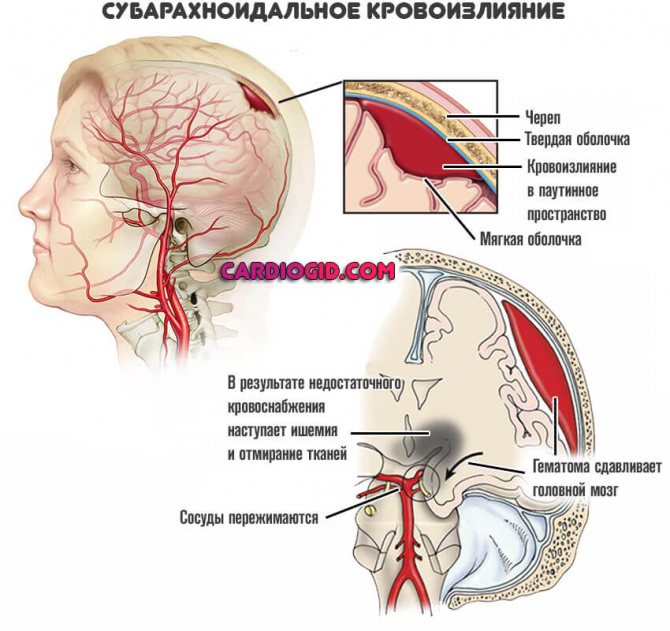
Черепно-мозговые
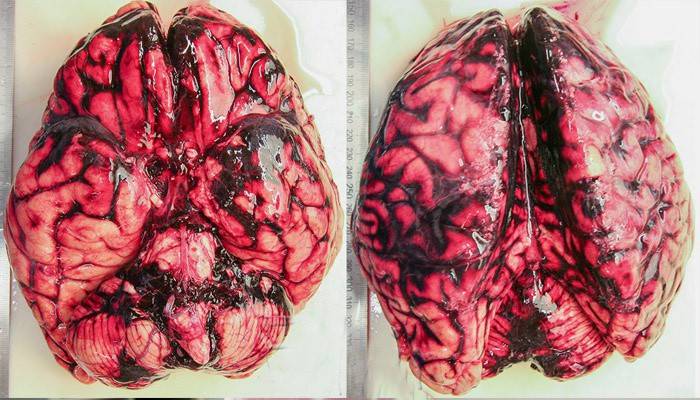
Иначе этого рода внутреннее кровотечение называют инсультом. При такой ситуации жидкость не находит выхода и скапливается в черепной коробке. Удалить кровяные сгустки можно лишь хирургическим путем. Опасность сгустков крови в мозгу нельзя недооценивать: они могут стать причиной полного или частичного паралича, нарушений работы тех органов, за которые ответственен пораженный участок, и даже смертельного исхода. Кроме сильного травмирования головы к инсульту нередко приводят:
- повышенное артериальное давление;
- сахарный диабет;
- мозговые опухоли;
- аневризм сосудов;
- энцефалит.
Малого таза
Речь идет о маточном кровотечении. Возникнуть оно может у женщин по разным причинам. Изменения гормонального фона, опухоли, внематочная беременность, выкидыш, отслоение плаценты во время вынашивания малыша, разрыв матки или яичников – все эти скрытые от людских глаз факторы провоцируют внутреннее кровотечение. Они могут открыться после окончания менструации или во время нее. Один из признаков внутреннего кровотечения – кровь выходит обильно в виде больших сгустков темного цвета. Сопровождается процесс ноющими болями в низу живота.
В брюшной полости

Мощное внутреннее кровотечение в этой области возможно по разным причинам:
- внематочная беременность;
- опухоли;
- низкая сворачиваемость крови.
Особенным кровотечение такого типа делает тот факт, что человек, испытывая острую боль в брюшине, чтобы хоть немного унять ее, вынужден сидеть, подтянув колени к груди. Чаще же всего доктора сталкиваются с наружными механическими повреждениями:
- травмами живота;
- травмами груди;
- разрывами внутренних органов: печени, яичников, селезенки.
В органах дыхательной системы
Скопление крови в легких и выход ее связывают с осложнениями после некоторых болезней (опухолей в груди, туберкулеза), с травмами ребер, сердца и самих органов дыхания. При этом наряду с типичными характерными являются и некоторые специфические признаки:
- частота пульса заметно сокращается при травмах сердца и повышается, если пострадали легкие;
- трудности при дыхании, нехватка кислорода, если кровь заполнила плевральную полость;
- отмечаются боли в груди различной силы;
- характерно беспокойное поведение, искажение черт лица;
- кашель сопровождается выходом крови алого цвета с примесью пены.
Симптомы внутреннего кровотечения
Общими ранними признаками данной патологии являются общая слабость, сонливость, бледность кожи и слизистых оболочек, головокружение, холодный пот, жажда, потемнение в глазах. Возможны обмороки. Об интенсивности кровопотери можно судить как по изменению пульса и артериального давления, так и по другим клиническим признакам. При малой кровопотере наблюдается незначительное учащение пульса (до 80 уд/мин) и незначительное снижение АД, в ряде случаев клинические симптомы могут отсутствовать.
О внутреннем кровотечении средней тяжести свидетельствует падение систолического давления до 90-80 мм. рт. ст. и учащение пульса (тахикардия) до 90-100 уд/мин. Кожа бледная, отмечается похолодание конечностей и незначительное учащение дыхания. Возможна сухость во рту, обмороки, головокружение, тошнота, адинамия, выраженная слабость, замедление реакции.
В тяжелых случаях наблюдается снижение систолического давления до 80 мм. рт. ст. и ниже, учащение пульса до 110 и выше уд/мин. Отмечается сильное учащение и нарушение ритма дыхания, липкий холодный пот, зевота, патологическая сонливость, тремор рук, потемнение в глазах, безучастность, апатия, тошнота и рвота, уменьшение количества выделяемой мочи, мучительная жажда, затемнение сознания, резкая бледность кожи и слизистых, цианотичность конечностей, губ и носогубного треугольника.
При массивных внутренних кровотечениях давление снижается до 60 мм рт. ст., отмечается учащение пульса до 140-160 уд/мин. Характерно периодическое дыхание (Чейна-Стокса), отсутствие или спутанность сознания, бред, резкая бледность, иногда – с синевато-серым оттенком, холодный пот. Взгляд безучастный, глаза запавшие, черты лица заостренные.
При смертельной кровопотере развивается кома. Систолическое давление понижается до 60 мм рт. ст. либо не определяется. Дыхание агональное, резкая брадикардия с ЧСС 2-10 уд/мин., судороги, расширение зрачков, непроизвольное выделение кала и мочи. Кожа холодная, сухая, «мраморная». В дальнейшем наступает агония и смерть.
Тошнота и рвота темной кровью («кофейной гущей») свидетельствуют об истечении крови в полость желудка или пищевода. Дегтеобразный стул может наблюдаться при внутреннем кровотечении в верхних отделах пищеварительного тракта или тонком кишечнике. Выделение неизмененной алой крови из заднего прохода свидетельствует о геморрое или кровотечении из нижних отделов толстого кишечника. Если кровь поступает в брюшную полость, выявляется притупление звука в пологих местах при перкуссии и симптомы раздражения брюшины при пальпации.
При легочном кровотечении возникает кашель с яркой пенистой кровью, при скоплении крови в плевральной полости – выраженная одышка, затруднение дыхания, нехватка воздуха. Истечение крови из женских половых органов свидетельствует о кровотечении в полость матки, реже – влагалища. При кровотечении в почках или мочевыводящих путях наблюдается гематурия.
Вместе с тем, ряд симптомов может не проявляться или быть слабо выраженным, особенно – при небольшой или умеренной выраженности внутреннего кровотечения. Это существенно затрудняет диагностику и иногда становится причиной того, что пациенты обращаются к врачам уже на поздних стадиях, при значительном ухудшении состояния вследствие значительной кровопотери.
Специфическая симптоматика
Признаки внутреннего кровотечения связаны с зоной повреждения и степенью повреждения сосудов или внутренних органов:
- Кровотечение в брюшину при разрывах печени и селезенки. Общие признаки кровоизлияния сопровождаются появлением тяжести в районе брюшин и так называемого симптома «Ванька-встаньки» (в положении лежа появляется болевой синдром в области шеи, в положении сидя неприятные ощущения утихают, но возникает выраженная слабость и головокружение).
- Кровотечение в области малого таза возникает при разрыве матки, яичников, а также маточных труб. Специфические проявления в этом случае заключаются в развитии синдрома «острого живота». В нижней части брюшины появляется боль, присутствует ощущение давления в области заднего прохода.
- Кровоизлияние в забрюшинную область при разрыве надпочечников, почек и аорты. Сопровождается умеренной выраженностью общей симптоматики и болями в области поясницы.
- Кровотечения в области желудка и кишечника при заболеваниях системы пищеварения, толстой и тонкой кишки. Общая симптоматика выражена ярко. Возникает рвота с примесью крови, кровавый понос и черный кал. В животе боль и ярко выраженный дискомфорт отсутствуют.
Симптомы
Клиническая картина при кровотечении позволит врачу установить предварительный диагноз и назначить дополнительную диагностику
Важно своевременно оказать помощь пациенту, чтобы предупредить серьезные осложнения
Внутреннее кровотечение сопровождается следующими общими признаками:
- сильная жажда, сухость во рту;
- слабость в теле, которая усиливается и вызывает у человека сонливость;
- потемнение в глазах;
- кожные покровы бледные;
- головокружение, обморок;
- понижается артериальное давление;
- наблюдается выраженная тахикардия.
 Внутреннее кровотечение. Признаки и симптомы.
Внутреннее кровотечение. Признаки и симптомы.
Описанные клинические симптомы свидетельствуют о нарастающем малокровии. Учитывая область поражения, признаки кровотечения выражены слабо или сильно.
В зависимости от места локализации патологических процессов, возникают следующие проявления:
| Название | Симптомы |
| Суставы конечностей |
|
| Головной мозг |
|
| Повреждение желудка или кишечника |
|
| Легочное кровотечение |
|
| Плевральная полость |
|
| Брюшина и забрюшинное пространство |
|
| Яичники или разрыв матки |
|

Симптомы внутреннего кровотечения возникают не сразу после появления патологического состояния. Через некоторое время скопление крови приводит к ощущению болевого синдрома, это реакция на растяжение полости в пораженной области.
Признаки внутренних кровотечений разной степени тяжести
Клиника определяется тяжестью патологического процесса.
При легком нарушении, когда кровит выходит мало, обнаруживаются следующие проявления:
- Бледность кожи и слизистых оболочек. Возникает сразу после развития аномального состояния. Тело приобретает беловатый оттенок, также как и десны, что хорошо заметно при визуальной оценке.
- Повышенная потливость. Гипергидроз.
- Ощущение холода. Снижение температуры кожных покровов. При объективном исследовании с применением термометра показатели, как правило, находятся на нормальном уровне или же незначительно снижены. Восстановление не дает выраженного результата, проблема сохраняется. При пальпации кончиков пальцев отмечается снижение локальной температуры.
- Незначительное падение артериального давления. До 10 мм ртутного столба сверху или снизу. Возможно изменение диастолического и систолического одновременно.
Обычно больной не ощущает этих проблем при малом объеме кровопотери. Нет ни неврологических дефицитных явлений, ни головной боли. Хотя возможны варианты, в зависимости от индивидуальных особенностей организма.
- Одышка. Нарушение даже без физической активности. Пациенту не хватает воздуха. Сохраняется на протяжении всего периода, пока не будет проведено специфическое лечение.
- Тахикардия на уровне 95-100 ударов в минуту. Не всегда заметна пострадавшему. Тем более, что интенсивность сердцебиения снижается, сила ударов, несмотря на количество, остается прежней или же падает.
- Жажда. Сильное желание пить.
- Потемнение в глазах. На фоне недостаточного объема циркулирующей крови. Возникает ишемия тканей головного мозга. Компенсаторные механизмы не работают.
Средняя степень кровотечения определяется теми же проявлениями. Но несколько более интенсивными. Плюс наблюдается ряд дополнительных, субъективных признаков:
К таковым относят:
- Сухость во рту. Изменение увлажнения слизистых оболочек.
- Обморочные состояния. Синкопальные явления возникают один или несколько раз, в зависимости от характера недостаточности трофики нервных тканей. Мозг страдает всегда, отличия только в силе нарушения.
- Головокружение. Пациент не может ориентироваться даже в привычной обстановке, падает. Вынужден принять положение сидя или лежа. Чтобы облегчить степень расстройства.
- Тошнота. Без рвоты или с однократным эпизодом таковой.
- Слабость и сонливость. Вплоть до невозможности сконцентрироваться на чем-либо.
Тяжелая форма сопровождается критическими признаками:
- Стремительное падение артериального давления. На 30-40 мм ртутного столба и более. Вплоть до функционально невозможных показателей, которые чреваты кардиогенным шоком и гибелью больного.
- Тахикардия. Учащение сердечной деятельности до 120-160 ударов в минуту и даже более. Сила сокращений и насосная способность при этом парадоксально снижаются. Пульс прощупывается слабо, несмотря на характер расстройства ритма.
- Сильная одышка.
- Помрачения сознания. Человек практически не ориентируется в ситуации.
- Апатичность. Пациент не реагирует на обращенные к нему слова, практически бесполезно любое влияние, будь то болевое, механическое. Нет ответа и на световой, звуковой стимулы.
- Практически неминуемо присутствует потеря сознания.
Пациент находится в критическом состоянии. Симптомы внутреннего кровотечения тяжелой степени распознаются без труда и заключаются в перечне кардиальных, неврологических отклонений.
Часто присутствуют болевые ощущения в месте, где произошло нарушение анатомической целостности сосудов. Например, при травмах почек, печени, инсульте геморрагического типа, разрыве легкого, прочих заболеваниях и состояниях.
Признаки внутреннего кровотечения зависят и от локализации нарушения анатомической целостности сосуда. Если говорить обобщенно:
- Полостные типы сопровождаются описанными проявлениями. В то же время, присутствуют специфические моменты при пальпации: симптомы раздражения брюшной стенки, звуки при аускультации.
- Тканевые разновидности заметны по основным проявлениям со стороны пораженного органа.
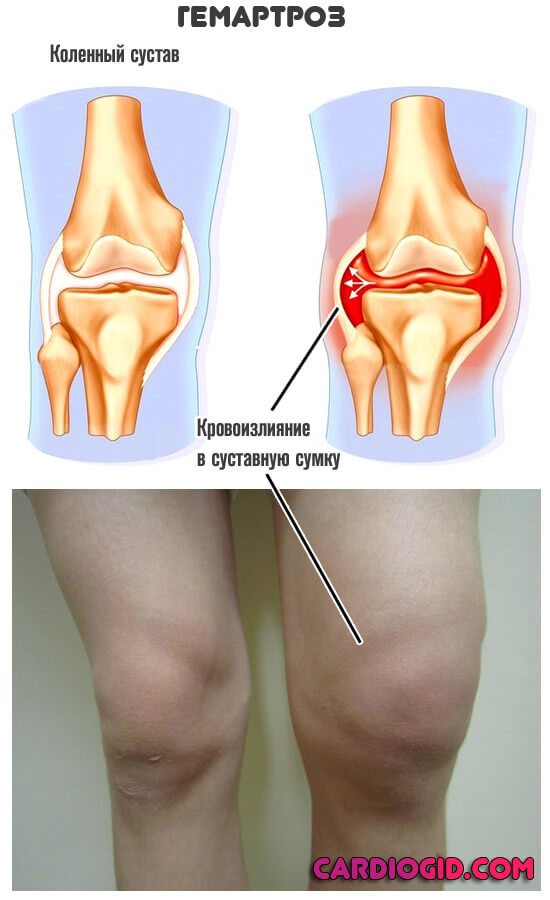
- Излияния крови в суставы приводит к резкой болезненности, увеличению в размерах вплоть до существенного, неестественного. Вариантов может быть множество.
Распознать внутреннее кровотечение при незначительном характере проблемы не так просто. При выраженных расстройствах все становится очевидно практически сразу. Необходимо оценить признаки нарушения, чтобы не упустить момент для начала терапии.
Причины
Причины внутренних кровоизлияний могут быть:
- Наследственные заболевания, связанные с .
- Тупые травмы живота, проникающие ранения, переломы.
- Тяжелые инфекционные заболевания и хронические патологические состояния органов, например, туберкулез, цирроз печени, изъязвление стенки желудка или кишки.
- Внематочная беременность, разрыв кисты и яичника.
- Злокачественные образования, распад опухоли.
- и гипертония – частые причины возникновения кровоизлияний в ткани мозга.
– вызов кареты «неотложной помощи». До ее приезда можно уложить пострадавшего для максимального мышечного расслабления, при наличии кашля, придать полусидячее положение.
Необходимо обеспечить приток свежего воздуха, на предполагаемое место повреждения сосуда положить холод
Очень важно контролировать частоту пульса, давление и дыхание, при необходимости проводят искусственное дыхание и непрямой массаж сердца
Что нельзя делать
Запрещается употребление питья и лекарственных средств, в том числе и обезболивающих. При сильной жажде можно прополоскать рот водой. Не рекомендуется перемещать пациента, разминать травмированное место, накладывать тугие повязки.
Лечение
Для остановки кровопотери пользуются терапевтическими методами. Это препараты: Этамсилат натрия, Викасол, Кальция хлорид. Дозировку определяет врач.
Рекомендуем прочитать:Какие бывают виды кровотечений?
При тяжелом состоянии пациента и симптомах перитонита причину анемии будут искать только на операционном столе. Операция называется «лапаротомией». Она предусматривает осмотр всей брюшной полости и органов таза после большого разреза.
Иногда большой неожиданностью для хирургов становится обнаружение распадающейся опухоли или громадной кисты. Чтобы остановить истечение крови в полость, производится перевязка сосудов, по возможности, удаление опухоли в пределах здоровых тканей. Ревизия состояния соседних органов позволяет убедиться в прекращении кровотечения.
Для выведения крови из полости плевры производят пункции с осторожным отсасыванием. По рентгеновской картине следят за расправлением легкого.
Из сустава кровь тоже удаляется с помощью пункции. Одновременно вводятся антибиотики для предотвращения воспаления.
При кровотечении из расширенных вен пищевода у больных с циррозом печени проводят паллиативную операцию с помощью введения в пищевод баллончика и раздувания его воздухом. Так достигается пережимание вен и последующее тромбирование.
Кровоточащие геморроидальные узлы перевязывают, удаляют или вводят в них склерозирующие вещества.
https://youtube.com/watch?v=Z36kym8JgP0
Если состояние пациента позволяет, ему предлагаются эндоскопические способы оперативного лечения. Цель любого лечения кровотечения — максимально сохранить и восстановить поврежденный орган.
Лечение
Лечение внутреннего кровотечения у взрослого сводятся к следующим действиям со стороны врачей:
- К скорейшему прекращению излияния крови.
- К восполнению потерянного объема циркулирующей жидкости.
- К санации пострадавшей полости или органа.
Если кровотечение внутри не удается остановить медикаментозными средствами, прибегают к помощи хирургии. При необширной площади поражения возможно применение эндоскопии. Если состояние пострадавшего не позволяет этого, проводится полноценное оперативное вмешательство.
При прободении язвы, ее ушивают или, проводят резекцию органа. При легочном кровотечении проводится тампонада или ушивание кровоточащего сосуда. При разрыве яичника, чаще требуется его полное удаление. При кровотечении, вызванном распадом злокачественного образования, проводится паллиативная операция с удалением собственно опухоли.
Восполнение ОЦК проводится растворами препаратов крови (свежезамороженная донорская кровь, плазма, альбумин), инфузионными препаратами (глюкоза, полиглюкин, физ. раствор).
Для удаления кровяного содержимого применяется пункция полости или сустава. При полномасштабном оперативном вмешательстве, санация производится путем промывания антисептиками.
Прогноз на будущее зависит от своевременного и квалифицированного оказания медицинской помощи, а так же от причин, приведших к внутреннему кровотечению. На восстановление организма так же влияет немало факторов: объем потерянной крови, наличие сопутствующих заболеваний, возраст пострадавшего.
Что представляет собой капиллярное кровотечение
Капилляры — самые тонкие кровеносные сосуды. Их стенки состоят из одного слоя клеток. Кислород и питательные вещества легко проходят через них в клетки органов и тканей, а из них в кровь переходят углекислый газ, мочевина и другие продукты обмена. Из-за того, что эти стенки очень тонкие, они легко повреждаются.

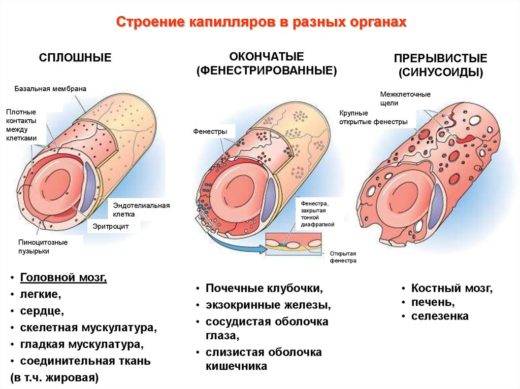
Строение капилляров различается в зависимости от того, в каких органах они находятся, но все они — сосуды с тонкими стенками
Причины травмирования капилляров
Если кровотечение возникло из-за укуса, ушиба, ссадины, пореза или другого повреждения, его называют травматическим. Причина патологического кровотечения — нарушения проницаемости стенок сосудов или свёртываемости крови. Это происходит из-за следующих причин:
- возраста;
- нехватки витаминов;
- болезней сердечно-сосудистой системы и крови;
- под действием некоторых лекарств.
Виды капиллярных кровотечений
Выделяют 3 вида капиллярных кровотечений:
- Наружное, когда кровь вытекает из раны. При наружном капиллярном кровотечении кровь стекает тонкой струёй или собирается в капли, как бывает при ссадинах.
- Гематома — истечение крови в ткани тела. К примеру, синяк — это подкожная гематома. Болезненный участок синего или чёрного цвета, который постепенно желтеет — это излившаяся под кожу кровь. Однако гематомы могут возникать и в других тканях. Особенно опасны внутричерепные гематомы — из-за них повышается внутричерепное давление, кроме того, они сдавливают нервы и сосуды, что приводит к повреждениям мозга.
- Внутреннее кровотечение. Возникает, когда кровь из повреждённых сосудов вытекает в полость тела: грудную, брюшную, полость черепа. Кровотечения в полости суставов и органов — желудка, кишечника, лёгких — также называют внутренними. Слабые внутренние кровотечения человек часто не замечает: выявить их можно только в ходе обследования.
Как отличить капиллярное кровотечение от других видов
Отличить капиллярное кровотечение от артериального и венозного можно по следующим признакам:
- Интенсивности — капиллярное кровотечение слабее, чем артериальное или венозное. При артериальном кровь фонтанирует из раны, а при венозном течёт струёй. Однако раны на голове и ногах сильно кровоточат, даже если повреждены только капилляры. В этом случае ориентироваться следует на цвет крови.
- Цвету крови — артериальная кровь ярко-алая, венозная — тёмная, вишнёвого оттенка. Капиллярная кровь по цвету ближе к артериальной.
- Глубине раны: при ссадинах, царапинах и неглубоких порезах следует ожидать именно капиллярного кровотечения.

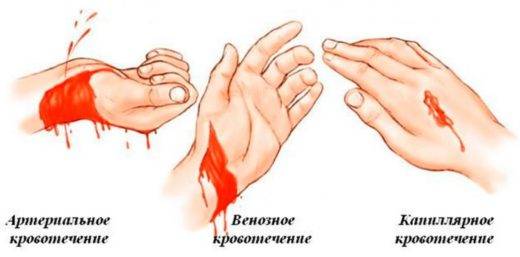
Артериальное, венозное и капиллярное кровотечения можно отличить по интенсивности вытекания крови из раны и её цвету
Внутренние кровотечения
Внутренние кровотечения трудно заметить, диагностировать и лечить. Они возникают в результате:
- прободения язвы желудка или кишечника;
- нарушения свёртываемости крови;
- переломов;
- массивных травм или сильных ударов.
При этом они очень опасны. Даже если внутреннее кровотечение остановилось, скопившаяся кровь может сдавливать нервы, сосуды и органы. Если же нет, кровопотеря и снижение артериального давления могут угрожать жизни.
Симптомы внутреннего кровотечения
Основные признаки внутреннего кровотечения:
- Кожа пострадавшего бледнеет или становится синевато-серой. В первую очередь синеют губы и ногти.
- Пострадавший ощущает слабость, головокружение и жажду. Это происходит из-за потери крови и снижения артериального давления, так организм стремится компенсировать потерю жидкости.
- Пульс учащается до 90–110 ударов в минуту и выше. Такое возможно и в норме, например, при физических нагрузках или волнении. Поэтому при диагностике нельзя ориентироваться только на частоту пульса.
- При лёгочном кровотечении кровь присутствует в мокроте либо пострадавший откашливает ярко-красную пену.
- Если кровь скопилась в плевральной полости, пострадавшему тяжело дышать.
- При желудочном кровотечении пострадавшего может рвать чёрной густой массой. Это возможно также при сильном носовом кровотечении, если пострадавший запрокидывал голову назад.
- При кишечном кровотечении алая кровь иногда выделяется из ануса.
- Кровь в моче указывает на повреждение сосудов почек, мочевыводящих путей или мочевого пузыря.
- При внутричерепном кровотечении пострадавший теряет сознание либо у него могут нарушиться зрение или слух.
- Боли в какой-либо области могут указывать на место кровотечения.
66.Гемартроз
Гемартроз – кровоизлияние в сустав. Возникает вследствие разрыва сосудов, снабжающих кровью внутрисуставные структуры. Чаще наблюдается в коленном суставе. Может быть травматическим или нетравматическим. Травматический гемартроз всегда развивается при внутрисуставных переломах и нередко сопровождает более легкие травмы (надрывы и разрывы связок, разрывы менисков, ушибы суставов). Нетравматический гемартроз может появляться при заболеваниях, связанных с нарушением свертывания крови или повышенной хрупкостью сосудистой стенки – при цинге, гемофилии и геморрагических диатезах. При гемартрозе сустав увеличивается в объеме и становится шарообразным, возникает боль и флюктуация (зыбление). Диагноз выставляется на основании осмотра. Для уточнения причины гемартроза может назначаться рентгенография, МРТ, КТ и другие исследования. Лечение – пункции сустава и наложение гипсовой повязки.
Как определить внутреннее кровотечение
Самым опасным и непредсказуемым состоянием, которое угрожает жизни человека, то, что сопровождается внутренней кровопотерей в любом количестве. Этот патологический процесс, который характеризуется изливанием крови из полости поврежденного или травмированного сосуда в другие органы и области. Опасность ситуации заключается в том, что обнаружить внутреннее кровотечение достаточно сложно на начальном этапе его образования.
Как правило, специфичных симптомов внутреннего кровотечения нет
Обращают внимание на проблему только тогда, когда самочувствие человека стремительно начинает ухудшаться. Но выделяют несколько основных признаков, по которым можно достаточно легко обнаружить внутреннее кровотечение самостоятельно
Знание этих признаков непременно помогут выявить патологию на раннем этапе и избежать плачевных последствий.
К наиболее распространенным признакам и симптомам внутренних кровотечений можно отнести:
- Учащается сердцебиения (тахикардия сердца).
- Головокружения. Для тяжелых случаев характерна потеря сознания. Зачастую этот признак можно наблюдать при обильных кровоизлияниях.
- Сонливость. Симптом можно наблюдать как при незначительной кровопотери, так и при обильной.
- Слабость.
- Апатическое состояние. Человек может терять интерес к тем вещам, которые раньше его интересовали.
- Артериальное давление начинает постепенно падать.
- Бледность.
Слабость и головкружение могут быть признаком внутреннего кровотечения
Эти симптомы кровотечения проявляются для всех типов внутренних кровотечений одинаково, не зависимо от очага их образования и количества изливаемой крови. Отличатся один тип от другого, будет только агрессивностью и скоростью развития.
Порой пациент даже не успевает понять, что с ним случилось. Но бывает и так, что данная кровопотеря формируется незаметно, и только спустя некоторое время начинают появляться первые симптомы, которым люди не всегда придают особого значения.
Другой вариант – более лояльный, он дает шанс больному заметить патологию на ранних этапах и вовремя показаться врачу.
Быстрота и агрессивность развития патологического процесса обусловлены от очага и диаметра сосуда человека, из которого сочиться кровь.
Если полностью вникнуть в суть данного вопроса, то можно заметить то, что данная патология является аномалией, во время которой кровь не контактирует с окружающей средой. Поэтому некоторые специалисты считают, что кровопотери, которые формируются в желудочно-кишечном тракте, не являются внутренними. Но рационально их рассматривать, как данную подкатегорию, потому что по структуре образования и общей симптоматике проявления, они больше характерны к внутренним, нежели к наружным.
Виды внутренних кровотечений у человека, в зависимости от места образования разделяют:
Появления сильной и резкой боли в правом или левом плече, в шейном отделе (когда больной лежит на кровати).
Когда человек садиться, болевые ощущения проходят, но появляется головокружения.
·При пальпации ощущается боль вверху живота.
Дискомфортные ощущения внизу живота.
Изредка появляются резки боли.
Ощущается давления на анальный проход.
При пальпации появляется боль в области матки.
Ощущения резкой боли в правом или левом плече, шейном отделе (особенно если больной лежит на спине).
Больного может беспокоить боль в области спины или поясницы.
При нажимании на поясницу или спину боль начинает резко усиливаться.
Порой больного может беспокоить тошнота или даже рвота (кофейного или кровянистого состава).
Понос с кровью (темно красного или черного цвета каловые массы).
При надавливании на живот больной ничего не ощущает.
Какие виды кровотечения относятся к внутренним
Внутреннее кровотечение — состояние, во время которого происходит истекание кровяной жидкости в естественную полость. Это можно описать так: каждый наш орган имеет кровеносные сосуды, их разрыв, происходящий по различным причинам, накапливает кровь в ближайшей полости, которыми могут быть:
- Яичники.
- Мочевой пузырь.
- Суставная, сердечная сумка.
- Желудок, кишечные петли.
- Головной мозг.
- Брюшина, пространство за брюшиной.
- Пространство плевральных листков.
Современная медицина предлагает следующую квалификацию данного кровоизлияния:
- Причина возникновения. Может быть механическая (травма), аррозивная (повреждение во время некроза, роста или распада опухолей). Также существует диапедезное состояние, его причиной служит повышенная проницаемость стенок мелких сосудов. Это обычно происходит при диагнозе сепсис, цинге.
- Объем кровяной потери. При лёгкой потери человек теряет до 500 мл. жидкости, средней – до 1000 мл., тяжёлой – до 1500 мл., массивной – более 1500 мл. Смертельной и абсолютно смертельной потеря считается при показателях более 3000 и 3500 мл. соответственно.
- Характер повреждённого сосуда. Может быть артериальным, капиллярным, венозным, смешанным. Существует также паренхиматозная кровопотеря, это капиллярная кровопотеря из паренхиматозных органов.
- Локализация. ЖКТ, околосердечная сумка, плевральная полость и др.
- Место скопления – полостное, внутритканевой.
- Явные, скрытые признаки. К первым относят естественный выход крови из организма, к примеру, её можно увидеть в кале, а скрытые – она остаётся внутри организма.
- Время образования. Первичное, появляется после травмы, а вторичное развивается через определённый промежуток времени. Последние делятся на ранние (до 5 дней) и поздние (от 10 до 15 дней).

Первая неотложная помощь до приезда врачей
Обильное кровотечение из влагалища нужно остановить или хотя бы уменьшить до приезда врачей. Это вопрос жизни и смерти женщины. В большинстве случаев при грамотной первой помощи кровотечение прекращается, но в 15% случаев патологический процесс завершается летально.
Больная женщина, дожидаясь врачей в домашних условиях, должна сделать следующее:
- лечь на спину, убрать из-под головы подушку;
- подложить под голени высокий валик, сделанный из полотенец или одеяла;
- положить на живот бутылку с холодной водой или заполненную льдом грелку;
- выпить холодной негазированной воды.
При маточном кровотечении категорически запрещается:
- находиться в стоячем и сидячем положении;
- лежать, прижав ноги к животу;
- принимать горячую ванну;
- делать спринцевания;
- класть грелку на живот;
- употреблять горячие напитки;
- принимать какие-либо медикаменты.