Пневмония
Содержание:
- Симптомы коронавирусной пневмонии
- Пневмония у взрослого человека
- Симптомы заболевания
- Классификация (мкб-10) и виды заболевания
- Как лечить правостороннюю пневмонию?
- Первые признаки и симптомы
- Диагностика
- Диагностика заболевания
- Лечение
- Пневмония: что за болезнь и как классифицируется?
- Цитомегаловирусная инфекция (ЦМВИ).
- Симптомы
- Какой бывает пневмония?
- Лучевое обследование
- Признаки правосторонней пневмонии
- Прогноз и заключение
Симптомы коронавирусной пневмонии
В некоторых случаях пневмония при КВИ протекает без явных клинических проявлений. Такую форму заболевания называют бессимптомным, хотя клинические проявления у нее есть:
- общая слабость, разбитость, сонливость;
- кашель и незначительная одышка;
- иногда – ринит.

Но в большинстве случаев коронавирусная пневмония протекает достаточно тяжело. Возбудитель заболевания провоцирует множественные очаги воспаления в легочной ткани, поэтому больной постепенно лишается способности дышать самостоятельно. Даже если патология протекает со средней степенью тяжести, и человек не нуждается в искусственной вентиляции легких, внутренние органы страдают от кислородной недостаточности (гипоксии), что часто проявляется в вегетативных расстройствах, когнитивных нарушениях, депрессивном и астеническом синдроме. У больного наблюдается форсированное дыхание, в котором участвуют вспомогательные мышцы: на вдохе он поднимает ребра и выгибает спину, на выдохе – втягивает живот и опускает ребра.
| Легкое течение | Средняя тяжесть | Тяжелое течение | Крайне тяжелое |
| Проявления обычной респираторной инфекции, температура не поднимается выше 38,5 градусов. | Температура выше 38,5 градусов, сатурация падает до 95%, при незначительной физической нагрузке появляется одышка | Сатурация опускается до 93%, одышка присутствует постоянно. Снижается артериальное давление. Может возникать задержка мочеиспускания. | Дыхательная недостаточность и отказ других внутренних органов. Сатурация ниже 85%. |
При прогрессирующей дыхательной недостаточности больной теряет способность дышать самостоятельно, так как его легкие наполняются экссудатом. Распознать это можно по следующим клиническим признакам:
- из-за кислородной недостаточности больной вялый, жалуется на предобморочные состояния, слабость, постоянную сонливость;
- кровяное давление падает, в области сердца появляется дискомфорт;
- кожа бледнеет, в зоне носогубного треугольника проступает синева.
Если человек не получит срочную медицинскую помощь, риск летального исхода многократно возрастет. В домашних условиях рекомендуется лечиться пациентам только с легкой степенью тяжести болезни. Остальным рекомендована госпитализация в стационар, где пациенты получают круглосуточное наблюдение и быстрое оказание помощи при развитии осложнений и дыхательной недостаточности.
Пневмония у взрослого человека
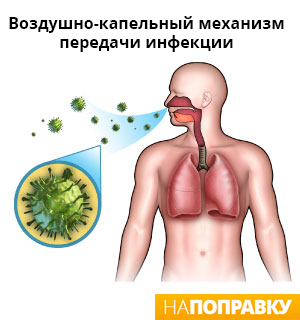
Взрослые чаще всего болеют пневмонией в результате попадания в организм бактерий, которые и являются возбудителями болезни. Внебольничная пневмония у взрослых не зависит от географических зон и социально-экономических отношений.
На протяжении всей жизни на дыхательные пути и легкие человека постоянно воздействуют болезнетворные организмы: вирусы и паразиты. На пути к легким бактерии встречают защитные барьеры, которые представлены верхними дыхательными путями и ротоглоткой. Если эти барьеры преодолеваются болезнетворными организмами — бактериями, вирусами и грибками, начинает развиваться инфекция.
Симптомы заболевания
Они могут проявляться по-разному, но, в отличие от других, достаточно схожи между собой и легко различимы.
Если у воспаления вирусная природа:
- сильный кашель;
- выделяется мокрота;
- повышается температура тела;
- рвота;
- учащение частоты дыхания;
- учащение сердцебиения.
К этим признакам могут присовокупляться и другие.
Кроме вышеуказанных, у некоторых пациентов могут наблюдаться и другие признаки, среди которых – мышечная слабость, сильная утомляемость и сухой кашель.
После того, как пациент поступил в стационар, врач должен сделать полную диагностику, бактериальные посевы, проверить, не присоединилась ли к основной инфекции дополнительная. Если в результате оказывается, что уровень лейкоцитов в крови больного повышен, это говорит о том, что область правого легкого поражена бактериями.
Вид микроорганизмов распознается после анализа мокроты, которая дает врачу ясную и полную картину. Для того чтобы полностью уничтожить очаг заболевания, необходимо осуществить как можно более точную диагностику и назначить правильное, деятельное лечение.
Классификация (мкб-10) и виды заболевания
 В зависимости от типа возбудителя заболевания, локализации воспалительного процесса и особенностей клинического течения внебольничная пневмония делится на несколько видов. Согласно коду МКБ-10, классификация выглядит следующим образом:
В зависимости от типа возбудителя заболевания, локализации воспалительного процесса и особенностей клинического течения внебольничная пневмония делится на несколько видов. Согласно коду МКБ-10, классификация выглядит следующим образом:
- вирусная форма заболевания, не представленная в других категориях (J12);
- стрептококковая пневмония (J13);
- патология, вызванная гемофильной палочкой (J14);
- бактериальная форма неклассифицированная (J15);
- болезнь, вызванная другими возбудителями (J16);
- пневмония как осложнение других заболеваний (J17);
- пневмония с неуточненным возбудителем (J18).
Исходя из местонахождения патологического процесса (сторона и область поражения), степени тяжести и общей картины болезни выделяют разные формы внебольничной пневмонии (правосторонняя, левосторонняя, двусторонняя, нижнедолевая), причем каждая из них имеет свои особенности клинического течения и терапии.
Правосторонняя и левосторонняя
- Правосторонняя пневмония. Анатомическое строение правого бронха отличается от строения левого – он короткий и широкий, поэтому правостороннее воспаление встречается чаще. Данная форма болезни обычно диагностируется у взрослых при поражении респираторной системы стрептококками.
- Левосторонняя пневмония. Воспалительный процесс с левой стороны более опасен, чем правосторонний – он свидетельствует о серьезном ослаблении организма. Основные симптомы – кашель и болевые ощущения в боку, а в запущенных случаях может наблюдаться дыхательная недостаточность.
По области поражения
Воспаление при внебольничной пневмонии может охватывать разные области легких – если поражение небольшое, заболевание называют очаговым. При воспалении нескольких частей легких речь идет о сегментарной патологии, а тотальная наблюдается при вовлечении в патологический процесс всего легкого. Долевая пневмония диагностируется при повреждении одной из долей органа, причем данная форма, в свою очередь, делится на верхне- и нижнедолевую, а также центральную.
- Верхнедолевая пневмония. Поражение верхней доли легкого считается тяжелой формой болезни, и проявляется выраженными симптомами, дисфункцией кровеносной и нервной системы.
- Нижнедолевая форма. Признаками заболевания выступают боли в животе, повышение температуры, озноб и кашель с обильным отхождением мокроты.
- Центральное воспаление. Патологический процесс развивается в глубине органа, поэтому проявляется он достаточно слабо.
ВАЖНО! Определить локализацию и масштаб пораженной области, основываясь исключительно на симптомах заболевания, нельзя – для этого необходимо рентгенологическое исследование и другие методы диагностики
По степени тяжести
- Легкая форма. Воспаление легких, протекающее в легкой форме, лечится амбулаторно под контролем врача. Основные симптомы – небольшая лихорадка, умеренная одышка при физических нагрузках, нормальное давление и ясное сознание.
- Средняя тяжесть. Пневмония средней тяжести чаще всего наблюдается у людей с хроническими патологиями, и требует помещения больного в стационар. Она характеризуется повышенной потливостью, выраженной лихорадкой, нарушением ЧСС, легким помрачением сознания.
- Тяжелая пневмония. Данная форма болезни проявляется серьезным нарушением дыхательной функции, септическим шоком, помутнением сознания и другими тяжелыми симптомами, и лечится в условиях реанимационного отделения.
По клинической картине
- Острая форма. Болезнь развивается внезапно и характеризуется признаками интоксикации организма – высокой температурой, сильным кашлем с обильным отделением мокроты, ухудшением общего самочувствия.
- Хроническая пневмония. Воспалительный процесс поражает не только легочную, но и промежуточную ткань, ухудшает функцию легких и вызывает деформацию бронхов. Клиническое течение
При отсутствии лечения острая форма внебольничной пневмонии может перейти в хроническую, вследствие чего в патологический процесс будут постоянно вовлекаться новые сегменты легких.
Как лечить правостороннюю пневмонию?
Терапия, которая применяется при диагнозе воспаление легких правостороннее, зависит от стадии пневмонии, особенностей ее течения и общего состояния больного. При правосторонней пневмонии, имеющей бактериальную этиологию, применяется лечение антибиотиками второго и третьего поколения.
При вирусной пневмонии правого легкого рекомендована комплексная терапия противовирусными и антибактериальными препаратами. Для устранения основных симптомов заболевания (кашель, лихорадка и т.д.) больным прописывают отхаркивающие и жаропонижающие препараты.

Часто для борьбы с пневмонией применяются альтернативные методы (травяные отвары, снимающие воспаления, иммуномодуляторы и муколитические средства), но лечить заболевание народными средствами рекомендуется только в комплексе с консервативными методиками, назначенными врачом.
Помимо консервативной терапии, больным правосторонней пневмонией назначаются ингаляции, электрофорез, прогревание легких, массаж и дыхательная гимнастика. Кроме того, рекомендуется соблюдать постельный режим, спать притемпературе окружающей среды не выше 20 градусов, желательно с открытой форточкой, чтобы не создавать для возбудителей воспаления благоприятных условий для размножения.
Питание при любой форме пневмонии должно быть высококалорийным, богатым витаминами и микроэлементами, а для устранения симптомов интоксикации, характерных для любого воспаления легких, рекомендуется пить как можно больше жидкости (не менее 2-2,5 л в день).
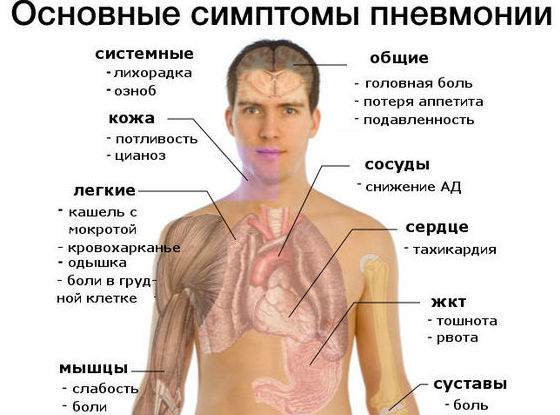
Первые признаки и симптомы
На первых этапах болезнь ведет себя идентично, независимо от причины возникновения и локализации: ощущение дискомфорта или боли справа в груди, чувство скованности при дыхании, сильный и резкий кашель, появление мокроты (преимущественно вязкого характера), жар и озноб. К симптомам можно отнести также:
- недомогание,
- сонливость,
- повышенное выделение пота,
- снижение аппетита,
- учащенное дыхание.
Симптомы правосторонней пневмонии вначале схожи с симптомами распространенных респираторных заболеваний. Общая картина болезни может не совпадать с общепринятой схемой развития.
 В последние годы увеличилось количество атипичных, стертых форм правостороннего воспаления легких. Поэтому если пациента беспокоит:
В последние годы увеличилось количество атипичных, стертых форм правостороннего воспаления легких. Поэтому если пациента беспокоит:
- боль в грудной клетке,
- высокая температура,
- общая слабость,
- затяжной кашель.
Его обязательно должен осмотреть врач-терапевт или пульмонолог.
Диагностика
 Одних симптомов недостаточно для постановки диагноза, так как такие клинические проявления характерны для большого количества других заболеваний. Воспаление правого легкого может выявляться с помощью общего анализа крови, которое показывает увеличение количества лейкоцитов, СОЕ, нейтрофилов. Болезнетворная микрофлора выявляется в смыве мокроты. Косвенно о наличии такого заболевания могут свидетельствовать крепитирующие хрипы и притупление перкуторного звука. Обычно диагноз подтверждается при проведении рентгенологического исследования легких в боковой и прямой проекциях.
Одних симптомов недостаточно для постановки диагноза, так как такие клинические проявления характерны для большого количества других заболеваний. Воспаление правого легкого может выявляться с помощью общего анализа крови, которое показывает увеличение количества лейкоцитов, СОЕ, нейтрофилов. Болезнетворная микрофлора выявляется в смыве мокроты. Косвенно о наличии такого заболевания могут свидетельствовать крепитирующие хрипы и притупление перкуторного звука. Обычно диагноз подтверждается при проведении рентгенологического исследования легких в боковой и прямой проекциях.
Диагностика заболевания
 Диагностика заболевания
Диагностика заболевания
Очень важно, при обнаружении у себя определенных симптомов этого заболевания, не откладывать обращение за консультацией к специалисту. Подход к лечению должен быть комплексным и включать в себя врачебный осмотр, сдачу анализов, проведение лабораторных исследований
Примерный порядок действий:
- Во время первичного приема врач проводит беседу с больным и выясняет, какие симптомы уже начали проявляться.
- Пульмонолог (в некоторых случаях терапевт или педиатр)Пульмонолог сначала прослушает, чтобы проверить наличие хрипов. Если в легких началось воспаление, в этом случае как раз возникают хрипы и бронхиальная одышка. Это позволяет выявить наличие патологию.
- Обязательно проводят рентгенографическое исследование легких, чтобы исключить ошибочный диагноз. Это также помогает врачу увидеть, где находится очаг воспаления.
- Общие анализы мочи, и крови могут показать наличие или отсутствие воспалительного процесса.
- Гипоксемия пациента также сдается в лабораторию для исследования.
- Бактериальный посев мокроты помогает определиться с выбором дальнейшего лечения.
- В некоторых случаях дополнительно назначается: ЭКГ, компьютерная томография.
- В особо сложных случаях может понадобиться бронхоскопия.
Диагностика осуществляется на основе тех симптомов, которые особенно сильно выражены. После этого, врач назначает конкретные анализы и лабораторные исследования.
Лечение
Лечение односторонней пневмонии ведется комплексным методом – только такой подход может привести к положительным результатам. Практикуются следующие направления в лечении этого недуга:
- Создание нормальных условий для лечения больного – это может быть помещение в стационар или амбулаторное лечение.
- Определение рационального питания с учетом возможностей больного. Пища должна быть высококалорийная, но легкая.
- Лечение антибиотиками, направленное на уничтожение возбудителя.
- Патогенетическое лечение: снятие признаков интоксикации, улучшение работы органов дыхания, стимулирование микроциркуляции в бронхах.
- Терапия, направленная на снятие симптомов заболевания.
- Физиотерапевтические мероприятия.
- ЛФК и дыхательные упражнения.
В комплексное лечение входит терапия лекарственными препаратами разных фармакологических групп:
- Антибиотики широкого спектра действия с учетом предполагаемого возбудителя.
- Противовирусные средства, если болезнь спровоцировал вирус или эта смешанная инфекция.
- Отхаркивающие лекарства с применением внутрь или в виде ингаляций. Травяные настои и отвары для отхаркивания.
- Инфузионная терапия для устранения интоксикации и восстановления кислотно-щелочного и водно-солевого баланса.
- Применение низкомалекулярных гепаринов для стимулирования микроциркуляции в легких.
- Средства для снижения вязкости крови, часто применяется Пентоксифиллин.
- Бронхолитики по показаниям.
- НПВС, если присутствует лихорадка и болезненные ощущения.
Народная медицина
Кроме медикаментозного лечения применяются и хорошо помогают для снятия симптомов средства народной медицины. Они эффективны при совместном лечении с применением лекарственных средств и физиотерапевтических мероприятий. Прежде чем заняться лечением народными средствами, следует проконсультироваться с лечащим врачом, чтобы не нанести вреда своему здоровью. Рассмотрим следующие рецепты:
-
Отвар из девясила и зверобоя. Нужно взять 3 ложки девясила и одну зверобоя, измельчить и добавить к ним пол-литра кипятка, варить на небольшом огне минут 30, затем остудить и процедить. Параллельно растопить 500 г меда и смешать его со стаканом оливкового масла.
Объединить обе заготовки, хорошо перемешать и поместить в холодильник для двухнедельного настаивания. Пить по чайной ложке 5 раз в день перед едой. Длительность лечения – 16 дней.
-
Средство на березовых почках. Взять по 250 г листьев алоэ и березовых почек, по 500 г свиного жира, сливочного масла и меда, пол-литра водки. В одну посуду поместить масло, жир, мед и водку и поставить кастрюлю на небольшой огонь, чтобы компоненты растопились и стали жидкими.
Измельчить алоэ и березовые почки, сложить их в марлевый мешок и опустить его в посуду с растопленной смесью. Дать смеси закипеть, выключить огонь, мешочек отжать и удалить из посуды. Употреблять состав по столовой ложке 3 раза в день, разведя его в небольшом количестве молока.
При одностороннем воспалении легких следует соблюдать некоторые советы для облегчения своего состояния:
- Избегать продуктов с большим количеством углеводов и жиров – они снижают энергетические возможности организма.
- Больше есть свежих фруктов и овощей – их витамины и полезные вещества помогут в борьбе с недугом.
- Пить больше жидкости – она нейтрализует токсины.
- Не ложиться на сторону воспаленного органа – так увеличивается нагрузка на него.
- Не прекращать пить антибиотики до указаний врача, даже если настанет облегчение.
Эти рекомендации помогут в быстром выздоровлении от воспаления легких.
больной С. 54 года. Пришел к врачу с жалобами на высокую температуру, влажный кашель и слабость. После проведения анализов крови и мокроты, а также выполнения рентгенографии установили диагноз – правосторонняя пневмония.
Назначено лечение: антибиотики, противовоспалительные, противовирусные, отхаркивающие средства. УВЧ правого легкого. Рекомендовано бросить курить.
Данное заболевание имеет серьезные последствия, поэтому нельзя тянуть с посещением поликлиники при наличии характерных симптомов. Только врач способен определить возбудителя заболевания и назначить правильное лечение. Соблюдая все назначения врача, можно легко и без последствий справиться с рассмотренным в статье недугом.
Пневмония: что за болезнь и как классифицируется?
Пневмония – это развитие тяжелого воспалительного процесса в легких. Легкие состоят из небольших воздушных камер – альвеол. При вдохе они заполняются кислородом, который затем поступает в кровь. Также альвеолы участвуют в процессе очищения крови от углекислого газа. При пневмонии альвеолы наполняются не кислородом, а гноем или жидкостью. Как следствие – больной не имеет возможности нормально вдыхать и выдыхать воздух.
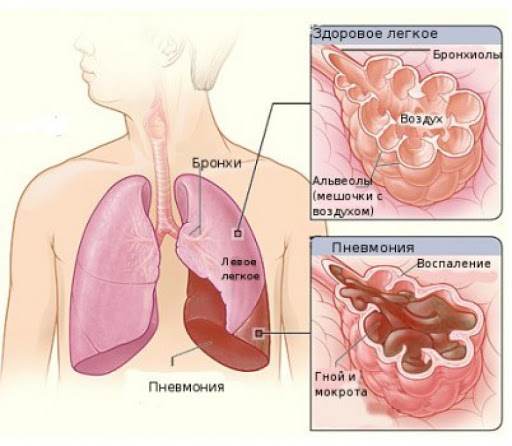
Воспалительный процесс может затронуть легкие частично или полностью. У больного выявляется или двусторонняя пневмония (поражение обоих легких), или односторонняя (воспаление в отдельных сегментах органа). В редких случаях ставится диагноз тотальной пневмонии. В этом случае воспалительный процесс распространяется на всю легочную ткань.
Тип пневмонии зависит и от места заражения. Внебольничная развивается за пределами больничного отделения или же в период 2 суток после попадания в стационар. Другие виды заболевания называют больничными.
Между внебольничной и больничной пневмонией имеется значительное отличие. Если воспалительный процесс в легких начался в период нахождения пациента в больнице, то возбудители заболевания более опасные. Терапия назначается максимально агрессивная, а период выздоровления в разы удлиняется. Если же у больного выявлена внебольничная пневмония, она проще поддаётся лечению. Особенно, если болезнь развивается в виде осложнения на фоне гриппа.
Цитомегаловирусная инфекция (ЦМВИ).
Возбудитель — Cytomegalovirus hominis из семейства Herpesviridae, диаметр вириона 180 нм, содержит ДНК. Для вируса характерна низкая вирулентность, способность к пожизненной персистенции, выраженное иммунодепрессивное действие, трансформирующее влияние на клетку при медленной репликации. Вирус может развиваться на культурах фибробластов человека, в результате чего нормальные клетки превращаются цитомегалические (25-40 мкм). Появление в трансформированных клетках крупного внутриядерного включения, отделенного от кариолеммы светлым ободком, придает им вид “совиного глаза”.
Эпидемиология. Резервуар и источник инфекции -человек. Вирус обнаруживается в крови, цервикальном и вагинальном секретах, в сперме, грудном молоке, слюне, моче, кале, слезной жидкости. Заражение происходит трансплацентарным путем (при острой или обострении хронической ЦМВИ у беременной; нарушенной барьерной функции плаценты); контактным, фекальнооральным, аэрогенным, через грудное молоко; ятрогенным ( переливание крови и ее компонентов, пересадка органов).
Патогенез. Проникший первично в кровь, ЦМВ репродуцируется в лейкоцитах (лимфоциты, моноциты) или персистирует в лимфоидных органах. При развитии иммунологической недостаточности вирус разносится с током крови в различные органы и фильтруется в жидкие Среды и экскреты. В пораженных органах развиваются специфические изменения, что и обуславливает клинику.
Клиника. Приобретенная ЦМВИ чаще протекает в виде вялотекущей пневмонии. Врожденная ЦМВИ всегда носит генерализованных характер. Из экстралегочных поражений отмечаются энцефалиты, гепатиты, сиалоадениты; поражение глаз (хориоретинит, катаракта, атрофия зрительного нерва), почек.
По клинико-рентгенологическим данным пневмония при ЦМВИ мало отличается от хламидийных, пневмоцистных пневмоний. Основные симптомы — тахипноэ, диспноэ, приступообразный кашель, признаки гипоксии.
Рентгенологически выявляется гипераэрация, диффузные двухсторонние изменения. В начальной стадии изменения создают мутности фона. Далее инфильтрат становится плотнее, на его фоне видны просветления (воздушная бронхограмма).
Параклинические данные. Прогрессирующая анемия с ретикулоцитозом, геморрагический синдром, тромбоцитопения, желтуха.
Патологическая анатомия. Морфологическая картина ЦМВИ слагается из двух компонентов: цитомегалическая метаморфоза клеток и лимфогистиоцитарная инфильтрация стромы органов. Чем больше выражен иммунодефицит, тем больше цитомегалических клеток и менее выражена лимфогистиоцитарная инфильтрация. В легких цитомегалической трансформации подвергаются преимущественно клетки системы альвеолярных макрофагов и эпителия альвеол, особенно тех, которые выстилают бронхососудистые футляры, междольковые перегородки, плевральные листки. Излюбленной локализацией ЦМК (цитомегалических клеток) являются участки аденоматозной перестройки легочной ткани в ателектазах, вокруг гранулирующих гнойников, кист, очагов пневмосклероза. В бронхиальном дереве ЦМК чаще локализуются в эпителии респираторных бронхиол, реже — в эпителии крупных бронхов, в эндотелии капилляров межальвеолярных перегородок и собственной пластинки слизистых трахеи и крупных бронхов. Для ЦМВИ патогномонична инфильтрация легочного интерстиция. Диффузные лимфогистиоцитарные инфильтраты в легких с признаками интерстициального пневмосклероза и цитомегалическим метаморфозом эпителия альвеол и бронхиол наблюдались в случаях хронического активного течения ЦМВИ. Аналогичные изменения (ЦМК, лимфогистиоцитарная инфильтрация со склерозированием стромы) наблюдаются в слюнных железах, почках, печени.
Диагностика. Самый постой метод — выявление ЦМК из осадков слюны и мочи. Другие методы: культивирование вируса на культурах фибробластов, иммуноферментный метод и радиоиммунный, иммунный блотинг менее надежны и дорогостоящи. Следует помнить, что антитела к ЦМВ могут передаваться трансплацентарно.
Специфическое лечение заключается в использовании следующих препаратов:
Аналоги нуклеозидов (встраиваются в геном вируса и блокируют сборку вирусной ДНК). Это — циторабин (суточная доза — 100 мг/кв.м в 2 приема). Курс 4-10 дней.
Зовиракс (ацикловир). Этот препарат блокирует вирусную ДНК, но не блокирует собственную ДНК. Доза для детей до 2-х лет — 2,5 мг на кг, при тяжелой инфекции вводится в/в капельно или 0,2 г 5 раз в день.
В качестве иммунозаместительной терапии может применяться высокотитрованный гамма-глобулин от доноров реконвалесцентов, плацентарный гамма-глобулин в высоких дозах, а также иммуноглобулины — пентаглобин, сандоглобулин.
Симптомы
Заболевание имеет достаточно характерную клиническую картину.
Более тяжело протекает правосторонняя полисегментарная пневмония, когда происходит поражение нескольких участков доли легкого сразу. В этом случае имеется более выраженная интоксикация и лихорадка. При перкуссии и аускультации отмечается обширное поражение легочной ткани.
Основные проявления сегментарного воспаления легких:
- повышение температуры до 39-40 градусов;
- влажный кашель с обильной мокротой;
- одышка;
- учащение дыхания;
- дыхательная недостаточность;
- тахикардия;
- снижение артериального давления.
Такая пневмония характеризуется острым началом и сопровождается головной болью, вялостью, отсутствием аппетита, нарушением сна, повышенной потливостью. В тяжелых случаях возникает спутанность сознания.
Какой бывает пневмония?
Это заболевание условно делится на три вида:
- Легкая пневмония – самая большая группа. Она лечится амбулаторно, на дому.
- Заболевание средней тяжести. Такая пневмония лечится в больнице. Особенность данной группы – большинство пациентов имеют хронические заболевания.
- Тяжелая форма пневмонии. Она лечится только в больнице, в отделении интенсивной терапии.
Внебольничная пневмония бывает:
- Очаговой. Воспален небольшой участок легких.
- Сегментарной. Характерно поражение одной или сразу нескольких частей органа.
- Долевой. Повреждена какая-то доля органа.
- Тотальной. Поражению подвергается все легкое.
Внебольничная пневмония бывает односторонней и двухсторонней, правосторонней и левосторонней.
- Повышается температура тела.
- Появляется озноб и слабость.
- Снижается работоспособность и аппетит.
- Появляется потливость, особенно ночью.
- Болит голова, суставы и мышцы.
- Путается сознание и нарушается ориентация, если болезнь протекает в тяжелой форме.
- Болевые ощущения в области грудной клетки.
- Может появиться герпес.
- Боль в животе, понос и рвота.
- Одышка, которая возникает во время физических нагрузок. Когда человек находится в состоянии покоя, этого не происходит.
Внебольничная пневмония развивается, когда в ослабленный организм человека попадают микробы, которые вызывают воспаление. Причины заболевания следующие:
- Переохлаждение организма.
- Вирусные инфекции.
- Сопутствующие заболевания: сахарный диабет, сердце, легкие и другие.
- Ослабленный иммунитет.
- Чрезмерное употребление алкогольных напитков.
- Длительное пребывание на постельном режиме.
- Перенесенные операции.
- Пожилой возраст.
Лучевое обследование
Пациенту назначается рентгенография, если у него внебольничная пневмония. Диагностика лучевым методом предполагает исследование органов полости груди в передней ее части. Снимок делается в прямой и боковой проекции. Больной проходит рентгенологическое обследование, как только обратится к врачу, а затем спустя полмесяца после того, как началось лечение антибактериальными средствами. Но эта процедура может быть проведена и раньше, если при лечении возникли осложнения или существенно изменилась клиническая картина болезни.
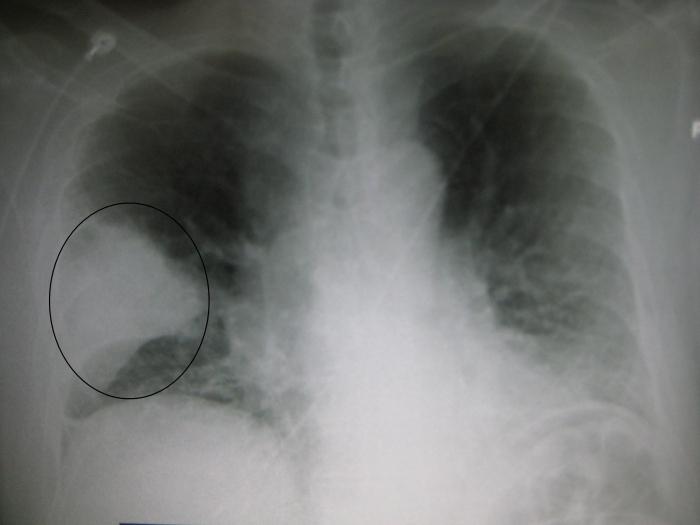
Основным признаком внебольничной пневмонии во время рентгенологического исследования является уплотнение ткани легких, на снимке определяется затемнение. Если нет признаков уплотнения, то нет и пневмонии.
Признаки правосторонней пневмонии
Симптомы односторонней пневмонии напоминают признаки обычного ОРВИ, поэтому воспаление, которое присутствует в правом легком, зачастую выявляется достаточно поздно.
В их число входят:
- Продолжительная лихорадка (повышение температуры до 37-39 градусов);
- Кашель, сухой, или с вязкой и кровавой мокротой;
- Слабость, озноб, сонливость;
- Одышка, боль в груди, локализующаяся обычно на той стороне, где находится пораженное воспалением легкое;
- Бледность кожных покровов, потливость, иногда пожелтение носогубного треугольника и склер;
- Снижение аппетита.
Кашель и другие респираторные признаки характерны для поражения воспалительным процессом верхнего участка легкого. Нижнедолевая правосторонняя пневмония часто протекает без температуры и или каких-либо выраженных симптомов – такая ситуация особенно опасна для больных, так как она существенно затрудняет диагностику.
Прогноз и заключение
Общий прогноз положительный. Основой является своевременная терапия воспалительного процесса во избежание осложнений. После лечения рекомендуются контрольная рентгенография и лабораторные исследования.
Правосторонняя пневмония считается тяжелым и опасным заболеванием, несущим риски серьезных осложнений и оказывающим отрицательное влияние на организм в целом. Грамотный терапевтический курс дает возможность эффективно излечивать пациентов, но только при условии раннего обращения к врачу и последующего соблюдения всех его рекомендаций.
Важным аспектом на пути к выздоровлению является исключение стрессов и ведение здорового образа жизни.