Постинфарктный кардиосклероз причина смерти
Содержание:
- Профилактика
- Классификация инфаркта миокарда
- Постановка диагноза
- Последствия и осложнения инфаркта миокарда
- Постинфарктный кардиосклероз как причина смерти
- Стадии в зависимости от очага поражения заболеванием
- Лечение
- Особенности клинических проявлений
- Классификация
- Что такое кардиосклероз и причины возникновения
- Как проявляется постинфарктный синдром
Профилактика
Специфических мер предотвращения развития ПИКС и его осложнений не существует. Вся профилактика сводится к строгому соблюдению всех врачебных назначений и динамическому контролю. Однако даже при самой рационально подобранной схеме лечения случаются летальные исходы.
Таким образом, причиной смерти при кардиосклерозе постинфарктном может служить любое его осложнение. Эффективного лечения и специфической профилактики не существует. Выявить патологию можно лишь при прохождении инструментального обследования, что уменьшает истинные цифры распространенности болезни. Все это свидетельствует о серьезной опасности этой проблемы.
https://youtube.com/watch?v=xlgOHRft2xA
http://serdechka.ru/bolezni/kardioskleroz/postinfarktnyj.html
http://kardiopuls.ru/bolezni/razryv/postinfarktnyj-kardioskleroz/
http://vseoserdce.ru/disease/cardiosclerosis/prichina-smerti-postinfarktnyj-kardioskleroz.html
Классификация инфаркта миокарда
В соответствии с размерами очагового поражения сердечной мышцы выделяют инфаркт миокарда:
- крупноочаговый
- мелкоочаговый
На долю мелкоочаговых инфарктов миокарда приходится около 20% клинических случаев, однако нередко мелкие очаги некроза в сердечной мышце могут трансформироваться в крупноочаговый инфаркт миокарда (у 30% пациентов). В отличие от крупноочаговых, при мелкоочаговых инфарктах не возникают аневризма и разрыв сердца, течение последних реже осложняется сердечной недостаточностью, фибрилляцией желудочков, тромбоэмболией.
В зависимости от глубины некротического поражения сердечной мышцы выделяют инфаркт миокарда:
- трансмуральный — с некрозом всей толщи мышечной стенки сердца (чаще крупноочаговый)
- интрамуральный – с некрозом в толще миокарда
- субэндокардиальный – с некрозом миокарда в зоне прилегания к эндокарду
- субэпикардиальный — с некрозом миокарда в зоне прилегания к эпикарду.
По изменениям, фиксируемым на ЭКГ, различают:
- «Q-инфаркт» — с формированием патологического зубца Q, иногда желудочкового комплекса QS (чаще крупноочаговый трансмуральный инфаркт миокарда)
- «не Q-инфаркт» – не сопровождается появлением зубца Q, проявляется отрицательными Т-зубцами (чаще мелкоочаговый инфаркт миокарда).
По топографии и в зависимости от поражения определенных ветвей коронарных артерий инфаркт миокарда делится на:
- правожелудочковый
- левожелудочковый: передней, боковой и задней стенок, межжелудочковой перегородки.
По кратности возникновения различают инфаркт миокарда:
- первичный
- рецидивирующий (развивается в срок 8 недель после первичного)
- повторный (развивается спустя 8 недель после предыдущего).
По развитию осложнений инфаркт миокарда подразделяется на:
- осложненный
- неосложненный.
По наличию и локализации болевого синдрома выделяют формы инфаркта миокарда:
- типичную – с локализацией боли за грудиной или в прекардиальной области
- атипичные — с атипичными болевыми проявлениями:
- периферические: леволопаточная, леворучная, гортанно-глоточная, нижнечелюстная, верхнепозвоночная, гастралгическая (абдоминальная)
- безболевые: коллаптоидная, астматическая, отечная, аритмическая, церебральная
- малосимптомную (стертую)
- комбинированную.
В соответствии с периодом и динамикой развития инфаркта миокарда выделяют:
- стадию ишемии (острейший период)
- стадию некроза (острый период)
- стадию организации (подострый период)
- стадию рубцевания (постинфарктный период).
Клиническая классификация различных типов инфаркта миокарда:
| Тип 1 | Спонтанный инфаркт миокарда, связанный с ишемией вследствие первичного коронарного события, такого как эрозия и/или разрыв, трещина или расслоение бляшки. |
|---|---|
| Тип 2 | Инфаркт миокарда, вторичный по отношению к ишемии, возникшей либо из-за повышения потребности в кислороде, либо из-за снижения его доставки, например, из-за спазма коронарной артерии, коронарной эмболии, анемии, гипертонии или гипотонии. |
| Тип 3 | Внезапная сердечная смерть, включая остановку сердца, часто с симптомами, заставляющими предположить наличие ишемии миокарда, сопровождающимися новыми подъемами сегмента ST, или новой блокады левой ножки пучка Гиса, или признаками свежего тромба в коронарной артерии по данным ангиографии и/или аутопсии. Смерть наступает или до взятия проб крови, или до появления сердечных биомаркеров в крови. |
| Тип 4а | Инфаркт миокарда, связанный (ассоциируемый) с чрескожным коронарным вмешательством (ЧКВ). |
| Тип 4b | Инфаркт миокарда, связанный с тромбозом стента, что документировано ангиографией или аутопсией. |
| Тип 5 | Инфаркт миокарда, связанный с операцией аорто-коронарного шунтирования. |
Постановка диагноза
После перенесенного инфаркта миокарда больной находится под постоянным наблюдением врачей. Окончательно утверждать о наличии заболевания можно только после завершения рубцевания поврежденных тканей, а на это уходит несколько месяцев.
Врач назначает пациенту прохождение следующих диагностических мероприятий:
- ЭКГ. Позволяет выявить уровень проводимости сердечной ткани и обнаружить аритмии. Часто применяется холтеровское мониторирование в течение суток.
- ЭхоКГ, или УЗИ сердца. Обнаруживает изменение толщины стенок и уменьшение фракции выброса левым желудочком.
- Сцинтиграфия миокарда. Способ определения дефектных участков сердечной мышцы при помощи радиоактивных изотопов.
Врач может назначить прохождение дополнительных анализов и обследований.
Последствия и осложнения инфаркта миокарда
После перенесенного сердечного приступа человек попадает в группу риска развития тяжелых осложнений, связанных с нарушением работы сердца. По времени возникновения последствия делятся на три группы:
- острые (0-3 дня): кардиогенный шок, желудочковая аритмия, блокада синусного, атриовентрикулярного узла, острая сердечная недостаточность;
- подострые (3-14 дней): регургитация митрального клапана, разрыв межжелудочковой перегородки, стенки желудочка, сосочковой мышцы, постинфарктная стенокардия;
- отсроченный (более 14 дней): хронический перикардит, дисфункция левого желудочка, аритмии, фибрилляция предсердий, остановка сердца, синдром Дресслера.
Желудочковая аритмия
Изолированное увеличение частоты сокращений (желудочковая тахикардия) или асинхронная работа желудочков (фибрилляция). Оба вида осложнений – самые частые причины смерти во время острого периода заболевания.
Острая сердечная недостаточность
Одно из самых частых осложнений обширного ИМ. Обычно развивается из-за снижения способности левого желудочка выталкивать кровь в аорту. Ее основные симптомы – одышка, шумы характерные для отека легких, снижение работоспособности. Прогрессирующая острая сердечная недостаточность может привести к кардиогенному шоку.
Кардиогенный шок
Кардиогенный шок развивается из-за выраженного нарушения работы левого желудочка. Критическим моментом является уменьшение сердечного выброса, а основными признаками – резкое снижение давления (ниже 90 мм рт. ст. для систолического), симптомы недостаточного кровоснабжения периферических органов:
- снижение кожной температуры, особенно рук, ног;
- бледность, синюшность конечностей;
- уменьшение количества мочи, вплоть до полного отсутствия мочеиспускания.
Развитие шока у пациентов без проведенной реперфузии сопровождается 80% летальностью (2).
Разрывы сердца
Сердечный приступ может привести к разрыву полостей сердца. Частота развития осложнения такого рода составляет 2-6% (2). Лидер по количеству разрывов – стенка левого желудка. Второе место занимает нарушение целостности межжелудочковой перегородки. Реже всего встречается разрыв сосочковой мышцы. Зона правого желудочка, предсердия повреждается крайне редко. Все разрывы сердца представляют угрозу для жизни. Однако повреждение стенки левого желудочка сопровождается абсолютной летальностью.
Постинфарктная стенокардия
Стенокардии проявляется типичной ангинозной болью. Опасность постинфарктной стенокардии заключается в возможности развития рецидива сердечного приступа. Более склонны к развитию осложнений больные, которым не проводили ЧКВ.
Перикардит
Инфаркт может сопровождаться воспалением сердечной сумки – перикарда. Оно развивается через несколько дней или недель после сердечного приступа. Отсроченный перикардит является компонентом синдрома Дресслера. Характерный симптом – боль за грудиной, которая усиливается при вдохе, изменении положения тела.
Отсроченные аритмии
Встречаются у большинства пациентов. Образовавшийся рубец нарушает распределение нервного импульса. Разные отделы сердца сокращаются несинхронно или нетипично. Нарушение выработки импульса синусовым узлом, миграция водителей ритма по предсердиям не ухудшают прогноз. Выраженная тахи-, брадикардия, частые экстрасистолы нарушают работу сердца. Оно перестает справляться с перекачиванием минутного объема крови, что создает опасность рецидива, развития сердечной недостаточности.
Диастолическая дисфункция левого желудочка
При инфаркте в толще сердечной мышцы происходят необратимые изменения, что нарушает работу органа. Невозможность левого желудочка расслабиться во время диастолы называют диастолической дисфункцией. Из-за чего во время каждого сокращения в него попадает недостаточное количество крови. Может проявляться слабостью, одышкой, быстрой утомляемость, сердечным кашлем.
Синдром Дресслера
Развивается довольно редко. Вероятность возникновения 5%. По своей природе синдром Дресслера относится к аутоиммунным заболеваниям. Он сопровождается воспалением тканей, органов, преимущественно находящихся рядом с сердцем:
- сердечной сумки (перикардит);
- легочной оболочки (плеврит);
- легких (пневмония);
- синовиальной сумки суставов (синовит).
Редко встречаются атипичные формы заболевания, проявляющиеся дерматитом, экземой, воспалением сосудов, почек, развитием астмы.
Постинфарктный кардиосклероз как причина смерти
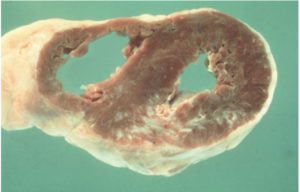
В последнее время очень частой причиной смерти является постинфарктный кардиосклероз.
Обусловлено это широкой распространенностью ишемической болезни сердца, отсутствием рациональной терапии основного заболевания и эффективных профилактических мероприятий против осложнений кардиальной патологии.
Основные аспекты формирования диагноза
Постинфарктный кардиосклероз (ПИКС) – последствие перенесенного крупноочагового повреждения миокарда с формированием зоны некроза (мертвой ткани), последующим замещением этих участков волокнами из соединительной ткани. Как иногда объясняют врачи, это «шрам» на сердце.
Сформировавшиеся участки не способны к сокращению, возбуждению и проведению нервного импульса. Они не поддерживают нормальное функционирование сердечной мышцы, что находит отражение в клинических симптомах, диагностических признаках.
Таким образом, для формирования постинфарктного кардиосклероза необходимо 3 условия:
- Наличие у больного ишемической болезни сердца.
- Перенесенный острый крупноочаговый инфаркт миокарда любой локализации. Мелкоочаговый вариант патологии не сопровождается некрозом участка сердечной мышцы.
- Перестройка поврежденных участков с формированием грубых соединительнотканных структур.
Бывают случаи, что ПИКС становится первым признаком атеросклеротического поражения коронарных артерий. Выявляется он в таких ситуациях случайно при обследовании по поводу другого заболевания, либо посмертно.
Сроком формирования постинфарктного кардиосклероза в современной медицине принято считать 29 день с момента острого повреждения сердечной мышцы (с 1 дня инфаркта миокарда). До этого времени не происходит разрастания соединительнотканных волокон и реорганизации участков некроза.
Варианты терапии
Вылечить данную патологию не представляется возможным. Поэтому целью проводимой терапии служат:
- профилактика внезапной сердечной смерти;
- предупреждение угрожающих жизни аритмий;
- препятствие формированию ишемической кардиомиопатии;
- контроль за артериальным давлением и частотой сердечных сокращений;
- улучшение качества жизни пациентов;
- увеличение выживаемости больных.
Такие цели достигаются путем назначения целого комплекса мероприятий, включающих:
- немедикаментозный компонент;
- консервативную терапию;
- оперативное лечение.
К первому пункту относятся общие рекомендации по ведению здорового образа жизни, отказу от сигарет и алкоголя.
Медикаментозный блок составляет применение следующих групп препаратов:
- бета-адреноблокаторов: Метопролол, Карведилол, Бисопролол;
- ингибиторов АПФ: Лизиноприл, Эналаприл;
- сартанов: Валсартана;
- антиаритмических средств: Кордарон, Соталол;
- диуретиков: Диувер, Фуросемид, Лазикс;
- антагонисты минералококтикоидных гормонов: Верошпирон, Спиронолактон, Инспра;
- гиполипидемические лекарства: Аторвастатин, Розувастатин;
- дезагреганты: Аспирин Кардио, Кардиомагнил, Ацетилсалициловая кислота, Плавикс, Лопирел, Зилт;
- антигипоксанты: Предуктал МВ, Предизин;
- омега-3-полиненасыщенные жирные кислоты: Омакор.
Необходимую схему лечения подбирает лечащий врач.
Оперативное вмешательство показано при неэффективности консервативных мер и прогрессирующих грубых изменениях в миокарде.
Осложнения
ПИКС, провоцируя тяжелые последствия, становится частой причиной смерти. К ним относят:
- ишемическую кардиомиопатию;
- повторный инфаркт миокарда «по рубцу»;
- желудочковая тахикардия;
- нарушения проводимости по типу атриовентрикулярной блокады;
- отек легких и острая левожелудочковая недостаточность;
- внезапная сердечная смерть.
При несвоевременно оказанной неотложной помощи любое из перечисленных состояний ведет к летальному исходу.
Такие больные всегда находятся в реанимационных блоках или палатах интенсивной терапии при кардиологических отделениях.
Профилактика
Специфических мер предотвращения развития ПИКС и его осложнений не существует. Вся профилактика сводится к строгому соблюдению всех врачебных назначений и динамическому контролю. Однако даже при самой рационально подобранной схеме лечения случаются летальные исходы.
Таким образом, причиной смерти при кардиосклерозе постинфарктном может служить любое его осложнение. Эффективного лечения и специфической профилактики не существует. Выявить патологию можно лишь при прохождении инструментального обследования, что уменьшает истинные цифры распространенности болезни. Все это свидетельствует о серьезной опасности этой проблемы.
Стадии в зависимости от очага поражения заболеванием
Для каждой локализации болезни различают свои стадии развития атеросклероза. Теперь мы рассмотрим свои особенности и различия в атеросклерозе сосудов для каждого отдела сердечно-сосудистой системы.
Какой врач лечит атеросклероз?
Аорта
Аорта является сосудом самого крупного калибра, имеет огромное число ответвлений и кровоснабжает почти все жизненно важные органы тела человека. Атеросклеротические процессы преобладают чаще в брюшном отделе аорты, нежели в грудном. При этом расположении очага классификация стадий следующая:
- Первая. Характеризуется отложениями холестерола, которые скапливаются в интиме и постепенно образовывают липидное пятно. Длительность стадии не ограничена и зависит от агрессивности факторов риска атеросклероза.
- Вторая – фиброз. Формируется атеросклеротическая бляшка за счет разрастания соединительной ткани вокруг липидной инфильтрации.
- Третья – атерокальциноз. В месте поражение из тромботических масс высвобождаются и выпадают в осадок соли кальция, вследствие чего сосудистая стенка выдается в просвет и вызывает его сужение — стеноз.
Что такое атеросклероз аорты и ее ветвей? Признаки и методы лечения
Сосуды головного мозга
Атеросклерозу подвергаются сосуды, питающие головной мозг. При наличии нескольких участков развития болезни, ставится диагноз рассеянный атеросклероз. Стадии развития этой формы атеросклероза такие:
- Начальная – проявляется ухудшением памяти, бессонницей, головокружениями. Поражения сосудов незначительны.
- Компенсаторная – те же симптомы, что и в начальной стадии, но степень их выраженности гораздо сильнее. Дополнительно появляются перепады настроения, ухудшается работоспособность. Патологии в сосудах намного сильнее.
- Декомпенсаторная – симптоматика постоянная, развивается деменция, снижаются когнитивные функции, нарушается моторика, падает уровень интеллекта.
Атеросклероз головного мозга — полное описание заболевания. Методы лечения и диагностики
Сосуды нижних конечностей
При локализации процесса на ногах, развивается облитерирующий атеросклероз сосудов нижних конечностей. В современной медицине предложена следующая классификация степеней его развития:
- Начальная. Боль в нижних конечностях только при высокой физической нагрузке.
- Средняя стадия. Боли возникают при ходьбе свыше двухсот метров
- Критическая. Ходьба больше пятидесяти метров затруднена острым болевым синдромом.
- Осложненная стадия. Массовые некротические очаги, особенно на стопах, из-за которых невозможно наступить на больную конечность.
Атеросклероз нижних конечностей — полное описание заболевания и методов лечения
Венечные артерии сердца
Коронарные (они же венечные) артерии осуществляют внутреннее кровоснабжение самого сердца. В отличие от прочих форм и локализаций, их поражение происходит наиболее стремительно. Различают три основные стадии развития атеросклероза в этом отделе:
- Первая. Явные проявления атеросклероза чаще всего отсутствуют, но уже могут появляться некоторые изменения на ЭКГ – небольшой сдвиг интервал S-Е, особенно после физической нагрузки. Основная характеристика этой стадии атеросклероза коронарных артерий – дистрофические процессы в сердечной мышце.
- Вторая. В литературе получила название некротической из-за образования участков некроза сердечной мышцы с преобладанием дегенеративных процессов. Может осложниться затяжным инфарктом. Данная стадия болезни выделяется типичной симптоматикой. На ЭКГ уже отчетливы видны изменения S-T интервала и зубцов Т и Q.
- Третья. Специалисты медицинской сферы эту стадию зачастую называют атеросклеротическим кардиосклерозом. Очаги рубцевания могут быть как отграниченными, так и распространенными по всему миокарду. Образовавшиеся выпячивания миокарда могут внешне напоминать аневризмы. Симптомы стадии достаточно тяжелые — аритмия мерцательного типа, падение сократительной способности, застой крови в обоих кругах кровообращения, сердечная астма, блокады – синоатриальные, межпредсердные, атриовентрикулярные и т.д. На ЭКГ – ярко выраженное постоянное понижение вольтажа и масса других негативных изменений.
Лечение
Лечение состоит в применении глюкокортикоидных гормонов, в частности преднизолона, который в типичных случаях назначают сначала в дозах 40—80 мг. По мере уменьшения болевого синдрома, снижения температуры и исчезновения лейкоцитоза дозу препарата постепенно снижают. Поддерживающую терапию малыми дозами (5 —15 мг) преднизолона можно продолжать в течение нескольких недель, а при развернутых типичных формах и дольше. При наличии противопоказаний к применению глюкокортикоидов используют другие иммунодепрессанты. Имеются сообщения об успешном применении антиметаболитов — 6-меркаптопурина, азатиоприна.
В качестве симптоматической терапии в целях обезболивания назначают салицилаты, индометацин, анальгин.
Библиография: Юренев П. Н. Постинфарктный синдром, Кардиология, т. 14, № 7, с. 73, 1974; Юренев П. Н. и Семенович Н. И. Клиника и терапия аллергических поражений сердца и сосудов, М., 1972; Dressier W. The post-myocardial-infarction syndrome, Arch, intern. Med., v. 103, p. 28, 1959; K o s-sowsky W. A., Epstein P. J. a. Levine R. S. Post myocardial infarction syndrome, Chest, v. 63, p. 35, 1973.
Особенности клинических проявлений
Симптомы атеросклеротического постинфарктного кардиосклероза во многом зависят от того, в каком месте органа находится очаг, и до какой степени он распространен в сердечной мышце. При больших площадях рубцово-соединительных тканей остается мало функционирующих мышц миокарда. Это приводит к сбою сердечных функций, недостаточности сердца и появлению аритмии. Для болезни характерны такие проявления:
При развитии патологии первое, на что больной обращает внимание, это одышка. Она с каждым разом становится все заметнее и мешает больному нормально жить
Затем появляется тахикардия. Больной с такими патологиями не может заниматься физическим трудом, при малейшей нагрузке он начинает задыхаться. Со временем одышка появляется и в состоянии покоя в лежачем положении. Больной вынужден садиться или вставать, чтобы унять свое дыхание. В ночное время происходят приступы сердечной астмы, что заставляет человеку просыпаться и вставать. Для того чтобы отдышаться и прийти в себя, больному необходимо до 20 минут.
Если во время такого состояния у человека повышается артериальное давление, это грозит развитием острой недостаточности левого желудочка с отеком легких. Также такой синдром может возникнуть во время приступа стенокардии, но при этом может не быть боли, характерной таким приступам.
Если у больного присутствует недостаточность правого желудочка, у него появляются отеки на ногах, в плевральной полости может начать собираться жидкость и развиться водянка сердца. Визуально может наблюдаться цианоз лица и конечностей, набухание вен на шее, увеличение печени.
Даже при самых малых очагах постинфарктного кардиосклероза возникает нарушение сердечного ритма и внутренней электропроводимости, если патология затрагивает проводящую систему миокарда. Поэтому у больных с такой патологией часто наблюдается неровный пульс, неправильная работа желудочков, когда они сокращаются преждевременно или запаздывают, различные блокады, мешающие нормальной циркуляции крови. Одно из самых опасных состояний — когда сердце начинает учащенно биться, в то время как импульсы от предсердий полностью заблокированы.
Если развивается хроническая аневризма левого желудочка, значительно повышается риск возникновения тромбов и закупорки вен, что может привести к разрыву расширенного аневризмой отдела сосудов и смерти больного.
Классификация
Кардиосклероз классифицируют по причинам, которые будут перечислены и описаны ниже в соответствующем разделе, по интенсивности процесса и по локализации. В зависимости от классификации меняется течение болезни, поражаются разные функции сердца.
По интенсивности и локализации выделяют:
- очаговый кардиосклероз;
- диффузный кардиосклероз (тотальный);
- с поражением клапанного аппарата сердца.
Очаговый кардиосклероз
Очаговое поражение сердечной мышцы наблюдается после перенесённого инфаркта миокарда. Реже очаговый кардиосклероз формируется после локализованного миокардита. Характерно чёткое ограничение очага поражения в виде рубцовой ткани, которую окружают здоровые кардиомиоциты, способные полноценно выполнять все свои функции.
Факторы, влияющие на тяжесть заболевания:
- Глубина поражения. Определяется типом перенесённого инфаркта миокарда. При поверхностном поражении повреждаются только внешние слои стенки, и после формирования рубца под ним остается полноценно функционирующий мышечный слой. При трансмуральном поражении некроз поражает всю толщу мышцы. Рубец формируется от перикарда и до полости камеры сердца. Этот вариант считается наиболее опасным, т.к. при нём высок риск развития такого грозного осложнения, как аневризма сердца.
- Размеры очага. Чем больше площадь поражения миокарда, тем выраженнее симптоматика и хуже прогноз для пациента. Выделяют мелкоочаговый и крупноочаговый кардиосклероз. Одиночные мелкие включения рубцовой ткани могут не давать абсолютно никаких симптомов и не влиять на работу сердца и самочувствие пациента. Крупноочаговый кардиосклероз чреват для пациента последствиями и осложнениями.
-
Локализация очага. В зависимости от расположения очага определяют опасные и не опасные. Расположение небольшого участка соединительной ткани в межжелудочковой перегородке или в стенке предсердия считается неопасным. Такие рубцы не влияют на основную работу сердца. Поражение левого желудочка, который выполняют основную насосную функцию, считается опасным.
Количество очагов. Иногда диагностируется сразу несколько небольших очагов рубцовой ткани. В данном случае риск осложнений прямо пропорционален их числу. - Состояние проводящей системы. Соединительная ткань не только не обладает нужной эластичностью, в сравнении с мышечными клетками, но и неспособна проводить импульсы с нужной скоростью. Если рубцовая ткань затронула проводящую систему сердца, то это чревато развитием аритмий и различных блокад. Даже если в процессе сокращения отстаёт всего одна стенка камеры сердца, снижается фракция выброса – основной показатель сократительной способности сердца.
Из вышеописанного следует, что присутствие даже небольших очагов кардиосклероза может привести к негативным последствиям. Требуется своевременная и грамотная диагностика повреждений миокарда для подбора соответствующей тактики лечения.
Диффузный кардиосклероз
Соединительная ткань скапливается в сердечной мышце повсеместно и равномерно, что затрудняет выделение определённых очагов поражения. Диффузный кардиосклероз чаще всего встречается после токсических, аллергических и инфекционных миокардитов, а также при ишемической болезни сердца.
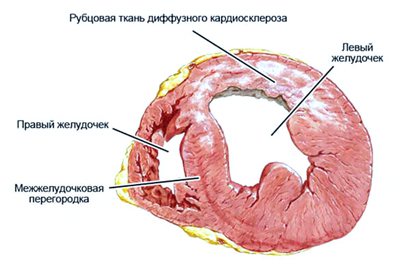
Диффузный кардиосклероз
Характерно чередование нормальных мышечных волокон и соединительной ткани, что не даёт сердечной мышце полноценно сокращаться и выполнять свою функцию. Стенки сердца теряют свою эластичность, плохо расслабляются после сокращения и плохо растягиваются при наполнении кровью. Такие нарушения часто относят к рестриктивной (сдавливающей) кардиомиопатии.
Кардиосклероз с поражением клапанного аппарата
Крайне редко склероз поражает клапанный аппарат сердца. Клапаны вовлекаются в процесс при ревматологических и системных заболеваниях.
Виды поражения клапанов:
- Клапанная недостаточность. Характерно неполное закрытия и смыкание створок, что затрудняет выброс крови в нужном направлении. Через неполноценно функционирующий клапан кровь возвращается назад, что снижает объём перекачиваемой крови и ведет к развитию сердечной недостаточности. При кардиосклерозе клапанная недостаточность формируется из-за деформации створок клапана.
- Стеноз клапана. Из-за разрастания соединительной ткани просвет клапана сужается. Кровь не поступает в достаточном объёме через суженное отверстие. Давление в полости сердца повышается, что ведет к серьёзным структурным изменениям. Наблюдается утолщение миокарда (гипертрофия), как компенсаторная реакция организма.
При кардиосклерозе клапанный аппарат сердца поражается только при диффузном процессе, который вовлекает эндокард.
Что такое кардиосклероз и причины возникновения
Для начала вспомним, что представляет собой сердце. Двумя словами, это постоянно сокращающаяся мышца. Орган состоит из мышечной ткани, которая имеет несколько основных слоёв: эпикарда, миокарда и перикарда. Миокард — самый толстый из них. Под воздействием различных факторов — плохой экологии, вредных привычек, нездорового питания либо просто наследственности — сердечная мышца, и так поддающаяся высоким нагрузкам, начинает работать со сбоями, что в итоге может привести к инфаркту миокарда. При инфаркте происходит разрыв мышечной ткани, из-за чего сердце больше не может нормально перекачивать кровь по организму.
Если инфаркт был не слишком обширным или пациенту была оказана своевременная медицинская помощь, на месте отмерших тканей соединительная ткань образует утолщение. Его величина зависит от степени поражения сердца. Постепенно это утолщение соединительной ткани образует рубец. Он не такой эластичный, не способен сокращаться, поэтому является своеобразным грузом для оставшихся здоровых тканей. Чем он толще и чем большую площадь поверхности сердца покрывает, тем сложнее работать сердцу. Рубец может проникать в здоровые ткани и со временем даже замещать их. По сути, это то же, что к ногам привязать гири и заставить бегать. Если правильно проводить профилактические мероприятия, то рубец постепенно может рассосаться в обычную ткань. В противном случае он перерастает в шрам. Это состояние и называется кардиосклерозом. Иными словами, кардиосклероз — это шрам на сердечной мышце. Такие повреждения могут поражать различные части и отделы сердца.
Сердце, поражённое кардиосклерозом, не способно обеспечивать нормальную циркуляцию крови. Сокращение покрытой рубцовой тканью сердечной мышцы — вероятная причина смерти пациента.

Как проявляется постинфарктный синдром
Синдром Дресслера
Постинфарктный синдром или синдром Дресслера проявляется следующими симптомами и признаками:
- Перикардит
- Плеврит
- Пневмонит
- Повышение температуры тела до 39 градусов
- Повышение содержания эозинофилов в крови
- Ускорение СОЭ
- Синовиит
- Высыпания на коже в виде крапивницы, экземы и др.
- Общая слабость и недомогание
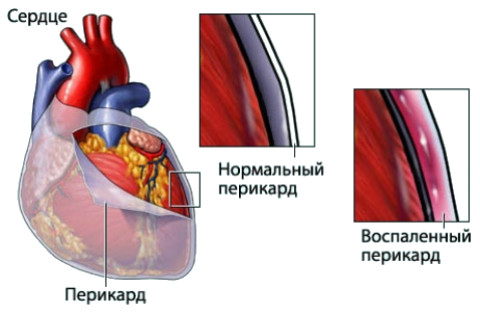
Перикардит
Одновременное развитие всех этих симптомов наблюдается очень редко. Как правило, преобладают определенные из вышеперечисленных синдромов.
1) Перикардит — воспаление листков сердечной сумки. Это наиболее частое проявление синдрома Дресслера, которое характеризуется:
- Тупой, давящей болью в области сердца
- Боль усиливается на глубоком вдохе, кашле, наклоне вперед, наклоне или запрокидывании головы.Ослабевает в положении полусидя и лежа на спине.
- Боль может распространяться в мышцы шеи. Отсутствует эффект от приема нитроглицерина.
Накопление жидкости в полости перикарда приводит к уменьшению боли и появлению одышки.
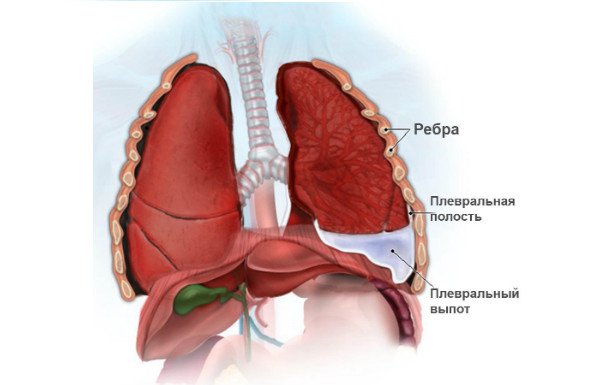
Синдром Дресслера — плеврит
2) Плеврит — воспаление плевры. Патологический процесс может располагаться с одной или двух сторон. Воспаление может протекать без накопления жидкости в плевральной полости. Тогда основными симптомами будут:
- Боли в области грудной клетки, которые усиливаются при кашле, глубоком дыхании, движениях грудной клетки.
- Боли ослабевают при ограничении подвижности грудной клетки.
3) Пневмонит — постинфарктное состояние, которое встречается намного реже. Характеризуется воспалительными очагами в легких. При пневмоните появляются следующие симптомы:
- Кашель, который может сопровождаться отделением кровавой мокроты
- Двусторонние боли в грудной клетке
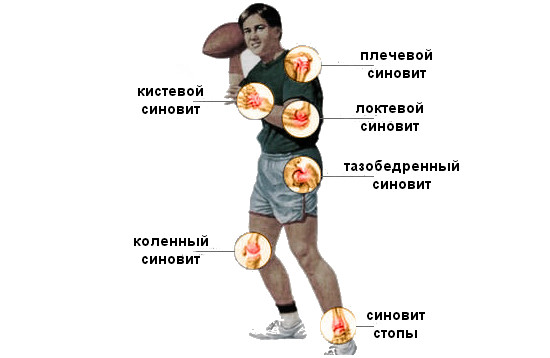
Синовит суставов
4) Синовиит — воспаление синовиальной оболочки суставов. Проявляется болью в области суставов. Чаще патологический процесс локализуется в крупных суставах — локтевых, плечевых, лучезапястных.
5) Лабораторные изменения анализов крови, указанные выше.
Для клинического течения синдрома Дресслера характерно рецидивирующее течение. Это значит, что синдром может возобновиться через 2-3 недели и продолжаться до 1 месяца.