Пищевая аллергия — cписок аллергенных продуктов
Содержание:
Лечение
Полноценный, абсолютно надежный метод избавления от аллергии пока не разработан, однако есть методы, приносящие существенное облегчение. Наиболее эффективным признано сочетание диеты, иммунотерапии и прием медикаментов. Полностью удалить опасные продукты из питания невозможно, поскольку всегда присутствует перекрестная аллергия. Если убрать один продукт из опасной группы, то с течением времени организм начинает реагировать на другой.
Диета
Нужно придерживаться основных принципов:
- разнообразие, чтобы одинаковый продукт повторялся не более 3-х раз в неделю;
- способ приготовления – варка, запекание, на пару;
- ограничить (можно совсем исключить) жирное, жареное и копченое;
- отказаться от консервов, фаст-фуда и сладкой газировки;
- первые блюда готовить на овощном или вторичном слабом мясном или рыбном бульоне;
- отказаться от пряностей и маринадов;
- есть каждые 3 часа, порция не более 250 граммов (стакан).
| Запрещенные продукты | Разрешенные продукты |
|
|
Иммунотерапия
Это введение моноклональных антител к иммуноглобулину Е. Иммуноглобулины блокируются и аллергическая реакция не развивается. Наиболее известный препарат – Омализумаб. Вводится только подкожно, дозы постепенно наращиваются. Полный курс лечения обеспечивает снижение иммунного ответа на 1 год, в последующем курсы нужно повторять.
Медикаменты
Используются препараты разных групп:
- антигистаминные – уменьшают выделение медиаторов (Цетрин, Астемизол, Лоратадин и подобные);
- Кетотифен – стабилизирует мембраны тучных клеток;
- Кортизон – глюкокортикоидный гормон коры надпочечников;
- Адреналин – гормон коры надпочечников, основное средство лечения анафилактического шока;
- Теофиллин – расширяет периферические кровеносные сосуды;
- Гистамин в нарастающих дозах;
- Иммуноглобулин человека противоаллергический – новый препарат;
- энтеросорбенты, удаляющие комплексы антиген – антитело из просвета кишечника (активированный уголь, Полисорб, Полифепан и подобные).
Людям, склонным к анафилаксии, нужно носить с собой шприц-тюбик с адреналином, чтобы мгновенно прервать реакцию. Если лекарства с собой нет, в экстренных условиях можно причинить себе острую боль – воткнуть в мышцы вилку, шило на небольшую глубину. При острой боли выделится адреналин, анафилактический каскад прервется.
Народные средства
Испытанное средство – череда трехраздельная из семейства астровых. Народные названия – золотушная трава, козьи рожки, двузубец, собачий репей. Использовать можно только аптечную траву, поскольку некоторые подвиды ядовиты.
Высушенное растение заваривают как чай или отвар добавляют в ванну. Принимают не более месяца внутрь 1-2 раза в день. Длительный бесконтрольный прием ведет к гипотонии, нарушениям стула, слабости, раздражительности.
С этой же целью используют скорлупу от вареного яйца. Скорлупу толкут в порошок, добавляют несколько капель лимонного сока, принимают 1 раз в день четверть чайной ложки, желательно утром до еды в течение 2-х недель.
Проявления пищевой аллергии
Проявления заболевания разнообразны по форме, локализации, степени тяжести и прогноза.
Наиболее ранним и типичным проявлением истинной пищевой аллергии является развитие ротового аллергического синдрома. Он характеризуется появлением зуда в полости рта, онемением и/или чувством «распирания» языка, твердого и/или мягкого неба, отечностью слизистой полости рта после употребления виновного пищевого аллергена.
К наиболее частым желудочно-кишечным проявлениям заболевания относятся:
- рвота
- колики
- потеря аппетита
- запоры
- диарея
- аллергический энтероколит.
Рвота при пищевой аллергии может возникать за время от нескольких минут до 4—6 часов после приема пищи, чаще больного рвет съеденной пищей. Иногда рвота принимает упорный характер. Возникновение рвоты в основном связано с сокращением привратника при попадании пищевого аллергена в желудок.
Аллергические коликообразные боли в животе могут наблюдаться сразу после приема пищи или спустя несколько часов и обусловлены спазмом гладкой мускулатуры кишечника. Боли в животе носят, как правило, выраженный характер. Боли в животе при пищевой аллергии могут быть и не столь интенсивными, но постоянными, сопровождаются снижением аппетита, наличием слизи в стуле и другими расстройствами.
Отсутствие аппетита может быть избирательным по отношению к причинно-значимому пищевому аллергену либо может отмечаться общее снижение аппетита. Запоры при пищевой аллергии обусловлены спазмом гладких мышц разных участков кишечника.
Частый, жидкий стул, появляющийся после приема причинно-значимого пищевого аллергена, является одним из наиболее распространенных признаков пищевой аллергии как у взрослых, так и у детей. Особенно часто диарея наблюдается при пищевой аллергии к молоку.
Аллергический энтероколит при этом заболевании характеризуется резкими болями в животе, наличием метеоризма, жидким стулом с отхождением стекловидной слизи. Больные с аллергическим энтероколитом жалуются на резкую слабость, снижение аппетита, головную боль, головокружение.
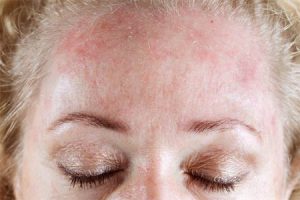
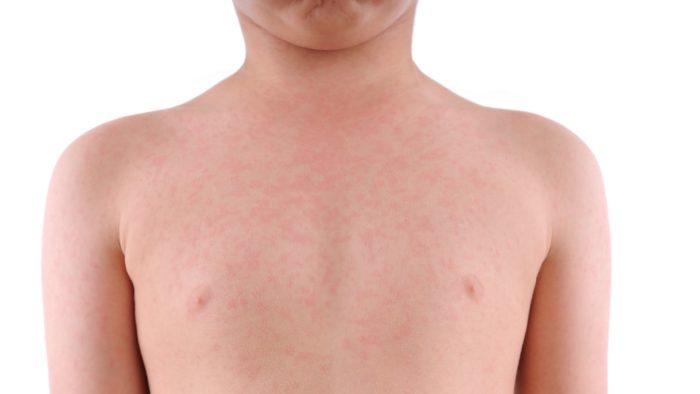
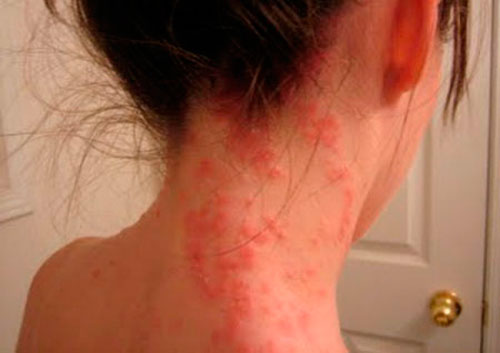
Кожные проявления, или аллергодерматозы, при пищевой аллергии распространены наиболее широко, причем как у взрослых, так и у детей.
Для истинной пищевой аллергии наиболее характерными кожными проявлениями являются
- крапивница,
- отек Квинке
- атопический дерматит.
Аллергический ринит при заболевании характеризуется появлением обильных слизисто-водянистых выделений из носа, иногда заложенностью носа и затруднением носового дыхания.
Симптомы пищевой аллергии у грудничков
У детей до года одним из первых признаков болезни могут служить
- упорные опрелости при тщательном уходе за кожей,
- появление дерматита вокруг заднепроходного отверстия и зуда вокруг заднего прохода, возникающих после кормления.
Локализация кожных изменений различна, но чаще они появляются сначала в области лица, а затем могут распространяться по всей поверхности кожи. В начале заболевания при пищевой аллергии выявляется четкая связь кожных обострений с приемом причиннозначимого пищевого аллергена, но со временем аллергические изменения со стороны кожи приобретают стойкий характер и постоянно рецидивирующее течение, что затрудняет определение причинного фактора.
Провокаторы пищевой аллергии
Развитию неиммунологической пищевой непереносимости способствует употребление продуктов-гистаминолибераторов, которые в данном случае не выступают в качестве истинных аллергенов (в ответ на их проникновение в организм не вырабатываются антитела), но способны стимулировать дегрануляцию содержащих гистамин клеток.
Продукты-гистаминолибераторы:
- Свиная печень
- Креветки
- Морепродукты
- Яйца
- Хлебные злаки (особенно пшеница)
- Клубника
- Ананасы
- Шоколад
- Какао
- Алкоголь
Псевдоаллергические реакции также могут вызываться продуктами с высоким содержанием гистамина — рыбой, сыром, сосисками, баклажанами, томатами, квашеной капустой, авокадо, бананами, красным вином, пивом. Обусловленные гистамином симптомы нередко возникают на фоне приема продуктов с избыточным содержанием тирамина — биорегулятора щитовидной железы.
К ним относятся цитрусовые, сыры, пиво. При нарушении технологии хранения свежей и свежезамороженной рыбы (тунец, скумбрия) содержащийся в ней гистидин превращается в гистамин. Употребление такой рыбы даже после термической обработки вызывает симптомы, подобные аллергическим.
В настоящее время все чаще встречаются случаи пищевой непереносимости, вызванные не самими продуктами питания, а различными добавками, которые вносятся в эти продукты для улучшения органолептических свойств (загустители, ароматизаторы, усилители вкуса, красители) или для увеличения сроков хранения (консерванты).
Из них наиболее часто используются в пищевой промышленности:
- бензоаты и бензойная кислота (содержатся в бульонных кубиках, джемах, шоколаде, безалкогольных напитках, копченой рыбе),
- сульфиты и сернистая кислота (в сушеных овощах и фруктах, соках, безалкогольных напитках, консервах),
- глутаматы и глутаминовая кислота (в сосисках, смесях пряностей, мясных консервах),
- кармин (в некоторых алкогольных напитках),
- аннато (в кондитерских изделиях, тортах, десертах, сырах),
- тартразин (в кондитерских изделиях, десертах, безалкогольных напитках).
Лечение пищевой аллергии
Если начали проявляться симптомы аллергии, выявите и исключите аллерген. Обычно сделать это достаточно просто, но в крайнем случае есть лаборатории, где можно сдать кровь на выявление антител к огромному спектру продуктов. Увы, вылечить пищевую аллергию невозможно. Если к ней есть генетическая предрасположенность, придется навсегда, полностью или частично, исключить из рациона аллерген, а если она приобретенная (к примеру, следствие перенесенной кишечной инфекции), то с возрастом она сама уйдет.
Врачи обычно назначают два вида препаратов — энтеросорбенты и антигистаминные.
Энтеросорбенты очищают организм и выводят токсичные вещества. Это может быть, как обычный активированный уголь, который до сих пор остается популярным благодаря дешевизне и эффективности, так и более усовершенствованные средства – «Смекта», «Энтеросгель», «Полисорб», «Атоксил» и др.
Особенно популярен «Энтеросгель» в виде пасты.
 Смотреть галерею
Смотреть галерею
Антигистаминные (противоаллергические) средства – «Супрастин» (разрешен с первого года жизни), «Тавегил», «Диазолин», «Фенистил», «Лоратадин». Обычно длительный прием препаратов не требуется, ведь главное – это вовремя убрать аллерген из рациона.
Мази применяют для лечения наружных проявлений аллергии у детей. Они успокаивают кожу, устраняют высыпания и зуд.
Какие напитки нужно ограничить при аллергии, а какие можно пить без вреда для здоровья?
При аллергии очень важен правильный питьевой режим. Достаточное количество жидкости помогает вывести из организма излишки аллергенов, снижая их концентрацию в крови и межтканевой жидкости. Конечно, при условии, что сами эти напитки не являются аллергенами.
Что входит в список напитков, которые особенно опасны при аллергии?

Все напитки, в которых содержатся продукты, на которые у вас есть реакция. Понятно, что при аллергии на цитрусовые противопоказаны их соки, лимонады, чаи с добавками.
Газировки, энергетики и кока-колы, которые не только содержат много сахара, но и переполнены химическими добавками.
Пакетированные соки, в состав которых входят красители и консерванты.
Молочные коктейли в упаковках или продаваемые в заведениях быстрого питания. Их готовят чаще всего из порошкового молока, добавляют много сахара, ароматизаторов и загустителей.
Алкоголь вообще вреден для здоровья, он отрицательно сказывается на работе иммунной системы. При аллергии же некоторые алкогольные напитки, которые в принципе в небольших количествах здоровому человеку употреблять можно, находятся под запретом. Сильными аллергенами могут быть пиво, коньяк, красное вино, виски, а также все виды коктейлей.
Диета при пищевой аллергии.
При подозрении на пищевую аллергию в большинстве случаев назначается элиминационная диета (диета исключения). Она помогает точно определить «виновный» продукт, если реакция не очень сильно выражена, или ее симптомы появляются не сразу после Диета исключения может быть основана на изъятии подозреваемого продукта из рациона. К примеру, при подозрении на аллергию к молоку исключают молоко и молочные продукты (безмолочная диета).
Исключение составляет сливочное масло, причем лучше использовать топленое. Запрещаются все продукты, содержащие молоко: пироги, печенье и др. Желательно исключить из пищи и говядину, так как в ней могут содержаться общие с молоком аллергены. Если молочная природа аллергии подтверждается, то придется придерживаться такой диеты несколько месяцев или даже лет, используя различные заменители коровьего молока.Аналогично проводится безрыбная диета (при подозрении наличия аллергии на один вид рыбы лучше исключить из питания все ее разновидности, а также морепродукты), беззлаковая диета (запрещаются продукты, содержащие крупы, муку: хлеб, блины, печенье, торты и т.п.).Если сложно предположить конкретные продукты, вызывающие повышенную чувствительность, в элиминационную диету включают только те продукты, которые считаются относительно неаллергенными. К их числу относят яблоки и груши, персики и сливы, морковь и картофель, зеленую фасоль, кабачки и патиссоны. Редко вызывают аллергию мясо индейки и ягнят, рис, ячмень, овес и рожь.Если есть основания полагать, что аллергию вызывают сразу несколько видов продуктов, назначают строгую элиминационную диету. Она начинается либо с 1-2 голодных дней на воде, либо с 1 -3 дней на чае с небольшим количеством сахара (5 стаканов в сутки) и 250 г подсушенного белого хлеба. Затем каждые 2-3 дня диету немного расширяют. Сначала в рацион вводят кисломолочные продукты в следующей последовательности: кефир, творог, молоко, сыр. Потом добавляют мясные, еще позже — рыбные или овощные блюда.Другой вариант элиминационной диеты подразумевает употребление груш (или зеленых яблок), индейки (или мяса ягнят) и риса. Постепенно в диету вводят разнообразные овощи — предпочтительно те, которые едят нечасто: пастернак, репу, морковь.Если при расширении элиминационной диеты обострение аллергии не раз совпадало с приемом определенных продуктов, их исключают из рациона на срок не менее 2 недель и считают одними из виновников заболевания. Если же при употреблении вновь введенного продукта аллергия не обостряется, через 4 дня вводят другой исключенный ранее продукт.После того как все продукты, вызывающие у вас аллергию, будут распознаны, их придется полностью исключить из диеты, особенно если это касается необязательных продуктов (ракообразные, некоторые пряности и т.п.).Однако не допускайте неоправданного ограничения многих продуктов, которое приведет к неполноценному питанию. Кроме того, учитывайте, что со временем повышенная чувствительность к тому или иному продукту может сама собой исчезнуть.
Методы лечения аллергии
В первую очередь лечение аллергии направлено на устранение аллергических проявлений. Аллергические реакции могут быть достаточно тяжелыми и даже представлять серьёзную опасность для жизни человека (анафилактический шок, отёк Квинке). Проявления аллергии способны снизить нашу работоспособность, ухудшить качество жизни.
Прежде всего, необходимо прервать контакт с аллергеном. Здесь возможна проблема: аллерген не всегда известен. И даже наоборот: если человек впервые сталкивается с аллергией, то, скорее всего, он не сможет однозначно сказать, какой именно аллерген вызвал реакцию. Поэтому в случае аллергии необходимо обратиться к врачу аллергологу-иммунологу и пройти диагностические процедуры. Когда аллерген будет установлен (довольно часто реакцию вызывает не один, а сразу несколько аллергенов), надо будет по возможности минимизировать контакт с ним.
Успешно проведенное лечение позволяет добиться длительной ремиссии (то есть аллергические проявления могут отсутствовать многие годы). Чем раньше начато лечение, тем ощутимее будет эффект. Поэтому своевременное обращение к специалисту – аллергологу-иммунологу — первый и главный фактор успеха в борьбе с аллергией.
Медикаментозное лечение
В лечении аллергии используется медицинские препараты, принадлежащие к разным группам лекарств. Это:
- антигистаминные препараты, подавляющие действия свободного гистамина. Гистамин – это биологически активное вещество, находящееся в организме, как правило, в связанном состоянии. При попадании аллергена в организм гистамин высвобождается, вызывая сыпь, зуд, отёки – типичные аллергические проявления. Антигистаминные препараты, таким образом, являются эффективным средством для устранения основных (острых) симптомов аллергии. Однако злоупотреблять антигистаминными средствами не стоит, особенно препаратами первого поколения (Супрастин и др.), вызывающими замедление реакций и сонливость. Приём препаратов следует согласовать с лечащим врачом;
- глюкокортикостероиды. Данные препараты имеют гормональную основу. Во избежание осложнений и побочных эффектов их следует принимать только по назначению врача. Глюкокортикостероиды обладают мощным антиаллергическим действием. Однако нарушения правил их приёма может привести к быстрому набору веса (ожирению), повышению артериального давления, развитию сахарного диабета, язвенной болезни и т.п.;
- сорбенты. Не обладая прямым антиаллергическим действием, препараты этой группы способствуют связыванию и быстрому выведению из организма токсинов и аллергенов, что способствует снижению остроты аллергической реакции;
- другие медицинские препараты.
Внутривенное лазерное облучение крови
Для лечения аллергии могут использоваться некоторые физиотерапевтические методы. В частности высокую эффективность показывает ВЛОК – внутривенное лазерное облучение крови. Суть метода состоит в том, что в русло вены (как правило, у локтевого сгиба) посредством специальной иглы вводится световод, по которому подаётся лазерный импульс.. Кванты световой энергии воздействуют на кровь, в результате чего достигается противовоспалительный и иммуноукрепляющий эффект.
Лечение с помощью ВЛОК показано при любой форме и проявлениях аллергии. Однако метод имеет свои противопоказания, поэтому процедура ВЛОК проводится только по назначению врача.
Очищение крови может проводиться и другими методами. Например, с помощью плазмафереза.
Аллерген-специфическая иммунотерапия
АСИТ — аллерген-специфическая иммунотерапия — это метод лечения аллергии, при котором в результате постепенного введения в организм установленного аллергена во всё возрастающих дозах достигается эффект снижения чувствительности к данному аллергену (гипосенсибилизация).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Не-IgE-ассоциированная аллергия на пищу
Не-IgE-ассоциированная аллергия на пищу почти всегда возникает в первые месяцы жизни и редко выявляется у взрослых. Существует 3 основных клинических проявления не-IgE-ассоциированной ПА:
- энтероколит, индуцированный пищевым белком (MBSE);
- индуцированный пищевым белком проктоколит (MBSP);
- энтеропатия, индуцированная пищевым белком.
Не-IgE-ассоциированная аллергия на пищу
Энтероколит (MBSE) – это атипичное редкое и трудно диагностируемое заболевание, характеризующееся повторяющимися эпизодами рвоты с диареей или без нее, которые проходят в течение 24 часов после отказа от диетического белка. Уровень заболеваемости MBSE составляет около 0,34%.
Точный механизм развития MBSE не ясен, но считается, что это реакция гиперчувствительности из-за клеточного иммунитета. Основные продукты, вызывающие энтероколит:
- коровье молоко;
- соя;
- рис.
Около трети пациентов с энтероколитом, вызванным молоком и соевым белком, страдают аллергией на зерно. Реже MBSE вызывается овсом и другими злаками, сладким картофелем, кабачками, морковью, яичным белком, фасолью, курицей, индейкой, рыбой и бананами.
Классические симптомы MBSE обычно возникают в течение первых 6 месяцев жизни (могут возникать до 1 года) и исчезают до 3 лет. Симптомы появляются в течение 1–4 недель после включения в пищу коровьего молока или соевого белка в рацион ребенка. Основные симптомы: периодическая обильная рвота (обычно через 2 часа) с диареей или без нее (через 2–10 часов, в среднем через 5 часов).
Иногда симптомы ухудшаются внезапно, с симптомами обезвоживания, гипотонии, летаргии или даже шока, как при сепсисе или остром животе, продолжительностью от 6 до 12 часов. Таким пациентам часто назначают лечение сепсиса, стеноза привратника или наследственного метаболического заболевания. Аллергическое происхождение симптомов даже не рассматривается, поскольку в крови обнаруживаются метаболический ацидоз, нейтрофилия и тромбоцитоз.
Около 30% больных с энтероколитом имеют другие аллергические заболевания, характерные для младенцев. Специфических диагностических образцов нет в 90% случаев. В некоторых случаях ODM дает отрицательный результат и пищевой специфический сывороточный IgE не выявляется.
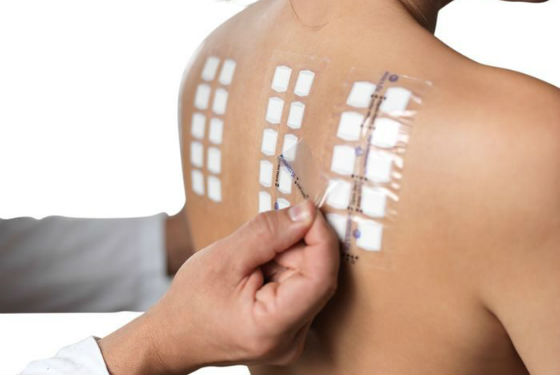
Диагностировать MBSE у маленьких детей могут помочь образцы кожных пластырей. Но золотым стандартом в диагностике аллергического энтероколита считается положительный провокационный пероральный тест. Клинический диагноз обычно требует 6 эпизодов MBSE, поэтому диагностика может занять до 8 месяцев и более.
Проктоколит (MBSP ) – доброкачественное преходящее состояние у новорожденных, характеризующееся кровью и слизью в кале. Симптомы обычно возникают у ребенка в возрасте от 2 до 8 недель. При отсутствии системных симптомов, рвоты и нормальном росте ребенка заболевание нетрудно отличить от других симптомов ЖТ пищевой аллергии, проявляющихся колитом.
50-60% всех младенцев, страдающих этим заболеванием, находятся на грудном вскармливании, остальные получают коровье молоко или соевые смеси. Диагноз ставится при наличии свежей крови в фекалиях и отсутствии других системных симптомов. Симптомы исчезают после исключения молока из рациона кормящей матери и прекращения приема молочных детских смесей.
Энтеропатии, индуцированной пищевым белком, характеризуются длительной диареей, стеатореей, рвотой (60–70%), ранним чувством сытости и недостаточным набором веса в первые месяцы жизни. Иногда диагностируется анемия, гипопротеинемия. Потеря белка из-за энтеропатии может привести к отеку.
В большинстве случаев анализ крови на эозинофилию не показывает специфических антител IgE, общий уровень IgE в норме. Наиболее частая причина патологического состояния у младенцев – аллергия на белки коровьего молока. У детей старшего возраста – аллергия на сою, курицу, рыбу и рис. Эти пищевые аллергены вызывают клеточный иммунный ответ в тонком кишечнике, что приводит к неспецифической атрофии и лимфоцитарной инфильтрации.
Подобный патологический механизм существует и при целиакии, но дифференциальная диагностика не вызывает проблем, потому что энтеропатия, вызванная пищевым белком, начинается до отлучения от груди и без добавления глиадина в рацион. Диагноз ставится на основании клинических симптомов и их исчезновения после удаления аллергена. Во время ПОМ рвота и диарея возникают через 40-72 часа. Без пищевого аллергена симптомы исчезают в течение от 3 до 21 дня. Заболевание обычно длится не более 3 лет.
Этиология и патогенез
Любой продукт питания может стать пищевым аллергеном (см.) и при соответствующих условиях вызвать сенсибилизацию (см.). Частота аллергии к тем или иным продуктам меняется в зависимости от географической зоны и характера питания населения. Самые распространенные продукты питания в данном регионе, как правило, и являются аллергенами. Наиболее частым пищевым аллергеном как в раннем детском возрасте, так и у взрослых является коровье молоко, содержащее множество антигенных компонентов, из которых наиболее изучены лактальбумин, бета-лактоглобулин, казеин, липопротеиды, альбумозы и пептоны. Лактоглобулин является наиболее антигенно активным. Женское молоко не содержит бета-лактоглобулина и лишено аллергенных свойств. Наличие даже в небольших количествах белковых компонентов коровьего молока в различных пищевых продуктах (творог, масло, торты и др.) может вызвать аллергические реакции у сенсибилизированных лиц при их употреблении. Цельное молоко чаще вызывает аллергию, чем кислое или подвергшееся другой обработке. Яйца также содержат целый ряд антигенных субстанций, напр, овальбумин, канальбумин, овомукоид, вителлин. При варке активность овальбумина снижается, вследствие чего крутой яичный белок обладает аллергенным свойством в меньшей степени, чем сырой.
Рыба часто вызывает аллергические реакции; при варке она в незначительной степени теряет свои аллергенные свойства. П. а. отмечается к крабам, ракам, устрицам. Мясо реже, чем рыба, вызывает П. а.г при этом может наблюдаться П. а. к мясу лишь одного или нескольких видов животных.
Из злаков наиболее распространенным аллергеном является пшеница. Овощи, фрукты и ягоды нередко являются пищевыми аллергенами. Сенсибилизация, особенно в детском возрасте, возникает чаще не к одному какому-либо продукту, а к группе родственных плодов и фруктов, напр, к цитрусовым (лимоны, апельсины, мандарины, грейпфруты), ягодам (землянике, клубнике, смородине) и др. Это зависит от общности антигенов в родственных растениях. В то же время видовая специфичность антигенов может сохраняться, вследствие чего у многих больных наблюдается П. а. только* к апельсинам, или сливам, или землянике. К числу продуктов, вызывающих П. а., следует отнести также мед, шоколад, орехи. Развитию П. а. способствуют наследственная предрасположенность, климатические и сезонные факторы, острые и хрон, заболевания пищеварительного тракта.
Ведущая роль в механизме возникновения П. а. принадлежит нарушению процессов переваривания и всасывания составных элементов пищи, поступлению в кровь не полностью расщепленных белковых продуктов, сохранивших свои антигенные свойства. Этому способствуют энзимная недостаточность, патология пристеночного пищеварения, а также воспалительные и дистрофические изменения слизистой оболочки тонкой кишки. Большую роль играет и генетический фактор, в частности снижение способности слизистой оболочки кишки секретировать иммуноглобулин А, дефицит которого приводит к ускоренному всасыванию пищевых веществ. При повторном контакте антигенов (см.) со слизистой оболочкой кишечника имеет значение местная сенсибилизация тканей, что стимулирует синтез антител (см.) в лимфоидных элементах кишечной стенки.
В развитии П. а. играют роль антитела реагинового типа, (IgE), нереагинового (IgG) и другие иммуноглобулины.
Возникновению сенсибилизации в эмбриональном периоде может способствовать прохождение через плаценту IgG и его фрагментов, в раннем детском возрасте — наличие в составе женского молока всех классов иммуноглобулинов, в т. ч. IgE.
Причины
Формирование аллергии в детском возрасте
Формированию пищевой аллергии способствуют нарушения питания у женщины во время беременности и кормления (злоупотребление определенными продуктами, обладающими выраженной аллергизирующей активностью: рыба, яйца, орехи, молоко и др.).
Провоцирующими факторами развития заболевания являются
- ранний перевод ребенка на искусственное вскармливание;
- нарушения питания у детей, выражающиеся в несоответствии объема и соотношения пищевых ингредиентов весу и возрасту ребенка;
- сопутствующие заболевания желудочно-кишечного тракта,
- заболевания печени и желчевыводящих путей и др.
Нормальное переваривание и всасывание пищевых продуктов обеспечивается состоянием эндокринной системы, строением и функцией желудочно-кишечного тракта, желчевыводящей системы, составом и объемом пищеварительных соков, составом микрофлоры кишечника, состоянием местного иммунитета слизистой кишечника (лимфоидная ткань, секреторные иммуноглобулины и т. д.) и другими факторами.
В норме пищевые продукты расщепляются до соединений, не обладающих аллергизирующими свойствами, а кишечная стенка является непроницаемой для нерасщепленных продуктов.
Причины возникновения у взрослых
Развитие пищевой аллергии провоцируется общими для взрослых и детей факторами.
- В первую очередь это повышение проницаемости стенки кишечника, которое отмечается при воспалительных заболеваниях желудочно-кишечного тракта.
- Нарушение (снижение или ускорение) всасывания пищевых соединений может быть обусловлено нарушением этапов переваривания при недостаточной функции поджелудочной железы, недостаточности ферментов, дискинезии желчевыводящих путей и кишечника и др.
- Беспорядочное питание, редкие или частые приемы пищи приводят к нарушению секреции желудка, развитию гастрита и другим расстройствам, вызывающим формирование пищевой аллергии или псевдоаллергии.
- На формирование повышенной чувствительности к пищевым продуктам белковой природы оказывает влияние не только количество принятой пищи и нарушения диеты, но и кислотность желудочного сока (Уголев А., 1985).
В основе истинных аллергических реакций на пищевые продукты лежит повышенная чувствительность и иммунный ответ на повторное введение пищевого аллергена. Когда пищевой продукт поступает в организм впервые, то в кровоток попадают антигены пищи, в ответ на которые в организме начинают синтезироваться антитела, относящиеся к классу иммуноглобулинов A. У здорового человека всасывание антигена пищевого продукта и поступление его в кровоток обеспечивает «равнодушие» иммунной системы при последующем попадании его в организм, и этот процесс находится под генетическим контролем.
Пищевая аллергия может развиваться при генетической предрасположенности к формированию аллергии на пищевые антигены с участием антител класса иммуноглобулинов E.
Иногда аллергия может развиваться на некоторые пищевые добавки, особенно азо-красители (в частности, тартразин).
Нередко причиной развития псевдоаллергической реакции на пищевые продукты является не сам продукт, а различные химические добавки, вносимые для улучшения вкуса, запаха, цвета и обеспечивающие длительность хранения. К разряду пищевых добавок относится большая группа веществ: красители, ароматизаторы, антиоксиданты, эмульгаторы, ферменты, загустители, бактериостатические вещества, консерванты и др.
Среди наиболее распространенных пищевых красителей можно упомянуть тартразин, обеспечивающий оранжево-желтое окрашивание продукта; нитрит натрия, сохраняющий красный цвет у мясных продуктов, и др. Для консервирования применяют глютамат натрия, салицилаты, в частности ацетилсалициловую кислоту, и др.
Вазоактивный амин — бетафенилэтиламин, содержащийся в шоколаде, в продуктах, подвергающихся ферментированию (например, сырах), ферментированных бобах какао, вызывает псевдоаллергические реакции.