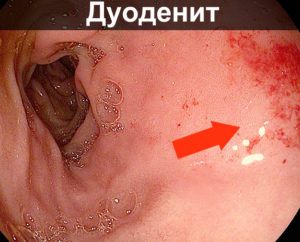
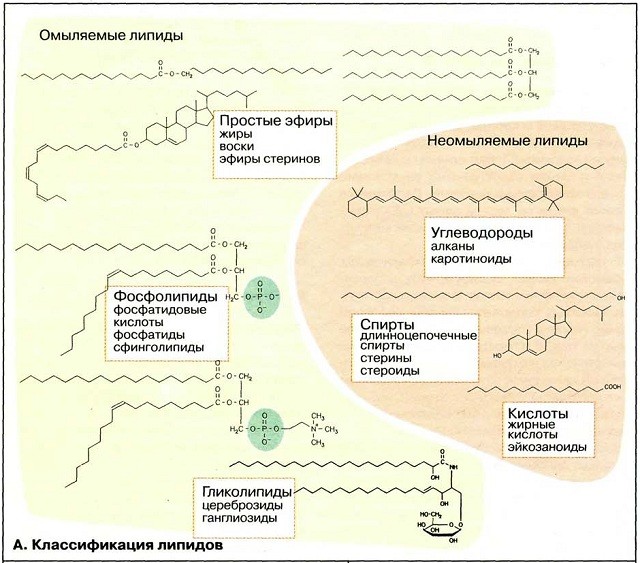
Слизистая желудка: строение и функции, причины повреждений и их лечение
Содержание:
- Возможные осложнения
- Кардиоэзофагеальный рак желудка с переходом на пищевод: что такое, код по МКБ 10, симптомы, причины, лечение, профилактика
- Лечение
- Причины развития
- Причины
- Медикаментозное лечение
- Лечение язвы желудка
- Диагностика
- Факторы риска
- Доброкачественные новообразования желудка и кишечника: гистология гемангиомы
- Вопрос 34. Строение, клеточный состав и гистофизиология собственных (фундальных) желез желудка. Строение пилорического отдела желудка.
- Гистологическое строение эпителия желудка
Возможные осложнения
Врачи настоятельно рекомендуют вовремя лечить заболевание, однако многие пациенты не понимают, насколько это опасно. Фундальный гастрит без лечения приводит к следующим осложнениям:
- Злокачественные опухоли (рак). Аутоиммунный тип болезни в большей степени склонен к перерождению в онкологию.
- Панкреатит. Активный воспалительный процесс в желудке способен распространиться на поджелудочную железу. Результат — смешанная клиническая картина, что усугубляет состояние больного и затрудняет диагностику.
- Риск развития гнойного флегмозного гастрита. При таком диагнозе часто происходит перитонит (воспаление тканей брюшины), перитонит (заражение крови). Это наиболее опасные последствия, так как могут спровоцировать летальный исход.
- Развитие эрозивного фундального гастрита. Эта разновидность болезни характеризуется появлением на стенках желудка язв. У пациентов с таким диагнозом часто выявляются кровотечения.
- Частая рвота сопровождается сильным обезвоживанием организма с характерными симптомами.
- Плохое усвоение витаминов ведет к появлению железодефицитной анемии (малокровию).
Кардиоэзофагеальный рак желудка с переходом на пищевод: что такое, код по МКБ 10, симптомы, причины, лечение, профилактика
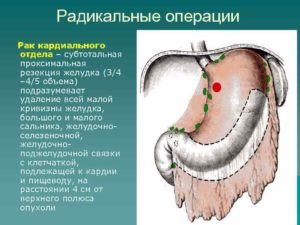
Если взять всех пациентов с карциномой органа, то раковая опухоль кардиального отдела диагностируется в 15% случаев. При этом возникшие симптомы практически всегда свидетельствует о том, что патологический процесс находится уже в запущенной стадии.
Что такое
Кардиоэзофагеальный рак желудка с переходом на пищевод (код по МКБ-10 – С16.0) – злокачественное опухолевидное новообразование, возникающее на соустье пищеварительного органа, в кардиальном отделе и нижней трети трубки для прохождения пищи. Это комбинированный вид формирования, поражающего сразу несколько участков желудочно-кишечного тракта.
При этом заболевание длительное время протекает бессимптомно. Такой период может длиться несколько лет, а возникшие проявления сигнализируют о стремительном прогрессировании патологического процесса. Кроме того, злокачественное поражение кардиального отдела крайне сложно диагностируется, поэтому зачастую болезнь обнаруживается на последних этапах.
Классификация
Перед лечением важно идентифицировать тип опухоли, чтобы определить объем хирургического вмешательства. Классификация, ориентированная на анатомический центр новообразования, позволяет обнаружить заболевание в области кардии
К первому типу относится поражение дистальной области пищевода, когда центр дефекта располагается в нескольких сантиметрах от линии разграничения эпителия трубки и желудка. Если это расстояние составляет один сантиметр и меньше, то диагностируется истинный рак кардии.
Субкардиальное новообразование определяется, когда центр формирования локализуется в 2-5 см аборально от границы эпителия. Анатомический центр опухоли выявляется во время проведения рентгенографии с контрастным веществом, фиброгастроскопии, компьютерной или магнитно-резонансной томографии.
Осложнения
Запущенная кардиальная карцинома способна привести к серьезным проблемам, вплоть до летального исхода. Крупные формирования блокируют просвет пищеварительного канала, вызывая дисфагию, когда пища не может попасть в желудок.
Более того, при кардиоэзофагеальном раке часто возникают кровотечения, в результаты которых стул окрашивается в черный цвет. На фоне постоянной кровопотери развивается хроническая железодефицитная анемия.
Карцинома кардиального отдела стремительно прогрессирует, поэтому отсутствие своевременного лечения неизбежно приведет к метастазированию, когда раковые клетки проникают в соседние или дальние органы, лимфатические узлы. В этой ситуации заболевание практически всегда заканчивается смертельным исходом.
Выживаемость
При запущенном кардиоэзофагеальном раке и невозможности проведения хирургического вмешательства жизнь больного длится не более года. Если провести операцию, то пятилетняя выживаемость достигается в 20-30% случаев
При этом важно обнаружить болезнь на начальном этапе, когда еще отсутствуют метастазы
Вследствие этого прогноз при кардиальной карциноме крайне неблагоприятный. Результат лечения во многом зависит от стадии заболевания, скорости увеличения опухоли, времени диагностирования болезни, наличия метастазирования.
Профилактика
Основой профилактики всех патологий желудочно-кишечного тракта, и злокачественного поражения кардиального отдела в частности, считается правильное питание. Из рациона нужно исключить острые, жирные, соленые, кислые, маринованные блюда, копчености, сладости
Важно сделать упор на каши, овощи, фрукты, нежирные сорта мяса, рыбы
Курение, злоупотребление алкогольными напитками тоже пагубно сказывается на состоянии пищевода, желудка, поэтому вредные привычки не должны быть частью жизни человека. При повышенной кислотности, наличии патологических забросов желудочного сока в пищеварительный канал необходимо ежегодно проходить гастроскопию.
Кардиоэзофагеальный рак крайне тяжело поддается лечению
Даже при своевременном обращении к врачу, начале терапии лишь у каждого пятого пациента достигается пятилетняя выживаемость, поэтому так важно правильно питаться, не курить, не пить алкогольные напитки, чтобы не спровоцировать развитие этой смертельно опасной патологии
Лечение
На сегодняшний день медицина не может дать точного ответа, как правильно лечить любые аутоиммунные заболевания. Сам механизм, в результате которого иммунитет начинает атаковать здоровые клетки организма, пока неизвестен современной науке, поэтому и этиологический способ лечения еще не существует.
Заболевание неуклонно прогрессирует, и в силах человека повлиять на скорость поражения тканей желудка
Для этого важно полностью отказаться от вредных привычек (табакокурения, употребления алкогольных напитков) и нормализовать питание
Диета
В первую очередь лечебная диета представляет собой отказ от любых продуктов, которые оказывают на слизистую желудка раздражающее действие:
- консервы и соленья;
- фастфуд и полуфабрикаты;
- копченые и жареные блюда;
- приправы, лук, чеснок, хрен, редис;
- шоколад, кофе, какао;
- чрезмерно горячие блюда и напитки, либо холодные (мороженое).

Питание должно включать в себя легкоусвояемые продукты, которые не оказывают негативного влияния на слизистую пищеварительного тракта:
- каши из злаков;
- вареную рыбу и мясо;
- протертые овощи;
- достаточное количество клетчатки.
Человеку с аутоиммунным гастритом нужно найти баланс при определении количества поглощаемой пищи: с одной стороны, он не должен испытывать чувство голода, с другой стороны – отягощать систему пищеварения. Выходом из ситуации является дробное питание, когда еда употребляется маленькими порциями через небольшие промежутки времени в 2,5-3,5 часа.
Лекарства
Медикаментозная терапия носит симптоматический и вспомогательный характер. То есть цель таких препаратов – улучшить процесс пищеварения и устранить неприятные ощущения в эпигастральной области.
| Группа препаратов | Действие | Торговые названия |
| Стимуляторы париетальных клеток | Повышает выработку соляной кислоты и пепсина в желудке, улучшает перистальтику, увеличивает кровоток в слизистой ЖКТ. | Пентагастрин; Прозерин. |
| Аналоги желудочного сока | Улучшение пищеварения, переваривание белковой пищи в желудке. | Пепсидил; Пепсин; Биозим. |
| Спазмолитики | Боль в эпигастральной области. | Спазмалгон; Но-шпа; Церукал. |
| Витаминные комплексы | Устранение гиповитаминоза, возникающего в результате ухудшения процесса переваривания и усвоения пищи. | Нейровитан; В12. |
| Ферменты | Необходимы для улучшения пищеварения при диагностированных патологиях других органов пищеварительной системы наряду с поражением клеток фундальной области желудка. | Мезим; Креон; Панкреатин. |
Врачи могут рекомендовать пациенту методы физиотерапии:
- УФО,
- электрофорез,
- лазерную терапию.
При других аутоиммунных заболеваниях используется метод гормональной терапии, когда при помощи глюкокортикостероидов иммунная система подавляется, и продуцирование иммуноглобулинов приостанавливается. Таким образом человек получает возможность продлить время ремиссий, а значит, и продлить время функционирования органа. Но глюкокортикостероиды негативно отражаются на состоянии слизистой желудка, поэтому при фундальном гастрите использовать их нерезонно. Следовательно, диетотерапия и помощь процессу пищеварения является единственными и незаменимыми способами сохранения и поддержания здоровья.
Важно помнить, что назначать любые, даже безрецептурные препараты, может только лечащий врач
Народные методы

При фундальном гастрите фитотерапия оказывает противовоспалительное действие, давая возможность снизить выраженность симптоматики, например, болевого синдрома. Народная медицина работает только при регулярном планомерном использовании, а ее безопасность обеспечивается при помощи предварительной консультации с терапевтом или гастроэнтерологом.
Хорошими противовоспалительными свойствами обладают:
- мята перечная;
- зверобой;
- ромашка;
- корень валерианы;
- тысячелистник.
Отвары делаются из расчета 1 столовая ложка сухих трав на 250 мл кипятка (1 стакан). Средство настаивается, процеживается, употребляется по трети стакана перед едой трижды в день. Индивидуальные рекомендации о том, какие травы и в какой комбинации нужно принимать при фундальном гастрите, можно получить у своего врача.
Причины развития
Согласно статистическим данным, грыжа пищеводного отверстия диафрагмы распространена среди людей, которые достигли 55 лет. Это объясняется возрастным перерастяжением или ослаблением связочно-суставного аппарата. Мало того, к такому заболеванию предрасположены астеники (т.е. физиологически слаборазвитые люди).
Перемещение органов в средостение могут вызвать нарушение работы сердца и легких человека. Существует ряд факторов, приводящих к проявлению характерного недуга:
1) Нарушения сокращений кишечника и других органов ЖКТ (перильстатика). Болезнь может проявляться в хроническом виде из-за следующих «провокаторов»:
- язва желудка и двенадцатиперстной кишки;
- воспаление ПЖЖ (панкреатит);
- воспаление желудочной оболочки и 12-перстной кишки;
- хронический холецистит.
2) Имеются предпосылки, что грыжа пищевого отверстия диафрагмы может возникнуть в результате аномального развития организма при вынашивании эмбриона. Следовательно, человек с пороками грудного желудка, короткого пищевода и других похожих анатомических особенностей может быть подвержен этому заболеванию;
3) В силу того, что грыжа связана с диафрагмой, ее развитие могут спровоцировать всевозможная дефективность органа:
- развитие мышечной слабости;
- увеличение грыжевых ворот;
- растянутость диафрагмального отверстия.
4) Повышенное давление внутри брюшного пространства также может вызвать грыжу пищеводного отверстия. Этому могут способствовать:
- опухоли или неоплазия в брюшной полости;
- метеоризм (повышенное газообразование в кишечнике);
- длительный и сильный кашель с мокротами, а также сопутствующие этому заболевания;
- закрытые или открытые повреждения живота;
- беременность;
- сильная и частая рвота;
- дисбактериоз, понос;
- заболевания дыхательной системы.
5) Не исключено, что на развитие грыжи пищевого отдела диафрагмы может повлиять и образ жизни. Доказано, что люди астенического телосложения, которые часто поднимают тяжести, нередко становятся жертвами этого недуга.
Кроме того, существует теория (пока не доказанная) о косвенном влиянии алкоголя и никотина на развитие указанной болезни. Не стоит забывать про питание при грыже пищеводного отверстия диафрагмы, поскольку переедание и обжорство тоже являются ее «союзниками». Одна из особенностей человеческой пищеварительной системы – не приспособленность к обработке большого количества пищи. Желудочная камера не может быстро передавать еду в кишечник, что приводит к ее переполненности, нежелательному давлению на диафрагму.
Причины
Все случаи рака кардии желудка можно разделить на несколько типов:
- опухоли нижнего отдела пищевода, которые распространяются и на верхний отдел желудка;
- истинное поражение кардиального отдела;
- опухоль в субкардиальном отделе, то есть, на границе кардии и тела пищеварительного отдела.
Схема образования большинства раковых опухолей желудка одинакова:
- клетки эпителиального слоя перерождаются в атипичные;
- деление изменённых клеток приводит к росту опухоли.
Образование может распространяться внутри полого органа, распространяясь и на другие его отделы, но со временем оно прорастает внутрь, поражая подслизистый и мышечный слой. Причиной развития патологи, чаще всего, являются длительно протекающие воспалительные заболевания. Среди них:
- Полипы. Такое название имеют доброкачественные новообразования, которые со временем могут подвергаться малигнизации.
- Гастрит атрофического типа. При этом типе заболевания происходит постепенное отмирание клеток слизистой и сильно возрастает риск перерождения.
- Метаплазия кишечная. Это патология, при которой нормальные клетки желудка превращаются в клетки, выстилающие кишечник. Она нередко является осложнением атрофического гастрита, который со временем переходит в онкологическое заболевание.
- Специфическое поражение пищевода, которое носит название болезнь Баретта. Для этой патологии характерно изменение здоровых клеток слизистой пищевода и их перерождение.
Предрасполагающим фактором развития болезни можно назвать:
- наследственную предрасположенность;
- многолетние курение и злоупотребление алкоголя;
- нерационально организованное питание.
Медикаментозное лечение

Подбор лекарственных средств должен осуществлять только лечащий врач на основании результатов диагностики. Самостоятельный прием медикаментов строго запрещен. Неправильно выбранное лекарство может усугубить состояние пациента и вызвать осложнения.
Лекарственная терапия направлена на подавление симптомов (блокировку диспептического синдрома), улучшение общего состояния и восстановление работы секреторных желез.
- Обезболивающие. Если пациент жалуется на сильные частые боли, назначаются холинолитики или спазмолитики. Представителями этих групп выступают “Церукал”, “Но-шпа”.
- Витамины и витаминные комплексы. Для восполнения недостатка витаминов в организме человека назначают комплекс витаминов или введение витамина B12.
- Активация секреторной функции. С этой целью назначают средства, способные стимулировать железистые клетки желудка. Хорошо зарекомендовали себя “Прозерин” и “Пентагастрин”.
- Для улучшения процесса пищеварения могут помочь ферментные препараты, например “Мезим” или “Креон”.
- Если целью является восстановление обменных процессов, то в списке назначений окажутся “Актовегин”, “Рибоксин”, “Солкосерил”.
- При выявлении бактерий в организме применяют “Амоксициллин”, “Тетрациклин” и некоторые другие антибиотики широкого спектра воздействия.
Лечение язвы желудка
Терапия этой болезни является многокомпонентной. Обязательным является эрадикация (уничтожение) Хеликобактер пилори, уменьшение кислотности желудочного сока, устранение неприятным симптомов (изжога, тошнота) и предотвращение осложнений.
Терапия антибиотиками
Когда была доказана связь язвенной болезни Хеликобактер пилорис, лечение не обходится без подключения антибиотиков. Ранее считалось, что лечение должно длиться до полного исчезновения микроба, что подтверждалось:
- анализом крови на антитела
- посевом
- уреазным тестом при ФГДС
Затем выяснилось, что вызывают заболевание не все виды Хеликобактера, и полного их уничтожения добиться невозможно, поскольку при гибели их в 12-перстной кишке и желудке, он перемещается ниже в кишечник, приводя к воспалению и сильному дисбактериозу. Также возможно повторное заражение при пользовании общей посудой и во время процедуры ФГДС, которые следует выполнять только по строгим показаниям.
На сегодняшний день целесообразно проводить 1 или 2 курса терапии антибиотиками, если после первого курса бактерия не погибла, выбирается другая схема лечения, используются следующие препараты:
- Макролиды (Кларитромицин)
- Полусинтетические пенициллины (Амоксициллин)
- Тетрациклином
- Производные нитроимидазола (Метронидазол) при доказанном инфицировании Хеликобактером
Антисекреторные препараты
- Антациды — Алмагель, маалокс, сукральфат, кеаль. Они обволакивают слизистую оболочку, также нейтрализуют соляную кислоту и обладают противовоспалительным действием.
- Блокаторы Н2-гистаминовых рецепторов — Ранитидин, ринит, фамотидин, квамател. Блокаторы гистаминовых рецепторов препятствуют действию гистамина, взаимодействует с париетальными клетками слизистой и усиливает выделение желудочного сока. Но их практически перестали использовать, поскольку они вызывают синдром отмены (когда после прекращения терапии симптомы возвращаются).
- Блокаторы протонной помпы — Омепразол, омез, пантопразол, рабепразол, эзомепразол, лансопразол, контролок, рабелок, нексиум (см. более полный список язва 12 -перстной кишки). Блокируют Н+/К+-АТФазу или протонный насос, тем самым препятствуя образованию соляной кислоты.
- Синтетические аналоги простагландина Е1 Мизопростол, сайтотек. Угнетают секрецию соляной кислоты, увеличивает образование слизи и бикарбонатов.
- Селективные блокаторы М-холинорецепторов (пиренципин, гастроцепин) снижают выработку соляной кислоты и пепсина. Применяются как вспомогательная терапия при выраженных болях, среди побочных эффектов сухость во рту и сердцебиение.
Средства, повышающие защиту слизистой оболочки
- Сукральфат (вентер) — создает защитное покрытие на дне язвы
- Натрия карбеноксолон (биогастрон, вентроксол, кавед-с) помогает ускорить восстановление слизистой оболочки.
- Коллоидный субцинат висмута — Де-нол. Образует пептидновисмутовую пленку, которая выстилает стенку желудка. Помимо этого ион висмута оказывает бактерицидное действие по отношению к хеликобактеру.
- Простогландины синтетические (энпростил) стимулируют восстановление клеток и слизеобразование.
Прочие препараты
- Успокоительные средства (Тенотен, валериана), антидепрессанты (амитриптилин). транквилизаторы (седуксен, элениум, тазепам).
- Прокинетики — Домперидон, мотилиум, метоклопрамид, церукал, итоприд, праймер. Улучшают моторику пищеварительного тракта, способствую прохождению пищи в кишечник.
- Спазмолитики — Мебеверин (дюспаталин), дротаверин, но-шпа. Устраняют спазм мышечных клеток стенки желудка, уменьшают болевой синдром.
- Пробиотики — Энтерожермина, бифиформ, линекс (см. список пробиотиков). Назначаются при антибиотикотерапии.
Курс лечения язвы желудка 2-6 недель в зависимости от общего состояния и размеров дефекта.
Диагностика
При диагностике грыж пищеводного отверстия диафрагмы ведущую роль играют инструментальные методы визуализации:
- эзофагогастроскопия;
- внутрипищеводная и внутрижелудочная рН-метрия;
- эзофагоманометрия;
- импедансометрия;
- рентгенография пищевода, желудка и органов грудной клетки.
Эндоскопическое исследование позволяет выявить достоверные признаки хиатальной грыжи: расширение пищеводного отверстия, смещение пищеводно-желудочной линии вверх и изменения слизистых оболочек пищевода и желудка, характерные для хронического эзофагита и гастрита. Проведение эзофагогастроскопии часто сочетается с рН-метрией; при обнаружении сильных изъязвлений и эрозий также показан отбор биоптата в целях исключения онкопатологии и предраковых состояний.
На рентгеновских снимках хорошо просматриваются признаки аксиальных грыж: высокое расположение пищевода, выпячивание кардии над диафрагмой, исчезновение поддиафрагмального отдела пищевода. При введении контрастного вещества наблюдается задержка взвеси в области грыжи.
Для оценки состояния верхнего и нижнего пищеводных сфинктеров и моторики пищевода проводится эзофагоманометрия – функциональное исследование с применением водно-перфузионного катетера, оснащенного регистрационным датчиком. Показатели давления в сокращенном состоянии и в покое позволяют судить о силе, амплитуде, скорости и длительности сокращений сфинктеров и гладкой мускулатуры пищеводных стенок.
Импедансометрия позволяет получить представление о кислотообразующей, моторно-двигательной и эвакуаторной функции желудка, основываясь на показателях электростатического сопротивлении между электродами пищеводного зонда. Импедансометрия считается самым достоверным способом распознавания гастроэзофагеального рефлюкса с одновременной оценкой его типа – в зависимости от значения рН различают кислый, щелочной или слабокислый рефлюкс.
При выраженном анемическом синдроме дополнительно выполняется анализ кала на скрытую кровь. Для исключения сердечно-сосудистой патологии при наличии жалоб кардиологического профиля может потребоваться консультация кардиолога и проведение гастрокардиомониторинга – комбинированного суточного мониторинга кислотности желудка и ЭКГ по Холтеру.
Факторы риска
Благодаря данным медицинской статистики, докторам удалось выделить несколько факторов, которые предположительно могут вызвать сбой в работе аутоиммунной системы.
Отсутствие режима питания или правильного рациона. Нерегулярный прием пищи, большое содержание в рационе жареных, жирных, копченых продуктов негативно сказывается на общем состоянии пищеварительной системы. Особенно опасно употребление несвежих продуктов — в них велико содержание токсинов.
Злоупотребление алкогольными напитками. Действие этанола, попадающего в желудок, направлено на разъедание слизистой и повреждение клеток.
Табакокурение. Смолы, тяжелые металлы и другие вредные примеси, содержащиеся в табачном дыме, попадают в желудок вместе со слюной. Их действие также может вызвать аутоиммунные реакции.
Попадание в пищеварительную систему некоторых вредоносных бактерий. Среди них: вирус Эпштейна — Барра, Helicobacter pylory.
Заболевания эндокринной системы. В этом списке находится сахарный диабет, подагра и нарушения работы щитовидной железы.
Длительный бесконтрольный прием некоторых лекарственных препаратов, негативно влияющих на слизистую.
Психологический фактор. Вызвать нарушения могут частые стрессы, повышенные психологические нагрузки.
Ожоги химическими веществами или ядом. В результате воздействия некоторыми веществами на слизистой образуется ожог, а впоследствии область с атрофированными клетками ткани.
Доброкачественные новообразования желудка и кишечника: гистология гемангиомы
Одним из доброкачественных новообразований является гемангиома. Гистология желудка и кишечника при данном заболевании необходима. Ведь, несмотря на то что образование является доброкачественным, его следует дифференцировать от рака. Гистологически гемангиома представлена сосудистой тканью. Клетки этой опухоли полностью дифференцированы. Они не отличаются от элементов, составляющих артерии и вены организма. Чаще всего гемангиома желудка образуется в подслизистом слое. Типичной локализацией для этого доброкачественного новообразования считается пилорический отдел. Опухоль может иметь различные размеры.
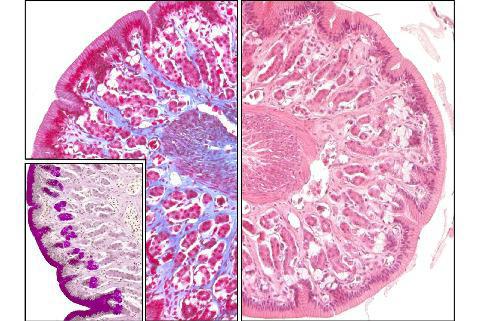
Помимо желудка, гемангиомы могут локализоваться в тонком и толстом кишечнике. Эти образования редко дают о себе знать. Тем не менее диагностика гемангиом важна. При больших размерах и постоянной травматизации (химусом, каловыми массами) могут возникнуть серьёзные осложнения. Основным из них является профузное желудочно-кишечное кровотечение. Доброкачественное новообразование сложно заподозрить, так как в большинстве случаев клинические проявления отсутствуют. При эндоскопическом исследовании обнаруживается тёмно-красное или синюшное округлое пятно, возвышающееся над слизистой оболочкой. В этом случае ставится диагноз «гемангиома». Гистология желудка и кишечника при этом имеет решающее значение. В редких случаях гемангиома подвергается злокачественному перерождению.
Вопрос 34. Строение, клеточный состав и гистофизиология собственных (фундальных) желез желудка. Строение пилорического отдела желудка.
Фундальные
железы – простые
неразветвленные,
иногда очень слабо разветвленные,
трубчатые
железы. Длина
одной железы около 0,65 мм, диаметр ее
колеблется от 30 до 50 мкм. Железы
группами открываются в желудочные
ямочки. В каждой
железе различают перешеек,
шейку
и главную
часть, представленную
телом и дном.
Тело и дно составляют секреторный отдел
железы, а шейка и перешеек — ее выводнойпроток.
Располагаются
фундальные железы в теле и дне желудка
и численно преобладают над другими
типами желёз. Состоят железы из клеток
4 типов:
-
Главные
клетки –
наиболее многочисленны в нижней части
и на дне железы,
имеют пирамидную или цилиндрическую
форму и крупное
базально расположенное ядро.
Цитоплазма базофильная и содержит
хорошо развитые грЭПС и КГ, в последнем
образуются крупные
секреторные (зимогенные) гранулы
(содержат пепсиноген
и другие проферменты),
накапливающиеся в апикальной части
клетки и выделяющиеся в просвет железы. -
Париетальные
(обкладочные) клетки
– преобладают в верхней
части железы.
Крупнее главных, имеют пирамидную форму
с узкой вершиной, обращённой в просвет
железы. Ядро лежит в центре клетки или
смещено базально; цитоплазма оксифильная
с большим количеством крупных митохондрий
и особыми
внутриклеточными
секреторными
канальцами в
виде узких щелей.
По периферии канальцев располагается
тубуло-везикулярный
комплекс –
система мембранных пузырьков и трубочек.
Париетальные клетки
секретируют:
-
H+
и Cl-,
которые образуют HCl,
который гидролизует белки, превращает
пепсиноген в пепсин и угнетает рост
патогенных микроорганизмов. -
Через
базальную плазмолемму HCO3-,
который нейтрализует HCl,
который проникает через слизь желудка. -
Антианемический
фактор (в
желудке образует комплекс с витамином
B12, который
необходим для нормального кроветворения)
Слизистые
шеечные клетки
– относительно немногочисленны,
располагаются в шейке железы. Небольших
размеров со слабобазофильной цитоплазмой,
содержащей умеренно развитую грЭПС и
крупный КГ, от которого отделяются
крупные слизистые гранулы. Выделяют
слизь, которая предохраняет их от
повреждения. Эти клетки часто делятся
и рассматриваются как камбиальные
элементы.
Эндокринные
клетки –
располагаются на дне желёз. Светлые,
треугольной, овальной или полигональной
формы, апикальный полюс содержит ядро
и не всегда достигает просвета железы,
в базальном полюсе находятся плотные
секреторные гранулы, выделяющиеся в
кровь.
-
EC-клетки
(секретируют серотонин,
мотилин и вещество P,
которые стимулируют моторику) -
ECL-клетки
(секретируют гистамин,
который стимулирует секрецию HCl) -
G-клетки
(секретируют гастрин,
который стимулирует секрецию HCl и
пепсиногена)
Стенка
пилорического отдела желудка образована
4 оболочками:
-
Слизистая
оболочка –
имеет сложный рельеф, в котором выделяют:
-
Желудочные
складки -
Желудочные
поля (участки, отграниченные друг от
друга бороздками и соответствующие
группам желёз желудка) -
Желудочные
ямки (щелевидные вдавления эпителия в
собственную пластинку глубиной 250-300
мкм, в которые открываются пилорические
железы). Очень
глубокие в отличие от ямок в фундальном
отделе желудка.
Слизистая
оболочка состоит из 3 слоёв:
-
-
Эпителий
– однослойный
призматический железистый.
Все его клетки синтезируют особый
слизистый секрет, покрывающий слизистую
оболочку непрерывным слоем толщиной
0.5 мм. Бикарбонат, диффундирующий в
слизь, нейтрализует соляную кислоту,
проникающую в неё из просвета. Слизь
образует защитный барьер, который
повреждается алкоголем и аспирином. -
Собственная
пластинка –
образована РВСТ
с большим количеством кровеносных и
лимфатических сосудов. Она проходит
между пилорическими железами в виде
тонких прослоек.
-
Пилорические
железы –
трубчатые, с
сильно разветвлёнными и извитыми
концевыми отделами.
Располагаются в пилорическом отделе.
Впадают в желудочные ямки. Клеточный
состав схож с таковым в фундальных
железах, но отсутствуют главные клетки
и париетальные клетки в основном выделяют
бикарбонаты для нейтрализации соляной
кислоты (так как надо избавляться от
кислой среды для перехода в duodenum)
-
-
Мышечная
пластинка –
образована 3 слоями гладкомышечных
клеток:-
Наружный
– циркулярный -
Средний
– продольный -
Внутренний
– циркулярный
-
-
-
Подслизистая
основа –
образована РВСТ
с высоким содержанием эластических
волокон, в
которой располагаются крупные сосуды
и подслизистое нервное
сплетение (Мейснера). -
Мышечная
оболочка –
образована 3 толстыми слоями гладкой
мышечной ткани:-
Наружный
– продольный -
Средний
– циркулярный (развит мощно и в области
привратника образует пилорический
сфинктер) -
Внутренний
– косой
-
-
Серозная
оболочка –
образована слоем мезотелия и подлежащей
соединительной тканью.
Гистологическое строение эпителия желудка
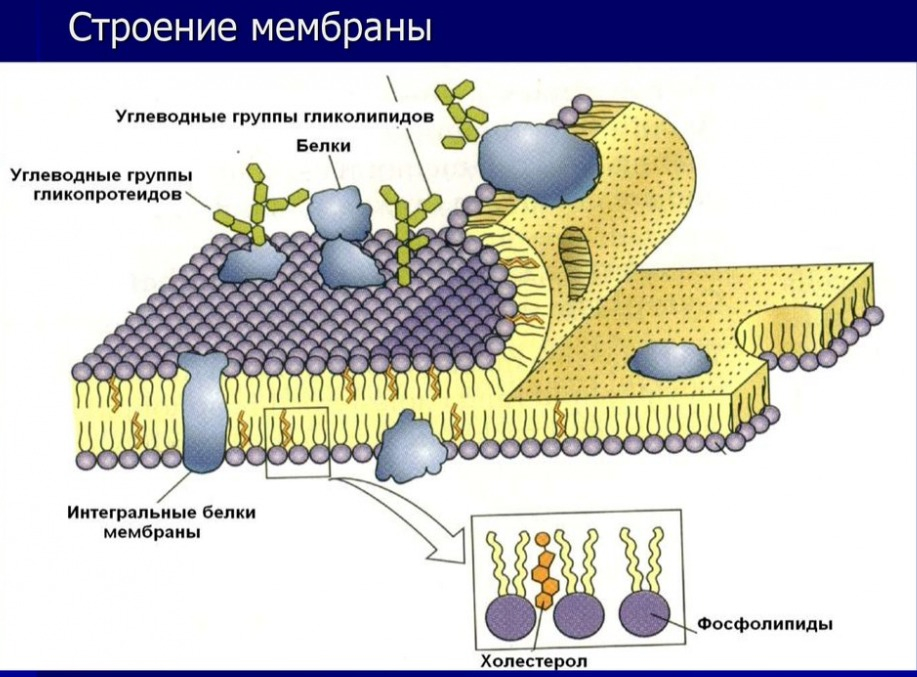
Верхним слоем слизистой оболочки, который контактирует с пищевыми массами, является эпителий желудка. Гистология этого отдела ЖКТ отличается от строения ткани в кишечнике. Эпителий не только защищает поверхность органа от повреждений, но и обладает секреторной функцией. Эта ткань выстилает полость желудка изнутри. Она располагается по всей поверхности слизистой оболочки. Не исключение и желудочные ямки.
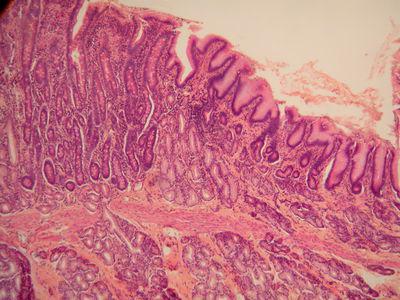
Внутренняя поверхность органа покрыта однослойным призматическим железистым эпителием. Клетки данной ткани – секреторные. Они называются экзокриноцитами. Вместе с клетками выводных протоков желез они продуцирую секрет.