Подробная характеристика пиелонефрита в детском возрасте
Содержание:
Динамическое наблюдение
Острая, ровно как и хроническая, форма пиелонефрита у ребенка требует динамического наблюдения у детского уролога, а, кроме того, у нефролога и педиатра с проведением периодических исследований
Помимо этого, очень важно регулярно выполнять ультразвуковое исследование почек. Стоит придерживаться следующей схемы врачебного наблюдения:
- После острой формы заболевания или обострения хронического пиелонефрита анализы должны сдаваться раз в десять дней.
- В период ремиссии это делается раз в месяц.
- В первые три года после терапии исследование состояния ребенка проводится раз в три месяца.
- Впоследствии следует наблюдаться минимум раз в год.
Систематическое наблюдение позволяет избегать отдаленных осложнений данного заболевания и предупреждает развитие хронической недостаточности почек, артериальной гипертензии и мочекаменного заболевания. Мы рассмотрели лечение и профилактику пиелонефрита.
Source: fb.ru
Лечение пиелонефрита
При лечении пиелонефрита у детей применяют уросептики или антибиотики, гомеопатические средства и фитотерапию.
Длительность лечения и медикаменты может определить только нефролог или уролог. Зачастую лечение длится пару месяцев. Болезнь излечима и после полного выздоровления за самочувствие малыша уже можно будет не беспокоиться. После лечения антибиотиками, назначаются пробиотические препараты, которые требуются для восстановления нормальной микрофлоры в кишечнике.
Каждое полугодие малышу следует делать обследование почек, сдавать анализы, а также систематично посещать педиатра и уролога.
Симптомы хронического пиелонефрита
Хронический рецидивирующий пиелонефрит протекает с чередованием периодов полной ремиссии, когда никаких симптомов и изменений анализов мочи у ребенка нет, и периодов обострений, во время которых возникают те же симптомы, что и при остром пиелонефрите (боли в животе и спине, температура, интоксикация, изменения в анализах мочи). У детей, длительное время страдающих от хронического пиелонефрита, появляются признаки инфекционной астении: раздражительность, утомляемость, снижается успеваемость в школе. Если пиелонефрит начался в раннем возрасте, он может приводить к задержке физического, а в ряде случаев и психомоторного развития.
Факторы, предрасполагающие к развитию пиелонефрита
В норме мочевыделительные пути сообщаются с внешней средой и не являются стерильными, то есть всегда есть возможность попадания в них микроорганизмов. При нормальном функционировании органов мочевыделительной системы и хорошем состоянии местного и общего иммунитета инфекция не развивается. Возникновению пиелонефрита способствуют две группы предрасполагающих факторов: со стороны микроорганизма и со стороны макроорганизма, то есть самого ребенка. Со стороны микроорганизма таким фактором является высокая вирулентность (высокая заразность, агрессивность и устойчивость к действию защитных механизмов организма ребенка). А со стороны ребенка развитию пиелонефрита способствуют:
- Нарушения нормального оттока мочи при аномалиях строения почек и мочевыводящих путей, при камнях в мочевой системе и даже при кристаллурии на фоне дизметаболической нефропатии (мелкими солевыми кристалликами забиваются канальцы почек).
- Застой мочи при функциональных расстройствах (нейрогенные дисфункции мочевого пузыря).
- Пузырно-мочеточниковый рефлюкс (обратный заброс мочи из мочевого пузыря в почки) любого происхождения.
- Благоприятные условия для восходящего инфицирования (недостаточная личная гигиена, неправильное подмывание девочек, воспалительные процессы в области наружных половых органов, промежности и ануса, непролеченный вовремя цистит или уретрит).
- Любые острые и хронические заболевания, снижающие иммунитет ребенка.
- Сахарный диабет.
- Хронические очаги инфекции (тонзиллит, синуситы и др.).
- Переохлаждение.
- Глистные инвазии.
- У детей до года развитию пиелонефрита предрасполагают переход на искусственное вскармливание, введение прикормов, прорезывание зубов и другие факторы, увеличивающие нагрузку на иммунную систему.
Диагностика
Анализы на исследование пиелонефрита
Обследование начинается у педиатра, после чего назначается консультация с врачом-нефрологом. В первую очередь врач выясняет историю болезни малыша, были ли простудные заболевания, и есть ли какие-либо хронические недуги.
Далее врач расспросит родителя о состоянии малыша, его поведении, о наличии каких-либо жалоб и настораживающих симптомов. Если у ребенка беспричинно повышена температура при отсутствии каких-либо симптомов, сразу возникает подозрение на пиелонефрит. Врач обязательно осматривает малыша, чтобы выявить бледность кожи и наличие отеков.
Доктор производит пальпацию почек и наблюдает при этом за поведением малыша, чтобы выяснить, имеются ли какие-либо болевые ощущения в этой области при прощупывании.
Далее специалист даст направление на анализы. Для того, чтобы поставить диагноз, возможно, будет необходимо пройти следующие лабораторные исследования:
Дополнительно к анализам специалист может назначить следующие исследования:
- УЗИ органов мочевой системы
- экскреторная урография — рентгеноконтрастное вещество вводится внутривенно и в зависимости от изменений в работе почек выявляется наличие аномалий развития, которые были уже при рождении
- радиоизотопная ренография – исследование почек, которое при пиелонефрите покажет асимметрию поражения органа
- компьютерная томография
- биопсия почек – исследование почечной ткани, но назначается только в крайнем случае, когда поставить точный диагноз по каким-либо причинам не удается.
Подготовка к анализу мочи
Правильный сбор мочи для исследования заболевания
Для того чтобы диагноз был поставлен наиболее точно, перед ним необходимо тщательно соблюдать некоторые правила:
- накануне не давайте малышу минеральную воду, так это может исказить результаты анализа
- для сбора анализа купите в аптеке специальную емкость, хорошенько ее помойте и облейте кипятком
- собирайте материал для анализа утром
- перед этим тщательно вымойте малыша
- не нужно подставлять баночку сразу, так как первая моча не слишком точная, поэтому собирайте после первых пары секунд мочеиспускания
Если результаты общего анализа не удовлетворительны и есть отклонения от нормы, то могут назначить исследование Нечипоренко. При подозрении почечной недостаточности или воспаления назначают анализ по Зимницкому.
Результаты анализов можно будет получить уже через 1-2 дня. Изучив их, уролог подробно пояснит состояние здоровья малыша, но на этом диагностика не завершается.
Способы лечения: медикаментозные препараты и диета
Лечение и необходимые препараты может назначить только специалист. В первую очередь восстанавливается нормальный отток мочи, если он был нарушен, возможна установка катетера.
Далее лечение направлено на уничтожение возбудителя, для чего назначаются антибактериальные препараты. Антибиотики назначают на 3-4 недели, в таблетках и менять препарат следует каждые 7-10 дней, чтобы избежать возникновения у организмов устойчивости к антибиотикам.
После того, как возбудитель выявлен, назначается препарат, который наиболее эффективен в борьбе конкретно с этим возбудителем. В особо тяжелом случае могут назначить несколько антибиотиков сразу.
Другие препараты направлены на устранение симптомов, сопровождающих заболевание – это жаропонижающие, спазмолитики (если есть боли), препараты, улучшающие кровообращение в почках и витамины. Возможна госпитализация ребенка, и этот вопрос решается в зависимости от состояния малыша и степени тяжести заболевания. В условиях стационара лечение длится около 2-4 недель, однако возможно и больше. Точнее о каких-либо прогнозах и сроках лечения может сказать только лечащий врач.
При пиелонефрите ребенку назначается особая диета, направленная на снижение нагрузки на почки.
Детям до года необходимо потреблять повышенное количество воды (на 50% больше соответствующей возрасту суточной нормы). Можно употреблять только белково-растительную пищу и рекомендуется исключить любые раздражающие продукты.
Полезное видео для родителей — Особенности развития пиелонефрита у детей.
Из-за неправильного лечения или полного отсутствия какого-либо лечения болезнь будет прогрессировать, перетекая в более сложные формы, провоцируя следующие последствия:
- возникновение гнойников в пораженном органе, накопление гноя в почке (абсцесс), гнойное воспаление и заражение крови
- хроническая почечная недостаточность, которая может привести к смерти.
Что такое пиелонефрит
Острый пиелонефрит у детей — это воспалительный процесс, происходящий в почках. Если говорить точнее – болезнь почечных лоханок, которые представляют собой своеобразные резервуары для мочи. Именно из них урина переходит в мочеточники.
Первопричина появления пиелонефрита – вирусная. Инфекция может попасть в кровь из больного зуба, воспалённого горла, ранки на теле. Как только микробы проникают в надпочечники, начинается воспалительный процесс, нередко оканчивающийся хроническим пиелонефритом.
Примечательно, что чаще всего этот недуг настигает детей в возрасте до 5 лет, в частности, девочек. Женские половые органы устроены таким образом, что бактериям в них проникнуть и размножаться проще.
Кроме того, этот недуг может носить простудный характер. Во-первых, пиелонефрит может быть осложнением, спровоцированным банальным ОРВИ. Во-вторых, заболевание часто наблюдается у детей, страдающих энурезом. Также воспаление почечных лоханок может возникнуть на фоне переохлаждения, сопровождающегося присоединением инфекции.
Именно поэтому даже при простуде и гриппе детям до 7 лет рекомендуется сдавать общий анализ мочи. Несвоевременное выявление заболевания может привести к его хронической форме.
Клиническая картина
Возникает острый пиелонефрит у детей младшего школьного возраста на фоне заражения организма кишечной палочкой, энторококком, хламидиями, микоплазмой, уреаплазмой и другими бактериями. При воспалении почечных лоханок в 80% случаев в организме маленького пациента обнаруживается кишечная палочка.
У младенцев микробы, провоцирующие пиелонефрит, могут быть занесены в почки через пупочное кольцо, воспалённую гнойничковую сыпь и так далее. Бактерии разносятся током крови. То есть, характер заражения детей – нисходящий.
У ребёнка старшего возраста – 12–14 лет – воспаление может быть восходящим. То есть, бактерии попадают в мочевыделительный канал извне, а уже из него – в почки. Такой вид заражения часто сопровождается воспалением наружных половых органов, дисбактериозом, воспалением кишечника. Восходящее заражение чаще встречается у девочек, так как они обладают более коротким и широким мочеиспускательным каналом, чем мальчики.
Часто острый пиелонефрит у ребёнка связан с циститом. Именно неполноценное опорожнение мочевого пузыря приводит к тому, что в почечных лоханках скапливаются остатки урины. И как только туда попадают микробы, начинается воспаление. Кроме того, моча продолжает прибывать, создавая благоприятную среду для размножения бактерий.
Не только цистит провоцирует застой мочи. Он может быть связан с врождённым дефектом почечных лоханок, при котором урина не выводится через мочеточник, а забрасывается обратно в почки.
У младенцев острый пиелонефрит нередко возникает на фоне рахита, малокровия, гипотрофии, разлада метаболизма. У детей старшего возраста заболевание может быть связано с несоблюдением личной гигиены, острыми вирусными инфекциями, ревматизмом, ослаблением иммунитета.
Лечение острого пиелонефрита у детей несложное, но если не провести его вовремя, могут возникнуть серьёзные осложнения. Вплоть до заражения крови и образования абсцессов в почках. В среднем 80% детей выздоравливают и не имеют в будущем осложнений с почками. Но в 20% случаев ребёнок может отставать в развитии и даже стать инвалидом
Поэтому так важно регулярно делать анализ мочи и реагировать на малейшие изменения в самочувствии ребёнка в период обострения вирусных заболеваний
Младенцы не могут рассказать о своих ощущениях. Они показывают, что их что-то беспокоит, единственным доступных для них способом — плачем. А вот старшие дети на осмотре у врача могут сказать, что у них болит поясница и живот. Острые боли в этих областях могут быть первым внешним признаком пиелонефрита.
Кроме того, на воспаление почечных лоханок указывают частые болезненные мочеиспускания, сопровождающиеся зудом и жжением. Также у ребёнка может поднять жар (до 40 градусов), сопровождающийся ознобом. Из общих симптомов маму должны насторожить постоянная головная боль, слабость, отсутствие аппетита, синюшность кожного покрова.
У маленьких детей симптомы острого пиелонефрита проявляются в виде высокой температуры, интоксикации (рвоты, тошноты) и, как следствие, обезвоживания. Младенцы становятся вялыми, апатичными, часто плачут, начинают терять вес, отказываются от еды.
Врачи рекомендуют мамам обращать внимание не только на частоту и характер дефекаций (консистенцию и цвета стула), но и на характер мочеиспусканий. Если малыш во время них плачет, скорее всего, он испытывает зуд и жжение в мочевом пузыре
Как распознать воспаление почек у детей и его симптомы
Научиться распознавать воспаление почек у детей, симптомы недуга – это первый и наиболее эффективный шаг к правильному лечению и быстрому выздоровлению ребенка. Воспаление почек может возникнуть даже у самых маленьких детей.
Почки являются парным органом и выполняют множество различных и очень важных функций. Почки выполняют роль своеобразного фильтра, который очищает жидкость проходящую сквозь них. Кроме этого, они поддерживают нужный уровень воды в теле, артериальное давление и помогают выводить вредные вещества. Нарушение работы почек чревато огромными последствиями для ребенка.
Основные причины развития воспаления
Воспалительный процесс может развиваться как самостоятельно, так и на фоне как-либо предрасполагающих факторов. В основном воспаление развивается после перенесенных инфекционных заболеваний: ОРВИ, тонзиллита, ангины.

Переохлаждение также является частой причиной развития нефрита. Врачи отмечают рост количества воспалительных заболеваний в весенний и осенний периоды, когда организм ребенка еще недостаточно привык к новым климатическим условиям, а иммунитет ослаблен и не способен обеспечивать нужную защиту. Длительные и постоянные переохлаждения, сидение на холодных камнях приводят к сужению почечных артерий, вследствие чего создаются благоприятные условия для развития воспаления.
Установлено, что девочки чаще болеют нефритом, чем мальчики. Это можно объяснить анатомическим строением мочеиспускательного канала, который у девочек более короткий и широкий. Риск появления нефрита увеличивается при наличии хронических заболеваний. Важную роль играет и возраст малыша. Врачи отмечают, что дети до 5 лет чаще остальных болеют воспалительными заболеваниями почек.
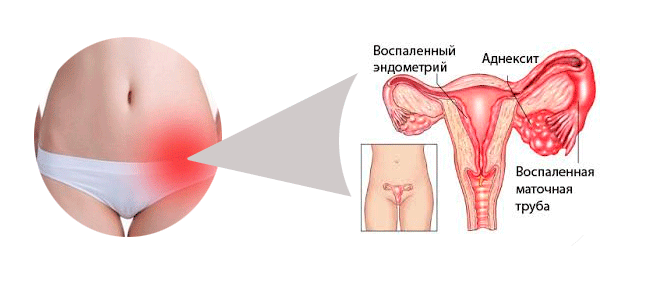
В зависимости от того, где находится воспалительный процесс, заболевание может протекать в виде пиелонефрита (воспаление затрагивает чашечно-лоханочную систему), интерстициального нефрита (идет поражение интерстициальной ткани и канальцев) и гломерулонефрита (повреждаются клубочки почки).
Симптомы заболевания
Воспаление почек у детей никогда не протекает бессимптомно. Первым признаком нефрита у детей является значительное повышение температуры тела. У малышей ухудшается общее состояние, снижается аппетит, они становятся вялыми, апатичными, пропадает интерес к чему-либо, появляется быстрая усталость. Ребенок беспокойно спит, возможно появление диспепсических расстройств. В период разгара болезни начинают появляться боли тянущего, колющего характера, которые локализуются в области поясницы.
При осмотре отмечается бледность кожных покровов, возможно появление отеков на лице, особенно в области глаз. Постепенно начинает проявляться расстройство мочеиспускания. Ночной диурез превышает дневной, появляется боль при мочеиспускании. Изменяется и состав мочи (цвет, запах, возможно появление крови). Нефрит у детей проявляется частыми простудными заболеваниями из-за сниженного иммунитета.
Нефрит у детей – очень тяжелое и опасное заболевание, которое может приводить к развитию многих осложнений, включая и почечную недостаточность.
Диагностика и лечение
Воспаление почек у ребенка следует выявить как можно раньше. Как только начали появляться первые признаки воспалительного процесса, стоит немедленно обращаться к специалисту, так как воспаление может стать хроническим или привести к необратимым последствиям.
Диагностика заключается в сдачи анализов мочи, крови, гистологического исследования ткани почки. Для постановки более точного диагноза применяются ультразвуковой метод исследования, компьютерная томография и МРТ
Очень важно поставить диагноз на ранней стадии, так как это поможет назначить правильное и точное лечение и уменьшить риск развития осложнений
Лечение заключается в устранении причины заболевания, удаление самого воспалительного очага с ткани почки, восстановление функций почек. Назначаются антибактериальные средства. Препараты должен назначать врач, он же определяет и курс лечения.
Дети, у которых присутствуют некоторые проблемы с почками, должны проходить регулярные медосмотры и обследования. Распознать воспаление почек у детей, симптомы недуга не так сложно. Главное – вовремя обратиться за медицинской помощью.
Профилактика
Профилактика пиелонефрита у детей:
- необходимо ежедневно купать малыша, вовремя менять подгузники и подмывать ребенка теплой водой;
- не допускать переохлаждения крохи, не разрешать сидеть на холодной поверхности;
- нужно следить, чтобы малыш регулярно испражнялся, не допускать застоя жидкости в мочевом пузыре;
- соблюдать питьевой режим и правильное питание, не давать крохе до года воду из-под крана.
Профилактические мероприятия помогут избежать тяжелых осложнений.
Прогноз на выздоровление при пиелонефрите благоприятный, но при хронизации воспалительного процесса вероятны тяжелые последствия.
Классификация
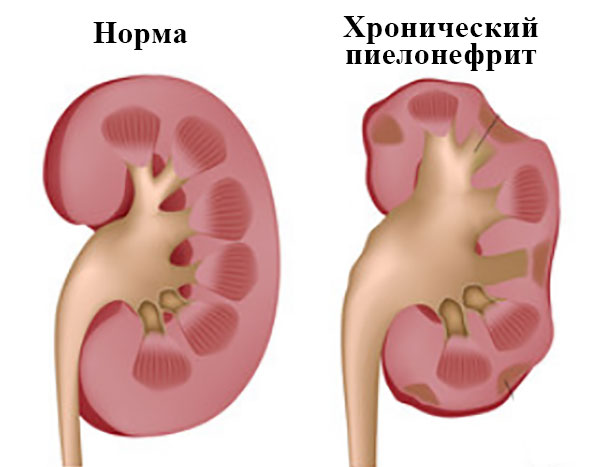
Данное заболевание является инфекционным и поражает почки. Его достаточно часто диагностируют в детском возрасте.
Что характерно, малыши до годика болеют одинаково часто, как мальчики, так и девочки. А вот у деток старше года, пиелонефрит чаще наблюдается у представительниц женского пола. Связано это с особенностями анатомического строения мочевыводящих путей.
Различают следующие виды заболевания.
- Первичный. Характерно отсутствие каких-либо причин со стороны мочевыделительной системы.
- Вторичный. Развивается на фоне аномалий анатомического строения выделительных органов. Может наблюдаться, как функциональная патология в процессе мочеиспускания, так и дизметаболические расстройства.
- Острый. Характерно выздоровления спустя месяц, два.
- Хронический. Заболевание сохраняется на протяжении полугода. Может наступать выздоровление, а потом снова обострение. Различают две формы данного вида недуга:
- рецидивирующий — наблюдаются приступы обострения;
- латентный — протекает без ярко выраженных симптомов, изменения заметны при диагностике.
Диагностика
Детский пиелонефрит может быть выявлен на консультации у педиатра. В этом случае, для дальнейшего обследования следует посетить нефролога или уролога. Диагностика заболевания должна проводиться комплексно с использованием инструментальных и лучевых методов. К обязательным лабораторным исследованиям для выявления воспалительного процесса относят:
- клинический анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- морфологию анализа мочи;
- анализы мочи по Нечипоренко, Аддис–Каковскому, Амбурже;
- посев мочи на флору;
- антибиотикограмму мочи;
- биохимический анализ мочи.
Для того чтобы дать оценку функциональности почек и канальцевому аппарату проводят следующие лабораторные исследования в обязательном порядке:
- анализ крови на мочевину, креатинин;
- проба Зимницкого;
- анализ на кислотность рН, титруемую кислотность, экскрецию аммиака;
- контроль диуреза;
- исследования ритма и объема мочеиспускания.

Пиелонефрит у ребенка диагностируется не только с помощью лабораторных анализов, но и посредством инструментальных исследований:
- измерение артериального давления;
- компьютерная томография;
- УЗИ (ультразвуковое исследование) мочевыделительной системы;
- микционная цистография;
- цистоуретроскопия;
- цистометрия;
- ядерно-магнитный резонанс;
- электроэнцефалография;
- экскреторная урография;
- эхоэнцефалография;
- урофлоуметрия;
- профилометрия;
- сцинтиграфия;
- ультразвуковая допплерография почечного кровотока.
Моча при пиелонефрите
Анализ мочи при любом патологическом процессе помогает диагностировать заболевание, потому что с его помощью можно узнать ряд важных показателей: число лейкоцитов, кислотность, плотность и цвет мочи, наличие белка, агентов (микроорганизмов). Цвет мочи при пиелонефрите становится темнее или имеет оттенок красного, наблюдается помутнение жидкости, могут появиться нетипичные примеси (прожилки или редкие хлопья). Запах мочи становится зловонным, его можно заметить в процессе мочеиспускания.
Симптомы
Заболевание протекает по-разному. В некоторых случаях оно может никак себя не проявлять. Такое течение заболевания называется латентным или скрытым.
Латентные пиелонефриты встречаются в детской практике достаточно часто.

Острый пиелонефрит или обострение хронического сопровождается появлением различных неблагоприятных симптомов. Выраженность их может быть различной. Это непосредственно зависит от исходного состояния малыша, а также наличия у него сопутствующих заболеваний.
У детей, имеющих признаки иммунодефицита, болезнь проявляется максимально ярко.
Для острого течения заболевания характерны следующие симптомы:
- Повышение температуры тела. В большинстве случаев ее значения достигают 38-39,5 градусов. Обычно температура держится в течение недели, а затем на фоне лечения постепенно снижается. Постельный режим и прием жаропонижающих средств помогает скорее поправить общее состояние организма и нормализовать самочувствие ребенка.
- Болевой синдром в области поясницы. Встречается не всегда. При одностороннем процессе болезненность появляется только с пораженной стороны. Двухсторонние пиелонефриты сопровождаются распространением болевого синдрома по всей пояснице. Симптом усиливается при проведении постукивания в области поясничного отдела позвоночника.

- Интоксикация. Может быть очень выраженной. На фоне высокой температуры тела у малыша возникает озноб, его трясет и лихорадит. Ребенок меньше кушает, старается большее время проводить в кроватке. У малыша снижается аппетит, и может нарушиться сон.
- Нарушение мочеиспускания. Обычно малыш чувствует учащенные позывы помочиться. Порции мочи могут быть несколько снижены по объему. Общий объем выводимой жидкости за сутки уменьшается, но незначительно. В некоторых случаях при наличии цистита ребенок испытывает также жжение или болезненность во время мочеиспускания.
- Изменение цвета кожных покровов. Хронический пиелонефрит, особенно протекающий с частыми обострениями, приводит к тому, что кожа у малыша становится бледной и сухой на ощупь. Область под глазами обычно приобретает синеватый оттенок. У малыша появляется болезненный и истощенный вид.
- Появление отеков. Обычно они располагаются на лице и особенно в области век. Хронический пиелонефрит, протекающий с выраженным нефротическим (отечным) синдромом, приводит к развитию у ребенка одутловатости и пастозности. На бледных кожных покровах хорошо просматриваются вены, расположенные подкожно.
- Изменение запаха мочи. Этот признак часто выявляют родители новорожденных и грудничков. Мамочки, сливая мочу ребенка из горшка, замечают, что она становится мутной и имеет неприятный кислый запах. Наличие взвеси и белого осадка, скорее всего, говорит о наличии также у малыша кристаллов различных солей в моче.
- Повышение артериального давления. Обычно этот признак появляется у малышей, длительно страдающих хроническим пиелонефритом. Нарушенное выведение мочи приводит к накоплению жидкости внутри организма, что способствует изменению гемодинамики. В конечном итоге это вызывает у ребенка постоянное повышение артериального давления. Как правило, данный симптом врачи выявляют у детей уже только в подростковом возрасте.


Что такое пиелонефрит?
Пиелонефрит — острое или хроническое бактериальное либо вирусное заболевание почечной ткани, при котором все воспалительные процессы протекают в чашечно-лоханочной системе. Заболевание поражает как мальчиков, так и девочек самых разных возрастов.
Возбудитель проникает в организм с током крови из любого другого источника инфекции (кариозные зубы, гнойные раны, флегмоны, абсцессы, воспалительные заболевания желудочного и кишечного трактов). А также высока вероятность миграции с током мочи микрофлоры, расположенной на поверхности половых органов. Далее патогенный агент заносится в чашечно-лоханочную систему, где поражает клетки почек.

Повышение температуры при пиелонефрите — важный клинический синдром
Причины и предрасполагающие факторы заболевания
Причиной развития болезни является бактериальный или вирусный возбудитель, который проникает в ослабленный организм ребёнка. Стафилококковая, стрептококковая флора, клебсиеллы, протеи, кишечные палочки, синегнойная палочка, микоплазмы и уреоплазмы, вирусы Эхо, Коксаки и Эпштейна-Барр — самые часто встречаемые возбудители пиелонефрита.
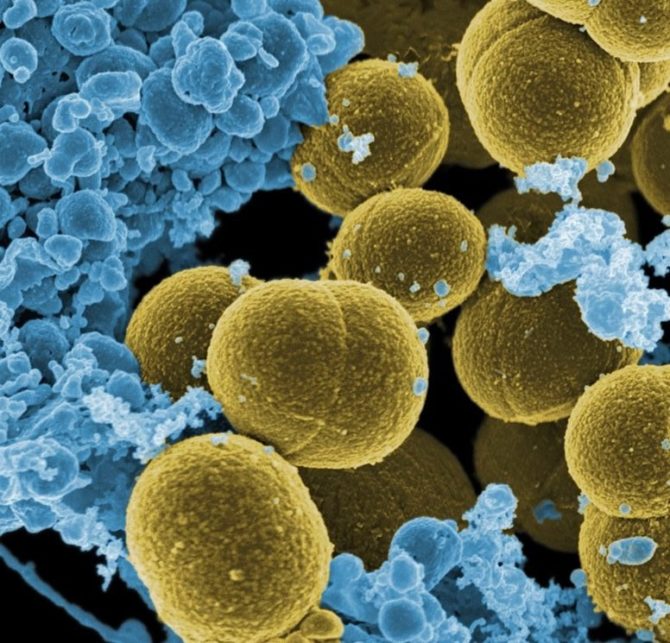
Стафилококковая инфекция занимает одну из ведущих позиций в развитиии пиелонефрита
Особенности течения болезни у детей и подростков
Детский организм имеет множество особенностей, благодаря которым течение болезни несколько отличается от клиники пиелонефрита у взрослых людей. Практически все заболевания почек возникают в раннем возрасте, а потом манифестируют через много лет.
Принципы выбора терапии
В зависимости от тяжести, распространённости процесса, наличия осложнений и возраста ребёнка подходы к лечению острого и хронического пиелонефрита отличаются незначительно. Существует несколько основных принципов, на которых базируется лечение патологии во всех возрастах:
- Раннее назначение противомикробной терапии. Ещё до того, как в лабораторию приходят результаты бактериологического посева, врач назначает комплексное лечение антибиотиками. Это обеспечивает меньший риск возникновения осложнений.
- Проведение мероприятий по дезинтоксикации и восстановлению потерянных объёмов влаги помогает вернуть кислотно-щелочное равновесие в организме. Количество введённой в организм жидкости должно превышать потери не менее чем в два раза: необходимо ежедневно проводить контроль этого процесса.
- Нестероидные противовоспалительные препараты, травмирующие нежную слизистую желудочно-кишечного тракта, необходимо давать под прикрытием ингибиторов протонной помпы: это снизит риск развития гастрита и язвенной болезни желудка или двенадцатиперстной кишки.
- Чтобы уменьшить риск возникновения дисбактериоза кишечника, рекомендуется принимать различные бифидобактерии и препараты, стимулирующие обменные процессы в организме. Такие лекарственные средства употребляют сразу после основного приёма пищи, что способствует их лучшему усвоению.
- У детей новорождённого и младенческого возраста терапию антибиотиками необходимо сочетать с фитотерапией. Комбинированное лечение должно состоять из рационального применения тех и других средств. Это обеспечит наименьшее поражение других органов и систем.