Когда изобрели антибиотики, кто открыл пенициллин
Содержание:
- Антибиотики при беременности
- Эффект от разных препаратов
- Новая эпоха в истории медицины
- Какие бывают антибиотики?
- Антибиотики и алкоголь
- Механизм действия антибиотиков, их преимущества и недостатки
- Роль антибиотиков в естественных микробиоценозах
- Что такое антибиотики
- Способы снижения негативного воздействия антибиотиков
- Устойчивость микроорганизмов к антибиотикам
- Спектр и механизмы действия химиотерапевтических препаратов и основных химических групп антибиотиков
- Первые исследования
- «Чудо-лекарство»
- Принцип действия
- Вакцины
- Способы их применения
- Всегда ли эффективны антибиотики
- Что такое антибиотик?
- Конфликт интересов: врачи хотят быстро, пациенты хотят сразу, фармкомпании и аптеки хотят прибыль, но супербаги диктуют свои правила
Антибиотики при беременности
 Беременные женщины болеют инфекционными болезнями ничуть ни реже, чем все остальные. А вот лечение беременных антибиотиками весьма затруднительно. В организме беременной растет и развивается плод – будущий ребенок, весьма чувствительный ко многим химическим веществами. Попадание в формирующийся организм антибиотиков может спровоцировать развитие пороков развития плода, токсическое повреждение центральной нервной системе плода.
Беременные женщины болеют инфекционными болезнями ничуть ни реже, чем все остальные. А вот лечение беременных антибиотиками весьма затруднительно. В организме беременной растет и развивается плод – будущий ребенок, весьма чувствительный ко многим химическим веществами. Попадание в формирующийся организм антибиотиков может спровоцировать развитие пороков развития плода, токсическое повреждение центральной нервной системе плода.
В первый триместр желательно избегать применения антибиотиков вообще. Во второй и третий триместры их назначение более безопасно, но тоже, по возможности, должно быть ограничено.

Отказаться от назначения антибиотиков беременной женщине нельзя при следующих болезнях:
- Пневмония;
- ангина;
- пиелонефрит;
- инфицированные раны;
- сепсис;
- специфические инфекции: бруцеллез, бореллиоз;
- половые инфекции: сифилис, гонорея.
Какие же антибиотики можно назначить беременной?
Не оказывают почти никакого влияния на плод пенициллин, препараты цефалоспоринового ряда, эритромицин, джозамицин. Пенициллин, хотя и проходит через плаценту, не оказывает негативного воздействия на плод. Цефалоспорин и другие названные препараты проникают через плаценту в крайне низкой концентрации и не способны навредить будущему ребенку.
К условно безопасным препаратам относят метронидазол, гентамицин и азитромицин. Их назначают только по жизненным показаниям, когда польза для женщины перевешивает риск для ребенка. К таким ситуациям относят тяжелые пневмонии, сепсис, другие тяжелые инфекции, при которых без антибиотиков женщина может попросту погибнуть.
Какие из препаратов нельзя назначать при беременности
Нельзя применять у беременных следующие препараты:
- аминогликозиды – способны привести к врожденной глухоте (исключение — гентамицин);
- кларитромицин, рокситромицин – в экспериментах оказывали токсичное действие на зародыши животных;
- фторхинолоны;
- тетрациклин – нарушает формирование костной системы и зубов;
- левомицетин – опасен на поздних сроках беременности за счет угнетения функций костного мозга у ребенка.
По некоторым антибактериальным препаратам нет данных о негативном воздействии на плод. Объясняется это просто – на беременных женщинах не проводят экспериментов, позволяющих выяснить токсичность препаратов. Эксперименты же на животных не позволяют со 100% уверенностью исключить все негативные эффекты, так как метаболизм препаратов у человека и животных может значительно отличаться.
Следует учесть, что перед планируемой беременностью следует также отказаться от приема антибиотиков или изменить планы по зачатию. Некоторые препараты обладают кумулятивным эффектом – способны накапливаться в организме женщины, и еще некоторое время после окончания курса лечения постепенно метаболизируются и выводятся. Беременеть рекомендуется не ранее чем через 2-3 недели после окончания приема антибиотиков.
Эффект от разных препаратов
Есть резон выяснить, влияет ли на то, когда начинает действовать антибиотик, конкретный препарат или любое лекарство этой группы демонстрирует эффект приблизительно в одинаковый временной промежуток? Для этого стоит просто изучить инструкции по применению к препаратам.
Например, информация о том, когда начинает действовать антибиотик «Супракс» третьего поколения, разнится от 4 до 12 часов. То есть больной мгновенно чувствует облегчение состояния, если препарат принят по показаниям.

Ответ на вопрос, когда начинает действовать антибиотик «Флемоксин Солютаб», зависит от того, как именно его применять. Если выпивать таблетки при заболеваниях, указанных в перечне показаний, улучшение самочувствия наступает на вторые-третьи сутки.
Но если использовать их местно, рассасывая как пастилки от боли в горле, то эффект будет практически мгновенным. Правда, курс приема придется завершить полностью, даже если боль в горле полностью исчезнет на первый день.
Новая эпоха в истории медицины
Первый сульфонамид и первый системно активный антибактериальный препарат «пронтосил» был разработан исследовательской группой во главе с Герхардом Домагком в 1932 или 1933 году в лабораториях Bayer конгломерата IG Farben в Германии, за что Домагк получил Нобелевскую премию 1939 года по физиологии и медицине. Сульфаниламид (активный компонент «Пронтозила») не был патентоспособным, поскольку он уже использовался в красящей промышленности в течение нескольких лет. «Пронтозил» имел относительно широкий эффект против грамположительных кокков, но не против энтеробактерий. Его успех в лечении обычно был финансово стимулирован организмом человека и его иммунитетом. Открытие и развитие этого препарата сульфонамида ознаменовало эпоху антибактериальных препаратов.
Какие бывают антибиотики?
Важно знать, что процессы жизнедеятельности клеток человека коренным образом отличаются от процессов жизнедеятельности бактериальной клетки. Антибактериальные препараты оказывают избирательное воздействие именно на процессы жизнедеятельности бактерий, подавляя их, и не затрагивают процессов, протекающих в клетках человеческого организма
Поэтому известные в настоящее время антибактериальные препараты классифицируются на основе их механизма действия и химической структуры.
Так, одни антибактериальные препараты подавляют синтез внешней оболочки (мембраны) бактериальной клетки — структуры, полностью отсутствующей в человеческой клетке. Наиболее важными среди таких препаратов являются антибиотики группы пенициллинов, цефалоспоринов и некоторые другие препараты.
Другие же антибактериальные препараты подавляют различные этапы синтеза белка бактериальными клетками: это препараты, входящие в группу тетрациклинов, макролидов, аминогликозидов.
Антибактериальные препараты существенно различаются по своему основному свойству — противобактериальной активности. В инструкции к каждому антибактериальному препарату приведен перечень чувствительных к нему бактерий — спектр его действия; одни антибиотики (широкого спектра) действуют на многие виды бактерий, другие (узкого спектра) — только на отдельные виды микробов.
Антибиотики и алкоголь
Одновременный прием алкоголя и антибиотиков за короткий промежуток времени ни к чему хорошему не приводит. Некоторые препараты разрушаются в печени, как и алкоголь. Наличие в крови антибиотика и алкоголя дает сильную нагрузку на печень – она попросту не успевает обезвредить этиловый спирт. В результате этого повышается вероятность развития неприятных симптомов: тошноты, рвоты, кишечных расстройств.
Важно: ряд препаратов взаимодействует с алкоголем на химическом уровне, в результате чего напрямую снижается лечебное действие. К таким препаратам относятся метронидазол, левомицетин, цефоперазон и ряд других
Одновременный прием алкоголя и этих препаратов может не только снизить лечебный эффект, но и привести к одышке, судорогам и смерти.
Конечно, некоторые антибиотики можно принимать на фоне употребления алкоголя, но зачем рисковать здоровьем? Лучше ненадолго воздержаться от спиртных напитков – курс антибактериальной терапии редко превышает 1,5-2 недели.
Механизм действия антибиотиков, их преимущества и недостатки
Главным эффектом от применения антибактериальных средств является уничтожение патогенных бактерий. При их проникновении в организм в тканях развивается воспалительная реакция и формируется инфильтрат, в котором размножаются микроорганизмы. Иногда распространение микроорганизмов сдерживается компонентами иммунитета – лимфоцитами, нейтрофилами, макрофагами. Однако при высокой патогенности вредного микроорганизма иммунитет не способен полностью уничтожить инфекцию.
В таком случае и требуется назначение антибактериальных средств. Действующее вещество некоторых препаратов проникает в очаг инфекции и уничтожает микроорганизмы напрямую, приводя к их гибели. Такое действие называется бактерицидным.
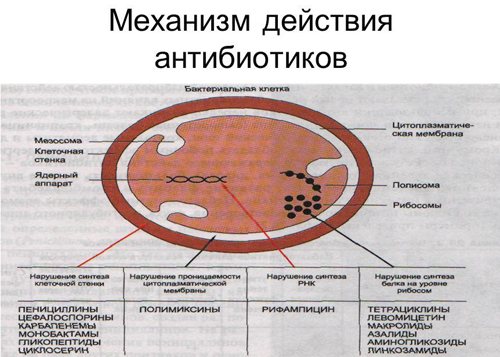
Другие лекарственные средства влияют на размножение микроорганизмов. Препараты тормозят активность синтеза белков и нуклеиновых кислот в клетке бактерии, вследствие чего микроорганизм не может размножаться. Численность патогенов резко снижается, оставшиеся бактерии уничтожаются иммунными клетками. Благодаря этому активность инфекции снижается.
| Преимущество антибиотиков | Недостатки антибиотиков |
|
|
Обязательно почитайте: Таблетки от диареи: список лекарств и особенности их применения
Роль антибиотиков в естественных микробиоценозах
Не ясно, насколько велика роль антибиотиков в конкурентных отношениях между микроорганизмами в естественных условиях. Зельман Ваксман полагал, что эта роль минимальна, антибиотики не образуются иначе как в чистых культурах на богатых средах. Впоследствии, однако, было обнаружено, что у многих продуцентов активность синтеза антибиотиков возрастает в присутствии других видов или же специфических продуктов их метаболизма. В 1978 году Л. М. Полянская на примере гелиомицина S. olivocinereus, обладающего свечением при воздействии УФ излучения, показала возможность синтеза антибиотиков в почвах. Предположительно особенно важны антибиотики в конкуренции за ресурсы среды для медленнорастущих актиномицетов. Было экспериментально показано, что при внесении в почву культур актиномицетов плотность популяции вида актиномицета, подвергающегося действию антагониста, падает быстрее и стабилизируется на более низком уровне, чем другие популяции.
Что такое антибиотики
С момента появления первого антибиотика прошло уже много десятилетий, но об этом открытии хорошо знают медицинские работники во всем мире, простые обыватели. Сами по себе антибиотики – это отдельная фармакологическая группы с синтетическими компонентами, цель которых – нарушить целостность мембран патогенных возбудителей, прекратить их дальнейшую активность, незаметно вывести из организма, предотвратить общую интоксикацию. Первые антибиотики и антисептики появились в 40-х годах прошлого века, с того времени их ассортимент значительно пополнился.
Полезные свойства плесени
От повышенной активности болезнетворных бактерий хорошо помогают антибиотики, которые были выработаны из плесневых грибов. Лечебное действие антибактериальных препаратов в организме системное, все это благодаря полезным свойствам плесени. Первооткрывателю Флемингу лабораторным методом удалось выделить пенициллин, польза такого уникального состава представлена ниже:
- зеленая плесень подавляет бактерии устойчивые к другим лекарственным средствам;
- польза плесневого грибка очевидна при лечении брюшного тифа;
- плесень истребляет такие болезненные бактерии, как стафилококки, стрептококки.
Способы снижения негативного воздействия антибиотиков
Чтобы лечение антибактериальными препаратами был максимально безопасным, необходимо прислушаться к простым рекомендациям:
Важно пить лекарство по рекомендованному плану, не нарушая правил курса лечения.
Обязательными к применению являются вспомогательные препараты.
По окончанию курса лечения важно, как можно быстрее вывести остатки вещества из организма. Сделать это можно с помощью употребления травяных чаев и фито-препаратов
Есть специальные сборы для почек, печени, желудка, которые помогут поврежденным органам и всему организму быстрее восстановиться.
Принимайте пребиотики. В их составе содержится полезная микрофлора, которая ускорит восстановление полезной среды и очистку органов на клеточном уровне от остатков препаратов.
Нельзя самостоятельно прописывать себе лекарственные средства любого плана. Сделать это может только квалифицированный сотрудник.
Читать
О белке в твороге и его пользе для здоровья
Польза и вред антибиотических веществ очень тесно связаны. Чтобы снизить негативное воздействие препаратов на организм и получить должный эффект от лечения, принимайте только то, что порекомендовал специалист.
Устойчивость микроорганизмов к антибиотикам
Все живое, в том числе и бактерии, быстро приспосабливается к неблагоприятным условиям внешней среды. Выработка устойчивости к антибактериальным препаратам — один из наиболее ярких примеров такого приспособления. Можно утверждать, что рано или поздно любой вид бактерий станет нечувствительным к любому антибактериальному препарату. Причем в отношении каждого препарата процесс идет тем быстрее, чем в большем объеме применяется данное вещество. По мере того, как бактерии вырабатывают устойчивость к антибиотикам, человечество вынуждено изобретать все новые препараты. Поэтому можно предположить, что если сегодня мы будем бесконтрольно назначать антибактериальные препараты всем детям, то завтра внуков нам лечить будет просто нечем.
В ходе этой гонки в обществе возникают конфликты интересов. Общество в целом заинтересовано в сокращении затрат на антибактериальную терапию и соблюдении баланса между стоимостью и эффективностью лечения. Для достижения этой цели необходимо ограничить применение антибактериальных препаратов строгими показаниями, что позволит избежать лишних затрат на разработку и изготовление новых препаратов. Производители же антибактериальных препаратов, наоборот, заинтересованы в увеличении объема продаж (за счет расширения показаний), что неизбежно приведет к более быстрому распространению устойчивости микроорганизмов к лекарствам и, как следствие, необходимости разработки все новых и новых препаратов.
К сожалению, массовое и неконтролируемое применение антибактериальных препаратов уже привело к широкому распространению устойчивости микроорганизмов к ним. Причем в России неконтролируемое применение антибактериальных препаратов (в аптеках возможен их отпуск без рецепта, что по международным правилам недопустимо) сочетается с дефицитом средств на здравоохранение. На сегодняшний день в нашей стране большинство возбудителей наиболее распространенных инфекций устойчивы к таким препаратам, как бисептол, гентамицин, к препаратам группы тетрациклинов.
Казалось бы, что эта проблема легко решается при проведении лабораторных исследований. Но, увы, при применении современных методов исследований ответ может быть получен лишь через 2-3 суток. Вследствие этого в реальной жизни антибактериальные препараты назначают эмпирически, т.е. на основании имеющегося практического опыта.
Но даже самый блестящий врач не может самостоятельно накопить опыт по применению всех возможных антибактериальных препаратов и уверенно сказать, что препарат А лучше, чем препарат Б. К тому же, необходимо учитывать, насколько широко в конкретном географическом регионе среди бактерий распространена устойчивость к конкретному препарату. Врачу неизбежно приходится опираться на результаты специальных исследований, их критический анализ, мировой и национальный опыт, а также на рекомендации по стандартам лечения, разработанные экспертами.
Спектр и механизмы действия химиотерапевтических препаратов и основных химических групп антибиотиков
По
спектру действия
антибиотики делят на пять групп в
зависимости от того, на какие
микроорганизмы они оказывают воздействие.
Кроме того, существуют противоопухолевые
антибиотики, продуцентами которых
также являются актиномицеты. Каждая
из этих групп включает две подгруппы:
антибиотики широкого и узкого спектра
действия.
Антибактериальные
антибиотики
составляют самую многочисленную группу
препаратов. Преобладают в ней антибиотики
широкого спектра действия, оказывающие
влияние на представителей всех трех
отделов бактерий. К антибиотикам широкого
спектра действия относятся аминогликозиды,
тетрациклины и др. Антибиотики узкого
спектра действия эффективны в
отношении небольшого круга бактерий,
например полет-миксины действуют на
грациликутные, ванкомицин влияет на
грамположительные бактерии.
В
отдельные группы
выделяют противотуберкулезные,
противолепрозные, противосифилитические
препараты.
Противогрибковые
антибиотики
включают значительно меньшее число
препаратов. Широким спектром действия
обладает, например, амфотерицин В,
эффективный при кандидозах, бластомикозах,
аспергиллезах; в то же время нистатин,
действующий на грибы рода Candida,
является антибиотиком узкого спектра
действия.
Антипротозойные
и антивирусные антибиотики
насчитывают небольшое число препаратов.
Противоопухолевые
антибиотики
представлены препаратами, обладающими
цитотоксическим действием. Большинство
из них применяют при многих видах
опухолей, например митоми-цин С.
Действие антибиотиков
на микроорганизмы связано с их
способностью подавлять те или иные
биохимические реакции, происходящие
в микробной клетке.
В зависимости
от механизма действия различают пять
групп антибиотиков:
1. антибиотики,
нарушающие синтез клеточной стенки. К
этой группе относятся, например,
β-лактамы. Препараты этой группы
характеризуются самой высокой
избирательностью действия: они
убивают бактерии и не оказывают влияния
на клетки микроорганизма, так как
последние не имеют главного компонента
клеточной стенки бактерий — пептидогликана.
В связи с этим β -лактамные антибиотики
являются наименее токсичными для
макроорганизма;
2. антибиотики,
нарушающие молекулярную организацию
и синтез клеточных мембран. Примерами
подобных препаратов являются
полимиксины, полиены;
3. антибиотики,
нарушающие синтез белка; это наиболее
многочисленная группа препаратов.
Представителями этой группы являются
аминогликозиды, тетрациклины, макроли-ды,
левомицетин, вызывающие нарушение
синтеза белка на разных уровнях;
4. антибиотики —
ингибиторы синтеза нуклеиновых кислот.
Например, хинолоны нарушают синтез ДНК,
рифампицин — синтез РНК;
5. антибиотики,
подавляющие синтез пуринов и аминокислот.
К этой группе относятся, например,
сульфаниламиды.
Первые исследования
Синтетическая антибактериальная химиотерапия как наука и разработка антибактериальных препаратов началась в Германии с исследований, проведенных Полом Эрлихом в конце 1880-х годов. Эрлих отметил, что некоторые красители будут окрашивать человеческие, животные или бактериальные клетки, тогда как другие — нет. Затем он предложил идею создания химических веществ, которые будут действовать как селективный препарат, который будет связывать и убивать бактерии, не нанося вреда человеческому организму. После скрининга сотен красителей против различных организмов в 1907 году он обнаружил лекарственно полезное вещество, первый синтетический антибактериальный препарат, который теперь называется арсфенамином. Другую информацию об истории открытия антибиотиков вы получите далее в статье.
«Чудо-лекарство»
Тем временем клинические исследования в военном и гражданском секторах подтвердили терапевтические свойства пенициллина. Они показали, что препарат эффективен при лечении широкого спектра болезней, включая стрептококковые, стафилококковые и гонококковые инфекции. Армия США установила ценность пенициллина для лечения хирургических и раневых инфекций.
Клинические исследования также продемонстрировали его эффективность против сифилиса, и к 1944 году он стал основным средством лечения этой болезни в вооруженных силах Великобритании и Соединенных Штатов. Поскольку слухи относительно этого нового «чудо-лекарства» стала доходить до общественности, спрос на пенициллин увеличился. Но сначала поставки были ограничены, и приоритет отдавался военному использованию.
К счастью, с начала 1944 года производство пенициллина начало резко увеличиваться – с 21 до 1663 миллиардов единиц. А уже в 1945 году эта цифра составляла 6,8 триллионов. Американскому правительству удалось в конечном итоге снять все ограничения на доступность препарата, и состоянием на 15 марта 1945 года пенициллин стал доступен каждому потребителю – приобрести его можно было в ближайшей аптеке.
К 1949 году годовой объем производства пенициллина в Соединенных Штатах составлял 133,229 миллиарда единиц, а цена упала с 20 долларов (1943 год) до 10 центов.
Принцип действия
После того как стало понятно, что такое антибиотик и какие виды антибиотиков существуют, можно выяснить, как действуют антибиотики.

После того как человек принимает антибиотик, выпивая таблетку или ставя укол, действующие вещества препарата попадают в кровоток и вместе с кровью попадают в место воспаления. При этом они абсолютно безопасны для человеческого организма, их токсичность распространяется только на бактерии. Существуют два метода действия антибиотиков:
- разрушать их клеточную структуру, чтобы остановить их рост и размножение в организме;
- непосредственно уничтожать сами бактерии.
Как именно поведет себя антибиотик в конкретном случае, зависит от многих факторов, в том числе от индивидуальной особенности организма и от дозировки.
Вакцины
Вакцины полагаются на иммунную модуляцию или аугментацию. Вакцинация либо возбуждает, либо усиливает иммунитет человека для предотвращения инфекции, приводя к активации макрофагов, производству антител, воспалению и другим классическим иммунным реакциям. Антибактериальные вакцины ответственны за резкое сокращение глобальных бактериальных заболеваний. Вакцины, полученные из аттенюированных целых клеток или лизатов, были заменены в основном менее реакционноспособными, бесклеточными вакцинами, состоящими из очищенных компонентов, включая капсульные полисахариды и их конъюгаты, белковыми носителями, а также инактивированными токсинами (токсоидами) и белками.

Способы их применения
В медицине есть несколько способов применения антибиотиков:
- Пероральный,
- Парентеральный,
- Ректальный.
Первый способом называют прием лекарств через рот, он же является самым популярным. Существуют разные виды препаратов на основе антибиотиков. Это могут быть не только таблетки, но и капсулы, суспензии и тому подобное. Пероральный способ хорошо подходит для амбулаторного лечения как взрослых, так и детей. Недостатками таблеток может стать не очень хорошая эффективность лечения и возможные проблемы с желудочно-кишечным трактом.
 Парентеральный способ является самым эффективным. В этом случае антибиотики вводятся в организм с помощью инъекций, капельниц. Больным назначаются антибактериальные препараты, которые чаще всего вводятся в виде уколов внутривенно или внутримышечно.
Парентеральный способ является самым эффективным. В этом случае антибиотики вводятся в организм с помощью инъекций, капельниц. Больным назначаются антибактериальные препараты, которые чаще всего вводятся в виде уколов внутривенно или внутримышечно.
Парентеральный способ применяется в наиболее тяжелых случаях.
Антибиотики можно вводить в организм и ректально. Это может производится с помощью свечей или клизм.
Существуют дополнительные способы применения, которые эффективно справляются с инфекциями на местном уровне. Это могут быть вагинальные свечи, мази и тому подобное.
Всегда ли эффективны антибиотики
Антибиотики действуют только на бактерии и грибы! Бактериями считаются одноклеточные микроорганизмы. Насчитывается несколько тысяч видов бактерий, некоторые из которых вполне нормально сосуществуют с человеком – в толстом кишечнике обитает более 20 видов бактерий. Часть бактерий является условно-патогенными – они становятся причиной болезни только при определенных условиях, например, при попадании в нетипичное для них место обитания. Например, очень часто простатит вызывает кишечная палочка, попадающая восходящим путем в простату из прямой кишки.
Обратите внимание: абсолютно неэффективны антибиотики при вирусных заболеваниях. Вирусы во много раз меньше бактерий, и у антибиотиков попросту нет точки приложения своей способности
Поэтому же антибиотики при простуде не оказывают эффекта, так как простуда в 99% случаев вызвана вирусами.
Антибиотики при кашле и бронхите могут быть эффективны, если эти явления вызваны бактериями. Разобраться в том, чем вызвано заболевание может только врач – для этого он назначает анализы крови, при необходимости – исследование мокроты, если она отходит.
Важно: назначать самому себе антибиотики недопустимо! Это приведет лишь к тому, что часть возбудителей выработает резистентность, и в следующий раз болезнь будет вылечить гораздо сложнее. Безусловно, эффективны антибиотики при ангине – это заболевание имеет исключительно бактериальную природу, вызывают ее стрептококки или стафилококки
Для лечения ангины используют самые простые антибиотики – пенициллин, эритромицин. Самое важное в лечение ангины- это соблюдение кратности приема препаратов и продолжительность лечения – не менее 7 дней. Нельзя прекращать прием лекарства сразу после наступления состояния, что обычно отмечается на 3-4 день. Не следует путать истинную ангину с тонзиллитом, который может быть вирусного происхождения
Безусловно, эффективны антибиотики при ангине – это заболевание имеет исключительно бактериальную природу, вызывают ее стрептококки или стафилококки. Для лечения ангины используют самые простые антибиотики – пенициллин, эритромицин
Самое важное в лечение ангины- это соблюдение кратности приема препаратов и продолжительность лечения – не менее 7 дней. Нельзя прекращать прием лекарства сразу после наступления состояния, что обычно отмечается на 3-4 день
Не следует путать истинную ангину с тонзиллитом, который может быть вирусного происхождения.
Обратите внимание: недолеченная ангина может стать причиной острой ревматической лихорадки или гломерулонефрита!
Воспаление легких (пневмония) может иметь как бактериальное, так и вирусное происхождение. Бактерии вызывают пневмонию в 80% случаев, поэтому даже при эмпирическом назначении антибиотики при пневмонии оказывают хороший эффект. При вирусных же пневмониях антибиотики не обладают лечебным действием, хотя и препятствуют присоединению бактериальной флоры к воспалительному процессу.
Что такое антибиотик?
Антибиотик – это вещество, которое обладает способностью подавлять деятельность и рост бактерий, не причиняя вреда организму. Исключением служит лишь тип цитостатиковых антибиотиков, которые разрушают и ткани организма, но это их прямое назначение и задумка ученого-создателя.

Заболевания, которые мы условно называем простудами, делятся на вирусные и бактериальные, в зависимости от того, кто стал виновником появления симптомов. Для подавления вирусов используют специальные противовирусные препараты, а вот заболевания, вызванные патогенными бактериями, лечатся при помощи антибиотиков.
Конфликт интересов: врачи хотят быстро, пациенты хотят сразу, фармкомпании и аптеки хотят прибыль, но супербаги диктуют свои правила
Как только лекарство станет легально доступным, его необходимо презентовать врачам и системам здравоохранения. Однако сегодня фармацевтические фирмы обязаны направлять усилия на то, чтобы специалисты знали о новом лекарстве, но не выписывали антибиотик, пока он не станет крайней мерой.
Это необходимо, чтобы предотвратить появление новой лекарственной устойчивости. Но такой подход серьезно ограничивает прибыльность нового препарата, поэтому антибиотики уже печально известны своей низкой рентабельностью по сравнению с другими лекарствами.
В нынешних условиях ни одна фармацевтическая компания не может рассчитывать на возмещение огромных затрат на разработку новых антибиотиков. Большинство крупных фирм, оснащенных для клинических испытаний, уже ушли из арены именно из-за этой причины.