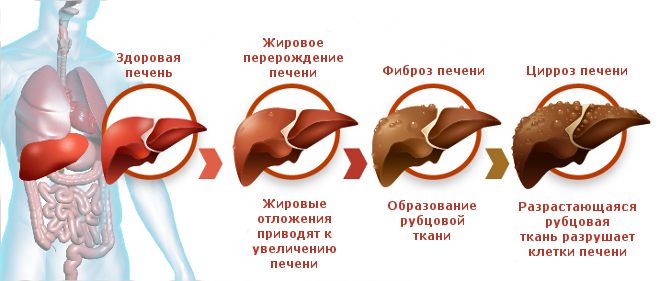
Первичный и вторичный билиарный цирроз печени
Содержание:
Как лечить билиарный цирроз?
Режим и диетотерапия при лечении билиарного цирроза строятся по тем же принципам, что и у больных циррозом печени. При выраженном холестазе с резким уменьшением поступления желчи в кишечник количество жира ограничивают до 40-50 г/сут, преимущественно в виде растительного масла.
Назначается витаминотерапия — витамины A, D, Е, К способствуют компенсации эндогенного дефицита, вводятся в основном парентерально.
В комплексе с витамином D применяют кальция глюконат.
Терапия билиарного лечения различается по двум направлениям — симптоматическое и патогенетическое лечение. Кроме того, выбор лечащего врача сосредотачивается между консервативной терапией и хирургическим вмешательством.
Симптоматическое лечение представлено:
- холестирамином — обладает избирательным сродством к желчным кислотам и при приеме внутрь связывает их в виде прочного комплекса в кишечнике и выводится с фекалиями, вследствие приема часто в меру снижается содержание холестерина и билирубина сыворотки крови, желтуха и зуд исчезают или существенно ослабевают; длительное применение холестирамина может способствовать развитию остеопороза;
- билигнин — препарат из активированного угля, тормозит реабсорбцию желчных кислот в кишечнике и оказывает аналогичное холестирамину противозудное действие.
- рифампицин — повышает активность печеночных микросомальных ферментов, способствуя тем самым ускорению сульфоксидации желчных кислот с их последующей элиминацией с мочой, также усиливает метаболизм нежелчнокислотных пруритогенных субстанций; к побочным эффектам относятся токсический гепатит со значительным повышением активности трансаминаз, разрешающийся после отмены препарата, аллергические реакции и лейкопения;
- метронидазол — изменяет метаболизм желчных кислот в кишечнике у больных с холестазом, применяется в виде пульс-терапии.
Патогенетическое лечение проводится иммуносупрессивными, антивоспалительными, антифибротическими препаратами. Применяются:
- глюкокортикостероиды — позволяют улучшить клинические симптомы, то есть временно ослабляет зуд, снимает утомляемость, снижает активность аминотрансфераз, IgG и в то же время не влияют на уровень билирубина сыворотки, вызывают снижение воспалительной реакции, по данным гистологии печени; сохраняется риск развития тяжелого остеопороза, минимизировать который способны бифосфонаты;
- будезонид — ГКС второго поколения с низкой системной активностью, а потому почти не вызывает побочных эффектов;
- метотрексат — демонстрирует эффективность в отношении клинических симптомов, билирубинемии и активности щелочной фосфотазы, вместе с тем отмечаются выраженные побочные эффекты;
- колхицин — обладает выраженным противофиброзным и противовоспалительным действием; минимально токсичен; наиболее эффективное воздействие отмечено при сочетании колхицина с урсодезоксихолевой кислотой или метотрексатом.
- гептрал — инициатором переметилирования, пересульфурирования и полиаминового синтеза (трех важных путей метаболизма в человеческом организме); выступает либо как донор метальной группы, либо как индуктор ферментов; повышает подвижность мембран и увеличивает их поляризацию, что в свою очередь ведет к улучшению функционирования транспортных систем желчных кислот, связанных с мембранами гепатоцитов.
Трансплантация печени является методом выбора для пациентов с прогрессирующим ПБЦ и клинико-лабораторными признаками печеночной декомпенсации. Время направления больного на трансплантацию печени определяют, вычитая 1-2 года из числа лет предполагаемой продолжительности жизни. Вместе с тем должен быть определен удачный момент для оперативного вмешательства, так как у больных с терминальной печеночной недостаточностью хирургия неприемлема. Инвалидизирующая слабость, резистентный кожный зуд, тяжелый остеопороз могут явиться показанием для включения в лист ожидания на более ранних стадиях ПБЦ. Успешная трансплантация может полностью вернуть здоровье на десять лет и более, но иногда возможно возникновение ПБЦ в трансплантированной печени.
Прогноз зависит от стадии болезни. По данным различных авторов, средняя выживаемость больных при бессимптомном течении заболевания составляет 10-20 лет, при наличии клинических проявлений — 7,5-10 лет. Летальный исход связан чаще всего с кровотечением из расширенных варикозных вен, печеночной комой, септицемией.
Терапия
Лечение первичного билиарного цирроза печени нельзя откладывать. Необходимо начинать как можно раньше. Чем раньше начнется лечение болезни, тем больше шансов предотвратить цирроз. Опасность недуга в его скрытости. Ранний этап не проявляет себя явно, больной не видит реальной необходимости провести обследование, сдать анализы. Это приводит к запущенности болезни, длительному поражению печени.
Пациенту проводится лечение, направленное на нормализацию работы и восстановление желчевыводящих путей. Назначаются антибиотики, противовоспалительные средства, желчегонные лекарства. Больной принимает витаминные препараты, антиоксиданты. Цель терапии – пожизненное противодействие патологии, снижение симптоматики. После диагностирования ПБЦ печени пациент должен пожизненно наблюдаться у врача.
Для снятия сухости в ротовой полости рекомендуют пить больше жидкости. Чтобы вылечить конъюнктивит, назначают соответствующие препараты.
Не существует лекарства, способного вылечить больного с диагнозом «первичный билиарный цирроз печени». Медикаменты лишь замедляют либо на время останавливают процесс.
Симптомы
Симптомы билиарного цирроза печени на начальной стадии развития неспецифичны и носят стертый характер. Чаще всего их появление связывают с развитием других заболеваний или аллергических реакций. Практически каждого второго пациента беспокоит кожный зуд. У 3% отмечается нестерпимый зуд с расчесами на коже. Такой симптом может беспокоить больных на протяжении длительного времени – от 6 месяцев до 2-3 лет. И только потом появляются другие признаки болезни.
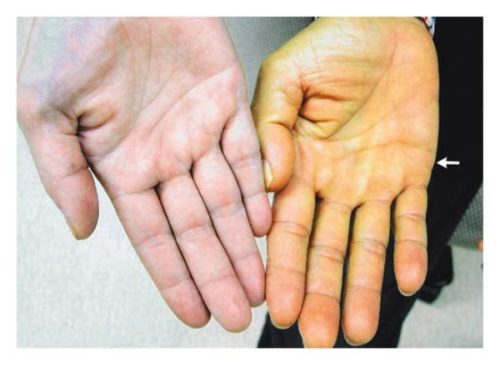
Среди них находится механическая желтуха. Проявляется она в виде пожелтения кожных покровов и склер глаз. Лишь в единичных случаях возникновение желтухи и кожного зуда происходит одновременно.
Помимо признаков желтухи, развитие билиарного цирроза печени также может сопровождаться повышенной утомляемостью, ощущением сухости в глазах и сонливостью. В некоторых случаях больные жалуются на возникновение боли и тяжести в области правого подреберья.
В этот период отмечаются некоторые изменения в составе крови – повышается уровень гамма-глобулинов, нарушается соотношение АСТ к АЛТ. Также у больных наблюдается повышенная склонность к артериальной гипотензии. Любые факторы (стресс, переживания, прием лекарств, чрезмерная физическая активность и т.д.) могут спровоцировать резкое снижение артериального давления.
По мере развития патологических процессов в протоках печени возникают и другие симптомы. Начинает изменяться внешний вид больного:
- лицо, ступни и ладони приобретают красноватый оттенок;
- на кожных покровах появляются сосудистые звездочки;
- отмечается желтушность кожи, склер глаз и слизистых оболочек;
- наблюдается сгибательная контрактура кистей рук.
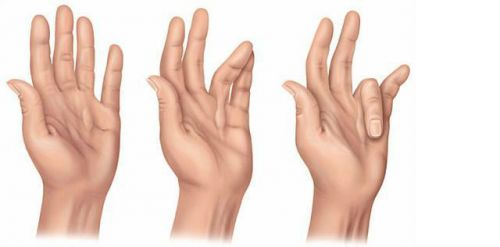 Сгибательная контрактура кистей рук – 3 стадии развития
Сгибательная контрактура кистей рук – 3 стадии развития
Помимо этого, отмечаются изменения в ногтевых пластинах больного. Они становятся широкими и плоскими, на их поверхности возникают поперечные полосы (они могут иметь белесый оттенок), фаланги ногтей утолщаются. Среди внешних признаков также нужно выделить возникновение белесоватых узелков (жировых отложений) в области суставов, лица и век.
В результате нарушения функциональности печени происходит повышение давления в воротной вене. Это становится причиной увеличения в размерах селезенки, что отмечается во время проведения пальпации. Также в венах брюшной полости наблюдаются застойные явления, из-за чего начинает формироваться варикозное расширение геморроидальных и пищеводных вен. Проявляется такое явление образованием расширенной венозной сети по типу «медузиной головы» на передней брюшной стенке.
Важно! Опасность венозного застоя заключается в том, что его возникновение приводит к скоплению жидкости в брюшной полости (асцита) с дальнейшим формированием перитонита. По мере развития билиарного цирроза печени повышается вероятность развития и других осложнений
Среди них находится нарушенное усвоение витамина Д, что приводит к возникновению остеопороза, для которого характерны многочисленные патологические переломы
По мере развития билиарного цирроза печени повышается вероятность развития и других осложнений. Среди них находится нарушенное усвоение витамина Д, что приводит к возникновению остеопороза, для которого характерны многочисленные патологические переломы.
Также на фоне развития билиарного цирроза отмечается нарушение всасывания жирорастворимых витаминов, в частности А, Е, К, из-за чего начинает развиваться полигиповитаминоз. Вместе с калом наблюдается выведение из организма большого количества жиров (кал приобретает неестественный блеск), что проявляется стеатореей.
У некоторых больных на фоне этого заболевания начинает развиваться гипотиреоз, миелопатия и нейропатия. Возникновение варикозного расширения вен пищевода и кишечника становится причиной массивных кровотечений, сопровождающихся геморроидальным шоком.
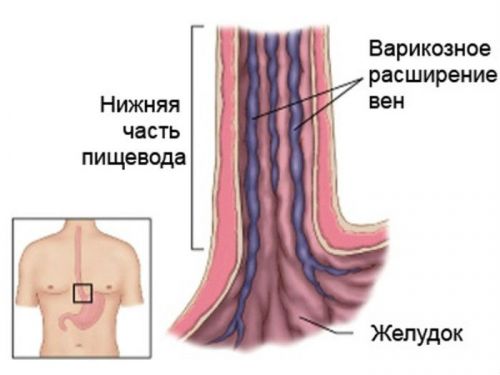 Варикозное расширение вен пищевода
Варикозное расширение вен пищевода
Помимо этого, активизация патологических процессов в печени провоцирует нарушения в работе других внутренних органов и систем, что приводит к развитию:
- гастропатии;
- колопатии;
- печеночно-легочного синдрома;
- гепаторенального синдрома.
В результате дисфункции печени в организме начинают скапливаться токсичные вещества (именно печень является ответственной за их выведение). Они распространяются по внутренним органам посредством кровеносного русла и когда достигают головного мозга, провоцируют развитие печеночной энцефалопатии.
На последних этапах развития билиарного цирроза у большинства больных отмечается возникновение гепатоцеллюлярной карциномы, то есть злокачественной опухоли (рака), а также дисфункция репродуктивных органов и бесплодие.
Причины
По гендерной и возрастной принадлежности заболевание, чаще диагностируется у женщин в возрасте 40+. Патология не контагиозная (не заразная), но имеет высокий процент генетической предрасположенности. При наличии первичного билиарного цирроза у близких родственников риск возникновения патологии возрастает в разы. Первопричиной развития болезни считается аутоиммунная, то есть сбой иммунных реакций.
Здоровая иммунная система на клеточном уровне распознает антигены (чужеродные и опасные для здоровья соединения), и вырабатывает иммуноглобулины для защиты организма от вторжения. При развитии аутоиммунных процессов, система не дифференцирует антигены, а начинает разрушать клетки собственного организма. Триггерами (спусковым механизмом) к перерождению защитных клеток иммунитета в агрессоров являются:
- Эндокринные патологии (в большей степени влияет сахарный диабет). Клетки иммунитета (интерлейкины, лимфокины) наделены гормональными свойствами, а эндокринные железы синтезируют гормоны, которые регулируют иммунные функции. Поэтому эти две системы не могут функционировать автономно друг от друга.
- ВИЧ и СПИД. Наличие данных заболеваний дестабилизируют иммунную систему, до полного ее разрушения.
- Хроническое течение гломерулонефрита (болезни почек), васкулита (воспаление сосудов), ревматоидного артрита (заболевание соединительной ткани мелких суставов), миастениии (нервно-мышечная патология).
- Инфекционные болезни. Систематическое инфицирование бактериями и вирусами ослабляет иммунитет.
- Нездоровый рацион и алкоголизм. Влияние спиртного и неправильное питание провоцируют сбой обменных и иммунных процессов.
В случае первичного билиарного цирроза (ПБЦ) аутоиммунный процесс направлен, в первую очередь, на деструкцию желчных протоков.
Классификация
Билиарный цирроз печени классифицируется по типам:
- Первичный.
Характеризуется тем, что причина болезни не выявлена, симптоматика выражена неявно. Зачастую сопровождается инфекциями организма: гипергликемия (диабет), васкулит и другие поражения аутоиммунной системы.Протекает бессимптомно, нередко выявляется слишком поздно, на одном из последних этапов, когда больного спасет только пересадка органа.Первичный билиарный цирроз печени встречается преимущественно у женщин в возрасте 35-40 и до 55-60 лет. - Вторичный.
Имеет выраженные признаки и встречается чаще у мужчин старше 25-30 и младше 50-55 лет. Характеризуется закупоркой желчных (билиарных) протоков, в отличие от первичного, когда происходит медленный их распад.
Систематизация по стадиям:
- первая стадия – периодически нарушается циркуляция желчи, выраженных изменений билиарной системы нет, поэтому пациент нередко даже не подозревает о болезни;
- вторая стадия – начинается закупорка протоков, развиваются воспалительные процессы, но нарушения в работе организма все еще могут не проявляться;
- третья стадия – характеризуется отмиранием здоровых тканей и замещением их фиброзными, возможен некроз, на этом этапе чаще всего симптоматика выражена, и заболевшие обращаются за медицинской помощью.
- четвертая стадия – билиарный цирроз печени, на этой ступени необходимо немедленное врачебное вмешательство, так как отсутствие лечения угрожает жизни пациента.
Определить фазу сможет только врач, после проведения исследований.
Популярна классификация билиарного цирроза печени по Чайлд-Пью, названная так в честь американского ученого Чайлда, в 1964 году создавшего ее вместе с другим исследователем Тюркоттом. Через 10 лет данная типология была доработана врачом Пью из Британии. Таким образом она получила название по фамилиям двух профессоров. Иногда встречаются тройной вариант наименования – Чайлд-Тюркотт-Пью.
С помощью этой системы диагностируют тяжесть заболевания и прогнозируют оценку выживаемости.
Билиарный цирроз печени разделяют на три класса:
- «А» – компенсированный, чаще всего недуг еще никак себя не проявляет, организм не дает негативных реакций;
- «В» – субкомпенсированный, присваивается, если есть начальные признаки, такие как ухудшение самочувствия, тошнота, головокружение, слабость;
- «С» – декомпенсированный, тяжелая фаза билиарного цирроза печени, когда есть явные симптомы, идет распространение недуга и прогноз больного ухудшается, в этот период возникают сопутствующие осложнения, приводящие к коме и летальному исходу.
Класс определяется по сумме баллов, набранной пациентом при обследовании организма:
- от 5 до 6 баллов – присваивается класс «А»;
- от 7 до 9 баллов – назначается класс «В»;
- если больной набрал более 10 баллов – класс «С».
Для выявления типа билиарного цирроза печени проверяются характеристики, указанные в приведенных ниже таблицах.
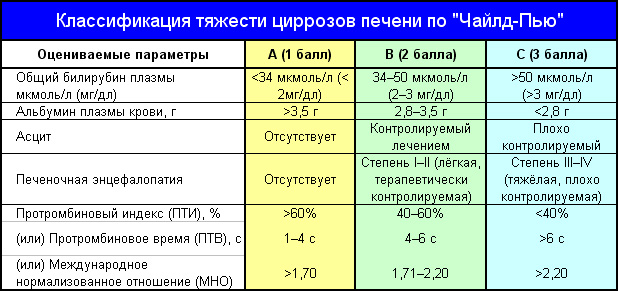
Начисление баллов по классификации Чайлд-Пью
| Параметры | Количество баллов | ||
| 1 | 2 | 3 | |
| Печеночная энцефалопатия | Отсутствует | Средняя | Сильная |
| Асцит (скопление жидкости в брюшной полости | Отсутствует | Ненапряженный | Напряженный |
| Протромбиновое время (сек) | 1-3 | 4-6 | 7 и более |
| Альбумин (г/100 мл) | Более 3,5 | 2,7-3,4 | Менее 2,7 |
| Билирубин (мг/100 мл) | Менее 2 | 2,5-3 | Более 3 |
По итогам обследования билиарной системы соответственно набранным баллам ставится прогноз выживания пациента, указанный в нижеприведенной таблице.
Зависимость продолжительности жизни от класса заболевания
| Класс заболевания | Количество баллов | Характер цирроза | Прогноз продолжительности жизни (лет) |
| «А» | 5-6 | Компенсированный | 15-20 |
| «В» | 7-9 | Субкомпенсированный | 5-10 |
| «С» | 10-15 | Декомпенсированный | 1-3 |
Как излечиться
В зависимости от кинической картины и причин патологии лечение будет консервативным или хирургическим. Медикаментозное лечение основывается на приеме гепатопротекторов. Не обойтись в терапии без иммунодепрессантов, которые купируют аутоиммунные процессы.
Показано медикаментозное снятие болезненных симптомов.
Для избавления от раздражающего зуда помогут антигистаминные средства. Обмен веществ в организме помогает нормализовать комплекс витаминных и минеральных добавок. Иногда допускается прием противовоспалительных препаратов. Курс приема лекарств назначается врачом индивидуально для каждого пациента.
При вторичной форме заболевания проводится удаление желчного пузыря для недопущения застоя желчи. Такое хирургическое вмешательство помогает уменьшить или даже снять болезненность симптомов. Если причиной вторичной формы недуга является образование (доброкачественное или рак), также показано его удаление хирургическим путем. При первичной форме помогает проведение портосистемного шунтирования печени. Цель операции – уменьшение циркуляции крови в портальной вене, что помогает уменьшить давление в ней. Наиболее эффективна для избавления от недуга трансплантация части печени от донора. Однако это не всегда доступный способ из материальных соображений. Дополнительно в терапии применяется диетическое питание больного и народные средства, которые немного уменьшают клинические проявления билиарного цирроза.
Из народных методов помогают улучшить самочувствие такие средства:
- сок черной редьки с медом;
- запеченный нарезанный репчатый лук с сахаром;
- свежеприготовленные соки яблока, сельдерея, клюквы.
Самостоятельно применять народные средства не рекомендуется. Консультация врача обязательна! Уменьшение выраженности симптоматики без устранения причины приводит к серьезным последствиям для здоровья.

Диетическое питание при билиарном циррозе печени предполагает употребление таких продуктов:
- овощные и молочные супы;
- овощи варенные, печенные;
- говядина, курятина отварная;
- кисломолочные продукты с низким содержанием жира;
- гречка, рис, пшеничка;
- термически обработанные фрукты;
- свежие морсы, соки.
Запрещены в питании:
- острые супы;
- жареные блюда;
- соленая, копченая рыба;
- цельные сливки и молоко;
- кофе, черный чай;
- алкогольные напитки.
Если своевременно не пройти курс терапии, возможны серьезные осложнения: рак, остеопороз, нарушение работы щитовидной железы, портальная гипертензия и печеночная недостаточность, язва, желчнокаменная болезнь. Профилактические меры, которые помогут уменьшить вероятность разрушения печени:
- правильное питание;
- регулярные физические нагрузки;
- жизнь без табака, алкоголя и наркотиков;
- своевременное лечение инфекций.
Лечение
Пациенту назначается обязательная диета, исключающая алкогольные напитки, любые вещества, раздражающие печень, обладающие наиболее сильным аллергизирующим действием: жирное мясо, жареные и копченые блюда, острые соусы, шоколад, кофе и какао, приправы, цитрусовые, клубнику и землянику, смородину.
Рекомендуется пища, приготовленная варкой, на пару или тушением, тефтели, фрикадельки из мяса, рыбы, овощные запеканки, нежирные супы, молочные изделия, обезжиренный творог, неострый сыр. Яблоки, сливы, груши можно добавлять, если разрешит лечащий врач. Для нормализации оттока желчи наиболее показаны препараты из урсодезоксихолевой кислоты.
 Препарат приходится принимать длительными курсами, он имеет антифиброзное действие
Препарат приходится принимать длительными курсами, он имеет антифиброзное действие
Гепатопротекторы (Эссенциале, Карсил, ЛИВ- 52, Фосфоглив, Эсливер, Хофитол, Силимарин, Гепабене) позволяют защитить клетки печени от разрушения, отдалить образование цирроза. Для снятия кожного зуда рекомендуют: антигистаминные средства (мало эффективны), Холестирамин, ультрафиолетовое облучение. С целью восполнения баланса витаминов назначают: витамин D с кальцием, Ретинол или Аевит, Кальцитонин.
Применение кортикостероидов в комбинации с иммунодепрессантами (Азатиоприном, Пеницилламином, Хлорамбуцилом) дает улучшение, но нежелательно из-за активации остеопороза. Циклоспорин А, Метотрексат назначают длительными курсами под контролем негативного действия на почки, комбинируют с Колхицином. При вторичном процессе могут потребоваться антибиотики.
Хирургические методы применяются при первичном билиарном циррозе для обеспечения оттока желчи (трансъюгулярное внутрипеченочное портосистемное шунтирование) или портокавальное шунтирование с установкой стентов. Метод ненадолго задерживает терминальную стадию болезни.
Доказано, что удалять желчные камни, если они не вызывают острых симптомов, не следует, операцию пациенты переносят плохо. Самое главное вмешательство при этой патологии — трансплантация печени. При вторичной форме показано удаление желчного пузыря для предупреждения застоя желчи.
Симптомы билиарного цирроза печени
На ранних стадиях симптоматика цирроза неспецифична и стерта. Так, в большинстве случаев жалобы начинаются с кожного зуда. Более половины больных предъявляют жалобы на периодический зуд кожи, а каждого десятого беспокоит нестерпимый зуд с расчесами на коже. Чаще зуд появляется за полгода, а то и несколько лет до появления желтухи, но иногда эти два симптома могут возникать одновременно. Также характерными признаками начинающегося цирроза являются повышенная утомляемость, сонливость, сухость глаз. Изредка первым признаком заболевания может быть тяжесть и боль в правом подреберье. При обследовании обнаруживается повышенный уровень гамма-глобулинов, нарушение соотношения АСТ к АЛТ, склонность к артериальной гипотензии.
По мере развития заболевания появляются другие признаки. Внешне цирроз проявляется группой малых печеночных признаков: сосудистыми звездочками на коже; покраснением лица, ладоней и стоп; увеличением слюнных желез; желтушностью кожи и всех слизистых; сгибательной контрактурой кистей рук. Изменяются и ногти пациента – становятся широкими и плоскими (деформация ногтей по типу “часовых стекол”), на них появляются поперечные белесоватые полосы; ногтевые фаланги утолщаются (“барабанные палочки”). Вокруг суставов и на лице, веках образуются белесоватые узелки – жировые отложения.
Кроме внешних проявлений, появляются симптомы портальной гипертензии: за счет повышения давления в воротной вене селезенка увеличивается в размерах, в венах органов брюшной полости возникает застой – формируется варикозное расширение геморроидальных и пищеводных вен, на передней брюшной стенке образуется расширенная венозная сеть по типу “головы медузы”. Венозный застой приводит к пропотеванию жидкости в брюшную полость с формированием асцита, в тяжелых случаях – перитонита.
Чем более выражено поражение печени, тем выше вероятность возникновения осложнений цирроза. Из-за нарушения усвоения витамина Д примерно у трети больных возникает остеопороз, проявляющийся патологическими переломами. Нарушение всасывания жиров приводит к дефициту всех жирорастворимых витаминов (А, К, Д, Е), что проявляется признаками полигиповитаминоза. С калом выводятся излишки жиров – стеаторея. У пятой части больных появляется сопутствующий гипотиреоз, развиваются миелопатии и нейропатии. Варикозное расширение вен пищевода и прямой кишки может привести к массивному кровотечению с развитием геморрагического шока. Поражение печени приводит к дисфункции других органов и систем: развиваются гепаторенальный, печеночно-легочной синдромы, гастро- и колопатия. Из-за того, что печень не выполняет функцию очистки организма от токсинов, они свободно циркулируют в крови и оказывают токсическое воздействие на головной мозг, вызывая печеночную энцефалопатию. Очень часто в финале билиарного цирроза может развиться гепатоцеллюлярная карцинома (злокачественная опухоль), полное бесплодие.
Симптомы и признаки первичного билиарного цирроза печени
Болеют в основном женщины (90 % случаев) в возрасте 40-60 лет. Спустя 6-24 месяца появляется желтуха. Пациенты жалуются на сонливость, апатию. Характерны своеобразная пигментация кожи, ксантелазмы и ксантомы, расчесы, дефицит жирорастворимых витаминов. В финале появляются асцит, периферические отеки и печеночная энцефалопатия.
При лабораторных исследованиях определяются повышенные уровни щелочной фосфатазы (ЩФ) и гаммаглутамилтранспептидазы, активность ACT возрастает незначительно; в 98 % случаев выявляют высокие титры антимитохондриальных антител (М2); уровни сывороточных IgM и холестерина обычно повышены.
У 50—60% больных заболевание развивается постепенно; больные жалуются на утомляемость и кожный зуд. Желтуха, как правило, развивается позднее, но у 25% больных является одним из первых симптомов. Также могут наблюдаться потемнение кожи, гирсутизм, снижение аппетита, понос и похудание. Реже первыми симптомами становятся кровотечение из варикозных вен или асцит, или же диагноз ставится в ходе обследования по поводу сопутствующего ДЗСТ, например синдрома Шегрена, системной склеродермии или синдрома CREST, СКВ, тиреоидита, либо при плановом анализе крови. На момент постановки диагноза симптомы имеются лишь у половины больных. Результаты физикального обследования зависят от тяжести заболевания. Возможны гепатомегалия, спленомегалия, сосудистые звездочки, покраснение ладоней, гиперпигментация, гирсутизм и ксантомы. Могут отмечаться осложнения, связанные с нарушениями всасывания.
Первичный билиарный цирроз часто сопровождается почечным канальцевым ацидозом с нарушением закисления мочи после кислотной нагрузки, хотя обычно без клинических проявлений. Отложение меди в почках может привести к нарушению их функции. У женщин отмечается предрасположенность к инфекциям мочевых путей, причина которой не ясна.
Лечение билиарного цирроза
Тактика борьбы с заболеванием разрабатывается в зависимости от формы и причин возникновения, стадии его развития. В комплексном лечении предусмотрены:
- лекарственные препараты;
- физиотерапевтические процедуры;
- поддерживающая терапия с применением методов народной медицины;
- лечебное питание.
Можно ли вылечить цирроз, зависит от стадии заболевания. На поздних больному вводят альбумин, так как белок естественным образом же не усваивается. Пациенту облегчают физические страдания, занимаются профилактикой развития осложнений.
Медикаментозное лечение
Пациенту с билиарным циррозом назначают средства:
- снижающие концентрацию билирубина, холестерина в крови;
- стимулирующие функцию гепатоцитов;
- обезболивающие;
- гормональные, приостанавливающие рост соединительной ткани;
- поддерживающие поджелудочную железу;
- противовоспалительные комплексы;
- антигистаминные препараты для уменьшения кожного зуда.
При первичном билиарном циррозе назначают иммунодепрессанты. При осложнениях, возникающих на последних стадиях развития патологии, повышают уровень свертываемости крови, назначают ферменты, улучшающие пищеварение. При асците откачивают лишнюю жидкость, чтобы уменьшить давление на внутренние органы.
Хирургическое лечение
В зависимости от состояния пациента и сопутствующих патологий проводят лапароскопические или полостные операции:
- резекцию опухолей, сдавливающих желчные протоки;
- шунтирование венозных сосудов брюшной полости, чтобы снять портальное давление (изменяют схему кровотока);
- удаление желчного пузыря при образовании камней (желчь напрямую попадает в кишечник, риск закупорки протоков снижается);
- трансплантации печени (достаточно ¼ части здорового органа, чтобы печено восстановилась полностью за счет регенерации клеток).
Лечение народными средствами
- Медицинское признание получили следующие народные средства:
- отвары и водные настои на основе трав, обладающих гепатопротекторными свойствами: Расторопша, Пол пала;
- растения с мягким желчегонным эффектом (кукурузные рыльца, зверобой);
- противовоспалительные сборы с тысячелистником, календулой, ромашкой, донником;
- витаминные чаи, пополняющие суточный рацион полезными компонентами и микроэлементами;
- шиповник, обладающий комплексным действием.
Диета
Больному назначается лечебная диета № 5 по Певзнеру. Исключаются вредная пища, нагружающая печень:
- копчености;
- деликатесы, содержащие специи;
- жирные сорта мяса и рыбы;
- консервации с уксусом;
- продукты, содержащие пищевую химию: консерванты, подсластители, ароматизаторы, красители;
- бобовые;
- грубую клетчатку;
- сладости и сдобу.
Рекомендуются овощные супы, нежирные сорта мяса и рыбы в тушеном, запеченном вареном виде, овощи и фрукты, целебные чаи. На последних стадиях рекомендуется протертая пища, количество белка сокращают, чтобы не развивались гнилостные бактерии в кишечнике. Энергетическая ценность рациона не более 3000 калорий, еду делят на пять приемов: два перекуса и полноценные завтрак, обед, ужин.