Печеночная энцефалопатия
Содержание:
Стадии и симптоматика патологии
В соответствии с особенностями мозговой симптоматики, вызванной нарушением детоксикации, принято выделять стадии печеночной энцефалопатии:
- 0 стадия — минимальных изменений — в обычных условиях клиника не развивается, но при стрессе, сильных переживаниях возможны неадекватные психические реакции;
- стадия I — характерны расстройства сна в виде бессонницы ночью и сонливости в дневное время, снижение концентрации внимания, эмоциональная лабильность, склонность к депрессии, раздражительность, немотивированная тревожность, плаксивость;
- II стадия — усугубляются нарушения интеллекта, поведение становится неадекватным, возможен бред, агрессия, галлюцинации, апатия, дезориентация, пациент перестает следить за собой, речь медленная и невнятная, характерен хлопающий тремор;
- на III стадии пациенты сонливы, возможен ступор, характерна дезориентация, гипертонус мышц, тремор, речь нарушена, при этом реакция на сильные болевые раздражители, свет сохранена;
- IV стадия, терминальная, проявляется коматозным состоянием с потерей реакции на боль и световые раздражители, снижением рефлексов.

Острая печеночная энцефалопатия появляется обычно в сроки до трех месяцев в зависимости от скорости нарастания печеночной дисфункции.
Хроническая разновидность длится годами, при циррозе печени способна возникать периодически с временными улучшениями либо протекать в постоянной прогрессирующей форме.
К особым разновидностям печеночной энцефалопатии относят хроническую, рецидивирующую, гепатоцеребральную дегенерацию и спастический парапарез.
Изменение поведения — один из ранних признаков поражения мозга при патологии печени. Пациенты становятся раздражительными, склонны к апатии и депрессии, при этом случаются эпизоды немотивированной радости и эйфории. При прогрессировании токсического действия на мозг появляется склонность к агрессии, необъяснимым поступкам, неадекватным действиям.
Больные довольно общительны, легко вступают в контакт с малознакомыми людьми, в то время как к родным и близким интерес ослабевает. Со временем речь теряет связность и осмысленность, появляется агрессивность, неопрятность.
Снижение интеллекта становится хорошо заметным уже при второй степени энцефалопатии. Пациенту сложно сконцентрироваться, он невнимателен, теряет навыки письма, усугубляется дизартрия. Выполнение трудовых обязанностей становится невозможным.
На фоне нарушенного обмена меркаптанов, образующихся в кишечнике, появляется или усиливается характерный печеночный запах изо рта. Возможны присоединение бактериальных инфекций, кровоточивость по причине нарушения иммунитета и снижения белковосинтетической функции печени. При массивных некрозах паренхимы печени больных беспокоит сильная болезненность в правом подреберье, тяжесть в левом из-за увеличенной селезенки (при циррозе).

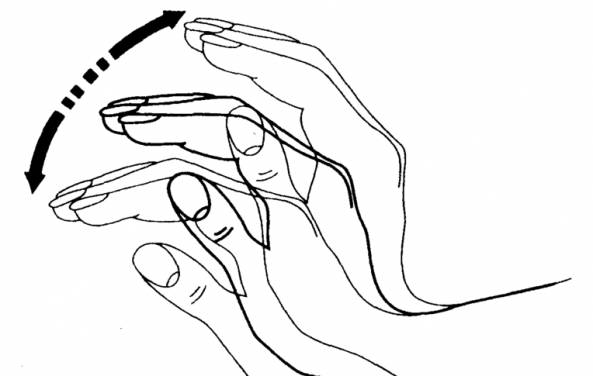
Среди неврологических симптомов отмечается так называемый астериксис — хаотичные размашистые подергивания мышц тела, появляющиеся при их напряжении. Подергивания усиливаются, когда пациент вытягивает вперед руки, при этом пальцы совершают непроизвольные движения.
Поражение токсинами терморегулирующего центра сопровождается колебаниями температуры тела как в сторону повышения, так и гипотермии, которые могут чередоваться.
Острая печеночная энцефалопатия нарастает стремительно, она способна за считанные часы и дни привести к коматозному состоянию. Хроническая разновидность прогрессирует медленно, до нескольких лет.
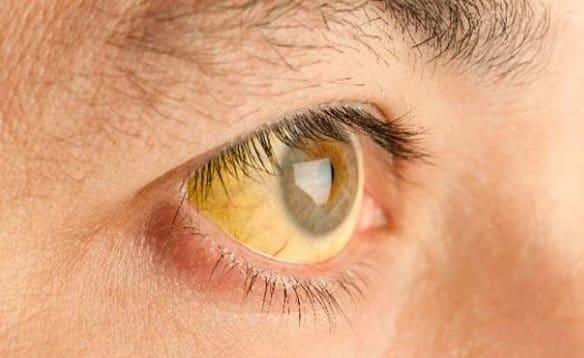
Желтушность кожи и слизистых оболочек бывает выражена в разной степени. На начальной стадии она еле заметна, но при значительных некрозах гепатоцитов бывает сильной уже в первые дни заболевания.
Крайняя степень печеночной энцефалопатии проявляется комой, гипорефлексией, отсутствием реакции на раздражители, возможен судорожный синдром, прекращение дыхания и сердцебиения. В этой стадии нарастают признаки отека и набухания головного мозга, который может осложниться дислокацией стволовых структур и гибелью больного.
Латентный вариант печеночной энцефалопатии не дает никаких клинических проявлений, но дополнительное обследование показывает снижение умственных способностей, потерю мелкой моторики.
Симптомы
Симптомы печеночной энцефалопатии проявляются по типу разнообразных неврологических и психических дисфункций, выраженность которых зависит от формы и стадии болезни. На легкой стадии у больного возникает ряд неспецифических признаков, связанных с переменой настроения, поведенческих реакций и нарушениями со стороны интеллектуальной сферы. Это проявляется в виде:
- Появления депрессии, немотивированной тревожности. Иногда у больного возникает беспричинно приподнятое настроение.
- Высказывания бредовых идей. Однако сознание сохраняется ясным, человек адекватно размышляет, узнает окружающих.
- Нарушений сна. У больного развивается бессонница ночью, днем — сильная сонливость.
- Нарушений моторики и небольшого тремора рук.
Одновременно развиваются первые признаки интоксикации организма — появление сладковатого запаха из ротовой полости, исчезновение аппетита, приступы тошноты. Появляется усталость, боли в голове и шум в ушах. Если человеку с первоначальной стадией провести ЭКГ — будут заметны нарушения со стороны работы сердца в виде расстройства альфа-ритма и повышенной амплитуды волн.
На 2 (средней) стадии тревожные симптомы выражены ярко. Человек находится в сознании, но отличается подавленным и заторможенным состоянием, которое может резко сменяться на приступы злобы, агрессии. Нередко возникают галлюцинации — слуховые и зрительные. Больной постоянно хочет спать, может засыпать даже в процессе разговора. К прочим признакам средней стадии относят:
- Хлопающий тремор рук.
- Пространственную и временную дезориентацию.
- Кратковременные обмороки.
- Сильные головные боли.
- Подергивание мышц на лице, верхних и нижних конечностях.
- Появление учащенного поверхностного дыхания.
- Развитие желтухи.
- Усиление специфического запаха из ротовой полости.
- Уменьшение безусловных рефлексов.
На 3 (тяжелой) стадии появляется стойкое патологическое нарушение сознания по типу оглушенности. Резкое воздействие стимулов вызывает у человека кратковременное возбуждение с галлюцинациями и бредом. После прекращения стимуляции больной возвращается в бессознательное состояние.
Прочие специфические проявления тяжелой стадии:
- Интенсивная желтуха.
- Уменьшение печени в объеме.
- Вялые сухожильные и зрачковые рефлексы. Но их можно вызвать — при болевой стимуляции на лице возникает гримаса.
- Запах сырой печени, исходящий от кожных покровов.
На терминальной стадии (кома) больной находится в полностью бессознательном состоянии. Стимуляция с помощью боли, звуков, прикосновений не действует на человека. Зрачковый рефлекс отсутствует. Развивается анурия — почки перестают функционировать и выделять мочу. Состояние осложняется нарушением сердечного ритма, внутренними кровотечениями (желудочно-кишечными, маточными). Вернуть человека к жизни из состояния печеночной комы невозможно — смерть наступает спустя несколько часов или суток.
Лечение
Терапия печёночной энцефалопатии направлена в первую очередь на устранение причин, которые приводят к интоксикации мозга.
Основные направления в лечении ПЭ:
- Устранение источников интоксикации. Лечение цирроза, гипоксии, инфекции, травмы. Повышение катаболизма белков. Снижение гипераммониемии.
- Профилактика кровотечений ЖКТ.
- Лечение дисбактериоза кишечника.
- Восстановление водно-солевого баланса.
- Профилактика отёка мозга.
- Коррекция пищевого рациона – ограничение употребления животных белков.
Важное значение в лечении печёночной энцефалопатии имеет регуляция кишечной микрофлоры и метаболизма аммиака. Для этой цели используют такие медпрепараты как:
Лактулоза, Лактитол – увеличивают популяцию кишечных бактерий, способных поглощать аммиак
Лактулоза обладает слабительным эффектом, что важно при лечении ПЭ, когда больному необходимо опорожнять кишечник 2-3 раза в сутки, чтобы минимизировать кишечную интоксикацию. Для этой же цели используют очистительные клизмы.
Рифаксимин – антибактериальный препарат
Подавляет деятельность кишечных бактерий, продуцирующих аммиак.
Гепа-Мерц. Содержит L-корнитин. Способствует превращению аммиака в мочевину и глутамин.
В лекарственной терапии ПЭ также применяют энтеросорбенты, витамин К.
В тяжёлых случаях, когда требуются реанимационные мероприятия – используют ИВЛ, переливание крови, гипертонический раствор NaCl и Маннитол – в качестве профилактики отёка мозга. При выраженной печёночной недостаточности показана трансплантация печени.
Этиология
Поскольку печёночная энцефалопатия является вторичным недугом, то она формируется на фоне других заболеваний печени, к которым можно отнести:
- печёночную недостаточность;
- гепатит вирусной или алкогольной природы;
- поражение этого органа беспорядочным приёмом лекарственных препаратов, например, мочегонными, успокоительными или наркотическими веществами;
- патологическое влияние на печень бактерий;
- цирроз печени и осложнения, которые могут развиться при его несвоевременном лечении;
- формирование перитонита;
- онкологический процесс данной локализации и другие расстройства, которые могут привести к нарушению функционирования этого органа.
В то же время существует ряд предрасполагающих факторов, которые помогают развитию синдрома печёночной энцефалопатии на фоне вышеуказанных заболеваний. Среди них:
- нерациональное питание, а именно употребление большого количества продуктов, обогащённых белками – мяса, яиц или молочной продукции. Именно по этой причине один из главных методов лечения является диетотерапия;
- многолетнее пристрастие к алкогольным напиткам;
- протекание инфекционных процессов в организме;
- кровоизлияния в ЖКТ;
- хронические запоры;
- передозировка лекарствами, в частности нейролептиками;
- хирургическое вмешательство.
Также стоит выделить несколько специфических источников подобного расстройства у детей – болезнь Вильсона-Коновалова и синдром Рея.
Патогенез печёночной энцефалопатии и механизмы её возникновения не до конца изучены, однако специалисты из области гастроэнтерологии и гепатологии отмечают, что основой данной патологии является тяжёлая печёночная недостаточность.
Лабораторная диагностика гепатоэнцефалопатии
Биохимические и гематологические показатели, полученные в результате рутинных тестов, дают возможность лишь предполагать наличие гепатоэнцефалопатии. Наиболее полезными в этом отношении являются тест на концентрацию аммиака в крови, проверка толерантности к аммиаку, проверка содержания желчных кислот в сыворотке. Гематологические показатели у животных с гепатоэнцефалопатией не являются специфическими и могут включать слабую анемию, пойкилоцитоз, микроцитоз.
Подобно этому, изменения сывороточных концентраций биохимических показателей, ассоциированных с болезнями печени (АЛТ, ACT, альбумин, билирубин, глюкоза и калий), обычно не специфичны, сочетание низкого альбумина, низкой мочевины может говорить о наличии поражений печени, вызывающих гепатоэнцефалопатию. Концентрация в крови азота мочевины обычно очень низка (менее 6 мг/100 мл).
У животных с гепатоэнцефалопатией наблюдается дыхательный и метаболический алкалоз. Дыхательный алкалоз является вторичным по отношению к гипервентиляции, а метаболический алкалоз является результатом гипокалиемии и сильной рвоты.
Концентрация аммиака в крови обычно оценивается в образцах крови, взятой из артерии, и сыворотка должна быть отделена от клеток в течение 30 мин. Следует подчеркнуть, что степень серьезности неврологических признаков не всегда связана со степенью гипераммонизации. Некоторые энцефалопатические животные имеют нормальную концентрацию аммиака в крови, в то время как у других животных с минимальными неврологическими расстройствами наблюдается значительное повышение концентрации аммиака. Если повышенная концентрация аммиака (более 120 мкг/100 мл для собак) будет обнаружена спустя, по крайней мере, 6 часов после приема пищи, это будет иметь большое значение для постановки диагноза.
Для проверки толерантности к аммиаку измеряют разницу между величинами концентрации аммиака per os перед приемом и спустя 30 мин. после приема NH4Cl в дозе 100 мг/кг
Из-за риска вызвать гепатоэнцефалопатию эту проверку следует проводить осторожно и только на тех собаках, у которых неврологическое расстройство минимально, а концентрация аммиака нормальная и устойчивая. Для собак проверка толерантности к азоту может быть также выполнена путем ректального введения 5%-ного NH4Cl
Концентрация аммиака в крови не является диагностическим показателем гепатоэнцефалопатии у кошек, поскольку у этих животных отсутствует способность синтезировать аргинин, который участвует в детоксикации аммиака в печеночном цикле Кребса-Гесельстайна. Более того, у кошек с длительной анорексией иногда наблюдается повышенная концентрация аммиака в крови. Принудительный прием аммиака per os, проведенный на кошке с устойчиво высокой концентрацией аммиака в крови, может вызвать у животного гепатоэнцефалопатию, кому и даже привести к гибели животного.
Концентрация сывороточных желчных кислот, измеренная натощак и спустя 2 часа после приема корма, считается безопасной и в равной степени достоверной проверкой для оценки функции клеток печени (см. Таблицу). Кроме того, никакой особой обработки образцов не требуется, поскольку сами они относительно стабильны. Концентрация желчных кислот в крови является очень полезным показателем для постановки диагноза гепатоэнцефалопатии у кошек.
Таблица. Общее содержание желчных кислот в сыворотке (нормальные значения для собак и кошек в мкмол/л)
| Натощак | Через 2 часа после приема корма | |
| Собака | 5 | 15-20 |
| Кошка | 4 | 10-15 |
По концентрации сывороточных желчных кислот нельзя дифференцировать болезни печени, однако, если их концентрация после приема корма сильно возрастает (более 150 ммол/л), то можно предполагать наличие цирроза или PSS. В большинстве лабораторий для определения концентрации желчных кислот в крови используют либо ферментный метод, с помощью которого измеряют общее содержание сывороточных 3альфа-гидроксилированных желчных кислот; либо радиоиммунный анализ (RIA), с помощью которого измеряют остатки специфических желчных кислот.
Что такое печеночная энцефалопатия?
С этим состоянием сталкиваются врачи разных специальностей. Поначалу стабилизировать состояние должен реаниматолог, затем с проблемой помогает справиться терапевт или гастроэнтеролог. По МКБ 10 печеночная энцефалопатия кодируется как K72.0 и К71.1.
Печеночная энцефалопатия – это целый ряд жалоб, симптомов со стороны центральной нервной системы, обусловленных тем, что печень не справляется со своими функциями в результате самых разных причин. Она может протекать остро на фоне фульминантного (молниеносного) течения основного заболевания. Второй вариант – хроническое портосистемное поражение ткани мозга на фоне цирроза.
Острая печеночная недостаточность
 Состояние угрожает жизни пациента. Это означает, что ситуация экстренная, лечится только в условиях реанимации.
Состояние угрожает жизни пациента. Это означает, что ситуация экстренная, лечится только в условиях реанимации.
На фоне заболевания печень подвергается высоким нагрузкам, с которыми она справиться не может. Результат – высокая концентрация токсических соединений в крови. Самый опасный – аммиак. Он действует на различные структуры клеток нервной системы и вызывает симптомы печеночной энцефалопатии.
Как правило, страдает общее состояние пациента и его сознание. При острой печеночной энцефалопатии на первом плане – оглушение, сопор. В тяжелых случаях речь идет об отсутствии сознания, его спутанности.
Хроническая форма при циррозе печени
Цирротическая трансформация клеток органа протекает длительно. Это не остро возникшее состояние. По этой причине печеночная энцефалопатия при циррозе печени протекает мягче. Динамика состояния более благоприятная.
Тяжелые формы расстройства сознания, ориентации во времени, пространстве и собственной личности встречаются только при реализации провоцирующих факторов.
Вызывать ухудшение портосистемного поражения ткани мозга может нарушение диеты, обострение инфекции, запор, прием алкоголя или других токсинов.
Вне обострения (усугубления течения) энцефалопатия проявляется нарушениями мнестических способностей: памяти, узнавания, практических или рабочих навыков.
Лечение печеночной энцефалопатии
Терапия печеночной энцефалопатии является сложной задачей, и начинать ее нужно с устранения причин этого состояния, лечения острой либо хронической печеночной недостаточности. В схему лечения печеночной энцефалопатии включают диетотерапию, очищение кишечника, снижение уровня азота, симптоматические мероприятия.
Следует снизить количество поступающего с пищей белка до 1г/кг/сут. (при условии переносимости такого рациона пациентом) на достаточно длительное время, так как у некоторых больных возврат к нормальному содержанию белка вызывает повторное появление клиники печеночной энцефалопатии. На время диеты назначаются препараты аминокислот, ограничивается содержание соли.
Для обеспечения эффективного выведения аммиака с калом необходимо достигнуть опорожнения кишечника не менее двух раз за сутки. С этой целью производятся регулярные очистительные клизмы, назначаются препараты лактулозы (их прием необходимо продолжить и на этапе амбулаторного лечения). Также улучшает утилизацию аммиака орнитин, сульфат цинка.
Антибактериальная терапия включает назначение препаратов широкого спектра действия, проявляющих активность преимущественно в просвете кишечника (неомицин, ванкомицин, метронидазол и др.). С седативной целью при печеночной энцефалопатии нежелательно назначать препараты бензодиазепинового ряда, предпочтение отдают галоперидолу.
Течение печеночной энцефалопатии может осложниться отеком головного мозга, кровотечениями, аспирационной пневмонией, панкреатитом; поэтому лечение пациентов на 3-4 стадии заболевания должно осуществляться в отделении реанимации.
Прогноз и профилактика печеночной энцефалопатии
Прогноз при печеночной энцефалопатии зависит от нескольких факторов, но в целом неблагоприятный. Выживаемость лучше в случаях, когда энцефалопатия развилась на фоне хронической печеночной недостаточности. При циррозе печени с печеночной энцефалопатией прогноз ухудшается при наличии желтухи, асцита, пониженного уровня белка в крови. При острой печеночной недостаточности прогноз хуже у детей до 10 лет и взрослых после 40 лет, на фоне вирусного гепатита, желтухи и гипопротеинемии. Летальность на 1-2 стадиях печеночной энцефалопатии 35%, на 3-4 стадии – 80%. Профилактика данной патологии заключается в отказе от алкоголя и неконтролируемого приема медикаментов, лечении заболеваний, которые приводят к развитию печеночной энцефалопатии.
Лечение и первая помощь при печеночной коме
Больных с печеночной комой в экстренном порядке госпитализируют в отделение реанимации и интенсивной терапии и начинают постоянные:
- ЭКГ-мониторинг (беспрерывный контроль за электрической деятельностью сердца);
- пульсоксиметрию – определение степени насыщения крови кислородом;
- контроль внутричерепного давления.
Лечение – интенсивная консервативная терапия. В ее основе лежат такие назначения, как:
- максимально быстрое выявление фактора, спровоцировавшего возникновение печеночной комы (желудочно-кишечное кровотечение, инфекционное поражение, отравление грибами, алкоголем или промышленными ядами и так далее) и его ликвидация;
- интубация трахеи и подключение к аппарату искусственной вентиляции легких (ИВЛ). Проводится в связи с тем, что при печеночной коме возникает и нарастает дыхательная недостаточность;
- глубокая седация – введение препаратов, которые поддерживают нейроны в «спокойном» состоянии. Для этого используют фентанил и пропофол;
- для восполнения нехватки глюкозы в крови и коррекции кислородного голодания нейронов головного мозга внутривенно капельно вводят раствор глюкозы;
- при кровотечении и изменении показателей свертывающей системы крови вводят свежезамороженную плазму внутривенно капельно;
- при снижении количества гемоглобина ниже 70 г/л выполняют переливание цельной крови;
- при снижении количества белков крови вводят внутривенно капельно белковые препараты;
- с целью предупреждения инфекционных осложнений (в том числе при искусственной вентиляции легких) применяют антибактериальные препараты;
- для снижения всасывания аммиака в кишечнике и токсической деструкции (повреждения) нейронов головного мозга вводят препараты лактулозы;
- для профилактики желудочно-кишечных кровотечений применяют препараты калия, ингибиторы протонной помпы.
Обратите внимание
Следует помнить, что при печеночной коме возможна стрессовая деструкция (разрушение) слизистой оболочки пищеварительного тракта, в том числе чреватая кровотечениями.
- для усиления ферментной активность в клетках печени, мышц и головного мозга привлекают препараты L-орнитин-L-аспартата;
- для облегчения опорожнения кишечника ставят обычные клизмы с раствором сульфата магния или сифонные клизмы;
- для усиления устойчивости печеночных клеток к токсическим веществам, а также для форсирования (ускорения) процессов регенерации (восстановления) вводят аргинина глутамат, препараты расторопши, тиотриазолин и другие;
- с целью дезинтоксикации проводят эстракорпоральную детоксикацию. Ее выполнят с помощью гемосорбции (забора крови из кровяного русла, очистки и возвращения ее в кровяное русло) или гемодиализа (очищения крови с помощью аппарата «искусственная почка»).
Если на протяжении нескольких часов существенно ухудшилась неврологическая симптоматика, следует заподозрить повышение внутричерепного давления. При этом проводят:
- искусственную вентиляцию легких (ИВЛ);
- седацию;
- нормализацию температуры тела;
- коррекцию электролитного и газового состава крови.
Если при применении этих методов не наблюдается должного или вообще никакого эффекта, проводят:
- гиперосмолярную терапию – для этого внутривенно капельно вводят маннитол, гипертоничий раствор натрия хлорида;
- гипервентиляцию (усиленное проветривание легких). Форсированная ИВЛ позволят снизить внутричерепное давление на 1-2 часа, за этот период времени предпринимают другие мероприятия;
- умеренное охлаждение тела больного.
В крайних случаях выполняют декомпрессивную краниотомию – оперативное вмешательство, во время которого проводят вскрытие черепной коробки с целью уменьшения внутричерепного давления.
Пациента, находящегося в печеночной коме, кормят посредством парентерального метода – внутривенного капельного введения питательных веществ, при этом калорийность должна быть сохранена, но количество белков уменьшено.
Единственный способ с высокой эффективностью в случае конечной стадии печеночной недостаточности и печеночной комы – это трансплантация (пересадка) печени.
Профилактика
Для предупреждения развития представленного заболевания необходимо выполнять следующие рекомендации:
Терапия основного заболевания, способствующего развитию печёночной энцефалопатии.
Исключить другие факторы, провоцирующие нарушение сознания.
Не ограничивать питание, так как для пациентов с гипотрофией очень важно насыщать организм необходимой дозировкой калорий в сутки.
Приём лактулозы. При её расщеплении в кишечнике и брожении она способствует изменению рН кала и утилизации азота кишечной флорой.
Приём Лацитол, который оказывает сходное с лактулозой действие, но имеет меньше побочных эффектов.
Фосфатные клизмы – эффективный метод очищения кишечника
Такие мероприятия крайне важны при остро образовавшейся перегрузке толстой кишки.
Печёночная энцефалопатия – это достаточно серьёзная патология, которая в случае отсутствия соответствующего лечения может привести к печёночной коме. Придерживаясь всех вышеописанных рекомендаций и советов, можно не только избежать этого недуга, но и улучшить своё состояние при постановке такого диагноза.
Редакция сайта
Коллектив авторов с высшим и средним медицинским образованием, имеющих многолетний опыт работы в практической медицине, узкопрофильные специалисты и врачи общей практики.
Печень и нервы
О наличии связи между печеночными нарушениями и психическими расстройствами было известно еще с древности. Согласно найденным записям, вавилонские медики (2000 лет до н.э.) называли печень «настроением» и «душой», а ее здравие считали источником экстрасенсорных способностей (предсказание, ясновидение). В древнекитайских манускриптах печень описывалась как вместилище крови и души. А всем известный Гиппократ (V–IV вв. до н.э.) рассказывал, как пациенты с больной печенью теряли рассудок и лаяли, словно собаки.
Особенно тяжело психические нарушения проявляются у больных с алкогольным циррозом, среди которых риск глубокой комы и летального исхода даже больше, чем при гепатите.
Поэтому наличие нейропсихических расстройств при длительном циррозе или гепатите, а также переход их в коматозное состояние — это давно известный факт. Но патофизиология наступления данного состояния и эффективность методов консервативной терапии до сих пор сопряжена с рядом вопросов.