Паратонзиллярный абсцесс (паратонзиллит) — лечение
Содержание:
- Паратонзиллит: клинические проявления
- Профилактика
- О заболевании
- Консервативное лечение
- Можно ли самому заметить признаки паратонзиллита?
- Формы заболевания
- Разновидности
- Осложнения
- Симптомы паратонзиллярного абсцесса
- Оперативное удаление паратонзиллярного абсцесса
- Профилактика паратонзиллита
- Стадии развития заболевания
- Профилактика
- Почему возникает флегмозная ангина, или паратонзиллярный абсцесс, у детей и взрослых?
- Паратонзиллит – основное лечение
- Причины и механизмы развития
- Лечение
Паратонзиллит: клинические проявления
При возникновении воспаления тканей около небной миндалины пациенту ставят диагноз паратонзиллит. Данное заболевание может являться осложнением при ангине или тонзиллите, когда патологические процессы происходят в самих миндалинах. Подобное воспаление мягких тканей при отсутствии должного лечения может привести к летальному исходу.
В международной классификации болезней МКБ-10 паратонзиллиту присвоен код J36. Клиническая картина развития проявляется в повышении температуры тела и выраженном интоксикационном синдроме. Анализ крови показывает увеличение содержания СОЭ, нейтрофелез и лейкоцитоз.
Профилактика
- В результате исследований было обнаружено, что выгоды от лечения ангины антибиотиками являются умеренными и что многие пациенты нуждаются в лечении для предотвращения возникновения гнойного тонзиллита. В результате канадского исследования было обнаружено, что 30% пациентов с острой болью в горле нуждаются в лечении антибиотиками.
- 50% снижение назначения антибиотиков детям не сопровождается увеличением числа госпитализаций с паратонзиллярным абсцессом.
- О применении антибиотиков при тонзиллите вы можете узнать здесь – Антибиотики при тонзиллите. Какие нужны и стоит ли их принимать.
О заболевании
Паратонзиллярным абсцессом называют гнойный процесс в околоминдаликовой клетчатке, в которой возникает сначала воспаление (паратонзиллит), а затем формируется полость, наполненная гноем. В большинстве случаев он развивается, как осложнение ангины и хронического тонзиллита и чаще локализуется с одной стороны. Это одно из самых распространенных инфекционно-воспалительных заболеваний глотки. Чаще всего встречается у людей с хроническим тонзиллитом и лиц с ослабленным иммунитетом.
При поздней диагностике или отсутствии адекватного лечения может повлечь за собой сепсис, инфекционно-токсический шок, гнойный медиастинит, кровотечение из сосудов шеи и другие опасные для жизни осложнения.
В зависимости от локализации процесса принято выделять следующие виды паратонзиллярного абсцесса: передний, задний, нижний, наружный — по отношению к нёбной миндалине. В 90% случаев наблюдается передне-верхнее расположение гнойника, что связано с затрудненным оттоком гноя с верхнего полюса миндалин.
Консервативное лечение
Это наиболее распространенный метод лечения заболевания. Его эффективность на практике доказана на начальных этапах развития паратонзиллита. Устанавливаемая дозировка препаратов для больного назначается в зависимости от тяжести воспаления. Ему назначаются:
- Антибиотики
- Жаропонижающее
- Местные антисептики
- Согревающие компрессы
- Антигистаминные средства
- Прогревание лампами Соллюкс
Также пациенту рекомендовано обильное питье и прием витаминных комплексов для восстановления сил и укрепления иммунной системы. Самолечение не только неэффективно в данном случае, но и опасно для здоровья. При сильном отеке может прекратиться подача воздуха в легкие, и больной просто задохнется.
Отзывы, рекомендации и методы лечения паратонзиллярного абсцесса:
https://youtube.com/watch?v=_2nuwTri-u8
Можно ли самому заметить признаки паратонзиллита?
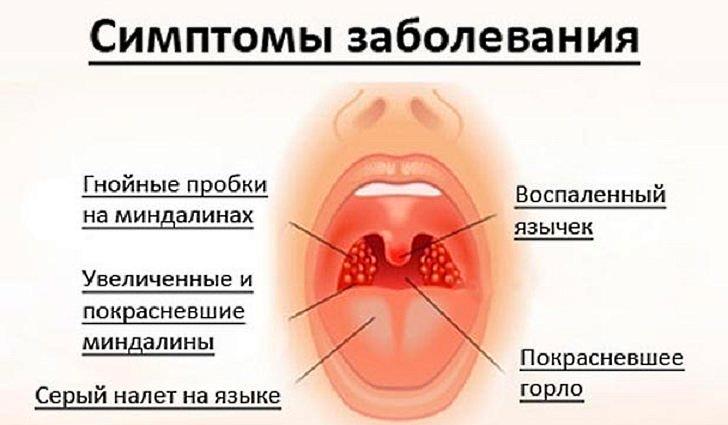
О том, что такое ангина, то есть воспаление нёбных миндалин глотки, или острый тонзиллит, большинство из нас имеет представление: боль в горле, озноб, температура. Примерно через пару дней состояние улучшается, и кажется, что ангина отступила.
Однако внезапно температура повышается, возникает односторонняя боль в горле, отдающая в ухо, а подчелюстные лимфатические узлы увеличиваются. За этой отечной стадией в зеве следует формирование гнойника.
Температура достигает 39-40°С, появляется дурной запах изо рта , гнусавость, усиливается боль. С ощущением кома в горле глотать становится все труднее. Да и спазм жевательных мышц (тризм) не позволяет полностью открыть рот.
Окружающие миндалину ткани приобретают ярко- красный цвет, а в месте воспаления образуется нарыв — паратонзиллярный абсцесс. Оправдывая свое название «ангина», что по- латински значит «сжимать, душить», запущенное воспаление миндалин может завершиться сужением дыхательных путей (стеноз гортани), распространением инфекции по мягким тканям шеи и развитием гнойного расплавления клетчатки (флегмона шеи), а также поражением грудной полости рядом с сердцем и легкими (медиастинит) или всего организма (сепсисом), включая летальный исход.
Формы заболевания
Паратонзиллярное пространство может быть поражено в разных областях. Локализация воспаления послужило основанием для следующей классификации абсцессов. Выделяют:
- передневерхний – скопления гноя находятся за передней дужкой и мягким небом в районе верхнего полюса миндалины (данная форма заболевания самая распространенная);
- наружный, или боковой, – гнойное содержимое находится за глоточной фасцией и капсулой миндалины;
- задний– гной образуется в районе задней дужки;
- нижний – инфильтрация нижнего отдела вызывает смещение небной дужки вниз.
Флегмонозная ангина может быть классифицирована и по форме отека.
- Отечный паратонзиллит – это отек мягких тканей неба, небных дужек, маленького язычка. Слизистая оболочка изменяет цвет на бледный или прозрачный. Эта форма заболевания редкая, встречается частотой 1:10.
- Инфильтративный абсцесс миндалин характеризуется наличием инфильтрата, вокруг которого развивается отек через 4–5 суток от начала болезни. Осмотр показывает несимметричную форму мягкого неба.
- Абсцедирующий перитонзиллярный абсцесс характеризуется тем, что вместо инфильтрата образуется углубление, заполненное гноем. По сути именно это и есть самый настоящий абсцесс. Слизистая оболочка сильно натянута с просвечивающимся под ней гноем, который перемещается при нажатии.
Разновидности

Некоторые симптомы паратонзиллита различаются при разных видах или формах заболеваниях. Выделяют несколько классификаций болезни:
- По форме и тяжести различают несколько видов паратонзиллита (их еще можно назвать стадиями заболевания, хотя не обязательно легкие формы переходят в тяжелые):
- Отечный паратонзиллит – редкая, но возможная форма болезни. Характеризуется эта форма паратонзиллита отечностью мягкого неба и небных дужек с одной стороны, увеличением в размерах маленького язычка, изменением цвета слизистой оболочки (обычно она бледнеет или становится прозрачной). Из-за большого отека присутствуют сложности с локализацией места воспаления.
- Инфильтративный паратонзиллит – форма заболевания, которая через три-пять дней при отсутствии лечения переходит в самую тяжелую гнойную форму – паратонзиллярный абсцесс. На этой стадии ткани, которые окружают миндалину, становятся ярко-красного цвета, а в месте воспаления (ниже, выше или сбоку от миндалины) появляется выбухание. При осмотре видно, что мягкое небо имеет несимметричную форму.
- Паратонзиллярный абсцесс – самая последняя стадия паратонзиллита. Место воспаления выделяется проявившимся гнойником или абсцессом. Внутри него видно светлый гной, а при нажатии инструментом наблюдается колебание содержимого гнойника.
- По локализации воспаления выделяют следующие виды паратонзиллита:
- передний паратонзиллит, его еще называют передне-верхним: инфекция распространяется от верхней части миндалины вверх; это самая частая локализация,
- задний паратонзиллит: отек наблюдается на задней небной дужке,
- нижний паратонзиллит: воспаляются ткани ниже миндалины, внешние признаки выражены не столь явно, но может болеть язык на воспаленной стороне,
- боковой или наружный паратонзиллит: воспаление наблюдается снаружи от миндалины, иногда наблюдаются отек и боль в шее на воспаленной стороне, а при развитии здесь паратонзиллярного абсцесса возможно наличие тризма мышц; это самая редкая локализация.
Осложнения
Флегмонозная ангина – серьёзный недуг и при неправильном лечении существует риск возникновения осложнений. Могут развиться:
- медиастинит – воспалительный процесс в области между грудиной и позвоночником – средостении;
- внутричерепные осложнения, например, менингит, абсцесс головного мозга;
- общий сепсис, т.е заражение крови болезнетворными микроорганизмами;
- тромбоз яремной вены;
- аррозивные кровотечения – различные поражения, разрушающие клеточную стенку кровеносных сосудов;
- окологлоточный абсцесс — ограниченный гнойный воспалительный процесс, затрагивающий клетчатку в данной области.
Симптомы паратонзиллярного абсцесса
В случае возникновения паратонзиллярного абсцесса симптомы очень похожи на проявления ангины. Первым тревожным признаком является сильная боль в горле. Тем не менее, при открытии рта мы видим опухшие горло с изменениями, похожими на язвочки.
Симптомы паратонзиллярного абсцесса чаще всего развиваются в следующей последовательности:
- температура тела резко повышается до 38–39 °C;
- трудности с глотанием;
- боль в горле, как правило, односторонняя (но не исключено двухстороннее развитие абсцесса);
- при глотании боль может отдавать в ухо, зубы или затылок с той стороны, с которой болит горло;
- боль резко усиливается при попытке открыть рот;
- полностью открыть рот невозможно из-за спазмов жевательных мышц;
- слабость, боль в мышцах;
- состояние больного при отсутствии лечения быстро ухудшается, наблюдаются признаки микробной интоксикации: головная боль,
- тошнота, головокружение, диарея;
- увеличение лимфатических узлов под нижней челюстью, на затылке.
Паратонзиллярный абсцесс, если его не лечить, может привести к очень серьезным последствиям — затрудненное дыхание, инфицирование соседних органов, пневмония. Поэтому, если вы увидите признаки, указывающие именно на абсцесс, вы должны срочно принять меры.
Оперативное удаление паратонзиллярного абсцесса
При отсутствии положительных результатов после использования консервативных методов врач назначает хирургическое лечение.
- отсасывание гноя – для этого проводят пункцию абсцесса, дренирование занимает 2–5 дней;
- вскрытие паратонзиллярного абсцесса – для этого в нем делают небольшой надрез.
Техника вскрытия не всегда дает положительные результаты, поскольку может не произойти отток гноя. Часто возникают осложнения в виде склеивания отверстия, что требует повторного вмешательства для расширения раны.
Радикальное лечение проводят путем двусторонней тонзиллэктомии. Такое вмешательство позволяет удалить очаги воспаления, которые стали причиной развития патологии.
Лечение после вскрытия основано на консервативной терапии, которую используют для лечения заболевания на ранней стадии. Дополнительно врач может назначить Интраконазол для профилактики грибковых осложнений. В качестве обезболивающего средства используют парацетамол внутривенно.
Время госпитализации – 3–14 дней, в зависимости от степени тяжести заболевания, наличия осложнений после операции.
Паратонзиллярный абсцесс – сложное заболевание, которое может стать причиной многих серьезных патологий. Поэтому лечение в домашних условиях неприемлемо, необходима госпитализация. Методы нетрадиционной медицины можно использовать только как поддерживающее и профилактическое средство, когда миндалины уже без гноя.
источник
Профилактика паратонзиллита
В первую очередь рекомендуется проводить мероприятия, направленные на укрепление иммунной системы. Должно быть местной и общее закаливание организма (со стороны горла). Регулярные занятия спортом также способны увеличить шансы на обхождения стороной этого заболевания. Необходимо регулярно принимать водные и воздушные процедуры.
С целью профилактики заболевания рекомендуется регулярно находиться на солнце, так как ультрафиолетовое облучение является отличной профилактикой. Рекомендуется отказаться от злоупотребления алкоголем и курения.
Своевременное лечение заболеваний носовой полости и носоглотки. Так, к примеру, хронический синусит – воспаление околоносовых пазух, без соответствующего лечения может перейти в паратонзиллит
Не менее важно своевременно лечить заболевания ротовой полости и горла
Проводить рациональное лечение ангины (прием антибиотиков курсом не меньше 7 дней, точное соблюдение указанной дозировки, а также ингаляции при ангине). Коррекция сахарного диабета и иммунодифицитных состояний – хронических заболеваний, которые сопровождаются увеличением уровня глюкозы в крови у человека. а видео в этой статье расскажет о проблеме заглоточного абсцесса.
https://youtube.com/watch?v=_2nuwTri-u8
Стадии развития заболевания
Симптомы болезни зависят от ее течения. Выделяют такие стадии развития заболевания.
- Покраснение кровеносных сосудов и развитие отечности.
При осмотре врач увидит, что ткани горла стали рыхлыми. Отечность может появляться как с одной стороны, так и с обеих. Если она односторонняя, то наблюдается смещение к язычку. Болезненные ощущения на этой стадии очень острые. Когда человек глотает, симптомы усиливаются. К тому же болезненные ощущения могут переходить и на ухо. Из-за них не выходит открыть полностью рот, так как появляются спазмы мышц для жевания. В ротовой полости накапливается слюна. Изо рта неприятно пахнет. Больному очень трудно говорить, а его голос начинает меняться. Боль в горле может стать такой сильной, что человек даже не может ровно держать голову, так как она постоянно наклоняется в ту сторону, где развиваются воспалительные процессы. Температура тела возрастает до фебрильных показателей.
Состояние пациента болезненное. Он чувствует вялость, слабость и прочие симптомы, которые указывают на общую интоксикацию организма. При анализе крови будет видна картина острой формы воспаления: ярко выражен лийкоцитоз, эозинофилия, увеличивается показатель СОЭ. При ЭКГ наблюдается сердечная недостаточность у некоторых пациентов. Увеличиваются лимфатические узлы под челюстью и на шее. При пальпации ощущается боль. Такая стадия длится примерно 3-4 суток.
- Формирование абсцесса.
Образуются гнойники, которые отличаются произвольной формой, а их цвет имеет желтоватый или белесый оттенок. Гнойник может самостоятельно прорваться. К примеру, такое происходит, когда человек кушает слишком грубую пищу. В противном случае врач должен его вскрыть. Когда гной удаляется, у пациента значительно улучшается самочувствие. Постепенно проходит боль, улучшается аппетит, сходит лихорадка.
- Парафарингеальный абсцесс.
Такая стадия развивается в том случае, если у больного не получилось убрать гнойные массы. В итоге, абсцесс прорывается, и гной попадает на клетчатку окологлоточного вида. Даже если это не произойдет, то инфекция все равно перейдет на эти ткани. Нагноения могут появляться на лимфатических узлах шеи, развивается сепсис и другие более тяжелые осложнения.
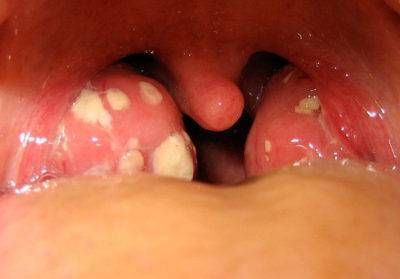
Вообще суть такого заболевания заключается в том, что клетчатка становится рыхлой и появляются нагноения возле миндалин. Вообще процесс развиваются следующим образом. Сначала у человека ангина, которая сопровождается острой формой тонзиллита. Это приводит к тому, что на миндалинах формируются рубцы. Они является препятствием к полноценному оттоку секрета с гнойными массами. Инфекция проникает в околоминдальную область. Клетчатка воспаляется. Просветы капилляров в этой области расширяются, так что они наполнены кровью. Появляется отечность слизистой оболочки.
Паратонзиллит встречается и у детей, и у взрослых. Не стоит самостоятельно заниматься лечением в домашних условиях, так как требуется квалифицированная медицинская помощь. Кстати обычный тонзиллит чаще всего встречается как раз только у детей.
Клиническая картина проявляется всего 3-8 суток до начала развития абсцесса. Постепенно состояние человека ухудшается. У него в горле чувствуется боль с одной стороны. Болезненные ощущения, когда он сглатывает, значительно усиливаются. Именно эти два симптома является основными. Потом абсцесс развиваются и появляются другие признаки. К примеру, болезненные ощущения чувствуются и на перитонзиллярной области. Причем они постоянные. Человек испытывает общее недомогание, появляется головная боль, лихорадка, проблемы со сном. Нарушается фонация, появляются боли в ушах, увеличиваются лимфатические узлы. Язык иногда отекает. Человек мучается от озноба. Температура тела повышается до 40 градусов. Иногда возникают спазмы мышц в ротовой полости. Изо рта идет неприятный запах. Небо и различны области миндалин краснеют и отекают. Причем отечность постоянно возрастает и закрывает собой миндалину, а язык вытесняет в другую сторону.
Болевые ощущения при паратонзиллярном абсцессе отличаются от болей при ангине. Они имеют более острый характер. Проявляются у пациента даже в спокойном состоянии. А малейшее движение усиливает их интенсивность. Переходит на ухо и зубы. Из-за этого пациент не может нормально открывать рот, старается не шевелить головой. Кушать очень сложно.

Профилактика
Самым первым правилом профилактики можно назвать укрепление иммунитета. Закаляйте ребенка и свой организм, особенно горло. Не запускайте и не откладывайте на потом лечение любого рода ротовых инфекций. Людям из группы риска рекомендуется больше времени проводить на солнце. Его ультрафиолетовые лучи являются отличной профилактикой.
Занимайтесь спортом, перейдите на правильное питание. Чтобы сохранить свое здоровье, откажитесь от курения и алкоголя. Регулярно посещайте стоматолога и старайтесь сразу лечить кариес. Необходимо следить и за здоровьем десен. Имеющиеся там бактерии и патогенные микроорганизмы могут стать причиной развития паратонзиллита.
Паратонзиллит — лечение, симптомы, диагностика, лекарства.

Паратонзиллит — воспаление горла, которое не знает возрастных ограничений. Патогенные микробы поражают нёбные миндалины, и дальнейшее распространение инфекции угрожает порой даже жизни
Поэтому так важно знать, как справиться с этим опасным ЛОР — заболеванием
Почему возникает флегмозная ангина, или паратонзиллярный абсцесс, у детей и взрослых?

Это – редкая болезнь. Но названий у нее много. Как только это воспаление ни называют: и флегмонозная ангина, паратонзиллярный абсцесс, и перитонзиллит, и острый паратонзиллит, и просто абсцесс миндалин.
Суть патологи заключается в остром воспалении, локализующимся в окружающих миндалины мягких тканях. На пораженном участке возникает гнойная полость – абсцесс.
В подавляющем большинстве случаев паратонзиллярный абсцесс бывает лево-или правосторонним, то есть поражает только одну гланду. Лишь иногда воспаление настолько сильное, что распространяется на обе стороны горла.
Флегмозной ангиной чаще всего заболевают молодые люди в возрасте 20-35 лет, с равной вероятность лица мужского и женского пола. После 40 лет данная патология практически не встречается.
Паратонзиллит – основное лечение
Лечение паратонзиллита начинают с выявления формы и локализации воспаления. При паратонзиллярном абсцессе пациенту обычно предлагают госпитализацию в стационар для вскрытия гнойника и проведения антибактериальной терапии.
- Если паратонзиллит выявлен в отечной или инфильтративной форме, когда острый процесс продолжается не более трех дней и нет данных за образования гнойника, врач назначает антибиотики и чаще всего в инъекциях. Используют Пенициллин, Олеандомицин, Эритромицин. Необходимо полоскание и санация горла антисептическими растворами. Таблетки с антигистаминным эффектом помогают снять отечность тканей. При повышении температуры используют жаропонижающие препараты, для обезболивания назначают анальгетики.
- До образования гнойника назначают и физиотерапевтические процедуры.
-
Если паратонзиллит перешел в абсцесс, то его необходимо вскрыть. Хирургическое вмешательство проводят под местным обезболиванием и затем в течение нескольких дней лечение продолжают промыванием дезинфицирующими растворами вскрытой полости.
Хирургическое лечение проводится по показаниям, чаще всего назначают абсцесстонзиллэктомию, то есть удаление гнойника вместе с миндалиной. Такое лечение проводится при выявлении следующих показаний:
- Боковом расположении абсцесса, когда затруднительно его вскрыть без осложнений.
- При отсутствии улучшения самочувствия больного после вскрытия абсцесса.
- Разлитом воспалении, когда отмечается вовлечение в патологический процесс тканей горла, шеи, грудной клетки.
- Повторных паратонзиллитах и неоднократных тяжело протекающих ангинах.
В стадию восстановления лечение необходимо продолжить при помощи физиопроцедур, средств, восстанавливающих работу иммунной системы.
Паратонзиллит опасен и из-за возможности развития серьезных осложнений, к их числу относят:
- Флегмону мягких тканей шеи. Проявляется это осложнение ухудшением общего самочувствия, повышением температуры до высоких цифр.
- Медиастинит – воспаление пространства в отделах грудной клетки, соприкасающихся с легкими и сердцем.
- Сепсис возникает, когда инфекция проникает в общий кровоток.
- Сильная отечность может охватывать все ткани гортани, что приводит к ее стенозу и ухудшению дыхания вплоть до удушья.
Отсутствие лечения и распространение инфекции на обширном участке не редко приводит к смертельному исходу. Вылеченный паратонзиллит при сопутствующих условиях может развиться вновь. Чтобы этого не допустить необходимо закаляться, всегда лечить хронические очаги инфекции и принимать на протяжении восстановительного периода иммуномодуляторы и витаминные комплексы.
Причины и механизмы развития
Паратонзиллит никогда не возникает на фоне полного здоровья. Обязательным условием для его развития является проникновение вирулентных (болезнетворных) микроорганизмов в паратонзиллярное пространство из различных гнойных очагов. Чаще всего этот процесс сопровождает течение ангины или хронического тонзиллита.
В последнем случае распространению инфекции способствует наличие крипт, глубоко пронизывающих ткань миндалины и рубцовых сращений (в результате повторного воспаления), которые затрудняют их дренаж. В таких условиях при снижении иммунной защиты происходит быстрое размножение патогенных бактерий. Кроме того, при хроническом тонзиллите могут поражаться слизистые железы, расположенные в зоне верхней части миндалины. При накоплении в них микробов они быстро обсеменяют окружающие ткани, включая паратонзиллярную клетчатку.
Иногда паратонзиллит диагностируется у лиц с отсутствием небных миндалин (после тонзилэктомии). Это возможно при наличии добавочной дольки в надминдаликовом пространстве, которая часто остается незамеченной во время операции и в дальнейшем создает условия для формирования абсцесса.
Существуют также другие причины и пути проникновения инфекции в клетчатку вокруг миндалин.
- Заболевание может быть связано с кариозным процессом зубов нижней челюсти и воспалением надкостницы ее альвеолярного отростка.
- В редких случаях инфекция проникает в паратонзиллярную клетчатку из полости среднего уха или распространяется с током крови из других возможных патологических очагов.
В качестве возбудителей болезни могут выступать различные микроорганизмы. Чаще всего гнойное воспаление в этой области вызывают:
Также в патологическом процессе могут участвовать условно-патогенные микроорганизмы, которые активизируются при снижении иммунитета и действии неблагоприятных факторов.
При паратонзиллите воспалительные изменения в околоминдаликовой клетчатке могут быть на разной стадии развития. В связи с этим принято выделять три клинические формы:
Из них первые две выявляются редко, на долю последней приходится около 80-85 % случаев. Но, по сути, все они являются стадиями одного процесса.
Если заболеванию предшествует патология миндалин, то первые жалобы появляются у человека по истечении нескольких дней после стихания воспаления.
Основными симптомами болезни являются:
- интенсивная односторонняя (в 10 % случаев двухсторонняя) боль в горле, усиливающаяся при глотании и отдающая в ухо и зубы;
- ухудшение общего состояние – повышение температуры тела до фебрильных цифр, головная боль, слабость, недомогание;
- обильное слюноотделение (из-за боли пациент не сглатывает слюну и она вытекает из угла рта);
- резкий и неприятный запах изо рта;
- невнятная речь;
- невозможность полностью открыть рот (судорожное сокращение жевательной мускулатуры, которое свидетельствует о созревании абсцесса);
- боль при повороте шеи и головы (поражение шейных мышц и глотки);
- нарушение глотания (поперхивание при попытке проглотить жидкую пищу).
По мере прогрессирования заболевания усиливается интоксикация и боль в горле, нарушается сон. Больной занимает вынужденное положение, пытаясь хоть немного облегчить свое состояние (полусидя с наклоненной вниз и в сторону головой или лежа на боку). Из-за мучительной боли он голодает.
Если абсцесс вскрывается самостоятельно (на 4-6 сутки), то общее состояние может улучшаться. Но в связи с глубоким залеганием очага гной не всегда выходит наружу, а может распространяться в клетчаточные пространства шеи. При затяжном течении прорыв гноя может наступать только через 14 и более дней от начала болезни.
Лечение
Из антибактериальных средств обычно используют защищенные или незащищенные препараты пенициллиновой группы. Иногда назначают цефалоспорины второго или третьего поколения, или макролиды.
Вскрытие паратонзиллярного абсцесса делают двумя способами:
- при помощи иглы, через которую отсасывают гной;
- методом «тупого» и «острого» вскрытия при помощи носового корнцанга или скальпеля, под местной анестезией.
После операции снова назначают антибиотики, обезболивающее и антигистаминные средства.
В подавляющем большинстве случаев после удаления всего гноя самочувствие пациента становится лучше, наступает полное выздоровление.
Лечение паратонзиллярного абсцесса у ребенка проводят точно так же.