Паратирин или паратгормон: что это такое, норма у женщин и мужчин, причины повышения и понижения уровня важного регулятора паращитовидной железы
Содержание:
- Знакомьтесь: паратирин
- Из-за чего паратиреоидный гормон понижен?
- Медикаментозное лечение
- Гормоны кальциевого обмена
- Как нормализовать
- Паратгормон – что это такое?
- В каких пределах определяются нормы содержания гормона?
- Причины и механизмы нарушений во время сбоев выработки паратгормона
- Анализ крови на паратгормон
- Когда необходимо проводить обследование паращитовидных желез
- Показания к анализу
- Немного истории
- Что может влиять на результат?
Знакомьтесь: паратирин
Для здоровья каждого из нас огромное значение имеет правильный гормональный фон, под которым понимается вся совокупность гормонов в организме и их взаимодействие в обеспечении его роста и развития, а также поддержания в здоровом состоянии. Гормоны – это биологически активные вещества, которые синтезируются в железах внутренней секреции и, производясь в нужном количестве, оказывают значительное влияние на многие факторы, обеспечивающие стабильную работу органов и тканей. Паратирин – гормон, несущий в организме очень важную нагрузку: он обеспечивает кальциево-фосфорный обмен. Оба химических элемента важны в жизни каждого человека. Кальций – это химический элемент, обеспечивающий работу опорно-двигательного аппарата.
Кальций является важной составляющей хрящевой и костной ткани; ионы кальция входят в состав клеточных мембран. Кальций – это не только здоровые кости, но и стабильная работа нервной системы и кровь, которая хорошо свертывается
Фосфор же – это основной элемент фосфолипидов – ферментов, из которых состоит клеточная мембрана. Он, как и кальций, входит в состав костной ткани, контролирует биохимические процессы в организме и способствует усвоению глюкозы кишечником. Оба химических элемента, действуя в организме, в идеале составляют баланс, который сохраняется благодаря ПТГ.
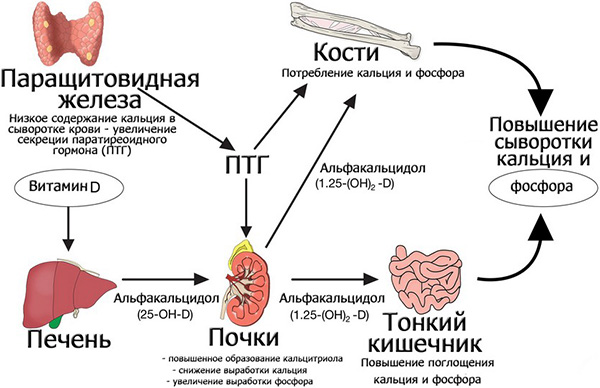
Паратгормон вырабатывается в околощитовидных (паращитовидных) железах – эпителиальных тельцах. Будучи биологически активным веществом, паратгормон активно влияет на:
- Работу опорно-двигательного аппарата;
- Деятельность почек;
- Либидо у женщин и мужчин, потенцию у мужчин;
- Состав кровяной сыворотки;
- Здоровье кожи;
- Усваивание кишечником углеводов.
Основные функции паратгормона так или иначе связаны с кальцием и кальциево-фосфорным обменом. Так, например, паратгормон увеличивает концентрацию фосфора в моче и, наоборот, препятствует слишком сильному выведению кальция из организма (тем же путем). Если в организме образуется слишком много кальция, паратгормон отвечает за откладывание его в костях. Если в организме, наоборот, наблюдается недостаток кальция, то ПТГ “распоряжается”, чтобы кальций из костей поступал в кровь.
так или иначе связаны с кальцием и кальциево-фосфорным обменом. Так, например, паратгормон увеличивает концентрацию фосфора в моче и, наоборот, препятствует слишком сильному выведению кальция из организма (тем же путем). Если в организме образуется слишком много кальция, паратгормон отвечает за откладывание его в костях. Если в организме, наоборот, наблюдается недостаток кальция, то ПТГ “распоряжается”, чтобы кальций из костей поступал в кровь.
ПТГ важен своей связью не только с кальцием и фосфором, но и другими необходимыми организму веществами – микроэлементами и витаминами: в первую очередь с магнием и витамином D.
Паратгормон связан с концентрацией кальция в организме по принципу обратной связи: чем больше в организме кальция, тем меньше вырабатывается ПТГ. Наоборот: меньше кальция – больше производится ПТГ, который начинает свою работу по высвобождению кальция из костей, задержанию этого микроэлемента почками и усилению всасывания его из кишечника. Как только уровень концентрации кальция в организме доходит до нормы, активизация паратгормона уменьшается, ведь его цель временно достигнута: кальция в организме достаточно, баланс между кальцием и фосфором достигнут.
Секреция паратгормона, исходя из наличия или отсутствия кальциево-фосфорного баланса, может быть базальной или пульсовой. Базальная выработка гормона происходит в сравнительно медленном темпе: она действует в том случае, если в организме хватает кальция. Если же между соотношением кальция и фосфора не достигнут баланс, ПТГ начинает работать в пульсовом режиме: паратирин выбрасывается в кровь резко и многократно, как бы пульсирует (отсюда и название). Как только уровень кальция в организме отрегулирован, производство паратгормона вновь становится базальным.
Из-за чего паратиреоидный гормон понижен?
Если паратиреоидный гормон понижен, то диагностируют гипопаратиреоз. Он бывает первичным и вторичным.
Первичная форма развивается при патологическом процессе железистой ткани желёз, расположённых возле щитовидки.
В этом случае заболевание бывает:
- Врождённым. Оно провоцируется отсутствием или недостаточным развитием околощитовидных желёз.
- Послеоперационным. Если удаление образований в щитовидке закончилось повреждением кровеносных сосудов, которые питают паращитовидные желёзы.
- Посттравматическим. Отклонение развивается, если организм попал под влияние ионизирующего излучения, при инфекционных болезнях, после травм области паращитовидных желёз, которые привели к кровоизлиянию или воспалению.
- Аутоиммунным. Аутоиммунный гипопаратиреоз развивается, если вследствие сбоя в иммунной системе вырабатываются антитела к паренхиме околощитовидных желёз. Это делает выработку ПТГ в нормальном количестве невозможной. Патология обычно сочетается с грибком слизистых и кожи или с надпочечниковой недостаточностью. Для ограничения атаки аутоантител используют альфа фетопротеин. Проблему может вызвать также тиреоидит аутоиммунного происхождения. Для тиреоидита характерно хроническое течение воспаления щитовидной железы.
- Идиопатическим. Это генетическая патология, причины которой не выяснены.
Медикаментозное лечение
При выявленной «мягкой» формы заболевания, о чем говорит незначительное повышение уровня паратгормона и легкая гиперкальциемия (менее 3 ммоль/л), можно попробовать лечение повышенного паратгормона с помощью лекарств.
Средств, способных остановить работу паращитовидных желез, пока не придумали, поэтому лечебные мероприятия направляют на уменьшение кальциемии, защиту почек от камней и нормализацию артериального давления.
Для снижения повышенного уровня кальция:
- Рекомендуют много пить, не менее 2 литров в сутки. Допускается использование мочегонных препаратов.
- Дают массивные внутривенные вливания 0,89% раствора хлорида натрия (до 6 литров) с использованием мочегонных средств.
- Восполняют дефицит магния после уточнения его уровня лабораторно.
- Применяют специфический препарат митрамицин, он вводится внутривенно с постепенным снижением дозы.
- Используют антагонист паратгормона – кальцитонин. Его также вводят внутривенно, в сочетании с гормонами глюкокортикоидами.
- Дают перорально препараты фосфора, до 1-1,5 граммов минерала в сутки.
Женщинам, у которых выявлена легкая или бессимптомная форма заболевания, можно применять другой подход, заместительную терапию. Им назначают эстрогены и препараты витамина D, естественным образом приводя в норму состояние костной ткани, уровень в крови кальция и фосфора. Но такой подход чреват рисками развития отдельных форм рака.
Гормоны кальциевого обмена

За обмен кальция и фосфатов в организме отвечают три гормона – кальцитриол, кальцитонин и паратиреоидный гормон.
Синтез
Образующийся в коже под действием ультрафиолета и поступающие с пищей холекальциферол (витамин D3) и эргокальциферол (витамин D2) гидроксилируются в гепатоцитах по С25 и в эпителии проксимальных канальцев почек по С1. В результате формируется 1,25-диоксихолекальциферол (кальцитриол).
Активность 1α-гидроксилазы обнаружена во многих клетках и значение этого заключается в активации 25-оксихолекальциферола для собственных нужд клетки (аутокринное и паракринное действие).
Регуляция синтеза и секреции
Активируют: Гипокальциемия повышает гидроксилирование витамина D по С1 в почках через увеличение секреции паратгормона, стимулирующего этот процесс.
Уменьшают: Избыток кальцитриола подавляет гидроксилирование по С1 в почках.
Мишени и эффекты
См также биохимические функции витамина D.
Рецепторы к кальцитриолу обнаружены практически во всех тканях. Эффекты гормона могут быть геномные и негеномные, эндокринные и паракринные.
1. Геномный эффект кальцитриола заключается в регуляции концентрации кальция и фосфора в крови:
- в кишечнике индуцирует синтез белков, отвечающих за всасывание кальция и фосфатов,
- в почечных канальцах повышает синтез белков-каналов для реабсорбции ионов кальция и фосфатов,
- в костной ткани усиливает активность остеобластов и остеокластов.
2. Посредством негеномных паракринных механизмов гормон регулирует количество ионов Ca2+ в клетке
- способствует минерализации кости остеобластами,
- влияет на активность иммунных клеток, модулируя их иммунные реакции,
- участвует в проведении нервного возбуждения,
- поддерживает тонус сердечной и скелетной мускулатуры,
- влияет на пролиферацию клеток.
3. Также действие кальцитриола сопровождается подавлением секреции паратиреоидного гормона.
Костная ткань
- при высоком уровне гормона активируются остеокласты и происходит деструкция костной ткани,
- при низких концентрациях активируется перестройка кости и остеогенез.
Почки
- увеличивается реабсорбция кальция и магния,
- уменьшается реабсорбция фосфатов, аминокислот, карбонатов, натрия, хлоридов, сульфатов.
- также гормон стимулирует образование кальцитриола (гидроксилирование по С1).
Гиперфункция
Первичный гиперпаратиреоз возникает при аденоме желез. Нарастающая гиперкальциемия вызывает повреждение почек, мочекаменную болезнь.
https://www.youtube.com/watch?v=EC5VCkb2hDo\u0026list=PL3cm_ONDgotgKR4qtX0nZbfYHgot1i9Jn
Вторичный гиперпаратиреоз является результатом почечной недостаточности, при которой происходит нарушение образования кальцитриола, снижение концентрации кальция в крови и компенсаторное возрастание синтеза паратиреоидного гормона.
Как нормализовать
Коррекция гормонального фона производится консервативными или хирургическими методами. Как понизить паратгормон, если его избыточность незначительная. Обычно в подобных случаях применяется консервативный подход посредством приема лекарств, щадящего питания и обильного питья.
Основной целью терапии выступает снижение кальция, для чего проводят диурез, при котором капельно вводится Фуросемид и хлорид натрия в течение 3 ч. Затем назначается Комплексон, который вводят больному на протяжении 6 ч по 50 мг/кг веса. Для стабилизации нормализовавшегося кальция в костях назначается Кальцитрин. Состояние паращитовидных желез нормализуется в течение нескольких месяцев или лет. Весь контрольный период пациента наблюдает врач, регулярно исследуется кровь на кальций. Если он все равно остается на критическом уровне, несмотря на терапию, то проводится хирургическое удаление паращитовидных желез.
Врачи более компетентны в вопросе, как понизить повышенный паратгормон в крови, потому самолечением заниматься недопустимо. Иногда снизить паратгормон без операции не удается, тогда специалисты прибегают к удалению желез, продуцирующих ПТГ. Обычно полностью удаляется три железы, а четвертая – лишь частично. Часть органа оставляют для достаточного снабжения организма паратгормоном. При этом вероятность рецидива после такого вмешательства остается минимальной и составляет всего 5%.
Паратгормон – что это такое?
Паратгормон – гормон паращитовидных желез (правильнее говорить «околощитовидных желез», но к термину «паращитовидные железы» уже многие пациенты очень привыкли, хоть он и не совсем верен с точки зрения словообразования).
Выработка паратгормона производится клетками паращитовидной железы в ответ на снижение уровня ионизированного кальция в крови. На поверхности клеток паращитовидных желез находятся особые рецепторы, которые способны оценивать концентрацию ионизированного кальция в крови и в соответствии с его уровнем вырабатывать паратгормон в больших или меньших количествах.
Очень часто термин «паратгормон» (гормон паращитовидных желез – от parathyroid hormone) пишут неверно, поскольку на слух неспециалисту бывает сложно уловить все особенности верного написания. Нередко в интернете можно встретиться такие термины, как «парат гормон», «парад гормон» и даже «парад гормонов». Правильный термин, конечно, один – паратгормон (пишется слитно и без дефиса).
Паратгормон – это полипептидный гормон (т.е. состоящий из аминокислот). В молекуле паратгормона – 84 аминокислотных остатка. В настоящее время структура паратгормона полностью расшифрована учеными. Было выяснено, что в молекуле паратгормона за биологическую активность отвечают первые 34 аминокислотных остатка, а остальные – отвечают за связывание гормона с рецепторами и стабильность молекулы в целом.
Основное действие паратгормона направлено на повышение уровня ионизированного кальция в крови. Реализуется это действие через три различных эффекта.
Во-первых, паратгормон усиливает активацию витамина Д в почках, что приводит к образованию из витамина Д важного гормоноподобного вещества – кальцитриола. Кальцитриол стимулирует всасывание кальция в кишечнике, что приводит к усиленному поступлению кальция из пищи в кровь
Обязательным условием для реализации данного эффекта паратгормона является наличие достаточного количества витамина Д в организме. Без достаточного поступления витамина Д в кровь паратгормон усилить всасывание кальция в кишечнике не способен.
Во-вторых, паратгормон усиливает обратное всасывание ионов кальция из первичной мочи. Этот эффект реализуется на уровне почечных канальцев.
В-третьих, паратгормон усиливает активность остеокластов – клеток, разрушающих костную ткань. Остеокласты, как бульдозеры или экскаваторы, начинают активно разрушать костные балки и выбрасывать образующийся при этом кальций в кровь. В результате концентрация кальция в крови растет, однако при этом снижается прочность костной ткани, что повышает вероятность возникновения переломов.
Паратгормон – это весьма интересный гормон, поскольку действие паратгормона на кость напрямую зависит от режима его выработки. Все, что мы говорили выше о негативном влиянии паратгормона на костную ткань, справедливо лишь для случаев, когда паратгормон повышен постоянно и непрерывно. Вместе с тем, периодическое и кратковременное поступление паратгормона в кровь оказывает на костную ткань положительный эффект, приводя к усилению образованию костных балок и укреплению кости. Сейчас этот эффект используется в лечении остеопороза – синтезирован даже лекарственный аналог паратгормона (терипаратид), периодическое введение которого в организм позволяет повысить прочность костной ткани и снизить вероятность переломов.
В каких пределах определяются нормы содержания гормона?
Опытным путем специалисты вывели точные маркеры, которые отображают норму содержания гормона в организме. Уровень содержания паратиреоидного гормона в крови человека зависит от нескольких факторов, основные из которых — это возрастная категория и половая принадлежность исследуемого. Это касается взрослых людей, у детей эти нормы несколько отличаются и диагностика проводится с использованием других маркеров.
Для мужчин нормативными значениями паратгормона являются:
- от двенадцати до девяносто пяти пг/мл (до 20 – 22 л.);
- от девяти с половиной до семидесяти пяти пг/мл (от 23 лет до 70);
- от четырех целых семи десятых до ста семнадцати пг/мл (более 71 года).
Норма паратиреоидного гормона у женщин является идентичной содержания данного гормона у мужчин, однако при беременности содержание паратгормона колеблется от девяти с половиной до семидесяти пяти пг/мл. Как восстановить функцию щитовидной железы?
Врач эндокринолог рекомендует!
В короткие сроки и главное эффективно вылечить щитовидную железу поможет «Монастырский чай». Это средство содержит в своем составе только натуральные компоненты, которые комплексно воздействуют на очаг болезни, прекрасно снимают воспаление и нормализуют выработку жизненно необходимых гормонов. Вследствие чего все обменные процессы в организме будут работать правильно. Благодаря уникальному составу «Монастырского чая» он полностью безопасен для здоровья и очень приятен на вкус.
Мнение врачей »
Причины и механизмы нарушений во время сбоев выработки паратгормона
При нарушениях содержания степени паратгормона могут возникнуть две дисфункции: гиперпаратиреоз (излишний уровень гормона) и гипопаратиреоз (его недостача).
Гипопаратиреоз
Основными причинами появления гипопаратиреоза медики называют следующие:
- на фоне общего поражения паращитовидных желез;
- вследствие поражения шейной области метастазами;
- в случае хирургического вмешательства в шейные органы (либо в щитовидные железы), что сопровождается повреждением самих паращитовидных желез;
- на фоне аутоиммунных (или же систематических) заболеваний – таких, как, к примеру, амилоидоз или гемохроматоз (другое название бронзовый диабет);
- радиационное воздействие на щитовидные железы и эндокринную систему в целом.
Так как в данном случае наблюдается повышение выработки гормона, прилагаются все усилия для того, чтобы снизить это количество.
Гиперпаратиреоз
Основные причины возникновения гиперпаратиреоза:
- возникновение аденомы (доброкачественной опухоли) паращитовидных желез – к слову, данная причина является наиболее встречаемой при отклонении;
- образование карциномы (злокачественная опухоль);
- длительный сниженный уровень содержания кальция в крови, а также повышенный уровень фосфатов – как следствие – хроническая почечная недостаточность;
- развитие доброкачественной опухоли паращитовидных желез – данный процесс является следствием запущенного положения первых двух (перечисленных выше);
- возникновение псевдогиперпаратиреоза – паратгормоны вырабатываются опухолями, которые возникают не из клеток паращитовидных желез.
При такой дисфункции назначается лечение, направленное на увеличение выработки гормона. Как правильно сдать кровь на гормоны щитовидной железы?
Для определения содержания гормона проводится анализ крови
О том, как проявляются расстройства связанные с нарушениями выработки паратгормона можно узнать на видео:
Анализ крови на паратгормон
Анализ на паратгормон является одним из наиболее важных в перечне обследований, назначаемых при подозрении на нарушения обмена кальция, в том числе и при развитии остеопороза. Кровь на паратгормон обычно сдают одновременно с анализом на ионизированный кальций, фосфор, кальцитонин, поскольку такой блок исследований дает возможность врачу-эндокринологу наиболее полно оценивать состояние обмена. Очень желательно также выполнить сразу и денситометрию – исследование плотности костной ткани, которое показывает вероятность развития переломов костей.
Паратгормон – анализ, качество выполнения которого очень различается между различными лабораториями. В настоящее время наиболее распространенными методами выполнения анализа крови на паратгормон являются иммуноферментный (так называемый метод 2-го поколения) и иммунохемилюминесцентный (метод 3-го поколения).
Большинство лабораторий проводит анализ паратгормона с использованием метода 2-го поколения, поскольку оборудование и реагенты для иммуноферментного анализа (ИФА) стоят недорого – можно использовать даже реагенты отечественного производства. Вместе с тем, использование метода ИФА приводит к снижению точности анализа паратгормона в крови и возрастанию погрешности.
Специализированная лаборатория Северо-Западного центра эндокринологии использует для выполнения анализа на паратгормон автоматический иммунохемилюминесцентный анализатор 3-го поколения DiaSorin Liaison XL (Италия)
– аппарат с исключительно высокой точностью анализа. В работе эндокринологов нашего центра точность такого исследования, как анализ крови на паратгормон, является основной диагностики, поэтому к вопросам качества исследования мы подходим очень серьезно. Специализированная лаборатория центра НИКОГДА не выполняет анализ паратгормона методом 2-го поколения и НИКОГДА не использует ни отечественных, ни китайских реагентов – только реагенты итальянского производства компании DiaSorin.
Если Вы решаете, где сдать паратгормон, и не уверены, какие анализы при этом стоит сдать дополнительно – проведите следующий анализ крови: паратгормон и кальций (очень желательно — ионизированный), фосфор, кальцитонин. Если Вы сдадите еще и суточную мочу на кальций – будет просто замечательно, любой эндокринолог оценит Вашу начитанность в вопросах сдачи анализов.
В лаборатории центра эндокринологии анализ на ионизированный кальций проводится с использованием автоматического биохимического анализатора Olympus AU-680 (Япония) – высокопроизводительного автомата высокой точности, способного проводить в час до 680 биохимических тестов! В сочетании с высокой точностью анализов на паратгормон и кальцитонин, точный анализ на кальций обеспечит оптимальные результаты диагностики.
Когда необходимо проводить обследование паращитовидных желез
Железы нужно обследовать тогда, когда есть повод подозревать недостаточную выработку ПТГ. Уровень ПТГ проверяют в следующих случаях:
- Когда у человека часто ломаются кости.
- Остеопороз.
- Падает уровень кальция в крови.
- Склеротические процессы в позвоночнике.
- Проблемы при мочеиспускании.
- Неправильная работа паращитовидных желез.
- Камни в мочевом пузыре.
Как происходит обследование
Для того чтобы узнать количество гормона ПТГ в крови, у пациента берут анализ крови из вены. С утра пациенту ничего нельзя есть, ему 3 дня до обследования нельзя делать физические нагрузки, принимать алкоголь. В тот день, когда будет проходить обследование, больной должен отказаться от курения. Так же следует помнить, что за час до проводимого исследования пациент должен находиться в спокойном состоянии
Это важное обследование, поэтому к нему необходимо тщательно подготовиться, учитывая все рекомендации лечащего врача
У мужчин и женщин свои нормы и показатели parathyroid hormone
Нормы у мужчин колеблются в зависимости от возраста:
- до 22 лет — от 12 до 95 пг/млот;
- до 70 лет — от 9.5 до 75 пг/мл;
- от 72 лет — 4.7 до 117 пг/мл.
Нормы для женщин:
- до 22 лет — от 12 до 95 пг/млот;
- до 70 лет — от 9.5 до 75 пг/мл;
- от 71 года — 4.7 до 117 пг/мл3.
У беременных женщин эти нормы искажены.Когда проводится анализ, учитываются все возрастные и половые особенности человека, у которого появились симптомы нарушения выработки гормона. Как понизить паратгормон?
Как корректировать parathyroid hormone
Если в организме пациента недостаточно этого гормона, то ему назначают заместительную терапию на несколько месяцев или на всю жизнь. Это зависит от того, почему снизился уровень этого гормона в организме. Если в организме не хватает parathyroid hormone, то проводится хирургическая операция. Это необходимо для того чтобы достигнуть нормы гормона в организме человека. Бывают ситуации, когда в результате исследований выявлены признаки рака щитовидной железы, в таких случаях железа полностью удаляется и назначается гормональная терапия на всю жизнь.
Для нормальной выработки паратгормона необходимо вести здоровый образ жизни
Если анализ оказал, что в организме человека наблюдается избыток parathyroid hormone, то хирургическая операция является единственным выходом. Это необходимо для того, чтобы регулировать количество вырабатываемого гормона. Обычно эта операция переносится пациентом хорошо, без осложнений. Пациент после реабилитационного периода ведет обычный привычный для него образ жизни. Если пациенту пожизненно назначается заместительная гормонотерапия, он не чувствует недостатка parathyroid hormone в организме, он периодически проходит анализ на его содержание и следит, не появляются ли симптомы заболевания.
Врач эндокринолог рекомендует!
В короткие сроки и главное эффективно вылечить щитовидную железу поможет «Монастырский чай». Это средство содержит в своем составе только натуральные компоненты, которые комплексно воздействуют на очаг болезни, прекрасно снимают воспаление и нормализуют выработку жизненно необходимых гормонов. Вследствие чего все обменные процессы в организме будут работать правильно. Благодаря уникальному составу «Монастырского чая» он полностью безопасен для здоровья и очень приятен на вкус.
Мнение врачей »
Показания к анализу
Кальций и ПТГ имеют особую связь на биологическом уровне, за счет чего они не просто дополняют друг друга, но и контролируют. Уровень данного вещества очень зависим от точного количества кальция, если он понижается, то паращитовидные железы начинают активнее работать, начиная быстро продуцировать паратгормон.
ПТГ должен поддерживать в крови нормальную концентрацию катионов кальция. Если паращитовидные железы не будут вырабатывать достаточное количество гормона, то это приведет к определенным последствиям.
Перед рассмотрением видимых причин к сдаче анализов, целесообразно будет разобраться в общих функциях, за выполнение которых отвечают железы:
- Под влиянием вырабатываемого вещества, в почках начинает активизироваться витамин D. Впоследствии он трансформируется в определенное гормональное вещество. То, в свою очередь, оказывает стимулирующий эффект на кишечник, через стенки которого в кровь всасывается кальций из продуктов питания. Для того, чтобы эти действия успешно осуществлялись, в организме не должно быть нехватки витамина Д, это основное правило.
- Паратгормон имеет свойство впитывать кальций из первичной мочи. Этот процесс происходит в почечных канальцах. Это уменьшает потери полезного вещества с мочой. Также увеличивается и выведение фосфора.
- Если организм испытывает острый дефицит кальция, ПТГ начинает извлекать данное вещество из тканей костного скелета и перемещать его в кровеносную систему. Этим самым гормон начинает негативно влиять на костную ткань, что приводит к ее хрупкости. ПТГ негативно влияет на коллаген, угнетает минеральную среду.
При подозрениях на патологию необходимо провести соответствующий анализ, который поможет определить характер проблемы.
Нужно обратить внимание на следующие причины для того, чтобы проводить последующие исследования:

- постоянное чувство жажды;
- частое мочеиспускание;
- эффект мышечной слабости, которая порождает неуверенность в собственных силах;
- при интенсивных и умеренных движениях в мышцах появляются болезненные ощущения, что впоследствии приводит к развитию заболевания «утиная походка»;
- здоровые зубы начинают шататься, что может привести к их выпадению;
- в почках могут образовываться камни;
- скелет может начать деформироваться, кости становятся ломкими;
- не контролированное подергивания конечностями, вследствие мышечных судорог;
- спазмы кишечника, трахеи, бронхов;
- периодические появления сильного жара или озноба;
- болезненные ощущения в области сердечной мышцы;
- тахикардия периодического характера;
- состояние общей подавленности, приступы депрессии;
- ухудшение работы памяти;
- плохой сон;
- повышение или снижение уровень кальция;
- подозрения на опухоль в области желез, отвечающих за выработку ПТГ.
Чтобы определить наличие патологии, анализы необходимо сдавать натощак утром. Кровь берется непосредственно с вены. За несколько суток до процедуры сдачи анализов нужно воздержаться от тяжелых нагрузок и приема алкогольных напитков. Перед процедурой нужно 30 минут посидеть спокойно и почти не двигаться.
Немного истории
Есть интересные исторические факты, связанные с этим гормоном. Известно, что паращитовидные железы были открыты исследователем в области медицины Сендстемом. В конце 19 века он опубликовал свои работы, но они не были замечены общественностью. После этого эти железы были открытый другим ученым Глеем, он написал работу о значение этих желез. В своих трудах он подробно изложил все результаты многолетних исследований, однако его работа так же не стала замеченной.
Когда прошло немало времени, два исследователя Дженералли и Вассал снова занялись исследованием этого органа. Они доказали, что удалив этот орган, у человека могут начаться эпилептические припадки и даже в некоторых случаях наступает летальный исход. Гормон, который выделяют эти железы, был впервые открыт в начале прошлого века, доказано было его значение в выработке кальция и фосфора в организме человека. Также было описано влияние гормона на трансформацию витамина Д.
Что может влиять на результат?
Количество данного биологически активного вещества определяется при помощи гормонального анализа крови. Чтобы получить правильный результат, стоит ответственно подойти к вопросу подготовки к анализу. Не забывайте учитывать следующие особенности данного гормона:
- Если вы будете употреблять чрезмерное количество молочных продуктов перед исследованием, то уровень ПТГ может снизиться;
- Беременность и грудное вскармливание заставляют организм быстрее вырабатывать паратиреоидный гормон;
- Из-за болезни Бернетта возникает нарушение молочно-щелочного баланса, из-за чего происходит снижение концентрации ПТГ;
- Не стоит сдавать анализ крови на гормоны, если за неделю до этого вам проводили терапию радиоизотопными препаратами;
- За некоторое время до забора крови следует полностью отказаться от приема лекарственных средств. На уровень ПТГ оказывают влияние стероиды, фосфаты, диуретики, противосудорожные препараты и многое другое;
- Повлиять на концентрацию ПТГ могут пропранолол и циметидин;
- Помните, что в течение дня уровень ПТГ изменяется. Наибольшее значение наблюдается в 2-3 часа дня, базальное – в 8 утра.
Если вы хотите получить точный и правильный результат исследования, вам следует соблюдать ряд правил. Рекомендуем заранее проконсультироваться со специалистом, который сможет ознакомить вас с ними. Существуют следующие правила:
- Сдавать кровь на анализ лучше всего с самого утра – в это время показатель биологически активного вещества минимальный;
- Чтобы получить справедливые результаты об исследовании, следует изучать не только уровень ПТГ, но и концентрацию кальция;
- Если же у вас повышенный уровень этого гормона в крови, существует высокая вероятность возникновения конкрементов в мочевом пузыре и почечной недостаточности.