Панкреатит: симптомы, лечение и диета при панкреатите
Содержание:
- Лечение панкреатита
- Как лечить поджелудочную железу диетой и народными методами
- Общие сведения
- Резюмируя
- Диета
- Когда в ход идут антибиотики
- Лекарство для защиты клеток
- Причины и симптомы развития заболевания
- Традиционные методы терапии хронической стадии
- Причины заболевания
- Народные средства
- Первая помощь
- Панкреатит у детей
Лечение панкреатита
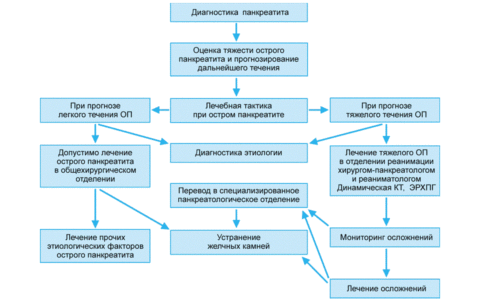
Важно, чтобы лечение панкреатита острой формы проводилось обязательно в стационаре под контролем специалиста. Поэтому при подозрении на острый панкреатит больного следует сразу же госпитализировать
Но до того как человек будет доставлен в больницу, в домашних условиях следует сделать все для того, чтобы избежать болевого шока. Важно не принимать пищи, а врачи скорой помощи в некоторых случаях через зонд извлекают пищу, принятую ранее. На верхнюю часть живота прикладывается холод для замедления продукции пищеварительных ферментов поджелудочной железой. Чтобы снять спазм, рекомендуется под язык капнуть 1-2 капли Нитроглицерина либо ввести внутримышечно препарат, снимающий спазмы, например, но-шпу. Врачи скорой помощи обязательно вводят обезболивающее средство.
В стационаре для лечения панкреатита острой формы используются консервативные методы терапии. В частности, в кровоток вводятся разнообразные растворы – солевые растворы, белковые препараты, глюкоза, с помощью которых преодолевается интоксикация и болевой синдром. Также нормализуется кислотно-щелочное равновесие.
Чтобы облегчить боль и снять спазмы, применяются препараты-спазмолитики. А для поддержания нормальной деятельности сердца используют сердечные препараты. Кроме того, комплексное лечение предусматривает прием витаминов группы В, витамина С, мочегонных препаратов, которые предотвращают отек поджелудочной железы и способствуют выведению продуктов распада. В обязательном порядке в курс лечения входят препараты, подавляющие выработку ферментов поджелудочной кислоты.
Рекомендуется употребление минеральной воды без газа, а вот пищу больные с острым панкреатитом могут принимать только спустя 4-5 суток после острого начала заболевания. Изначально рекомендуется принимать простоквашу (по 100 г продукта каждые полчаса), а на следующий день до этого рациона добавляется 200 грамм творога. В следующие дни лечения пациент должен строго следовать специальной диете, так как правильное питание при панкреатите – важнейший фактор, способствующий излечению.
Если консервативное лечение неэффективно, то необходимо проводить хирургическое вмешательство. Как правило, операция проводится спустя 10-14 суток после того, как начинается острый панкреатит. Показанием для более быстрого проведения операции являются некоторые осложнения. Хирургическое вмешательство предполагает удаление части поджелудочной железы, которая подверглась некрозу, и проведение санации брюшной полости.
Если имеет место обострение хронического панкреатита, то лечение проводится по той же схеме, что и терапия острого панкреатита. Больные хроническим панкреатитом должны постоянно придерживаться диеты, а также регулярно принимать препараты, компенсирующие секреторную недостаточность и ощелачивающие препараты (например, альмагель). При проявлении боли показаны средства, снимающие спазм — папаверин, атропин, но-шпа, препараты с обезболивающим эффектом. Больным с хроническим панкреатитом следует периодически посещать специальные санатории и проходить там лечение.
Существует много проверенных народных средств, помогающих справиться с заболеванием. Трижды в день перед едой больным хроническим панкреатитом рекомендуется принимать по полстакана овсяного киселя. Чтоб его приготовить, нужно один стакан предварительно промытого овса залить 1 л воды и настаивать 12 часов. После этого кисель варится 30 минут и настаивается еще 12 часов. Перед употреблением его нужно разбавить водой до первоначального объема и процедить.
Полезно утром принимать смесь свежевыжатого сока картофеля и моркови: натощак нужно выпить 200 г такой смеси. Курс лечения продолжается неделю, после чего следует недельный перерыв.
Доктора
специализация: Гастроэнтеролог / Хирург
Евменов Владимир Федорович
2 отзываЗаписаться
Подобрать врача и записаться на прием
Фестал
Энзистал
Панкреатин
Мезим
 Пензитал
Пензитал
Пангрол
Креон
Парацетамол
Ибупрофен
Дротаверин
Но-Шпа
Панзинорм
Папаверин
Атропин
Как лечить поджелудочную железу диетой и народными методами
Лечение хирургическим путем хронического панкреатита, как правило, уже не дает шанса на устранение тех дегенеративных изменений поджелудочной железы, которые ранее наступили
По этой причине, говоря о том, как лечить поджелудочную железу, важно отметить тот факт, что почти все вмешательства оперативного характера преимущественно направлены на избавление от осложнений панкреатита, сильного болевого синдрома. Во время выбора способа операции необходимо предусмотреть, чтобы по максимуму были сохранены все секреторные функции железы

Какие есть показания к назначению хирургического лечения болезни:
- Наличие подозрений на появление рака поджелудочной железы.
- Плеврит.
- Сильные боли, избавиться от которых не удается при помощи консервативного лечения.
- Внутрипротоковое кровотечение.
В арсенале вмешательств хирургического типа, которые выполняются при наличии панкреатита хронического характера, есть большое количество различных операций. Некоторые из них выполняются непосредственно на поджелудочной железе, а часть на смежных органах с ней. Объем выполняемых работ во время операции зависит от степени выраженности различных изменений поджелудочной железы, локализации этих изменений
Важно иметь в виду, что встречаются случаи, когда хирургам приходится использовать сразу несколько оперативных приемов
Диета
Безусловно, врачи расскажут, как лечить поджелудочную железу, однако после посещения терапевта наверняка будет прописана диета. Это значит, что придется относиться к своему рациону ежедневного питания намного внимательнее. Желательно, чтобы все блюда готовились на пару. Это позволит еде сохранить высокую степень питательности, при этом никакого вреда организму нанесено не будет.
Пациент должен есть маленькими порциями, а между приемами пищи обязательно должен быть интервал не меньше двух часов. Запрещено подавать горячие, холодные блюда — они все должны быть теплыми. Все используемые продукты должны быть измельчены. Овсянка, гречка или рис отвариваются на воде, а затем обязательно также перетираются.
Важно отказаться от жареной, жирной пищи, солений и самых различных копченостей. Больной не должен пить кислых соков, кофе, чая
Кроме того, под запретом оказываются не только консервы, но также и сладости.
Народные средства
Благодаря использованию различных народных рецептов можно легко прочистить как поджелудочную железу, так и сосуды от образовавшегося застоя нежелательного холестерина, вредных веществ, которые ранее накопились. С давних времен различные народные средства используются в целях лечения максимально щадящими способами. Стоит отметить, что лечение такого типа порой может оказать намного больший эффект, нежели классическое лечение при помощи медикаментов, приобретенных в аптеке.
Самостоятельно дома можно приготовить, например, настой полыни. Для этого 0,5 литра горячей воды необходимо залить 2-3 ст. ложки полыни и оставить на 40 минут в термосе. Эффективность данного препарата ранее уже была доказана. Единственный недостаток использования именно этого народного средства заключается в длительности лечения с его применением.
Не менее эффективно можно избавиться от недуга, используя подорожник. Необходимо лишь залить 1 ст. ложку подорожника бокалом горячей воды. Полученный настоянный чай необходимо пить дважды в день на протяжении пары недель.
Профилактика
Благодаря использованию и применению достаточно простых правил вы сможете не только укрепить здоровье, но и уберечь себя от появления панкреатита в своей жизни.
Основу составляют принципы здорового образа жизни и питание сбалансированного типа:
- Откажитесь от вредных привычек, вроде курения.
- Исключите из своей жизни навсегда любые алкогольные напитки.
- Соблюдайте в случае признаков панкреатита строгую диету, прописанную врачом.
Важный момент заключается в том, что профилактика лечения поджелудочной железы может быть дополнена фитотерапией, применением различных народных рецептов с использованием полезных злаков, трав, которые уже далеко не один раз продемонстрировали собственную эффективность.
Общие сведения
Панкреатит — это название целой группы болезней и симптомов, при которых происходит воспалительный процесс поджелудочной железы. Если проявляется такой процесс, то ферменты, продуцируемые поджелудочной железой, не попадают в двенадцатиперстную кишку. Следовательно, они начинают активно действовать уже в поджелудочной железе, постепенно разрушая ее. Таким образом, происходит так называемый процесс самопереваривания. Такая патология чревата последующим поражением других органов, ведь при постепенном разрушении поджелудочной железы происходит выделение токсинов и ферментов. В свою очередь, они могут оказаться в кровотоке и повредить другие органы. Поэтому острый панкреатит необходимо лечить сразу же после установления диагноза. При таком состоянии лечение проводят в основном в стационаре.
У женщин панкреатит диагностируется чаще, чем у мужчин. Также панкреатиту более подвержены тучные и пожилые люди.
Резюмируя
Воспаление в поджелудочной железе, которое длится в течение короткого промежутка времени (неделя-месяц), называется острым панкреатитом, а тот который длиться 2-3 месяца или в течение более длительного периода, называется хроническим панкреатитом.
Со временем панкреатит приводит к повреждению и рубцеванию поджелудочной железы. Кальциевые камни, которые развиваются в поджелудочной железе, могут блокировать выход или проток поджелудочной железы, который переносит ферменты поджелудочной железы и соки поджелудочной железы в кишечник.
Снижение уровня ферментов поджелудочной железы вызывает нарушение пищеварения, тогда как снижение гормонов поджелудочной железы ухудшает регуляцию сахара в крови.
Низкий уровень ферментов поджелудочной железы приводит к недоеданию из-за плохой абсорбции и потери большего количества жира в кале. Если уровень сахара в крови не поддерживается в пределах нормы, это приводит к диабету.
Диета
Рацион при проблемной поджелудочной может показаться скудным. Однако даже из ограниченного набора ингредиентов, составляющих диету №5, удается разнообразить стол:
- овощными супами-пюре и рагу (спокойно можно кушать картошку, морковь, свеклу, кабачки, баклажаны);
- запеченными фруктами (яблоки и бананы), добавляя к ним мед, корицу, кунжут;
- паровые котлеты и тефтели из куриного и индюшиного мяса (можно также нежирную телятину), в которые добавляют и сухари, и разрешенные специи (гвоздику, петрушку, укроп);
- если кислотность желудка не повышена, на полдники делают пудинги из нежирного творога, пьют 1% кефир, кушают сыр с хлебчиками или галетным печеньем;
- из круп разрешают использовать рис, гречку, манку, овес – из них не только варят каши, но и делают хлебчики, добавляют в котлеты и т. д.
Интересный вкус блюдам дают оливковое и льняное масло. Если диета №5 используется уже расширенного варианта, то разрешают немного сливочного масла и рафинированного подсолнечного
Но важно знать, что при панкреатите жиры контролируются с особой тщательностью. В один прием нельзя потреблять больше чем:
- 1 ч. л. 10% сметаны;
- 15 г сливочного масла;
- 1 ст. ложки растительного масла.
В среднем, суточная норма не должна превышать показателей:
- жиры – до 70 г;
- углеводы – до 350 г;
- белок – до 150 г;
- свободная жидкость – до 1,5 л.
Сахар за день разрешен в количестве 40 грамм, а соль – 10-20 грамм.
Когда в ход идут антибиотики
Для лечения панкреатита антибиотики назначаются крайне редко и только после наличия результатов полного обследования.
В больницах антибактериальная терапия используется в форме уколов, если доктор увидит, что ситуация критическая и пациенту нужно срочная помощь. Антибиотики при остром течении панкреатита назначаются, чтобы снять воспаление, максимально разгрузить орган:
- Доксициклин.
- Цефуроксим.
Лечение хронического течения болезни, возможно пероральным использованием антибиотиков:
- Амоксиклав.
- Цефотаксим.
- Ампициллин.
- Абактал.
- Ванкомицин.
Важно помнить, что медикаменты принимаются только после назначения врача
Лекарство для защиты клеток
Для восстановления клеток печени используются таблетки от панкреатита как: Эссенциале Форте. Употребляется средство параллельно с назначением лекарств-антибиотиков.
Назначают лекарство по 1 капсуле 3 раза в сутки в период еды. Применяется средство курсами, по назначению врача Фосфолипиды, которые присутствуют в составе, направлены, чтобы восстановить и защитить клетки. Хорошо влияет на метаболизм, имеет мало побочных проявлений. Передозировка не несет угрозу здоровью.
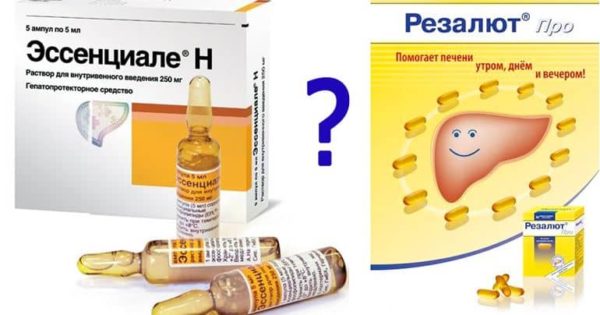 Резалют про, Эссливер Форте. для защиты клеток
Резалют про, Эссливер Форте. для защиты клеток
Лекарства при панкреатите у взрослых имеют следующие аналоги:
- Резалют про;
- Эссливер Форте.
Причины и симптомы развития заболевания
Основными причинами, приводящими к развитию недуга, принято считать следующие:
- алкоголизм в хронической форме: частое употребление алкогольных напитков в большом количестве в значительной мере способствует развитию в организме большого числа разнообразных патологий, в числе которых хронический панкреатит;
- недуги печени и протоков, обеспечивающих желчевыведение, в хронической форме;
- заболевания органов пищеварительного тракта;
- хроническое нарушение режима питания;
- длительный прием некоторых медицинских препаратов, которые провоцируют развитие воспалительного процесса в поджелудочной;
- наследственная предрасположенность;
- язва двенадцатиперстной кишки.
 Причины панкреатита
Причины панкреатита
Основными симптомами ХП принято считать следующие:
- болевые ощущения в области живота, которые усиливаются после приема пищи;
- возникновение чувства тошноты после приема пищевых продуктов богатых жирами, однократные позывы к рвоте;
- желтушность кожного покрова, склер глазных яблок и слизистой оболочки ротовой полости;
- развитие сахарного диабета на поздних стадиях развития недуга.
Развитие панкреатита в хронической форме происходит достаточно медленно – на протяжении нескольких лет. По этой причине человек при появлении первых симптомов недуга чаще всего не обращает на них внимания, а не обследуя организм, не задумывается над вопросом, чем лечить хронический панкреатит, и какие препараты лучше для этого использовать.
В случае выявления одновременно двух патологий, следует прибегнуть к комплексному их лечению. Терапия должна проходить под контролем медспециалиста и в соответствии с его рекомендациями, как лечить хронический панкреатит и холецистит.
Традиционные методы терапии хронической стадии
Основная терапия хронического воспаления поджелудочной железы предполагает соблюдение диеты, отказ от вредных привычек и медикаментозная поддержка.
Лечащий врач, у которого пациент продолжает наблюдаться после больницы, подбирает комплекс аптечных лекарств, состоящий из:
- блокаторов гистаминорецептов;
- ингибиторов панкреатической ферментации;
- мочегонных средств;
- антигистаминных препаратов;
- спазмолитиков.
Спазмолитические лекарства выписываются на случай, если будет приступ-рецидив. Обычно обострение хронического воспаления поджелудочной железы проходит с менее интенсивным болевым синдромом, чем приступ острого панкреатита. Одноразовый прием препарата из рецепта врача полностью снимает неприятную симптоматику. Но боль – сигнал того, что в лечении чего-то не хватает. Возможно, была нарушена диета.
Если случился рецидив, больной снова голодает 1-2 дня и соблюдает постельный режим. Затем возвращается к ограниченному меню диеты №5, постепенно его расширяя. И обязательно консультируется с врачом, вызвав его на дом во время приступа или же навестив в поликлинике после возвращения к относительно нормальному самочувствию.
Раз в полугодие проходит обязательная плановая консультация с гастроэнтерологом. Цели контрольного визита – скорректировать медикаментозное лечение, рассмотреть варианты реабилитационной и противорецидивной терапии (например, санаторной).
Причины заболевания
Основные причины развития панкреатита:
- Длительное и неумеренное потребление алкоголя. Этиловый спирт повышает насыщенность панкреатических соков и провоцирует спазм сфинктера, который регулирует их поступление в двенадцатиперстную кишку. Статистика: 40% пациентов с панкреатитом больны алкоголизмом; 70% – периодически злоупотребляют алкоголем.
- Желчнокаменная болезнь – желчный конкремент способен вызывать закупорку выносящих протоков и стать причиной воспаления железистой ткани. Статистика: 30% пациентов имеют в анамнезе камни в желчном пузыре.
- Нарушение липидного обмена, связанное с перееданием и ожирением, приводит к повышенной выработке ферментов, что провоцирует риск воспаления. Статистика: 20% случаев сопровождается избыточным весом и заболеваниями липидного обмена.
- Вирусные инфекции, в том числе гепатиты, туберкулез, ветряная оспа, паротит, корь, брюшной тиф и др.
- Нарушение кальциевого обмена – гиперкальциемия. Приводит к склеротизации (затвердению) тканей железы с нарушением секреторной функции и спазмом протоков.
- Аутоиммунные заболевания – некоторые виды аллергии могут провоцировать аутоиммунную агрессию антител к собственным клеткам ПЖ.
- Паразитарные инвазии – скопление крупных паразитов, например аскарид, способно перекрыть выносящие протоки органа.
- Повреждения протоков при травмах и во время операций.
- Отравление или интоксикация организма — приводит к перегрузке ферментных систем с избыточной выработкой пищеварительных соков.
- Эндокринные заболевания — прямо или косвенно влияют на работу всех желез внутренней и внешней секреции. Особенно пагубно воздействуют на ПЖ нарушения работы щитовидной железы и сахарный диабет.
- Патологии структур пищеварительной системы – энтероколит, колит, дуоденит, дивертикулит, язвенная болезнь, синдром Рейе (жировое перерождение печени).
- Длительный прием некоторых лекарств – стероидных препаратов, определенных видов мочегонных средств, антибиотиков, сульфаниламидов.
- Сосудистые патологии (артериальная гипертензия, атеросклероз) с нарушением кровообращения в области поджелудочной железы, а также осложнения в период беременности у женщин.
- Гемолитические заболевания – в том числе гемолитико-уремический синдром.
- Наследственные патологии (чаще всего муковисцидоз). Связанное с ним загустение внутренних секретов, в том числе панкреатических соков, приводит к нарушению их оттока.
Вызывающие панкреатит причины могут проявляться самостоятельно или и в комплексе. Это определяет не только этиологию заболевания, но и степень ее проявления, тяжесть протекания и терапевтический прогноз.
Повторные приступы острого панкреатита провоцируют переход заболевания в хроническую форму. Из-за частого воспаления орган покрывается рубцовой тканью (фиброзное перерождение) и теряет способность вырабатывать нужное количество ферментов. Если повреждению подвергаются участки, вырабатывающие инсулин (островки Лангерганса), развивается инсулинозависимая форма сахарного диабета.
Народные средства
Прием травяных настоев восстанавливает подточенные силы организма, помогает ему сдерживать болезнь от прогрессирования. Но он не отменяет назначений врача
Кроме того, во избежание обострений болезни важно соблюдать диету. Если обострение все же началось, стоит перейти на голодание и увеличить количество, выпиваемых настоев
- Сбор трав. Смешайте равные части семян укропа, травы зверобоя, тысячелистника и хвоща полевого, створок стручков фасоли, плодов шиповника и корней калгана. Добавьте половину части травы чистотела, она ядовита, поэтому ее должно быть немного. Две столовые ложки сбора залейте полулитром кипятка и дайте настояться в течение восьми часов. Принимайте по трети стакана три раза в день за полчаса до еды. Курс лечения 6-8 недель, затем перерыв минимум неделю. В период обострения следует заваривать три столовых ложки сбора.
- Сбор для частичного восстановления тканей железы. Смешайте две полные ложки семян укропа, а также по две столовые ложки цветков бессмертника и измельченных плодов боярышника, добавьте столовую ложку цветков ромашки. Сбор залить тремя стаканами воды, довести до кипения на маленьком огне и выключить. Остудить, процедить. Принимать после каждого приема пищи по полстакана. Курс до двух месяцев.
- Золотой ус. Возьмите 3 листа золотого уса, каждый лист должен быть не менее 20 см. Нарежьте листья и прокипятите в трех стаканах воды в течение 20 минут. Процедите. Прием начинать со столовой ложки отвара постепенно, доведя дозу до 150 мл в день.
- Зубчатка поздняя. Растение восстанавливает даже отмирающую ткань. Для приготовления настоя залейте одну десертную ложку зубчатки стаканом кипятка и дайте настояться час. Принимать по четверти стакана три раза в день за полчаса до еды. Курс месяц, затем перерыв на неделю.
- Лимоны. Возьмите килограмм лимонов с кожурой, но без косточек и по 300 г петрушки и чеснока. Перетрите ингредиенты в кастрюле и оставьте настаиваться в прохладном месте на неделю. Принимать по чайной ложке перед едой.
- Картофельный сок. Тщательно промойте 3 картофелины и 2 морковки. У картошки вырежьте глазки. Пропустите через соковыжималку. За полчаса до еды выпивайте 200 г сока, курс лечения неделя, затем перерыв на 7 дней. Всего нужно три курса.
- Сок квашеной капусты. В этом соке содержится вещество, благотворно влияющее на функцию поджелудочной железы. Его можно пить столько, сколько сможете, желательно выпивать хотя бы по две столовые ложки перед каждым приемом пищи.
- Овсяный кисель. Возьмите овес и залейте его водой на несколько дней до прорастания. Затем проросшие зерна просушите и измельчите в муку. Из муки варите свежий кисель один раз в день.
- Сбор для улучшения функционирования желчевыводящей системы. Возьмите равные пропорции плодов аниса, травы горца птичьего, зверобоя, кукурузных рылец, корней одуванчика, травы фиалки трехцветной и чистотела. Три столовых ложки сбора залейте тремя стаканами кипятка и варите 10 минут на медленном огне. Процедите. Отвар принимайте до еды по стакану три раза в день.
- Болеутоляющий, спазмолитический и противомикробный сбор. Равные части корней девясила, плодов боярышника, мяты перечной и ромашки аптечной измельчить и смешать. Приготовить из них отвар, который принимать тёплым три раза в день по две трети стакана до еды.
- Желчегонный сбор. В сбор входят следующие травы: девясил высокий, зверобой продырявленный, календула, ромашка, корни лопуха большого, трава полыни горькой, трава сушеницы болотной, хвощ полевой, череда трехраздельная и шалфей. Все компоненты взять в равных частях, измельчить и смешать. Столовую ложку сбора залить большим стаканом кипятка и дать настояться час. Процедить. Настой принимать за полчаса до еды по трети стакана три раза в день.
- Спиртовой настой трав. Возьмите по столовой ложке трав бессмертника, цикория и коровяка. Смешайте травы и залейте их бутылкой водки. Дайте настояться три дня. Принимайте по 10 капель на 100 мл воды три раза в день до еды.
- Сбор трав. Возьмите по три столовых ложки трав зверобоя и пустырника и шесть столовых ложек цветков бессмертника. Столовую ложку сбора залейте стаканом кипятка и дайте настояться в течение часа. Процедите. Принимайте по полстакана три раза в день за полчаса до еды.
- Сбор трав. Сбор включает в себя по три части цветков календулы, цветков бессмертника, семян льна, коры крушины и травы чабреца, пять частей травы репешка, по четыре части листьев мяты и плодов шиповника, по две части цветков ромашки и плодов укропа. Все ингредиенты измельчите и перемешайте. Две столовых ложки сбора залейте полулитром кипятка и оставьте на ночь настаиваться. Утром процедите. Принимайте три раза в день по трети стакана за полчаса до еды. Курс лечения шесть-восемь недель. Затем перерыв на неделю.
Первая помощь
Острый панкреатический приступ всегда застает врасплох
Здесь важно не растеряться и оказать грамотную первую помощь страдающему

В первую очередь нужно вызвать бригаду «скорой». Если на лицо яркие признаки резкого воспаления поджелудочной – невыносимая боль, от которой трудно найти себе место, непрерывная рвота, не приносящая облегчения, повышение температуры тела, скачок АД, тахикардия, заострение черт лица, сильная бледность – медлить нельзя. Человек рискует получить панкреонекроз и без хирургического вмешательства будет не обойтись.
До приезда врачей больному оказывают первую помощь в домашних условиях:
- Человека укладывают в позу «эмбриона» или усаживают так, чтобы тело было немного наклонено вперед. Это самые лучшие положения, при которых боль переноситься легче.
- Обеспечивают полный пищевой покой. Единственное, что можно предлагать, – небольшие порции чистой воды или негазированной минералки, по несколько столовых ложек каждые полчаса. Никаких промывающих желудок растворов не используют.
- Из лекарств, снимающих болевой синдром, разрешены только спазмолитики (но-шпа, дротаверин, папаверин) – 0,8 мг таблеткой или 2 мл инъекцией. Нельзя давать болеутоляющие и ферментные.
Нежелательно пользоваться холодными компрессами. Они могут усилить спазм сосудов в больном органе.

Панкреатит у детей
Дети болеют панкреатитом не так часто, как взрослые. К причинам, по которым патология все же возникла, можно отнести:
- злоупотребление фаст-фудом, чипсами и другими вредными блюдами;
- лишний вес и малоподвижность;
- ушибы живота;
- не долеченные инфекции;
- хронические заболевания щитовидной железы.

Патогенез аномалии может крыться в наследственном муковисцидозе (чаще всего диагностируется у ребенка, чьи родители злоупотребляли алкоголем).
Лечат детей в стационаре. Самый частый диагноз – так называемый реактивный панкреатит – требует немедленной терапии. Острый приступ быстро проходит, если медикаментозная помощь была оказана грамотно и оперативно. И если правильно соблюдалась адаптация к пище после небольшого голодания.
Дети восстанавливаются быстрее взрослых. Хронический панкреатит – явление редкое у ребенка.
Основные принципы лечения панкреатита у детей мало чем отличаются от терапии для взрослых. Многие медикаменты допустимы и для ребенка, снижается лишь дозировка. Точно также безопасны и эффективны народные средства, взятые в половинной рецептуре.