Анатомия пахового канала (с фото)
Содержание:
- Боли в паху: чем вызваны
- 2, Внутренняя сонная артерия, её топография, ветви и области, кровоснабжаемые ими.
- Народные средства
- Анатомия пупартовой связки
- Паховый канал —
- Симптомы
- Виды грыж в паху у женщин
- Лечение
- Бедренный канал
- Обследование при паховой грыже
- Причины появления грыжи
- Основные методы лечения
- Диафрагма, ее части, топография, функция; кровоснабжение и иннервация.
Боли в паху: чем вызваны
Самой распространенной причиной болей в паху у женщин являются воспалительные заболевания половой сферы. Общее состояние женщины ухудшается, растет температура тела, возникают боли, если прикоснуться к животу.
Одной из частых патологий является аппендицит, проявляющийся сильной болью справа в паху. Сначала пульсирующая боль возникает в подложечной области и со временем спускается ниже. Больной начинает чувствовать себя еще хуже во время движения и испытывает боли, когда лежит на левом боку. Другие симптомы аппендицита – тошнота, рвота, проблемы со стулом.
Кистозные образования, поражающие внутренние половые органы, вызывают боли в паховой области. Они характеризуются тянущими болезненными ощущениями и при разрыве кисты становятся острее: при этом у больного ухудшается общее состояние, возникает рвота, растет температура тела, падает артериальное давление.
Разрыв аневризмы бедренных артерий выражен интенсивной болью в паху и становится причиной кровотечения.
Заболевания кишечника вызывают болевые ощущения в паху. Кроме того, болям способствуют злокачественные опухоли, непроходимость кишечника, дивертикулит. Главные симптомы этих патологий: вздутый живот, проблемы со стулом.
Камень, застрявший в мочеточнике, провоцирует боли с одной из сторон паховой области. Болезненные ощущения имеют острый и резкий характер и длятся как несколько минут, так и в течение дня. Боли локализуются в районе поясницы, а местом иррадиации является пах.
При воспалении лимфатических узлов в паху возникает боль рядом с пораженной зоной. Наблюдается уплотнение узла, он становится большим.
Мышечные боли в паху главным образом отмечаются у спортсменок после сильных нагрузок или соревнований. Мышцы страдают у тех, кто занимается волейболом, теннисом и баскетболом. Боли тянущие или ноющие, но при травме они становятся острее.
Боли в паховой области во время движения вызваны хронической формой заболевания тазобедренного сустава. Симптом появляется с одной стороны паха, может начаться во время ходьбы и со временем исчезнуть, но появиться вновь при длительной прогулке.
Боли в паху появляются и у беременных, они развиваются по следующим причинам:
- ослабление хрящей из-за гормонов;
- плод оказывает давление на кости таза;
- растягивание и ослабление связок, крепящих матку к стенкам таза;
- повышенный тонус миометрия и угроза прерывания беременности;
- дефицит кальция и магния.
Помимо заболеваний, провоцирующих болевые ощущения в паховой области, симптом наступает из-за месячных. Боли имеют схваткообразный и ноющий характер и начинаются за несколько дней до менструации. После завершения менструальных выделений болевой синдром исчезает.
2, Внутренняя сонная артерия, её топография, ветви и области, кровоснабжаемые ими.
Внутренняя
сонная артерия, a.
carotisinterna,
кровоснабжает
мозг и орган зрения. Отделы:
шейная часть, parscervicalis;
каменистая
часть, parspetrosa,
которая отдает в барабанную полость
сонно-барабанные
артерии, аа. сaroticotympanicae;
пещеристая
часть, parscavernosa;
мозговая
часть, parscerebralis,
отдает
глазную артерию, делится на свои конечные
ветви — переднюю и среднюю мозговые
артерии.
1.
Глазная артерия, a.
ophthalmica,
распадается на свои конечные ветви —
медиальные артерии век и дорсальную
артерию носа.
От
глазной артерии отходят следующие
ветви: 1) слезная
артерия, a,
lacrimalis,
следует
между верхней и латеральной прямыми
мышцами глаза, отдавая им ветви, к слезной
железе; от нее отделяются также тонкие
латеральные
артерии век, аа. palpebraleslaterdles;
2)
длинные
и короткие задние ресничные артерии,
аа. ciliaresposterioresIdngaeetbreves,
в
сосудистую оболочку глаза; 3) центральная
артерия сетчатки, a.
centralisretinae,
входит
в зрительный нерви достигает сетчатки;
4) мышечные
артерии, аа. musculares,
к
верхним прямой и косой мышцам глазного
яблока; 5) задняя
решетчатая артерия, a.
ethmoidalisposterior,
следует
к слизистой оболочке задних ячеек
решетчатой кости; 6) передняя
решетчатая артерия, a.
ethmoidalisanterior,
проходит
через переднее решетчатое отверстие,
где делится на свои конечные ветви. Одна
из них — передняя
менин-геальная артерия, а. meningeusanterior,
кровоснабжает
твердую оболочку головного мозга, а
другие питают слизистую оболочку
решетчатых ячеек, а также полость носа
и передние части ее перегородки; 7)
передние
ресничные артерии, аа. ciliaresanteriores,
в
виде нескольких ветвей сопровождают
мышцы глаза: надсклеральные
артерии, аа. episclerales,
входят
в склеру, а передние
конъюнктивальные артерии, аа. conjunctiualesanteriores,
кровоснабжают
конъюнктиву глаза; 8) надблоковая
артерия, a.
supratrochlearis,
выходит
из глазницы через лобное отверстие
(вместе с одноименным нервом) и
разветвляется в мышцах и коже лба; 9)
медиальные
артерии век, аа. palpebralesmediates,
направляются
к медиальному углу глаза, образуют
две дуги: дугу
верхнего века, circuspalpebrdlissuperior,
и
дугу
нижнего века, arcuspalpebralisinferior;
10)
дорсальная
артерия носа, a.
dorsdlisnasiпроходит
сквозь круговую мышцу глаза к углу
глаза. Медиальные артерии век и
дорсальная артерия носа являются
конечными ветвями глазной артерии.
2.
Передняя
мозговая артерия, a.
cerebrianterior,
отходит от внутренней сонной артерии,
сближается с одноименной артерией и
соединяется с ней короткой непарной
соединительной артерией, a.
communicansanterior.
Артерия
кровоснабжает медиальные поверхности
лобной, теменной и отчасти затылочной
долей, а также обонятельные луковицы,
тракты и полосатое тело. К веществу
мозга артерия отдает две группы ветвей
— корковые и центральные.
3.
Средняя
мозговая артерия, a.
cerebrimedia.
В
ней различают клиновидную часть,
parssphenoidalis,
и
островковую часть, parsinsularis.
Последняя
продолжается в свою третью, конечную
(корковую) часть, parsterminalis
(parscorticalis).
Средняя
мозговая артерия также отдает корковые
и центральные ветви.
4. Задняя
соединительная артерия, a.
communicansposterior,
отходит
от конца внутренней сонной артерии
и впадает в заднюю мозговую артерию
(ветвь базилярной артерии).
5.
Передняя
ворсинчатая артерия, a.
choroideaanterior,
отдает
ветви к серому и белому веществу головного
мозга: к зрительному тракту, латеральному
коленчатому телу, внутренней капсуле,
базальным ядрам, ядрам гипоталамуса и
к красному ядру.
Экзаменационный
билет №___33_________
Народные средства
Паховая грыжа у женщин, симптомы которой выражены явно, невозможно полностью вылечить народными методами, тем более, если грыжа с осложнениями.
Лекарственные средства, сделанные по народным рецептам, могут:
- снять воспаление;
- успокоить боль;
- немного сдержать процесс развития заболевания.
Также они используются во время послеоперационного периода.
Для более высокого эффекта необходимо выбирать средства, обеспечивающие:
- Восстановление мышц.
- Улучшение кровообращения промежностей, а также малого таза.
- Восстановление хорошей работы всей пищеварительной системы.
- Снятие боли.
Чаще всего предпочтение отдают фитотерапии. Во время лечения травы воздействуют на само заболевание и на другие внутренние органы. Паховая грыжа у женщин лечится с использованием сборов трав, которые эффективно влияют на симптомы болезни.

| Противовоспалительные. |
|
| Для улучшения пищеварения. |
|
| Вяжущие. |
|
| Болеутоляющие. |
|
| От водянки, а также отёков. |
|
| Травы, которые устраняют застойные явления. |
|
Следует принимать настои растений:
- глациум;
- клещевина;
- бурачок;
- безвременник осенний водосбор;
- бересклет европейский.
В лечении широко используются мази из животного жира. Курс лечения ими составляет 1 месяц. Наносится мазь в утреннее и вечернее время. Снять воспаление, успокоить боль помогает камфорное масло. Наносится оно лёгкими движениями на место образования грыжи. Данная процедура проводится раз в сутки. Курс лечения равен 1 месяцу.
Вместо камфорного масла часто используется яблочный уксус. Перед применением его нужно развести в воде. Соотношение ингредиентов должно составлять 1:10. Втирают такое средство раз в сутки. Для улучшения общего самочувствия также используют компрессы. От воспаления помогает трава крыжовника.
- Готовят лекарство в пароварке в течение 10 мин.
- Затем средство измельчается и прикладывается к зоне, где находится грыжа.
- Компресс фиксируется повязкой и лейкопластырем для более удобного ношения.
- Процедура проводится 40 мин. 1 раз в день, 2 недели.
Для снятия боли используют траву пастушьей сумки. На одну процедуру необходимо 2 листа растения.
- Траву распаривают 10 мин.
- Листы оборачивают в бинт и аккуратно прикладывают к больному месту.
- Нужно, чтобы компресс находился на грыже 2 часа.
Продолжительность лечения — 2 недели.
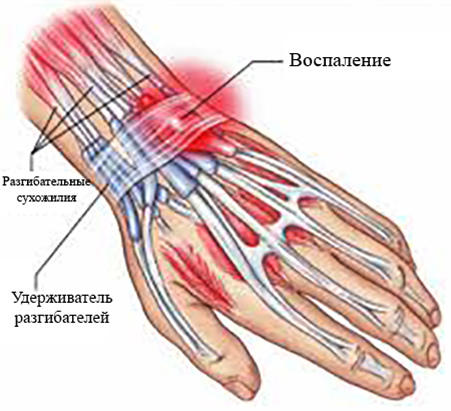
Анатомия пупартовой связки
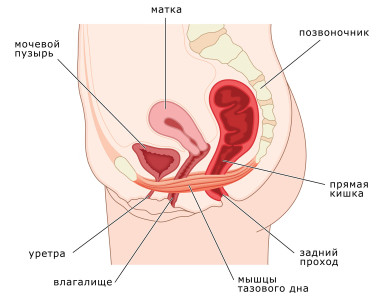
Пупартова или паховая связка – это тяж, перекинутый между двумя компонентами тазовой кости, лобковым бугорком и передней верхней подвздошной остью. Данная сухожильная арка выглядит как желобок длиной от 11 до 13,5 см. Эта часть тела является парной. Пупартовая связка включает в себя саму связку и подвздошно-лобковой тракт, проходящий глубже, но в том же направлении. Между ними формируется очень узкая щель.
Под сухожильной аркой проходит подвздошно-поясничная мышца и сосудисто-нервный пучок, включающий в себя бедренный нерв, подвздошную артерию, подвздошную вену. Здесь же находится бедренная фасция, тоннель,по которому проходят бедренные сосуды и лимфатические узлы.
Плотность и натянутость – признаки нормального состояния фаллопиевой связки. Иногда наблюдается растяжение этого тяжа. Связки в паховой области у мужчин страдают из-за физической активности, что оказывает огромно давление на промежность. Растяжение паховых связок у женщин встречается чаще всего во время беременности. При этом проявляется отечность, гематома, покраснение. Также болезненность в районе паха у обоих полов может быть вызвана воспалением лимфоузлов, локализующихся у паха. В этом случае зона паховой связки увеличена.
Паховый канал —
Паховый канал, canalis inguinalis, представляет собой щель, через которую проходит семенной канатик, funiculus spermaticus, у мужчин и круглая связка матки, lig. teres uteri, у женщин. Он помещается в нижней части брюшной стенки на той и другой стороне живота, тотчас над паховой связкой, и идет сверху вниз, снаружи внутрь, сзади наперед. Длина его 4,5 см. Образуется он так: к наружным двум третям желоба паховой связки прирастают внутренняя косая и поперечная мышцы, на протяжении же медиальной трети связки они этого сращения не имеют и свободно перекидываются через семенной канатик или круглую связку.
Таким образом, между нижними краями внутренней косой и поперечной мышц сверху и медиальным отделом паховой связки снизу получается треугольная или овальная щель, в которую вложено одно из упомянутых образований. Эта щель и есть так называемый паховый канал. От нижнего края внутренней косой и поперечной мышц, нависающих над семенным канатиком, к последнему отходит пучок мышечных волокон, сопровождающий канатик в мошонку, m. cremaster (мышца, поднимающая яичко).
Щель пахового канала закрыта спереди апоневрозом наружной косой мышцы живота, переходящим внизу в паховую связку, а сзади она прикрыта fascia transversalis.
Таким образом, в паховом канале можно различить четыре стенки. Передняя стенка образуется апоневрозом наружной косой мышцы живота, а задняя — fascia transversalis; верхняя стенка канала представлена нижним краем внутренней косой и поперечной мышц, а нижняя — паховой связкой. В передней и задней стенках пахового канала имеется по отверстию, называемому паховым кольцом, поверхностным и глубоким.
Поверхностное паховое кольцо, annulus inguinalis snperficialis (в передней стенке), образовано расхождением волокон апоневроза наружной косой мышцы на две ножки, из которых одна, crus laterale, прикрепляется к tuberculum pubicum, а другая, crus mediale, — к лобковому симфизу. Кроме этих двух ножек, описывается еще третья (задняя) ножка поверхностного кольца, lig. reflexum, лежащая уже в самом паховом канале позади семенного канатика. Эта ножка образуется нижними волокнами апоневроза m. obliquus externus abdominis противоположной стороны, которые, пересекая среднюю линию, проходят позади crus mediale и сливаются с волокнами паховой связки. Ограниченное crus mediale и crus laterale поверхностное паховое кольцо имеет форму косой треугольной щели. Острый боковой угол щели закругляется дугообразными сухожильными волокнами, fibrae intercrurales, происходящими за счет фасиии, покрывающей m. obliquus externus abdominis. Эта же фасция в виде тонкой пленки спускается с краев поверхностного пахового кольца на семенной канатик, сопровождая последний в мошонку под названием fascia cremasterica.
Глубокое паховое кольцо, annulus inguinalis profundus, находится в области задней стенки пахового канала, образованной fascia transversalis, которая от краев кольца продолжается на семенной канатик, образуя оболочку, окружающую его вместе с яичком, fascia spermatica interna. Кроме того, задняя стенка пахового канала подкреплена в своем медиальном отделе сухожильными волокнами, отходящими от апоневротического растяжения m. transversus abdominis и спускающимися по краю прямой мышцы вниз к паховой связке. Это так называемый falx inguinalis.
Брюшина, покрывающая эту стенку, образует две паховые ямки, fossae inguinales, разделенные друг от друга отвесными складками брюшины, называемыми пупочными. Складки эти следующие: самая латеральная — plica umbilicalis lateralis — образована приподнятием брюшины проходящей под ней a. epigastrica inferior; медиальная — plica umbilicalis medialis — содержит ligamentum umbilicale mediate, т. е. заросшую a. umbilicalis зародыша; срединная — plica umbilicalis mediana — покрывает lig. umbilicale medianum, заросший мочевой ход (urachus) зародыша.
Латеральная паховая ямка, fossa inguinalis lateralis, находящаяся латерально от plica umbilicalis lateralis, как раз соответствует глубокому паховому кольцу; медиальная ямка, fossa inguinalis medialis, лежащая между plica umbilicalis lateralis и plica umbilicalis medialis, соответствует наиболее слабому отделу задней стенки пахового канала и помещается как раз против поверхностного пахового кольца. Через эти ямки могут выпячиваться в паховый канал паховые грыжи, причем через латеральную ямку проходит латеральная (наружная) косая грыжа, а через медиальную — медиальная (внутренняя) прямая грыжа.
Происхождение пахового канала стоит в связи с так называемым опусканием яичка, descensus testis, и образованием в эмбриональном периоде procesus vaginalis брюшины.
Симптомы
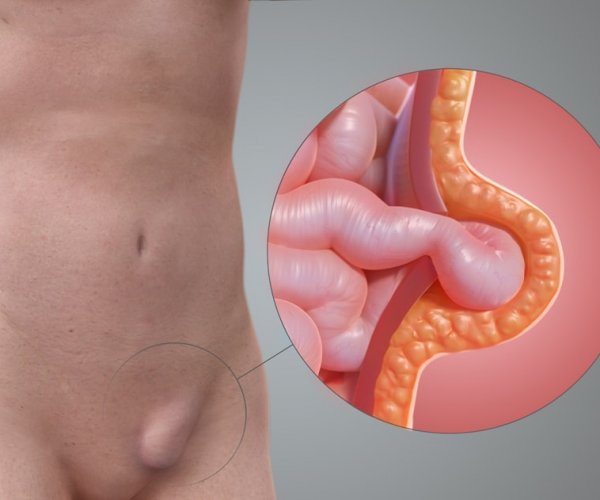
На начальных стадиях развития данной патологии пациентки жалоб не предъявляют вовсе. С течением времени грыжевая опухоль увеличивается в размерах и становится заметной. Уже при наличии образования в паховой области пациент обращается к врачу.
И так по порядку, что беспокоит:
- Наличие грыжевого выпячивания в паховой области (чаще всего шарообразной формы).
- В положении стоя размер образования увеличивается, в положении лежа вправляется в брюшную полость и визуально не определяется.
- Положительный симптом “кашлевого толчка” – если подвести палец к основанию грыжи, то при кашле ощущается толчок со стороны брюшной полости и симптом считается положительным, при отсутствии толчка отрицательным.
- Появление неприятных ощущений при ходьбе, физических нагрузках.
Если происходит ущемление, то наблюдается:
- Резкая болезненность в области паха со стороны грыжи.
- Грыжа мешок фиксирована в грыжевых воротах, при пальпации отмечается ярко выраженный болевой синдром.
- Может нарастать отёк, гиперемия паховой области на стороне ущемления.
- Может развиваться рвота, тошнота, клиника кишечной не проходимости.
При наличии данных симптомов нужно в экстренном порядке обратится в медицинское учреждение, и проконсультироваться с врачом хирургом. Отсутствии своевременной терапии приведет к развитию осложнений.
Виды грыж в паху у женщин
В зависимости от того, с какой стороны тела находится выпячивание, принято выделять левостороннюю, правостороннюю, двустороннюю патологии. Еще одна классификация разделяет грыжи с учетом того, как они проходят по паховому каналу:
- Косая. Самый распространенный вид, при котором мешок, отклоняясь в сторону, проходит через латеральную ямку, нередко опускаясь в большую половую губу.
- Прямая (внутренняя). Грыжевой мешок выступает через медиальную паховую ямку.
- Наружная поверхностная надпузырная. Мешок выходит через надпузырную ямку, между медиальной и серединной пупочными складками брюшины. Редко встречающаяся форма выпячивания.
Грыжи разделяют по степени вправляемости. Одни образования могут возвращаться в брюшную полость самостоятельно или при легком надавливании на выпячивание, когда больной занимает определенное положение тела (ложится на спину). Это происходит при широких воротах, если органы, проникшие в паховый канал, не срослись друг с другом. Другие выпячивания вправляются тяжело или не делают этого вообще.
Основные причины – наличие спаек из-за воспаления стенок и сращивание органов, проскользнувших в паховый канал. При невправляемой грыже внутренние органы в мешке постоянно травмируются. Это приводит к появлению спаек, нарушению кровообращения, оттока лимфы.
Такие выпячивания опасны и требуют хирургического вмешательства, поскольку могут разрастись до огромных размеров. 
Лечение
Можно обойтись без операции?
Консервативная терапия грыжевых дефектов неэффективна, поэтому предпочтение отдаётся оперативному лечению.
Комплекс физических упражнений, ношение грыжевых бандажей, использование настоек, примочек и прочих народных средств никак не поможет вам в лечении данного заболевания. Если бандаж в некоторой степени застрахует от ущемления грыжи, то физические упражнения и использования народных средств может привести к ухудшению состояния.
Поэтому при наличии паховой грыжи вам показано плановое оперативное лечение. Исключением могут быть только те люди, у которых присутствуют противопоказания к оперативному лечению в силу общего соматического состояния.
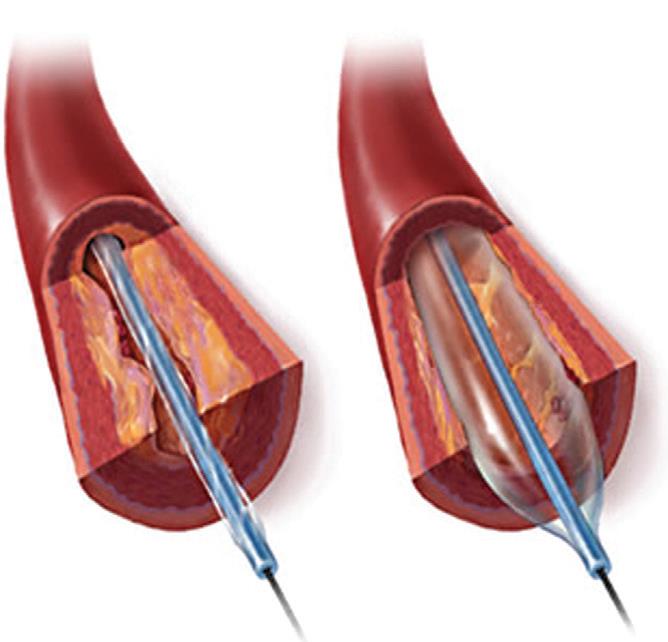
Оперативное лечение
Как любая хирургическая операция все начинается с анестезии и тут есть несколько вариантов:
- Местная анестезия самая простая. Отметим сразу, что ни кто вам не даст гарантию на полное отсутствие болевых ощущений во время оперативного вмешательства. Ощущения того, что-что то делают внизу живота, как нажимают, тянут, разводят, будут точно, и это норма, а вот острой боли быть не должно, при ее появлении добавляют еще местного анестетика. Плюсом данной анестезии является то, что пациент доступен контакту в течении всей операции, в палате сразу после операции может кушать и пить.
- Следующий вариант – спинальная анестезия. После “укола в спину” через 10-15 мин пациент теряет чувствительность нижней половины тела, что даёт гарантию отсутствия болевых ощущений во время операции, пациент также как и при использовании местной анестезии доступен контакту в течении всей манипуляции. Минусом данного вида анестезии можно считать: запрещается вставать с больничной кровати до следующего дня (профилактика головных болей после спинальной анестезии), чувствительность в нижних конечностях появляется через 4-6 часов, возможна тошнота при приеме пищи вечером после анестезии.
- Самый редкий вариант анестезии используемой в лечении паховых грыж у женщин является общий наркоз. Используется при лечении данной патологи крайне редко.
Следующий этап – непосредственно оперативное лечение:
- Выполняется разрез кожи, подкожно жировой клетчатки в паховой области в проекции грыжевого образования.
- Вскрывается паховый канал.
- Выделяется грыжевой мешок, вскрывается.
- Содержимое грыжевого мешка погружается в брюшную полость.
- Мешок прошивается у основания, пересекается и его культя погружается в брюшную полость.
- Выполняется пластика задней стенки пахового канал полипропиленовой сеткой.
- Послойный шов ран.
- Асептическая повязка.
Делают ли лапароскопию?
В данной ситуации в современных методах нет необходимости, так как желаемый эффект дает обычная открытая методика.
- У женщин практически не бывает рецидивов заболевания.
- Используется местная или спинальная анестезии (для лапароскопических герниопластик – это только эндотрахеальный наркоз).
- Стоимость открытой методики гораздо дешевле.
- Обычная пластика полипропиленовой сеткой дает хороший косметический эффект.
Бедренный канал
Бедренный
канал формируется при образовании
бедренной грыжи (при выхождении грыжевого
мешка из брюшной полости в области
бедренной ямки, между поверхностным и
глубоким листками собственной фасции
и выхождении под кожу бедра через
овальную ямку).
Отверстия
бедренного канала:
1.
внутреннее отверстие соответствует
бедренному кольцу, которое ограничено:
*
спереди – паховой связкой;
*
сзади – гребенчатой связкой;
*
медиально – лакунарной связкой;
*
латерально – бедренной веной;
2.
наружное отверстие –
подкожная щель (такое название получает
овальная ямка после разрыва решетчатой
фасции).
Стенки
бедренного канала:
1.
передняя –
поверхностный листок собственной фасции
бедра (в этом месте он носит название
верхнего рога серповидного края);
2.
задняя –
глубокий листок собственной фасции
бедра (в этом месте он носит название
гребенчатой фасции);
3.
латеральная –
влагалище бедренной вены.
Обследование при паховой грыже
| Название исследования | Описание |
| УЗИ паховых каналов и мошонки | Во время ультразвукового исследования на экране хорошо виден грыжевой мешок, его содержимое, паховый канал, яичко, семенные канатики.Во время исследования можно оценить:
|
| УЗИ брюшной полости | Во время ультразвукового исследования брюшной полости можно осмотреть внутренние органы, определить какие из них (или какая часть кишечника) попали в грыжевой мешок. |
| УЗИ органов таза | Проводится у женщин с паховой грыжей. Можно выявить смещение в грыжевой мешок маточных труб, яичников. |
| Герниография | Рентгенологическое исследование с контрастным усилением.Показания: боль в паху, в тазобедренном суставе при отсутствии других симптомов паховой грыжи. У врача возникает подозрение, но подтвердить диагноз другими способами не удается.Ход исследования:
|
| Ирригоскопия | Рентгенологическое исследование толстого кишечника с контрастным усилением.Показания: подозрение на то, что в грыжевой мешок попала часть толстой кишки. За 3 дня до исследования пациент должен соблюдать предписанную врачом диету. В день исследования нельзя есть, от ужина накануне также необходимо воздержаться. Разрешается пить воду. В толстую кишку при помощи клизмы вводят контрастный раствор, затем выполняют рентгеновские снимки. На них хорошо видна вся толстая кишка и та ее часть, которая попала в грыжевой мешок. |
| Цистография | Рентгенконтрастное исследование мочевого пузыря.Показания: подозрение на то, что в грыжевой мешок попала часть мочевого пузыря.Ход исследования:
|
Причины появления грыжи
Паховая грыжа рассматривается, как патологический процесс. Выпячивание внутренних органов происходит по ряду причин.
Производящие факторы:
- длительная рвота;
- осложнения во время родов;
- травмы живота;
- повышенное давление внутри брюшной полости;
- сильный кашель, непрекращающийся долгое время;
- труд, связанный с подъемом тяжестей;
- излишняя масса тела.
Предрасполагающие факторы:
- генетическая предрасположенность;
- слабый мышечный аппарат, обусловленный врожденными особенностями организма;
- недостаточная физическая активность;
- хрупкая конституция тела.
Возраст также влияет на возникновение патологии. Имеется 2 периода в человеческой жизни, когда увеличивается вероятность развития недуга:
- 1 этап — возраст от 12–24 месяцев;
- 2 этап — возраст старше 40 лет.
Паховая грыжа в детском возрасте появляется из-за врожденных особенностей опорно-двигательного аппарата. Причинами грыжи в более позднем возрасте становятся производящие факторы.
https://youtube.com/watch?v=BHMBbk72D0I
Основные методы лечения

Единственный способ устранения симптомов паховой грыжи – лечение хирургическими методами.
Виды операций:
- Герниопластика с использованием аутотрансплантатов (собственных тканей организма) – после устранения грыжевого мешка пластика пахового канала проводится с подшиванием тканей пациента. Применяются как старые подходы с подшиванием мышц зоны к паховой связке (методы Бассини и Постемпского), а также более современные «золотые» решения с послойным соединением тканей (метод Шоулдайса).
- Герниопластика с помощью аллотрансплантата (искусственной сетки) – для восстановления и укрепления структур используют материалы из полипропилена и полиуретана. Они гипоаллергенны, исключают натяжение тканей и обеспечивают высокую прочность.
Вмешательство проводится как открытым методом, так и с помощью лапароскопии – внутрибрюшинным и внебрюшинным способом. Тип анестезии зависит от степени развития патологии и состояния пациента. Могут использовать как общую, так и регионарную анестезию – спинальную или эпидуральную.
Послеоперационный период:
- постельный режим – 12-24 часа;
- терапия антибиотиками – длительность по показаниям;
- прием обезболивающих – 3-4 дня;
- введение антикоагулянтов (по показаниям) – до 7-ми дней;
- удаление швов – на 7-10-й день.
Полное восстановление наступает через 3-6 месяцев. В этот период следует избегать физических нагрузок, особенно поднятия тяжестей, и соблюдать рацион питания.
При ущемлении ПГ показана срочная госпитализация с оперативным вмешательством. Неущемленная грыжа не требует срочного вмешательства. В особых случаях дату операции назначают с отсрочкой или откладывают на неопределенное время. На этот период пациенту прописывают корректирующее лечение.
Паховая грыжа у мужчин: лечение без операции
Подход включает комплекс щадящих и защитных мер для компенсации нагрузки и устранения основных причин развития ПГ:
- ношение специальных бандажных систем;
- снижение физической нагрузки, особенно длительного статического воздействия;
- коррекция режима питания и нормализация работы желудочно-кишечного тракта для устранения запоров и метеоризма;
- лечение хронических заболеваний бронхолегочной системы.
Все это позволяет снизить внутрибрюшное давление и искусственно укрепить брюшную стенку, поддерживая грыжу в стабильном и безопасном для жизни пациента состоянии.
Внимание! Ношение бандажа является вынужденной мерой, а не заменой операции. При наличии противопоказаний к хирургии, пациент нуждается в регулярном врачебном обследовании
Это позволит вовремя предотвратить характерный для таких случаев спаечный процесс.
Профилактика
Предупреждение развития грыжевой болезни – самый надежный способ избежать связанных с ней неприятностей, особенно если вы находитесь в группе риска:
- мужской пол (особенно при астеническом телосложении);
- частые роды (у женщин);
- пожилой возраст;
- ваша деятельность связана с поднятием тяжестей.
В этом случае старайтесь придерживаться следующих рекомендаций:
- Поддерживайте нормальную для вашей конституции массу тела.
- Практикуйте гимнастику, направленную на укрепление брюшной стенки (допустимо только при отсутствии диагностированных грыж).
- При повышенных физических нагрузках (беременность, поднятие тяжестей) носите специальный бандаж.
- Регулярно обращайтесь в клинику для осмотра.
Поликлиника Отрадное предлагает все необходимое для отслеживания состояния вашего организма – собственную лабораторию, современное оборудование, грамотных и опытных врачей.
Пациентам с подозрением на паховую грыжу следует записаться к хирургу. Стоимость лечения будет зависеть от расположения патологии, стадии ее развития и индивидуальных особенностей организма пациента (сопутствующие заболевания, наличие противопоказаний к операции и т.п.). Оформить запись можно по телефону или через удобную онлайн-форму на сайте.
Диафрагма, ее части, топография, функция; кровоснабжение и иннервация.
Диафрагма,
diaphragma(рис.
124), — подвижная мы-шечно-сухожильная
перегородка между грудной и брюшной
полостями. Она куполообразная. Эта
форма обусловлена положением
внутренних органов и разностью давлений
в грудной и брюшной полостях. Выпуклой
стороной диафрагма направлена в грудную
полость, вогнутой — вниз, в брюшную
полость. Диафрагма является главной
дыхательной мышцей и важнейшим органом
брюшного пресса. Мышечные пучки диафрагмы
располагаются по периферии, имеют
сухожильное или мышечное начало от
костной части нижних ребер или реберных
хрящей, окружающих нижнюю апертуру
грудной клетки, от задней поверхности
грудины и от поясничных позвонков.
Сходясь кверху, с периферии к середине
диафрагмы, мышечные пучки продолжаются
в сухожильный центр, centrumtendineum.
Соответственно
местам начала следует различать
поясничную, реберную и гру-динную части
диафрагмы.
Мышечно-сухожильные
пучки поясничной
части, parslumba—lis,
диафрагмы
начинаются от передней поверхности
поясничных позвонков правой и левой
ножками, crusd‘ex—trumetcrussinistrum,
и
от медиальной и латеральной дугообразных
связок. Медиальная дугообразная с в я
з -к a,
Hg—
arcuatummediale,
натянута
над большой поясничной мышцей и между
латеральной поверхностью I
поясничного позвонка и верхушкой
поперечного отростка II
поясничного позвонка. Латеральная
дугообразная связка, lig.
arcuatumlaterale,
охватывает
спереди квадратную мышцу поясницы
и соединяет верхушку поперечного
отростка II
поясничного позвонка с XII
ребром.
Правая
ножка поясничной части диафрагмы развита
сильнее и начинается от передней
поверхности тел I—IV
поясничных позвонков, левая берет начало
от первых трех поясничных позвонков.
Правая и левая ножки диафрагмы внизу
вплетаются в переднюю продольную
связку, а вверху их мышечные пучки
перекрещиваются впереди тела I
поясничного позвонка, ограничивая
аортальное отверстие, hiatusaorticus.
Через
это отверстие проходят аорта и грудной
(лимфатический) проток. Края аортального
отверстия диафрагмы ограничены пучками
фиброзных волокон — это срединная
дугообразная связка, lig.
arcuatummedianum.
При
сокращении мышечных пучков ножек
диафрагмы эта связка предохраняет аорту
от сдавления, в результате чего не
возникает препятствий на пути тока
крови в аорте. Выше и левее аортального
отверстия мышечные пучки правой и левой
ножек диафрагмы вновь перекрещиваются,
а затем вновь расходятся, образуя п
и-щеводное отверстие, hiatusesophageus,
через
которое пищевод вместе с блуждающими
нервами проходит из грудной полости в
брюшную. Между мышечными пучками правой
и левой ножек диафрагмы проходят
симпатические стволы, большой и малый
внутренностные нервы, непарная вена
(справа) и полунепарная вена (слева).
С каждой стороны
между поясничной и реберной частями
Диафрагмы имеется треугольной формы
участок, лишенный мышечных волокон,
— так называемый пояснично-реберный
треугольник. Здесь брюшная полость
отделяется от грудной полости лишь
тонкими пластинками внутрибрюшной и
внутригрудной фасций и серозными
оболочками (брюшиной и плеврой). В
пределах этого треугольника могут
образовываться диафраг-мальные грыжи.
Реберная
часть, parscostalis,
диафрагмы
начинается от внутренней поверхности
шести — семи-нижних ребер отдельными
мышечными пучками, которые вклиниваются
между зубцами поперечной мышцы
живота.
Грудинная
часть, parssternalis,
диафрагмы
самая узкая и слабая, начинается от
задней поверхности грудины. Между
грудиной и реберными частями также
имеются треугольные участки —
грудино-реберные треугольники, где, как
отмечалось, грудная и брюшная полости
отделены друг от друга лишь внутри-грудной
и внутрибрюшной фасциями и серозными
оболочками — плеврой и брюшиной. Здесь
также могут образовываться диаф-
рагмальные грыжи.
В сухожильном
центре диафрагмы справа имеется
отверстие нижней полой вены, через
которое указанная вена проходит из
брюшной полости в грудную.
Функция: при
сокращении диафрагма удаляется от
стенок грудной полости, купол ее
уплощается, что ведет к увеличе-, | нию
грудной полости и уменьшению брюшной.
При одновременном сокращении с
мышцами живота диафрагма способствует
повышению внутрибрюшного давления.
Иннервация:
п. phrenicus
(Cm—Gv).
Кровоснабжение:
a. pericardiacophrenica, a. phrenica superior, a. phrenica inferior,
a. musculophrenica, aa. intercostales posteriores.