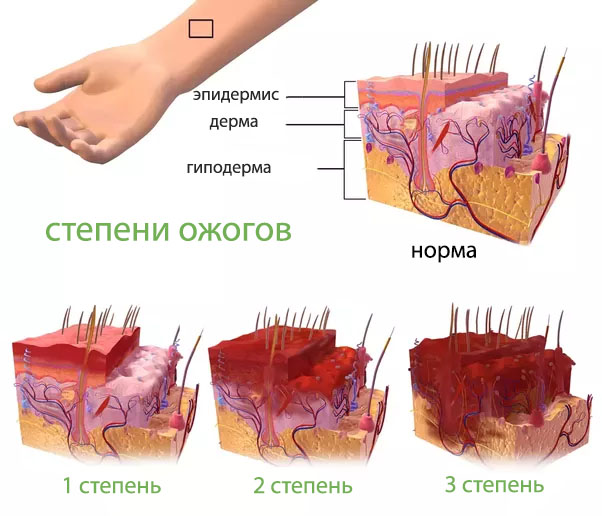
Ожоги
Содержание:
- Причины и особенности заболевания
- Возможные осложнения
- Что провоцирует / Причины Ожоговой болезни:
- Причины и симптомы проявления
- Первичный туалет ожоговой поверхности.
- Симптомы ожоговой болезни
- Симптомы Ожоговой болезни:
- Прогноз
- Лечение
- Факторы
- К каким докторам следует обращаться если у Вас Ожоги:
- Лечение Ожогов:
- Диагностика
- Профилактика ожогов
- Патогенез ожоговой болезни
- Лечение
- Симптомы Ожоговой болезни:
Причины и особенности заболевания
Развитие ожоговой болезни является результатом обширных ожогов, следовательно, основными причинами патологии являются:
- ожоги, полученные при пожарах, под воздействием кипятка или вредных химических веществ;
- ожоговые травмы, полученные на производстве при нарушении техники безопасности или под воздействием горячих реагентов.
Однако не любой ожог может стать причиной ожоговой болезни. Такое патологическое состояние наблюдается:
- при поверхностных ожогах площадью более 15-20% поверхности кожи;
- при глубоких ожогах более 10%.
Особую опасность представляет ожоговая болезнь у детей и лиц старческого возраста: даже поражение 5% тела при глубоких ожогах может привести к развитию патологического процесса и тяжелым осложнениям.
 Исходя из вышесказанного, можно выделить некоторые особенности ожоговой болезни:
Исходя из вышесказанного, можно выделить некоторые особенности ожоговой болезни:
- при ожогах 10% поражения кожи важную роль играет глубина травмы и ее характер (влажный или сухой тип некроза). При влажном типе инфицирование распространяется и на соседние неповрежденные участки кожи, что значительно ухудшает общее состояние больного. А сухой некроз будет иметь тяжелые последствия при глубоких ожогах более 15%;
- у детей и лиц пожилого возраста болезнь протекает намного сложнее. Риск появления осложнений в таких случаях также высок, а прогноз неблагоприятен;
- если полученная травма сочетается с механическим повреждением, потерей крови, наличием сильного болевого синдрома, вероятность развития осложнений ожоговой болезни возрастает.
Возможные осложнения
Инфекционные осложнения после ожоговой болезни проявляется примерно через неделю после травмы. Могут активно развиваться пролежни, пневмония, сепсис.
Через 3-4 месяца возможно выявление дисфункции некоторых сфер организма, но в большинстве случаев страдает пищеварительная или сердечно-сосудистая системы. Не редки случаи обнаружения у больных отека легких токсической природы и токсического миокардита.
Осложнениями ожоговой болезни также могут стать:
- анемия;
- трофическая язва;
- паренхиматозный гепатит;
- гастрит вследствие эрозий;
- кишечное кровотечение;
- нефрит;
- стенокардия;
- вирусные гепатиты;
- амилоидоз почек;
- нефрозонефрит;
- пиелит;
- инфаркт миокарда;
- общее истощение организма.
По статистике чаще всего выявляют 3 вида осложнений:
- сепсис (около 10% случаев);
- истощение организма (37%);
- пневмония (21%).
Вероятно развитие многих кожных проблем, таких как:
- кожный зуд;
- рубцы;
- дерматиты;
- рожистые воспаления.
Ожоговая болезнь – тяжелое патологическое состояние, представляющее серьезную опасность для здоровья и жизни больного
Важное значение имеет лечебная и восстановительная терапия, позволяющая избежать осложнений и неблагоприятных последствий. Но проводится она только в стационаре под присмотром врача, самолечение недопустимо! Правильно подобранная методика лечения – путь к выздоровлению!
Что провоцирует / Причины Ожоговой болезни:
Основным фактором, определяющим тяжесть ожоговой болезни, ее исход и прогноз, является площадь глубоких ожогов. Большое значение имеет возраст пострадавшего и локализация ожога. У людей старческого возраста и детей глубокое поражение даже 5% поверхности тела может привести к летальному исходу. Существовало много теорий патогенеза ожоговой болезни. Дюпюитрен объяснял развитие общих нарушений в организме и наступление смерти при ожогах развитием нервно-рефлекторного шока, связанного с сильным болевым раздражением и страхом во время получения повреждения. Барадок и Троянов связывали развитие общих симптомов с плазмопотерей, приводящей к сгущению крови и нарушению кровообращения. Высказывались мысли о нарушении при повышенной температуре функции красных кровяных телец и др.
Причины и симптомы проявления
Этиологией ожоговой болезни является повреждение тканей человеческого тела путем воздействия высокой температуры или химических веществ. Под действием патологических изменений целостности кожи в кровь попадают токсины и продукты клеточного распада. К этому приводит несоблюдение техники безопасности при контакте с высокими температурами, непредвиденные ситуации, спровоцированы внешними факторами.
У человека, страдающего ожоговой болезнью, проявляются следующие клинические симптомы:
- видимые повреждения кожного покрова;
- болезные ощущения;
- образование волдырей или некроз тканей;
- обугливание плоти;
- повышенная или пониженная температура тела с ознобом;
- бледность кожного покрова;
- возбуждение, переходящее в вялость;
- скачки артериального давления;
- темная, иногда черная моча;
- боль в пищеварительном тракте;
- учащенное сердцебиение;
- мышечный тремор;
- синдром расстройства сознания;
- тошнота с продолжительной рвотой;
- отсутствие мочеиспускания.
На первых стадиях заболевания человек может недооценивать состояние по причине психологического и физиологического шока. Несмотря на обстоятельства, больной нуждается в госпитализации.
Первичный туалет ожоговой поверхности.
Первичный
туалет должен проводится щадяще, с
соблюдением правил асептики и адекватном
обезболивании. Больным в состоянии шока
он не проводится.
Кожа
вокруг пораженного участка обрабатывается
растворами антисептиков (0,25 % раствор
нашатырного спирта, 3-4 % раствор борной
кислоты) или теплой мыльной водой и
обрабатывается спиртом. Сильно
загрязненные участки ожоговой поверхности
очищаются тампонами смоченными 3 %
раствором перекиси водорода или орошением
антисептиками. Удаляются инородные
тела, остатки одежды, отслоившейся
эпидермис. Небольшие и среднего размера
пузыри не вскрывают, более крупные
надрезают у основания и эвакуируют из
них содержимое. Не следует удалять с
поверхности свернувшийся фибрин. В
завершении поверхность ожога осушается
стерильными салфетками. Дальнейшее
местное лечение проводится одним из
методов — открытым или закрытым.
Симптомы ожоговой болезни
О развитии ожоговой болезни можно судить уже в первые трое суток после полученной травмы. Отмечаются следующие характерные признаки заболевания:
- возбуждение, которое довольно скоро сменяется апатией и вялостью;
- бледность;
- спутанность сознания;
- сбои деятельности ЖКТ в виде частой рвоты, тошноты и пареза (снижения тонуса и двигательной активности) кишечника;
- снижение АД вследствие уменьшения общего объема циркулирующей крови;
- изменение цвета мочи на коричневый, черный, красно-вишневый, а также ее количества (в сторону значительного увеличения или полного отсутствия мочевыделения);
- расстройства терморегуляции в виде жара или озноба.
В дальнейшем больной истощен, постоянно пребывает в состоянии лихорадки, страдает бессонницей и галлюцинациями. Раны обильно гноятся и не заживают, сердечный ритм учащается.
Симптомы Ожоговой болезни:
При ожоговой болезни в патологический процесс вовлекаются центральная и периферическая нервная система, претерпевающая значительные как функциональные, так и морфологические изменения. В первые часы ожогового шока примерно у 25 % пострадавших наблюдается возбуждение, сменяющееся по мере углубления шока заторможенностью. Глубокие рефлексы при этом повышены, может определяться рефлекс Бабинского. Болевая чувствительность необожженной кожи снижается, дермографизм угнетен.
На фоне ожоговой токсемии и инфекции возможен менингизм, иногда развивается менингит. Гнойный менингит обусловлен гематогенным или контактным распространением инфекции на мозговые оболочки. Ожоги с поражением костей свода черепа часто осложняются эпи– и субдуральными абсцессами. Среди психических нарушений, осложняющих течение ожоговой болезни, преобладают делириозные и делириозно-онейроидные состояния.
Как токсико-инфекционный период, так и период ожогового истощения могут осложняться органическими поражениями головного мозга невоспалительного характера (ожоговая энцефалопатия). Ведущие патогенетические механизмы ожоговой энцефалопатии – нарушения проницаемости сосудов, гипоксия и отек вещества мозга. Клинически наиболее важны такие синдромы ожоговой энцефалопатии, как амавротически-судорожный, гиперкинетический, делириозно-аментивный, рассеянных органических симптомов, астенический, вегетативно-трофических нарушений.
Поверхностно лежащие нервные стволы могут поражаться уже в момент ожога, захватывающего область их проекции на достаточную глубину. Чаще всего при этом поражаются малоберцовый, локтевой и срединный нервы. На 3–4-й неделе ожоговой болезни возможны различные по патогенезу одиночные и множественные невриты: инфекционно-аллергические, токсические, а также обусловленные распространением некроза на поверхностный участок нервного ствола. При ожоговом истощении часты полиневриты обожженных и необожженных конечностей.
Прогноз
Прогноз дальнейшего выздоровления напрямую зависит от возраста пострадавшего, его состояния здоровья и распространения поражений:
- Лица возрастом от 45 лет обладают негативным прогнозом, даже если затронуто 10-15% тела;
- Пациенты младше 45 лет имеют больше шансов на положительный прогноз выздоровления, даже если поражено 40% тела;
- Значительно тяжелее протекает ожоговая болезнь у детей, особенно при больших площадях распространения.
Разработан ряд симптомов из 8 признаков, на основе которых можно заранее спрогнозировать состояние больного:
- Площадь распространения 60%;
- Травмы дыхательных путей;
- Анурия;
- Потеря сознания;
- Декомпенсированные заболевания;
- Возраст пострадавших 50 лет и выше;
- Пульс более 100 ударов в минуту;
- Открытое пламя – причина травмы.
Если пострадавший подпадает хотя бы под 4 фактора из списка – прогноз неблагоприятен.
Ожоговая болезнь представляет собой тяжелое патологическое состояние, которое несет опасность для здоровья и жизни. Правильно подобранное лечение является залогом выздоровления. Но, что такое ожоговая болезнь и какие меры терапии предпринять должен назначать только квалифицированный врач в условиях стационара.
Лечение
При выборе методики лечения ожоговой болезни учитывают стадию патологического процесса и ее тяжесть
Важно оказать помощь больному как можно раньше, чтобы избежать тяжелых последствий и осложнений
Лечение ожоговой болезни обычно проходит в 3 этапа:
- На первом этапе больного обеспечивают обильным питьем, проводят обезболивание, выполняя новокаиновые блокады. Назначаются анальгетики наркологической или ненаркологической группы. Проводят массивную инфузию плазмы или переливание крови. Дополнительно проводится терапия сердечными гликозидами, глюкокортикоидами, антикоагулянтами, аскорбиновой кислотой. Могут назначаться ингаляции с увлажненным кислородом или специальными растворами. Раны обрабатывают антисептиками, накладывая стерильные повязки.
- Терапия в период ожоговой токсемии и септикотоксемии направлена на борьбу с интоксикацией организма. Этот этап лечения является одним из ключевых и длительных. Врачами назначаются антибиотики, витаминные комплексы, анаболические стероиды, препараты белковой природы и лекарственные средства, стимулирующие регенерацию кожи. При необходимости дополнительно применяются препараты для восстановления работы внутренних органов.
- Третий этап – восстановительный период. При легкой степени ожоговой болезни используются препараты против рубцов, в более сложных случаях могут проводиться реконструктивные операции для ликвидации контрактур, трофических язв.
Ожоговая болезнь у детей лечиться намного сложнее:
- в целях обезболивания врачи применяют Промедол, который вводится с расчетом 0,1 мл. раствора (1%) на 1 год жизни;
- для профилактики ожогового шока проводят переливание крови;
- наступивший ожоговый шок ликвидируют инфузионной терапией.
 В более тяжелых случаях требуется хирургическое вмешательство.
В более тяжелых случаях требуется хирургическое вмешательство.
Факторы
Если говорить о такой проблеме, как ожоговая болезнь, обязательно нужно рассмотреть и факторы, влияющие на степень самого заболевания.
Глубина и характер травмы
Так, к примеру, важно то, влажным или сухим будет некроз тканей. В первом случае инфицироваться также могут неповрежденные участки кожи, которые могут влиять на ухудшение состояния больного
Сухой же некроз будет опасным именно при глубоких ожогах. Также стоит сказать о том, что больному могут диагностировать ожоговую болезнь только в том случае, если у него повреждено более 25% участков тела.
Стоит сказать о том, что люди старшего возраста, а также дети более тяжело переносят ожоговую болезнь.
Вероятность возникновения ожоговой болезни возрастает в том случае, если у пациента есть механическая травма, кровотечение, болевой синдром.
К каким докторам следует обращаться если у Вас Ожоги:
- Дерматолог
- Хирург
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Ожогов, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Лечение Ожогов:
Первая помощь:
- прекращение действия повреждающего агента;
- профилактика шока;
- профилактика инфицирования ожоговой поверхности;
- доставка больного в специализированный стационар;
- введение противостолбнячной сыворотки.
При оказании первой помощи прежде всего необходимо прекратить воздействие повреждающего фактора. Необходимо укрыть человека плотной одеждой, присыпать песком. Далее необходимо охладить обожженную поверхность с помощью проточной воды, льда и др. Если пузыри не лопнули, то можно всю пораженную поверхность обработать спиртом, а если лопнули, то только вокруг. Важным этапом является защита от вторичного инфицирования с помощью стерильной или проглаженной пеленки. Больному дается обильное, теплое питье.
Общие принципы лечения:
- нормализация психоэмоциональных расстройств;
- подбор необходимого кислородного режима;
- коррекция нарушений кровообращения;
- коррекция патологии кислотно-щелочного равновесия;
- коррекция нарушений водно-солевого обмена;
- коррекция нарушений энергетического обмена;
- борьба с интоксикацией.
Нельзя препятствовать охлаждению ожога. В первую неделю мазями и маслами не пользуются. Производят укрытие асептической повязкой или повязкой, смоченной новокаином с антибиотиками, фурацилином, диоксидином, 0,5%-ным раствором перманганата калия. В стационаре у взрослых большие пузыри срезают, у детей — надсекают, обрывки срезают. Производят туалет ран фурацилином, перекисью водорода.
Общее лечение. Проводят инфузионную терапию в больших объемах. Объем инфузии высчитывают по формуле: объем инфузии (в сутки) = (масса тела (кг) × площадь ожога (%)) / 2. Инфузия осуществляется в объеме около 6 л в сутки — медленно, длительно.
Применяют различные способы введения жидкостей:
- в подключичную вену;
- в вены нижних конечностей;
- в корень языка;
- внутрикостно.
Используют следующие препараты: свежезамороженная плазма (1-1,5 л), изотонический раствор хлорида натрия (2 л), 40%-ный раствор глюкозы (по 60-100 мл), 10%-ный раствор глюкозы (40-50 мл), белковые гидролизаты, кровезаменители.
Принципы местного лечения:
- устранение болевого синдрома, орошение хлорэтилом, пантенолом, создание покоя;
- асептическое состояние раны;
- предупреждение или ограничение лимфопотери и плазмо-потери (использование так называемой «искусственной кожи», этапная некротомия);
- обеспечение эпителизации ожоговой поверхности.
Методы местного лечения:
- закрытый;
- открытый;
- смешанный;
- оперативный.
Закрытый метод. Используют повязки с различными веществами (эмульсия синтомицина, диоксидиновая мазь). Ожоговую поверхность покрывают специальными фибрино-выми пленками, под которыми распределяют антибиотики.
Открытый метод
- Без обработки поверхности ожога дубящими веществами. Создается каркас из стерильных простыней, где поддерживается постоянная температура (+23-25 °С). Поверхность ожога подсушивается и покрывается корочкой.
- Создают корочку (струп) путем обработки поверхности коагуляционными препаратами (2-3%-ный раствор перман-ганата калия, 10%-ный раствор AgNO3).
Смешанный метод. Применяют в комбинации и открытую, и закрытую методики. Оперативный метод. Оперативное вмешательство проводят при удовлетворительном состоянии пострадавшего; при глубоких, но ограниченных ожогах (до 10% площади тела). Применяют следующие методы:
- ранняя некрэктомия: механическая (этапная или одномоментная), биологическая (с использованием протеолити-ческих ферментов), химическая (салициловая мазь, бензойная кислота);
- ранняя некрэктомия с закрытием поверхности раны ауто-трансплантатом или временным наложением аллотранс-плантата или синтетической кожи до момента, позволяющего произвести аутодермопластику;
- первичная кожная аутопластика;
- ампутация конечности;
- свободная пересадка кожи (при обширных ожогах);
- использование различных медикаментозных средств, способствующих подавлению микрофлоры и очищению ран от некротических тканей. С последующей отсроченной аутодермопластикой после отторжения ожогового струпа.
Диагностика
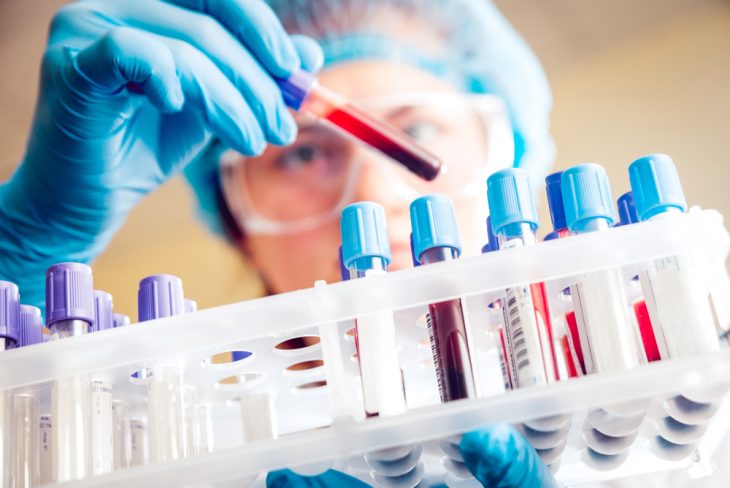 О состоянии больного расскажут показатели общего, биохимического анализов крови, а также ряда иных исследований
О состоянии больного расскажут показатели общего, биохимического анализов крови, а также ряда иных исследований
Диагностика ожоговой болезни подкрепляется исследованиями, оценивающими общее состояние больного и состояние внутренних органов и систем:
- клинический анализ крови;
- общий анализ мочи;
- биохимическое исследование крови;
- рентгенография органов грудной клетки;
- гастроскопия;
- ЭКГ, ЭхоКГ и МРТ сердца;
- контрастная рентгенография органов брюшной полости;
- анализ кала на скрытую кровь.
Объем обследования определяется тяжестью состояния пациента. Для выявления всех возможных осложнений больному назначаются консультации кардиолога, гастроэнтеролога, пульмонолога и пр.
Профилактика ожогов
Профилактика солнечных ожогов
Во избежание возникновения солнечных ожогов необходимо выполнять следующие правила:
- Необходимо избегать прямого контакта с солнцем в период с десяти до шестнадцати часов.
- В особо жаркие дни предпочтительней носить темную одежду, так как она лучше белых вещей защищает кожу от солнца.
- Перед выходом на улицу рекомендуется наносить на открытые участки кожи солнцезащитные средства.
- Во время приема солнечных ванн использование солнцезащитного средства является обязательной процедурой, которую необходимо повторять после каждого купания.
- Поскольку солнцезащитные средства обладают разными факторами защиты, их необходимо подбирать к определенному фототипу кожи.
Существуют следующие фототипы кожи:
- скандинавский (первый фототип);
- светлокожий европейский (второй фототип);
- темнокожий среднеевропейский (третий фототип);
- средиземноморский (четвертый фототип);
- индонезийский или средневосточный (пятый фототип);
- афроамериканский (шестой фототип).
Профилактика бытовых ожогов
Во избежание возникновения ожогов в бытовых условиях необходимо выполнять следующие рекомендации:
- Не следует пользоваться электроприборами с поврежденной изоляцией.
- Выключая электроприбор из розетки, не следует тянуть шнур, необходимо удерживать непосредственно основания вилки.
- Если вы не профессиональный электрик, не стоит самостоятельно ремонтировать электроприборы и проводку.
- Не следует пользоваться электроприборами в сыром помещении.
- Не следует оставлять детей без внимания.
- Необходимо следить за тем, чтобы в зоне доступа детей не было горячих предметов (например, горячей еды или жидкости, розетки, включенного утюга и т.д.).
- Те предметы, которые могут привести к возникновению ожогов (например, спички, раскаленные предметы, химикаты и другие), следует держать подальше от детей.
- Необходимо проводить с детьми старшего возраста разъяснительные мероприятия в отношении их безопасности.
- Следует отказаться от курения в постели, поскольку это является одной из частых причин пожаров.
- Рекомендуется установить противопожарную сигнализацию во всем доме или хотя бы в тех местах, где вероятность возникновения воспламенения выше (например, в кухне, комнате с камином).
- Рекомендуется иметь в доме огнетушитель.
Патогенез ожоговой болезни
Внезапное образование обширного очага некроза и формирование значительного массива тканей, находящихся в фазе паранекроза, становится причиной выброса в кровь большого количества токсинов и элементов распадающихся клеток. В крови резко увеличивается уровень простагландинов, серотонина, гистамина, натрия, калия и протеолитических ферментов. Это приводит к повышению проницаемости капилляров. Плазма выходит из сосудистого русла, скапливается в тканях, в результате значительно уменьшается ОЦК. В ответ на это организм выбрасывает в кровь гормоны, вызывающие сужение сосудов – норадреналин, адреналин и катехоламины.
Запускается механизм централизации кровообращения. Периферические отделы тела, а затем и внутренние органы начинают страдать от недостатка кровоснабжения, что приводит к развитию гиповолемического шока. Наряду с этим наблюдается сгущение крови и расстройства водно-солевого обмена. Все перечисленное приводит к нарушениям функционирования различных органов. Развивается олигоанурия. В последующем патологические изменения усугубляются из-за истощения иммунной и эндокринной системы, а также токсического влияния продуктов распада тканей на внутренние органы. В сердце и печени возникают дегенеративные изменения, в желудочно-кишечном тракте образуются язвы, возможен парез кишечника, эмболии и тромбозы брыжеечных сосудов, в легких выявляются пневмонии.
Лечение
Лечение ожоговой болезни подбирается индивидуально в зависимости от периода патологического процесса и возможных осложнений. Пациента обеспечивают обильным питьем, вводят анальгетики, компоненты крови и их заменители. Иногда необходимо провести терапию кислородом. Транспортировать пострадавшего можно только после приведения в стабильное состояние.
Даже после поступления в стационар больному продолжают давать обильное питье. Для предотвращения развития белкового шока производят блокаду новокаином, делают инъекцию анальгетиками. Уменьшенный объем циркулирующей крови восполняют кровозаменяющими растворами или специальными коллоидами. В некоторых случаях проводят переливание. На пораженные места накладывают только антисептические повязки.
В период острой ожоговой токсемии и септикотоксемической стадии продолжают проводить противотоксическую терапию. Также обязательно назначаются препараты с антибактериальной активностью, анаболические средства стероидной структуры, соединения белка и медикаменты, усиливающие процессы восстановления.
Симптомы Ожоговой болезни:
При ожоговой болезни в патологический процесс вовлекаются центральная и периферическая нервная система, претерпевающая значительные как функциональные, так и морфологические изменения. В первые часы ожогового шока примерно у 25 % пострадавших наблюдается возбуждение, сменяющееся по мере углубления шока заторможенностью. Глубокие рефлексы при этом повышены, может определяться рефлекс Бабинского. Болевая чувствительность необожженной кожи снижается, дермографизм угнетен.
На фоне ожоговой токсемии и инфекции возможен менингизм, иногда развивается менингит. Гнойный менингит обусловлен гематогенным или контактным распространением инфекции на мозговые оболочки. Ожоги с поражением костей свода черепа часто осложняются эпи– и субдуральными абсцессами. Среди психических нарушений, осложняющих течение ожоговой болезни, преобладают делириозные и делириозно-онейроидные состояния.
Как токсико-инфекционный период, так и период ожогового истощения могут осложняться органическими поражениями головного мозга невоспалительного характера (ожоговая энцефалопатия). Ведущие патогенетические механизмы ожоговой энцефалопатии – нарушения проницаемости сосудов, гипоксия и отек вещества мозга. Клинически наиболее важны такие синдромы ожоговой энцефалопатии, как амавротически-судорожный, гиперкинетический, делириозно-аментивный, рассеянных органических симптомов, астенический, вегетативно-трофических нарушений.
Поверхностно лежащие нервные стволы могут поражаться уже в момент ожога, захватывающего область их проекции на достаточную глубину. Чаще всего при этом поражаются малоберцовый, локтевой и срединный нервы. На 3–4-й неделе ожоговой болезни возможны различные по патогенезу одиночные и множественные невриты: инфекционно-аллергические, токсические, а также обусловленные распространением некроза на поверхностный участок нервного ствола. При ожоговом истощении часты полиневриты обожженных и необожженных конечностей.