Хондроз грудного отдела: симптомы
Содержание:
Способы лечения
Это патологическое состояние требует комплексного лечения. В первую очередь пациентам подбираются препараты, способствующие устранению симптоматических проявлений и улучшению питания межпозвоночных дисков. Медикаментозное лечение должно быть дополнено физиопроцедурами и ЛФК. В качестве дополнения можно использовать некоторые народные средства. Кроме того, рекомендуется придерживаться специальной диеты.
Лекарства
При выраженном болевом синдроме пациенту рекомендуется придерживаться постельного режима. Это позволит снизить интенсивность болей. Для устранения неприятных ощущений нередко назначаются анальгетики и НПВС. Если болевой синдром проявляется слишком интенсивно, может потребоваться проведение новокаиновых блокад. Нередко для устранения болевого синдрома при этом заболевании назначаются глюкокортикостероиды.
Для улучшения насыщения питательными веществами и водой межпозвоночных дисков назначаются хондропротекторы. В ряде случаев назначаются короткими курсами спазмолитики и миорелаксанты. Эти препараты способствуют устранению мышечного спазма. При необходимости для устранения отека мягких тканей назначаются мочегонные средства. Для улучшения состояния подвергшихся компрессионному воздействию нервных окончаний пациенту требуются витамины группы В.

Лечебная физкультура и массаж
Лечебная физкультура и массаж – важнейшие составляющие лечения остеохондроза, но использовать их можно только после медикаментозного подавления признаков. Правильно подобранные упражнения способствует улучшению вентиляции легких и укреплению мышечного корсета, поддерживающего позвоночный столб.
Массаж способствует устранению гипертонуса мышц и улучшению питания мягких тканей. Чтобы процедуры не нанесли вред, их должен проводить специалист. В большинстве случаев выполняется классический массаж, предполагающий последовательное растирание, разглаживание и пощипывание проблемной зоны. Большую пользу может принести точечный и сегментарный массаж. Эти методики предполагают воздействие на болевые точки. Они способствуют улучшению кровообращения и лимфодренажа. В большинстве случаев пациентам достаточно делать процедуры 2-3 раза в неделю.
Иглорефлексотерапия
Этот метод предполагает расположение игл на участках тела пациента. Данный способ позволяет быстро устранить мышечные спазмы и боли. Процедуры иглоукалывания должен проводить профессионал в этом деле. Если этим занимается специалист, процедура будет почти безболезненной. Иглорефлексотерапия противопоказана людям, страдающим онкологическими заболеваниями, психическими расстройствами. Не рекомендуется использовать данный метод лечения остеохондроза при наличии выраженных воспалительных процессов.
Мануальная терапия
Мануальная терапия способствует восстановлению правильного анатомического положения позвонков. Кроме того, этот метод помогает уменьшить интенсивность боли и снизить мышечные спазмы. Подобное воздействие способствует восстановлению связочного аппарата. Подобные процедуры позволяют замедлить процесс развития этого патологического состояния. Длительность курса мануальной терапии подбирается больному индивидуально.
Техника постизометрической релаксации
Процедуры постизометрической релаксации – это особая методика, которая предполагает напряжение всех мышц, окружающих позвоночник, а затем их расслабление. Подобные упражнения следует выполнять под контролем специалиста, который может оценить правильность движений и степень выраженности мышечного напряжения. Этот метод позволяет быстрее устранить боли и восстановить нормальную работу мышц и связок.
Причины, ведущие к появлению хондроза
Прежде чем начать лечение хондроза шеи, очень важно убедиться в точности постановки диагноза. Причины, по которым запускаются разрушительные процессы, разграничиваются на три категории:. Динамические
Наблюдается микротравмирование гиалиновых хрящей. Как правило, это происходит при осуществлении чрезмерных физических перегрузок. Очень часто такие травмы остаются без внимания, из-за чего активно прогрессируют, и приводят к серьезным последствиям
Динамические. Наблюдается микротравмирование гиалиновых хрящей. Как правило, это происходит при осуществлении чрезмерных физических перегрузок. Очень часто такие травмы остаются без внимания, из-за чего активно прогрессируют, и приводят к серьезным последствиям
Именно поэтому очень важно производить профилактический осмотр, что позволит выявить эту причину возникновения хондроза. Гравитационные
Недуг развивается благодаря смещенному центру тяжести, что приводит к повышению уровня нагрузок
Подобные действия начинаются, когда человеческое тело пребывает в неудобной позе на протяжении длительного времени. Дисметаболические. Хрящевые ткани подлежат деструктивным изменениям. Это объясняется нарушением кровообращения, при котором ухудшаются «поставки» питательных компонентов во все ткани.
На сегодняшний день специалисты не могут окончательно объяснить возникновение межреберного хондроза, как и недуга, поражающего другие участки тела. Изначально они полагали, что это связано с возрастными изменениями. Дело в том, что с наступлением 45-ти летней отметки, организм существенно сокращает продуцирование особого белка – коллагена, отвечающего за уровень прочности, а также эластичности тканей. Это отображается на функционировании сухожилий, а также связок и даже суставов.
Специалисты выделяют следующие причины возникновения хондроза:
- наличие травм позвоночного столба;
- сколиоз;
- регулярные стрессовые ситуации и психические перенапряжения;
- отсутствие достаточной физической активности;
- наследственная предрасположенность;
- наличие вредных привычек;
- чрезмерные физические нагрузки;
- развитие патологий, поражающих сосуды;
- продолжительное пребывание в неудобной позиции;
- ухудшенный обмен веществ.
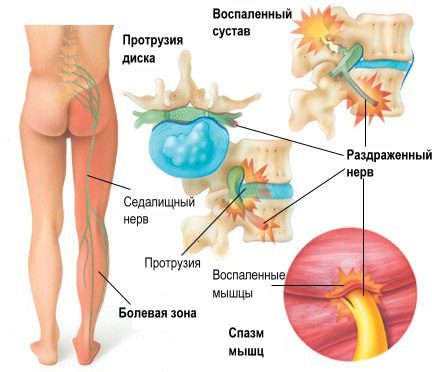
Характерные симптомы грудного остеохондроза
Выраженная клиническая картина у пациентов появляется, когда из-за остеохондроза возникают грыжи (выпячивания) межпозвоночных дисков или их смещение. Ранее заподозрить патологию можно по болям между ребрами и в грудном отделе позвоночника, которые усиливаются во время активных движений и ночью.
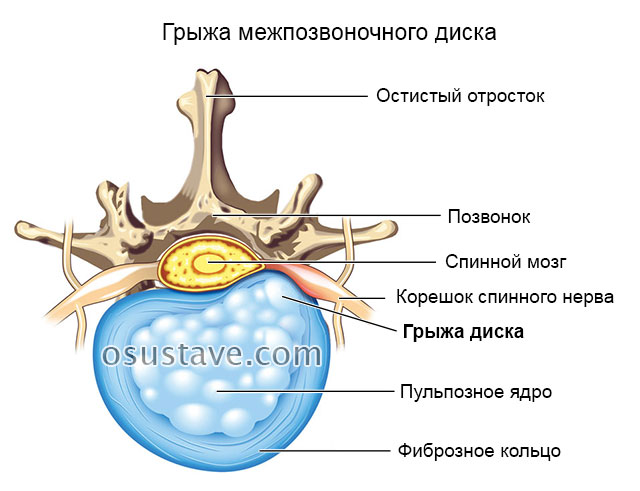
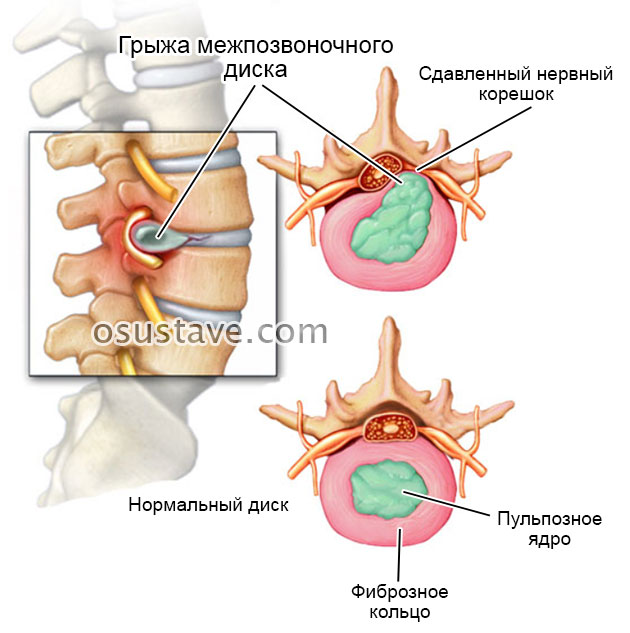
Самые часто проявляющиеся симптомы патологии (как у женщин, так и у мужчин):
- Боль в верхней части спины.
- Ограничение подвижности грудного отдела позвоночника.
Реже встречается боль в груди, связанная с раздражением или сдавливанием нервного корешка.
У некоторых пациентов также наблюдаются:
- расстройства чувствительности, мышечная слабость;
- нарушение функционирования тазовых органов;
- парез (ослабление мышечной силы из-за поражения нервных путей) или паралич нижних конечностей.
Болевой синдром
Какую боль могут ощущать пациенты в верхней части спины:
- Острую боль. Ощущение мучительной или жгучей боли, которая как будто сжимает спину в тисках. Обычно болевой синдром в таком случае расположен в одном месте, а не распространяется по ходу нервов на половину грудной клетки.
- Тупую ноющую боль, ощущение общего дискомфорта. Боль может распространяться на шейную область, плечо или поясницу.
- Иррадиирующую боль. Эта боль может распространяться по ходу нервов в направлении от позвоночника на руку, грудную клетку, живот или другие части тела. Такая боль может быть тупой или острой, постоянной или приступообразной. Обычно в таких случаях болевой синдром размещен на одной половине тела.
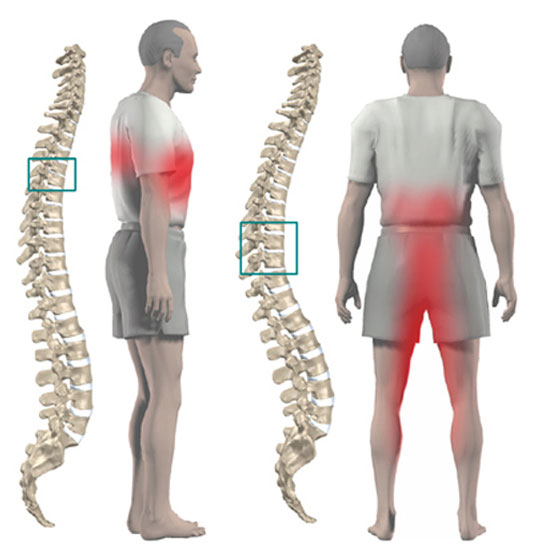 Распространение боли (иррадиация) при остеохондрозе грудного отдела позвоночника
Распространение боли (иррадиация) при остеохондрозе грудного отдела позвоночника
Если боль, возникающая вследствие остеохондроза грудного отдела позвоночника, очень сильна, она может нарушать повседневную деятельность и значительно ухудшать качество жизни.
Ухудшение подвижности в пораженном участке спины
При усилении болевого синдрома пациент старается избегать движений в пораженной области. Это приводит к ухудшению подвижности:
- мышц;
- связок;
- суставов грудной клетки.
Грудной отдел позвоночника самый неподвижный. Однако дополнительное уменьшение диапазона движений может ограничить или сделать невозможным выполнение некоторых задач – трудно вращать туловищем или поднять руку.
Нарушения чувствительности и мышечная слабость
При воспалении или раздражении нервных корешков могут наблюдаться:
- болевые ощущения;
- нарушения чувствительности – онемение или ощущение покалывания по ходу нерва.
Эти симптомы могут распространяться на руку, грудную клетку, живот или нижнюю часть тела.
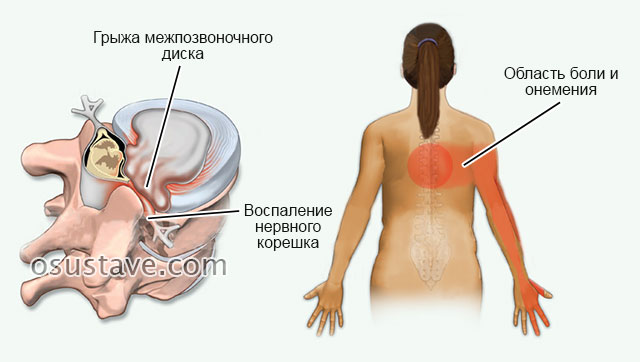 Возможная область боли при грудном остеохондрозе. Нажмите на фото для увеличения
Возможная область боли при грудном остеохондрозе. Нажмите на фото для увеличения
По этим же причинам может нарушаться двигательная иннервация мышц: нарушается передача нервных импульсов от центральной нервной системы к мышцам, вследствие чего развивается их слабость. Также могут поражаться межреберные мышцы, мышцы спины и передней брюшной стенки.
Нарушения функций тазовых органов и паралич нижних конечностей
У некоторых пациентов грыжа межпозвоночных дисков на грудном уровне может сдавливать спинной мозг, из-за чего развивается нарушение контроля над функционированием тазовых органов. Эта проблема проявляется недержанием мочи и кала.
Сдавливание спинного мозга на грудном уровне может привести к нарушениям чувствительности, парезу или параличу нижних конечностей.
Эти симптомы говорят о тяжелом остеохондрозе и необходимости консультации нейрохирурга с целью определения необходимости хирургического лечения.
Зависимость симптомов от уровня поражения межпозвоночных дисков
На уровне каждого грудного позвонка от спинного мозга отходит 2 нервных корешка – правый и левый. Они обеспечивают чувствительную и двигательную иннервацию правой и левой стороны тела.
Если нервный корешок сдавлен или раздражен грыжей межпозвоночного диска, возникают симптомы радикулопатии (заболевания периферической нервной системы, возникающего из-за повреждения, воспаления или защемления корешков спинномозговых нервов): боль, онемение, покалывание и мышечная слабость, которые распространяются по ходу нервов в направлении от позвоночника.
 Нажмите на фото для увеличения
Нажмите на фото для увеличения
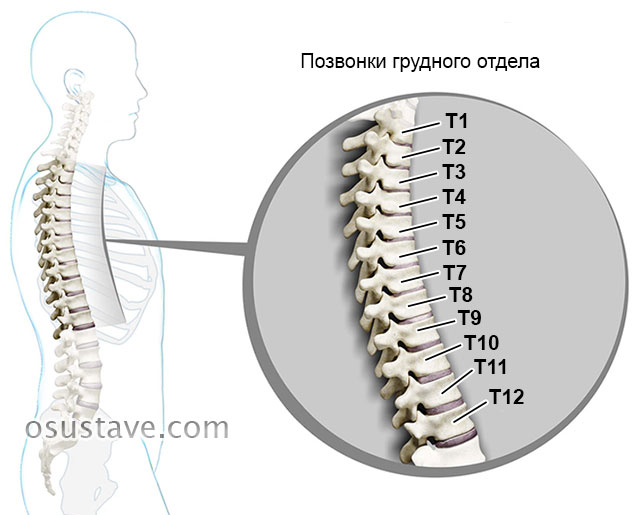
Клиническая картина зависит от уровня повреждения нервного корешка:
| Уровень (номер) грудных позвонков | Симптомы патологии распространяются на: |
|---|---|
|
1–2 |
Руку или грудную клетку |
|
3–5 |
Грудную клетку |
|
6–8 |
Грудную клетку и верхнюю часть живота |
|
9–12 |
Живот и поясницу |
Клиническая картина
Остеохондроз шейно-грудного отдела — наиболее частая локализация патологии. Дегенеративные изменения начинаются в наиболее подвижных отделах шеи — с пятого по седьмой позвонки.
Каковы признаки шейного остеохондроза? Они будут зависеть не только от поражения непосредственно межпозвонковых дисков, но и от вовлечения в патологический процесс нервных корешков. Все их можно разделить на три синдрома.
Таблица #1. Синдромы при шейном остеохондрозе:
| Спинальный | Болевой (корешковый) | Вегетативно-дистрофический |
|
Встречается очень редко, протекает намного тяжелее остальных синдромов. Проявления его напоминают таковые при боковом амиотрофическом склерозе, опухоли спинного мозга. Наблюдается нарушение чувствительной и двигательной функции вплоть до развития паралича. |
Встречается у всех пациентов. Боль возникает остро, имеет сходство с прохождением электрического тока. Пациенты описывают её как стреляющую или режущую. Начинается боль сверху и быстро распространяется вниз — в лопатку, руку, пальцы. Усиливается даже при малейшем движении. Сопровождается ощущением мурашек, ватности в руке. | Развивается в 75% случаев. Локализация симптомов — голова, шея, плечи.
В этом случае поражаются не корешки, а симпатические волокна. Болевые ощущения не имеют четкой локализации. Усиливается болезненность при надавливании в проекции связок и сухожилий. |
Вследствие болевых ощущений пациент ограничивает объём движений. Это приводит к развитию фиброза связок.
 Основным проявлением остеохондроза становится боль
Основным проявлением остеохондроза становится боль
Среди вегетативно-дистрофических синдромов можно выделить несколько наиболее часто встречающихся:
- Цервикальная дискалгия. Такие боли — это начальные признаки остеохондроза шейного отдела позвоночника. Боль может быть постоянной или приступообразной. Появляется после ночного сна, усиливается при движениях головой. При пальпации обнаруживаются напряженные и малоподвижные шейные мышцы.
- Синдром передней лестничной мышцы. В этом случае боль будет распространяться по внутренней стороне плеча вплоть до пальцев кисти. У некоторых пациентов боль ощущается в грудной клетке, напоминая приступ стенокардии. Характерны сосудистые расстройства — похолодание конечности, бледность кожи.
- Плечелопаточный синдром. Болевые ощущения начинаются в области шеи и распространяются на весь плечевой пояс. Возникают чаще ночью, затрудняют отведение руки в сторону.
- Синдром позвоночной артерии. Связан с её сдавлением и нарушением кровоснабжения головного мозга. Характерны постоянные головные боли, головокружение, тошнота вплоть до рвоты, шум в ушах.
Признаки шейного и грудного остеохондроза различаются между собой. При поражении грудного отдела проявления весьма разнообразны, но не являются специфичными.
Таблица #2. Синдромы при грудном остеохондрозе:
| Болевой | Кардиальный | Абдоминальный |
| Боль локализуется по ходу позвоночника или между лопатками, усиливается при движениях или длительном пребывании в одном и том же положении. Характер боли жгучий, ноющий, сочетается с парестезиями. | Боли в области сердца возникают при поднятии тяжестей, тяжёлой физической нагрузке. Боль напоминает таковую при стенокардии, однако не исчезает после приёма нитратов и может сохраняться в течение суток. | Болевые ощущения возникают в области солнечного сплетения, сопровождаются тошнотой и изжогой. |
Двигательные нарушения, как правило, не развиваются.
Симптомы грудного остеохондроза
На начальной стадии пациент не ощущает дискомфорт, поэтому на этом этапе болезнь обнаружить могут только случайно. У заболевания имеется множество признаков, которые могут маскироваться под другие патологии.
Симптомы грудного остеохондроза могут ощущаться такими проявлениями:
- Дыхание утруднено. Возникают проблемы, проявляющиеся одышкой и чувством нехватки воздуха. Это указывает на поражение грудных позвонков и спинного мозга.
- Основной признак — боли в области грудной клетки. Также возникает давящее чувство в сердце, скорее напоминающее приступ ишемии.
- Возникает дискомфорт при наклонах спины. По мере прогрессирования болезни боль в этом положении усиливается.
- На фоне ухудшения кровообращения возникает ощущение холода в нижних или верхних конечностях.
- Боль в грудной клетке на фоне появившихся межпозвоночных грыж. Дискомфорт чаще ощущается сильнее со стороны пораженного участка слева или справа.
- Дискомфорт в горле и проблемы с глотанием. Если возникает раздражение нервных окончаний верхней части грудного отдела, появляется кашель.
- У женщин могут возникать боли в груди, не связанные с циклическими изменениями или гормональными нарушениями.
- В области ног и стоп появляется покалывание или жжение.
- Волосы и ногти становятся ломкими, тусклыми.
- Реже возникает опоясывающий герпес.
- В спине и груди возникают одновременно болевые ощущения.
- Реже наблюдается дискомфорт в области желудка, печени или поджелудочной железы.
- Возникновение сковывающей боли в ребрах, что указывает на межреберную невралгию.
- Появляются признаки грудного хондроза и сдавливания – схожей патологии.
- Возникают проблемы в работе желудочно-кишечного тракта. Ощущается тошнота, тяжесть в желудке.
- У мужчин может упасть несколько либидо. Возникают проблемы в мочеполовой сфере.
- При длительном нахождении стоя или сидя возникает сильный дискомфорт.
- Возникает сильная головная боль, сопровождающаяся головокружением. Возможно появление мигреней с аурой.
- У пациента часто появляются межреберные невралгии.
- Боль может отдавать в шею или низ спины.
При обнаружении в совокупности грудного остеохондроза и его признаков или некоторых из них, необходимо в срочном порядке обратиться к терапевту, неврологу, ортопеду. Также насторожить подобные симптомы должны в случае отсутствия проблем с желудочно-кишечным трактом, сердечно-сосудистой системой и легкими.
Также существуют симптомы острой и подострой стадии. Если при обострении остеохондроза грудного отдела у пациента возникает сильная боль, лишающая больного работоспособности, и он может соблюдать только постельный режим, то подострое течение является вялотекущим и не ограничивает существенно двигательную активность пациента.
Явный признак вялотекущего поражения – нет острой боли. Симптоматика в подострой стадии стертая. Нет дискомфорта при элементарных движениях тела, включая вдох, чихание или повороты. Человек не мучается болью во сне, поэтому процесс засыпания облегчается.
Чтобы подострое течение заболевания не обострилось и вошло в ремиссию, нужно соблюдать важные правила:
- Запрещено поднимать тяжести.
- Нельзя резко наклоняться.
- Запрещено долго находиться в сидячем или стоячем положении. Человек часто неосознанно в таком состоянии принимает вредную для позвоночника позу, поэтому происходит избыточная нагрузка на хребет, что влечет за собой очередное обострение.
- Избегать переохлаждения. Доказано, что несоблюдение комфортного температурного режима для тела оборачивается обострением воспалительного процесса. Нахождение в сыром помещении также вредно для суставов.
Длительность подострого течения индивидуальна. Если следовать врачебным рекомендациям, то пациент избавиться полностью от дискомфорта в течение 2-3 недель. Если же консервативное лечение и покой не помогают, а пациента начинает мучить тошнота, головокружение и слабость, необходимо срочно обращаться к специалисту. Такие симптомы указывают на повторное обострение.
Лечебные мероприятия
Лечение остеохондроза представляет собой комплексную задачу. Первые признаки и лечение шейного остеохондроза не должны значительно отстоять друг от друга по времени. Чем раньше начать лечить остеохондроз, тем лучше будут результаты, на начальных этапах может помочь лечение травами остеохондроза.
Лечебный режим
Он направлен на максимальную разгрузку пораженных отделов позвоночника. В период обострения заболевания это достигается только в условиях стационара. Больному нужно обеспечить полный покой.
Его укладывают на специальный щит, который позволяет обеспечить физиологичное положение позвоночника. Под шейный отдел подкладывают валики. Также можно применять воротник Шанца, а при остеохондрозе грудного отдела — жёсткие корсеты.
Обязательно проводится скелетное вытяжение. Пациента усаживают на специальный стул и проводят вытяжение вертикально вверх. Также вытяжение может быть подводным — вертикальным и горизонтальным.
Приём медикаментов
Признаки воспаления шейного остеохондроза — показание для назначения медикаментозной терапии.
Применяют разные группы препаратов, помогающие устранить симптоматику:
- НПВС. Препараты этой группы направлены на устранение воспалительного процесса. Используют Ибупрофен или Нимесулид с одновременным приемом омепразола для защиты слизистой желудка.
- Миорелаксанты. Устраняя мышечный спазм, эти препараты облегчают болевые ощущения. Применяют такие лекарства, как Сирдалуд, Мидокалм.
- Ноотропные препараты. Применяются для улучшения микроциркуляции и кровоснабжения головного мозга — Кавинтон, Циннаризин.
- Мочегонные средства. Применяются для уменьшения отека нервного корешка, что способствует снижению давления на него и облегчению боли.
- Никотиновая кислота в инъекциях. Улучшает микроциркуляцию в области пораженного хряща, способствует более быстрому его восстановлению.
- Витамины группы В. Улучшают нервно-мышечную проводимость, облегчают боли.
Для облегчения особенно интенсивных болевых ощущений используют блокады с новокаином. Его раствор вводят в наиболее болезненные мышцы, а также вокруг нервных корешков.
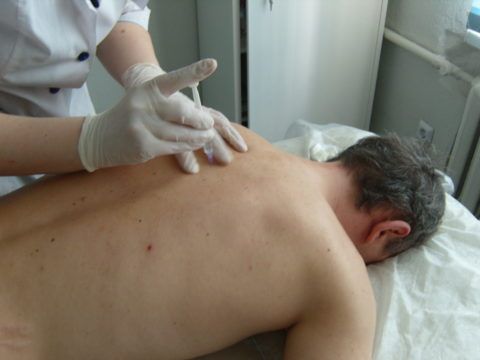 Для облегчения боли проводятся новокаиновые блокады
Для облегчения боли проводятся новокаиновые блокады
Препараты для амбулаторного долечивания можно приобрести в аптеке. Цена на них может быть разнообразной — как высокой, так и вполне доступной.
Немедикаментозные методы
К ним относятся массаж, лечебная гимнастика, физиотерапевтические методы.
Такое лечение является дополнением к основному и помогает ускорить выздоровление:
- Массаж обеспечивает сохранение и поддержание мышечного тонуса, профилактику развития контрактур. Инструкция по проведению массажа дается специалистом, после чего пациент или его родственники могут осуществлять его в домашних условиях.
- Лечебная гимнастика позволяет улучшить кровообращение, способствует нормализации мышечного тонуса, улучшению осанки, особую пользу представляет зарядка при остеохондрозе. Подробнее о приемах ЛФК можно узнать из видео в этой статье.
- Из физиотерапевтических методик применяют лечение токами Бернара, кварцеванием, УВЧ-облучением. Такие методы можно применять в остром периоде.
Лечить обострившийся остеохондроз в стационаре придется около полутора месяцев. Также рекомендуется профилактическое ежегодное лечение в санаториях.
Шейно-грудной остеохондроз — признаки, симптомы и лечение этого заболевания достаточно разнообразны. Заболевание хроническое, но правильная тактика позволяет значительно снизить частоту обострений.
Современные аспекты терапии
Лечение грудного хондроза — длительный многокомпонентный комплекс мероприятий. Основные его задачи:
- Уменьшение или купирование болевого синдрома.
- Замедление прогрессирования дегенеративно-дистрофических изменений.
- Предупреждение развития осложнений.
- Поддержание хорошего качества жизни пациента.
Достигаются такие цели путем применения:
1. Консервативного воздействия:
- медикаментозного;
- рефлекторного;
- вертеброневрологического;
- местно-анестезирующего.
2. Оперативного вмешательства.
Длительность терапии устанавливается в индивидуальном порядке.
После первого посещения врача больному дается ряд общих рекомендаций:
- снижение массы тела;
- занятия лечебной гимнастикой;
- плавание в бассейне;
- использование ортопедических жестких матрасов в кровати;
- временная иммобилизация позвоночника — ношение корсетов для коррекции осанки;
- избегать подъема тяжестей, длительных неудобных поз.
Соблюдать общие рекомендации нужно длительно.
Лекарственный блок
Медикаментозная терапия показана при болевом синдроме и представлена следующими группами препаратов:
1. НПВП:
- Нимесулид;
- Мелоксикам;
- Ксефокам;
- Диклофенак.
2. Структурно-моделирующими:
- Дона;
- Кондронова;
- Терафлекс;
- Алфлутоп;
- Румалон.
3. Миорелаксантами:
- Тизанил;
- Мидокалм;
- Сирдалуд.
4. Улучшающими питание тканей:
- Трентал;
- Ксантинола никотинат;
- Эуфиллин;
- Пентоксифиллин.
5. Влияющими на нервную проводимость:
- Витамин В12;
- Мильгамма;
- Комбилиппен.
6. Местные мазевые формы: Найз гель, Нурофен гель, Хондроксид, Наятокс.
Характеристики отдельных препаратов представлены в таблице:
|
Лекарство |
Максимальная дозировка | Противопоказания | Побочные эффекты | Средняя стоимость |
|---|---|---|---|---|
| Ксефокам лиофилизат | 16 мг | Возраст до 18 лет Беременность Обострение язвенной болезни желудка Геморрагический диатез Печеночная недостаточность |
Изжога Носовые кровотечения Аллергия Подъемы артериального давления | От 110 р. |
| Дона | 1 саше в день |
Детский возраст до 12 лет Непереносимость компонентов препарата Беременность |
Метеоризм Диарея Кожный зуд | От 1200 р. |
| Тизанил | 36 мг | Повышенная чувствительность Патология печени Беременность |
Сонливость Слабость Головокружение Снижение артериального давления | От 150 р. |
| Трентал | 1200 мг | Кровотечение в анамнезе Острый инфаркт миокарда Беременность Геморрагический инсульт |
Головокружение Головная боль Покраснение лица Тошнота |
От 130 р. |
| Мильгамма | 2,0 мл | Непереносимость компонентов препарата | Аллергия Тошнота Рвота |
От 180 р. |
Конкретный препарат с дозировками и способами приема подбирает только лечащий врач!
НПВП нельзя использовать более 7 дней без предварительной консультации специалиста. Их назначают одновременно с блокаторами протонной помпы (Омез, Ланцид) для предупреждения негативного действия на желудок.
Хондропротективные лекарства назначают сроком не менее 1,5 месяцев. Это обеспечивает их максимальный эффект.
При интенсивном болевом синдроме показано проведение паравертебральных (околопозвоночных) блокад для облегчения самочувствия больного.
Другие виды консервативного воздействия
К рефлекторным методам лечения относят:
- физиопроцедуры;
- апитерапию (пчелоужаливание);
- акупунктуру;
- лазеротерапию.
Проводятся процедуры специально обученным персоналом. Их принцип — воздействие на биогенные точки, что позволяет улучшить приток крови к пораженному отделу позвоночника. Помогает уменьшить болевой синдром и сократить время реабилитации.
Вертеброневрологическими считаются воздействия:
- тракционные;
- мануальные.
Показаны в острый период. Рекомендуют эти процедуры для увеличения межпозвонкового пространства, снятия боли и восстановления анатомически правильной формы позвоночника.
Особое место в лечении грудного хондроза занимает массаж. Назначают его курсами — не более 2 раз в год. Основные задачи — укрепление мышц спины, снятие спазмов и коррекция осанки.
Оперативное вмешательство
Хирургическое лечение — последний этап. Показаниями для его проведения являются:
- неэффективность консервативной терапии;
- грыжи дисков;
- патологические костно-хрящевые разрастания;
- развитие осложнений.
Операция не является основным способом терапии. Она лишь ликвидирует симптомы хондроза, но не саму болезнь.
Хондроз грудного отдела позвоночника — социальная проблема. Полного выздоровления добиться нельзя, но замедлить прогрессирования и повлиять на его исход можно путем своевременного обращения к врачу и строгого соблюдения всех его рекомендаций.
Остеохондроз грудной клетки: симптомы и лечение
В Юсуповской больнице используют самые лучшие схемы и методы для лечения грудного остеохондроза. Медикаментозный способ помогает устранить воспалительный процесс и снять болевой синдром. Основным методом борьбы с остеохондрозом является применение хондропротекторов на протяжении длительного периода времени. Они восстанавливают хрящи межпозвоночных дисков, их эластичность. Для пациентов Юсуповской больницы обязательным условием лечения является ЛФК для укрепления мышечно-связочного каркаса. Используются миорелаксанты (снимают мышечные спазмы), нестероидные противовоспалительные средства.
Для поддержания общего баланса, улучшения обмена веществ в организме необходимо правильное питание. В Юсуповской больнице предусмотрены услуги диетолога и палаты стационара, где поддерживать здоровый образ жизни в период выздоровления намного проще, чем в домашних условиях.
Среди дополнительных методов лечения используют:
- иглотерапию;
- массажи;
- физиотерапию;
- мануальную терапию;
- вакуумную терапию.
Записаться на приём к специалисту можно по телефону Юсуповской больницы.
Источник статьи: http://yusupovs.com/articles/rehab/grudnoy-osteokhondroz-simptomy-oshchushcheniya/
Методы лечения
Методы лечения как непосредственно заболевания, так и грудных болей, должен подбирать врач. Как правило, требуется комплексная терапия.
Лекарства
Медикаменты на данный момент являются основным способом лечения остеохондроза. Вот какие средства могут быть показаны при поражении грудного отдела:
- Нестероидные противовоспалительные средства, способствующие устранению воспаления.
- Хондропротекторы, направленные на восстановление структуры пораженных хрящей.
- Миорелаксанты, обеспечивающие расслабление и тонус мышц.
- Препараты для нормализации обменных процессов.
- Витаминные и минеральные комплексы.
Внутрисуставные инъекции
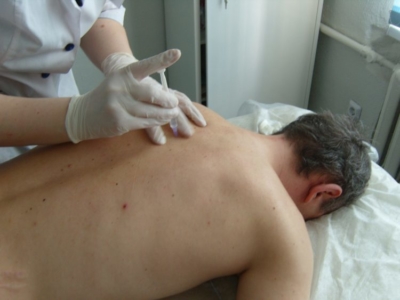 В некоторых случаях требуется введение хондропротекторов непосредственно в пораженный сустав.
В некоторых случаях требуется введение хондропротекторов непосредственно в пораженный сустав.
Препараты помогают:
- восстановить эластичность дисков между позвонками;
- насытить пораженные ткани необходимыми питательными веществами;
- предупредить дальнейшее их разрушение.
Блокада
Лечебная блокада направлена быстрое снятие болевых ощущений и воспаления, а также возвращение пациенту нормальной подвижности. Она может быть суставной и околосуставной. В последнем случае медикамент вводится не а самом сустав, а в ткани, располагающиеся около него. Этот способ более щадящий и не менее эффективный, но результат проявляется медленнее.
Гимнастика
Упражнения помогают укрепить мышцы, нормализовать работу связок, мышц и суставов, снизить статическое напряжение на позвоночник. Подбирать их должен врач. Как правило, гимнастика назначается только на стадии ремиссии.
Далее предлагаем посмоотреть наглядное видео с примером правильного выполнения упражнений при грудном остеохондрозе:
Какие упражнения делать при грыже?
Врач может назначить специальную гимнастику и при грыже. Она может выполняться исключительно при затухании патологического процесса
Важное условие – отсутствие выраженного болевого синдрома
При такой патологии часто рекомендуются упражнения с палкой. Могут выполняться наклоны, повороты и прочие несложные движения, направленные на проработку грудного отдела.
Физиотерапия
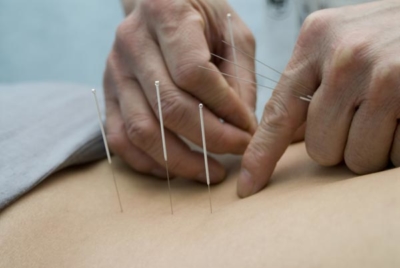 Из физиотерапии для лечения грудного остеохондроза может назначаться:
Из физиотерапии для лечения грудного остеохондроза может назначаться:
- вибрационный массаж;
- УВТ;
- иглотерапия;
- грязе- и светолечение.
Эти методы способствуют снятию болевых ощущений, ускорению восстановления тканей и снятию процесса воспаления.
Мануальная терапия
Мануальная терапия не используется:
- при повышенном давлении;
- после травм позвоночника;
- на острой стадии хронических патологий;
- при поражениях сосудов;
- инфекционных заболеваний.
Также она противопоказаны при:
- онкологии;
- поражениях ЦНС;
- повышенном внутричерепном давлении.
Терапевтическое действие заключается в восстановлению мышечной функции, улучшению кровообращения в позвоночных тканях и нормализации обменных процессов.
Вытяжка
Данный метод предполагает растяжение мышц и связок, что дает возможность расширить расстояние между позвонками, устранив защемление нервов. В результате этого болевой синдром значительно ослабевает.
Народные средства
Народные средства не могут заметить традиционную медицину, тем не менее, ими можно дополнить лечение. Из самых популярных рецептов отмечаются следующие:
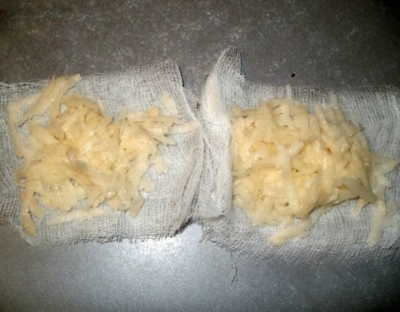
- Компрессы из сырого картофеля. Нужно натереть картофель, размешать его с медом в равных пропорциях, тщательно смешать. Состав наносится на пораженный участок, фиксируется подобно компрессу и остается на два часа. Затем нужно смыть кашицу теплой водой.
- Этот рецепт можно применять как для наружного, так и для внутреннего приема. Нужно взять 50 грамм качественной водки, 150 грамм жидкого меда, редьку небольшого размера и четыре чайных ложки соли. Картошку натереть на терке и смешать с остальными компонентами.
Кашица может наноситься на больной участок в качестве растирки. Также можно использовать средство как настойку. Ее употребляют дважды в день, утром и вечером, курсом в течение недели.
Также снять боль при грудном остеохондрозе можно с помощью растирки из 250 грамм подсолнечного масла и измельченной свежей душицы.
Как снимать приступ?
Из медикаментов могут назначаться:
- противовоспалительные средства;
- хондропротекторы;
- миорелаксанты;
- ноотропы;
- мочегонные препараты;
- витамины группы В.
Для нормализации местного кровообращения может проводиться легкий массаж.
Как развивается заболевание?
Разрушение позвонков происходит медленно. Изначально дискомфорт и скованность появляются редко, имеют не длительный характер
В связи с этим, люди не всегда вовремя обращают внимание на кратковременный дискомфорт. До момента обращения к врачу, болезнь может пройти несколько этапов
- Сокращается количество влаги в пульпозном ядре. Постепенно его высота и эластичность уменьшаются, что снижает сопротивляемость при тяжелых нагрузках на позвонки.
- Начинается дистрофический процесс в оболочке межпозвонкового диска. Фиброзное ядро утончается, происходит его разрыв с вытеканием из него жидкости.
- Образование небольших выпуклостей. Грыжи возникают между позвонков, провоцируя компрессию на нервные отростки.
- Сужается спинномозговой канал, появляются сильные болевые ощущения в виде острых прострелов в грудной клетке и шее. Приступы могут отдавать в другие участки тела, путая клиническую картину патологии.
Во время сдавливания нервов могут произойти нарушения в иннервации кровеносных сосудов, которые отвечают за питание внутренних органов. Появление боковых грыж провоцирует проблемы с кровоснабжением головного мозга. Могут возникнуть нарушение слуха или координации движений.

Диагностика
Многих, кто впервые столкнулся с признаками этого заболевания, волнует вопрос — как определить остеохондроз в грудном отделе?
Поэтому важно, как только появятся первые подозрения с первыми симптомами болезни, сразу же обращаться к врачу и проводить комплексное обследование, чтобы точно поставить диагноз, определить стадию и правильно назначить комплексное лечение. Даже если врач прописывает только медикаментозное лечение необходимо спрашивать насчет проведения ЛФК, физиопроцедур и других терапевтических действий
При диагностировании врач-невролог может:
- Поставить первичный диагноз на основании симптомов, которые описывает пациент.
- При осмотре врач пальпирует области, на которые пациент указывает, и осматривает насколько сильные болевые ощущения.
- Определенные функциональные тесты врачу помогают оценить насколько сохранны рефлексы и чувствительность.
- Может быть назначен рентген, КТ, МРТ.
- ЭКГ врач-невролог может назначить для того, чтобы исключить перебои в работе сердца.