Jmedic.ru
Содержание:
- Профилактика очаговой пневмонии
- Симптомы и диагностика очаговой формы
- Лечение пневмонии
- Причины очаговой пневмонии
- Причины и патогенез
- Возбудители болезни
- Прогноз
- Причины возникновения воспаления легких
- Лечение
- Симптомы бронхопневмонии
- Лечение очаговой пневмонии
- Суть патологии
- Профилактика очаговой пневмонии
- Осложнения очаговой пневмонии
Профилактика очаговой пневмонии
Врачи разработали рекомендации по профилактике пневмонии, которые особенно важны для детей и стариков — они на первых позициях в группе риска.
Сохранить здоровье помогут:
- прогулки на свежем воздухе, подальше от промышленных объектов;
- регулярная влажная убора в жилом помещении, офисе;
- питание с достаточным количеством витаминов, минералов, калорийности, соответствующей возрасту и роду деятельности;
- отказ от вредных привычек — курения, злоупотребления спиртными напитками;
- одежда и обувь по погоде, чтобы избежать переохлаждения;
- своевременное лечение ОРВИ и других вирусных, инфекционных недугов;
- укрепление нервной системы, избегать стрессовых ситуаций;
- укрепление иммунитета и закалка организма;
- посильная физическая активность;
- немедленное обращение к врачу, если появились симптомы простуды или гриппа.
Симптомы и диагностика очаговой формы
Начало обычно не острое, в течение нескольких дней преобладают проявления вирусной инфекции: постепенное повышение температуры до фебрильных цифр, насморк, кашель сухой или с отделением мокроты слизистого характера, слабость.
Нарастание симптомов интоксикации на фоне проводимой терапии, появление одышкаи, тахикардии, новые температурные пики, ознобы позволяют заподозрить развитие пневмонии.
Характер мокроты меняется на слизисто-гнойный, усиливается слабость, появляется боль при дыхании и кашле в груди, что свидетельствует о присоединении плеврита.
После сбора анамнеза возникает первое подозрение на наличие воспаления в легких. Врач при физикальном осмотре выявляет характерные признаки:
- Бледность кожных покровов;
- Приглушение перкуторного звука над очагом заболевания;
- Ослабленное дыхание и отчетливые влажные мелкопузырчатые хрипы при аускультации;
- Иногда шум трения плевры.
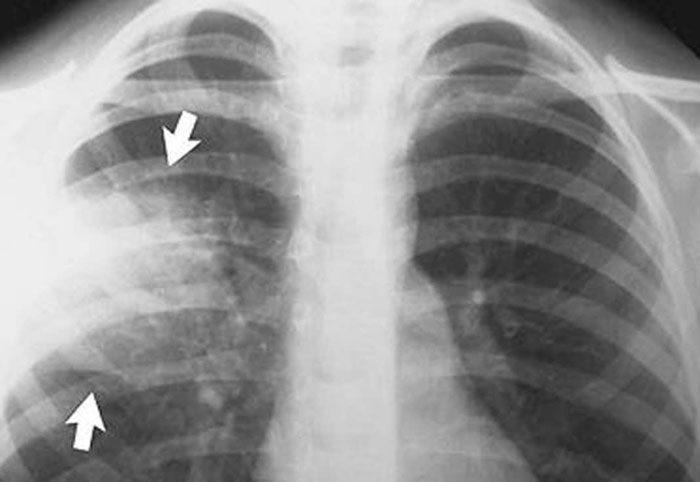
Большую информативность имеют такие исследования, как рентген грудной клетки и компьютерная томография. В типичных случаях определяют очаговые затемнения на фоне инфильтрации как перибронхиальной, так и периваскулярной.
В анализах крови наблюдается лейкоцитоз, повышение СОЭ, диспротеинемия, увеличение содержания С-реактивного белка.
Микробиологические исследования мокроты, смывов и крови проводятся для точного определения этиологии возбудителя, определения чувствительности лекарственных препаратов и исключения септицемии при тяжелом течении.
В зависимости от локализации очагов поражения выделяют правостороннюю, левостороннюю, двустороннюю и очагово-сливную пневмонии.
Правосторонняя локализация
Встречается более часто из-за анатомических особенностей строения бронхиального дерева. Правый главный бронх обычно более широкий и короткий, что способствует быстрому переходу инфекции на бронхи меньшего размера и в дальнейшем на легочную ткань.
Характерно наличие полиморфизма морфологических изменений в легких. Это связано с постепенным переходом инфекции на альвеолы и выявление разных стадий воспалительного процесса на ограниченном участке. Что и объясняет постепенное волнообразное развитие клинических проявлений.
Правосторонняя очаговая пневмония часто может протекать со стертой и абортивной симптоматикой, что затрудняет ее диагностику. Неосложненные формы хорошо поддаются специфической терапии. Разрешается лечить пациентов в домашних условиях с активным применением народных средств.
Левостороннее воспаление
Симптомокомплекс левосторонней пневмонии при отсутствии массивного поражения соответствует обычным проявлениям бронхопневмонии с умеренной интоксикацией.
При физикальном обследовании помимо данных перкуторных и аускультативных может наблюдаться отставание левой половины грудной клетки во время акта дыхания.
Из-за анатомического расположения имеются свои особенности инструментальной диагностики. На обычных рентгенограммах выявление мелких левосторонних очагов в задних и нижних сегментах затруднительно, особенно при некорректной методике исследования. Поэтому для оценки небольших затемнений и выявления плеврита рекомендуется проведение компьютерной томографии.
Двустороннее поражение
Поражение обоих легких может наблюдаться после длительного интубационного наркоза или искусственной вентиляции легких. Воспалительный процесс чаще вовлекает дольки, реже сегменты.
Поражение двух легких характеризуются более выраженными симптомами интоксикации, ознобом, сильными болями в грудной клетке с обеих сторон. Выявление на рентгене двустороннего процесса является показанием для госпитализации и проведения стационарного лечения.
Очагово-сливная пневмония
При очагово-сливной форме патологические изменения захватывают несколько сегментов или даже долю легкого. Отмечается резкое отставание во время дыхания на стороне поражения. Увеличиваются признаки дыхательной недостаточности в виде одышкаи и цианоза.
На снимках отдельные воспалительные очаги чередуются с эмфизематозно измененными участками, микроабсцессами. Это наиболее тяжелый вид течения, по клинической симптоматике больше напоминает крупозную пневмонию. Требуется проведение интенсивных лечебных мероприятий, лучше в условиях стационара.
Лечение пневмонии
Лечение больных с тяжелой формой пневмонии, а также при наличии осложнений осуществляется в условиях стационара — в пульмонологическом отделении.
Неосложненные формы заболевания не требуют госпитализации. Лечение пневмонии легкой и средней степени тяжести проводится амбулаторно врачами общей практики, терапевтами, педиатрами, семейными врачами.
Лечение пневмонии в домашних условиях возможно при соблюдении всех врачебных рекомендаций. Больным показан постельный режим, обильное питье, полноценное, сбалансированное питание, содержащее достаточное количество белков, углеводов и витаминов.
Традиционное лечение
Этиотропное лечение — антибактериальное:
- Макролиды – «Азитромицин», «Сумамед»,
- Пенициллины – «Амоксиклав», «Флемоксин»,
- Цефалоспорины – «Супракс», «Цефатаксим»,
- Фторхинолоны – «Ципрофлоксацин», «Офлоксацин»,
- Карбапенемы – «Имипенем»,
- Аминогликозиды – «Стрептомицин», «Гентамицин».
Выбор препарата определяется результатом микробиологического анализа мокроты и определения чувствительности выделенного микроорганизма к антибактериальным средствам. Длительность приема антибиотиков составляет — 7-10 дней.
Если возбудитель пневмонии остается неизвестным, то назначают комбинацию из 2 антибактериальных препаратов, один из которых можно заменить.
Противовирусное лечение необходимо начинать как можно раньше, желательно в первые 48 часов. Для этого используют «Рибавирин», «Римантадин», «Ингавирин», «Ацикловир». Эти препараты уменьшают продолжительность заболевания и тяжесть симптомов. Они показаны для предотвращения нежелательных исходов вирусной пневмонии.
Симптоматическое лечение направлено на устранение основных клинических проявлений болезни и улучшение состояния больного.
- Отхаркивающие и муколитические средства назначают больным, которых мучает кашель с трудноотделяемой мокротой – «АЦЦ», «Амброксол», «Бромгексин».
- Бронходилататоры назначают больным при развитии одышки – «Эуфиллин», «Беродуал», «Сальбутамол». Эти препараты лучше принимать ингаляционно через небулайзер.
- Дезинтоксикационная терапия заключается в капельном введении раствора глюкозы и солевых растворов — физиологического, «Дисоль», раствора Рингера.
- Антигистаминные средства – «Цетрин», «Диазолин», «Лоратодин».
- Иммуномодуляторы – «Полиоксидоний», «Пирогенал», «Бронхомунал».
- Жаропонижающие препараты – «Ибуклин», «Нурофен».
- Поливитамины – «Центрум», «Витрум».
Физиотерапия
После стабилизации общего состояния больного и устранения симптомов острого периода переходят к физиотерапевтическим процедурам.
Больным назначают:
- Электрофорез с антибиотиками, бронхолитиками,
- УВЧ-терапию,
- Массаж и вибротерапию,
- Ингаляции с кортикостероидами,
- Инфракрасную лазеротерапию,
- Ультразвуковую терапию,
- Оксигенотерапию,
- Магнитотерапию,
- ЛФК.
Нетрадиционная терапия
Средства народной медицины могут только дополнять традиционное лечение воспаления легких, но не заменять его полностью.
- Мед, прополис и другие продукты пчеловодства эффективно укрепляют весь организм, особенно иммунную систему. Ежедневно рекомендуют съедать по 2 ложки меда, запивая горячей водой.
- Чеснок и лук обладают аналогичным действием.
- В течение дня необходимо употреблять ромашковый чай, настои и отвары лекарственных трав — мать-и-мачехи, шиповника, бузины, липы и малины. Они обладают потогонным, дезинтоксикационным, жаропонижающим, бактерицидным и восстанавливающим действием.
- Ингаляции с хреном устраняют катаральный синдром при пневмонии. Корень хрена измельчают и дают больному подышать над ним. Можно приготовить спиртовую настойку из хрена, над которой также следует дышать.
- Компресс на грудь из горячего картофеля помогает избавиться от кашля. Его ставят на 2 часа или до полного остывания картофеля.
Причины очаговой пневмонии
Наиболее частым возбудителем очаговой пневмонии являются менее вирулентные, чем в случае крупозной пневмонии, штаммы пневмококка. Часто возникновению очаговой пневмонии предшествует вирусная инфекция, поэтому ее этиология может быть признана вирусно-бактериальной.
Возбудитель пневмонии определяет ряд особенностей течения заболевания. Так, стафилококковая пневмония при полисегментарном распространении по выраженности интоксикации близка к крупозной. Стафилококковая пневмония имеет наклонность к абсцедированию. Объективные признаки пневмонии при этом варианте течения более скудны, чем при других формах заболевания. У большинства больных имеется упорное жесткое дыхание над очагом пневмонии, в то же время усиление голосового дыхания и укорочение перкуторного тона определяются далеко не всегда.
Причины и патогенез
Двусторонняя очаговая пневмония во многих случаях – это осложнение ОРВИ с проявлением бронхита. Именно поэтому большое количество заболеваний регистрируется в осенне-зимний период. Существенное ослабление иммунитета в подобном случае приводит к активизации вторичных инфекций, к примеру, кори, коклюша, брюшного тифа, менингита, отита и фурункулеза.
Возбудители заболевания:
- вирусы;
- кишечные палочки;
- стрептококки;
- стафилококки.
При этом следует учитывать, что чаще всего возбудителями рассматриваемого заболевания становятся пневмококки. Остальные возбудители являются причиной возникновения осложнения очаговой пневмонии.
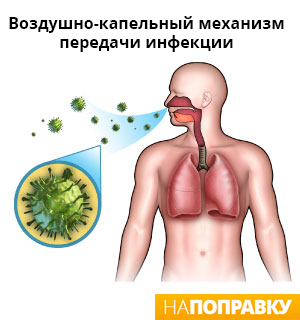
Пути распространения инфекции – гематогенный, лимфогенный, бронхогенный. Особая опасность для здоровья – распространение заболевания в виде инфекции, так как она может поразить не только дыхательную систему.
 Сильное переохлаждение может стать причиной развития пневмонии.
Сильное переохлаждение может стать причиной развития пневмонии.
Острая очаговая пневмония может развиваться в определенных ситуациях. Есть предрасполагающие к развитию заболевания факторы:
- Переохлаждение – наиболее частая причина заболевания.
- Курение. При курении легкие и бронхи повреждаются, что делает их более восприимчивыми к воздействию возбудителей.
- Стресс. Если возбудитель – вирус или инфекция, то снижение иммунитета становится причиной заболевания. Очагово-сливная пневмония поражает организм, который не может сопротивляться проходящим патогенным процессам.
- Вдыхание веществ, токсичных для организма, также приводит к поражению дыхательной системы, вследствие чего она становится восприимчивой к воздействию инфекций, бактерий.
- Хронические болезни также существенно повышают восприимчивость организма к воздействию вирусов и бактерий.
Признак появления заболевания – начало воспалительного процесса в слизистой бронхов. Через некоторое время воспаление поражает большую часть тканей.
Сливание очагов приводит к развитию нового типа заболевания – очагово-сливной пневмонии. Серозный экссудат возникает в случае даже незначительного нарушения целостности сосудистой стенки, что приводит к большей ее проницаемости. Однако в данном случае кровохаркание не возникает.
Также выделяют морфологические особенности:
- Воспалительный процесс прогрессирует с меньшей скоростью.
- Очаг поражения имеет небольшие размеры.
- Экссудат серозного или слизисто-гнойного характера.
- Существенное нарушение проходимости крупных и мелких бронхов.
- Болезнь протекает без четкого разделения стадий.
Левосторонняя или правосторонняя очаговая пневмония развивается не стремительно, что позволяет вовремя поставить диагноз и провести лечение. Однако следует учитывать вероятность возникновения осложнений.
Возбудители болезни
Воспалительные очаги иногда возникают и в результате прямого воздействия патогенных микроорганизмов на слизистую оболочку легких. Это первичная очаговая пневмония легких. В 70–80% случаев возбудителями воспаления выступают разного вида пневмококки. Болезнь, вызванная ими, проявляется в постоянной гипертермии, кашле с обильными выделениями мокроты. Среди других болезнетворных агентов врачи называют: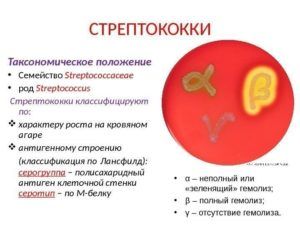
- стрептококки;
- стафилококки;
- аденовирусы;
- микроскопические грибки;
- менингококки — приводят к особенно быстрому развитию очаговой пневмонии легкого, отличаются особо опасными симптомами;
- кишечная палочка — случается у людей разного возраста, развивается при несоблюдении правил гигиены или употреблением некачественной пищи;
- палочка Фридлендера — в большей степени касается лиц старше 35-ти лет, которые к тому же плохо питаются или злоупотребляют спиртным;
- респираторно-синцитиальные вирусы — способствуют носовым кровотечениям, иногда желудочным или легочным кровотечениями;
- микроплазмы — вызывают атипичные пневмонии легких, что сопровождаются респираторными и катаральными проявлениями, интоксикацией;
- ротавирусы — диагностируются в основном в возрасте от 6-ти месяцев до 2-х лет, взрослый организм сравнительно быстро борется с ними.
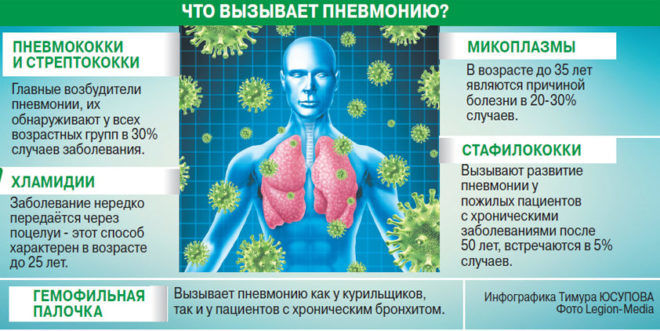
Стрептококки и стафилококки
Стрептококки становятся причиной появления воспалительных очагов, но не влияют на появление септической инфекции легких или плеврита, проявляются в виде сильной потливости, озноба.
Стафилококки вызывают особенно опасную разновидность очаговой пневмонии, которая часто сопровождается:
- кровохарканьем;
- спутанным мышлением;
- может переходить в сепсис, перикардит.
Аденовирусы — поражают человеческий организм во время сезонных вирусных заболеваниях, когда на улице высокая влажность, воспаление этого типа отличается выраженной интоксикацией, постоянным сухим кашлем.
Прогноз
Факторы, от которых зависит исход заболевания:
- Патогенность и вирулентность возбудителя,
- Устойчивость микроорганизмов к антибиотикам,
- Возраст пациента,
- Наличие сопутствующих патологий,
- Состояние иммунной системы,
- Своевременность и адекватность лечения.
Пневмонии, протекающие на фоне иммунодефицита, часто имеют неблагоприятный прогноз.
Факторы риска смерти:
- Аспирация,
- Пожилой возраст — старше 65 лет,
- Возраст ребенка менее года,
- Распространенность патологического процесса — поражение более 1 доли легкого,
- Количество и характер сопутствующей патологии,
- Выраженная иммуносупрессия,
- Определенные возбудители инфекции — пневмококки,
- Развитие септического синдрома,
- Повреждение внутренних органов,
- Обострение сопутствующих заболеваний — сердечной и печеночно-почечной недостаточности.
Причины возникновения воспаления легких
Причин развития воспалительного процесса в легких может быть несколько. И уже в зависимости от них определяется течение болезни и методика ее лечения.
Вирусная пневмония
Наиболее распространенная форма пневмонии у детей дошкольного возраста. Возбудители болезни:
- аденовирусы;
- вирусы герпеса;
- вирусы гриппа;
- коронавирусы.
Независимо от того, что спровоцировало развитие вирусной пневмонии, симптомы заболевания идентичные. Точно установить форму болезни можно только с помощью анализов.
Бактериальная пневмония
Бактериальная пневмония развивается после попадания в организм стафилококков или пневмококков. Именно эти бактерии особенно агрессивно атакуют легочную систему.
Человек находится в группе риска в том случае, если его организм ослаблен. Например, после перенесенного гриппа, хирургического вмешательства. К негативным факторам также относятся пожилой возраст, несбалансированное питание, злоупотребление спиртными напитками, курение.
Микоплазменная пневмония
Микоплазмами называют бактерии, которые не имеют собственных клеточных стенок. Такой тип пневмонии лишь иногда сопровождается яркими симптомами. Нередко ее принимают за типичную простуду.
В народе этот вид заболевания называют ходячей пневмонией. Больной не подозревает, что в его легких происходит опасный воспалительный процесс. А легкое недомогание предпочитает устранять противопростудными препаратами. В итоге запущенная форма микоплазменной пневмонии с трудом поддаётся лечению.
Грибковая пневмония
Вид пневмонии, которая наиболее характерна для людей с заболеваниями иммунной системы (например, ВИЧ, аутоимунная болезнь). Нередко грибковая пневмония встречается у работников птицеферм. Легкие могут быть поражены при регулярном вдыхании спор грибков из птичьего помета и почвы.
Аспирационная пневмония
Возникает у людей, в чью легочную систему попадают посторонние предметы (например, кусочки пищи или жидкости), а также рвотные массы и слюна. В особой группе риска люди с нарушенным кашлевым или рвотным рефлексом.
Лечение
Лечение очаговой пневмонии состоит в максимально раннем применении антибиотических компонентов. Они должны учитывать итоги клинических, рентгенологических, а также микробиологических типов диагностики. Имеет смысл комбинирование лекарственных средств из различных категорий. Делать это следует исключительно после врачебной рекомендации.

В процессе лечения воспаления легких традиционно используются пенициллины, цефалоспорины, фторхинлоны. Их принимают целостными циклами, которые должны составлять не меньше 10-14 суток. Помимо внутримышечного и внутривенного введения антибиотических компонентов, применяется их внутриплевральное, эдобронхиальное, эдолимфатическое внедрение.
В остром этапе очагового воспаления легких осуществляется терапия инфузионного дезинтоксикационного типа и противовоспалительная. В усугубленных ситуациях к алгоритму терапии очаговой пневмонии присоединяются кортикостероиды первой категории. Показано обязательное употребление бронхолитических и муколитических лекарственных компонентов.
В этом списке находится эуфиллин, теопэк, бромгесин. Не рекомендуется комбинирование лекарственных средств. Желательно применять их исключительно после консультации со специалистом.
Эффективными окажутся ингаляции аэрозольного типа, в частности:
- лекарственные;
- щелочные;
- масляные;
- ферментные.
Активно используются витаминные комплексы и средства, стимулирующие иммуногенез.
Симптомы бронхопневмонии
Заболевание развивается по-разному. Многое зависит от того, как работает иммунная система человека. Вот основные симптомы бронхопневмонии:
- кашель (сухой или с мокротой, в том числе с кровью);
- повышенная температура тела (до 40 градусов по Цельсию);
- пульс до 110 ударов в минуту;
- сложности с дыханием, одышка;
- повышенная усталость, слабость в теле;
- болевые ощущения в области грудной клетки;
- проблемы со сном;
- плохой аппетит.
У маленьких пациентов воспалительный процесс протекает молниеносно. Дыхание становится громким.
Смазанный либо, напротив, чрезмерно бурный характер воспаления лёгких отмечается у детей, пациентов старшего возраста и у людей с хроническими болезнями, иммунодефицитным состоянием. Нередко возникают осложнения при внелёгочных и лёгочных аномальных состояниях.
Внимание! Важно как можно раньше обратиться к компетентному доктору. Самолечение может привести даже к летальному исходу
Лечение очаговой пневмонии
Когда очаговая пневмония появляется на фоне основного заболевания, например, порока сердца, то в первую очередь необходимо лечить само это заболевание.
Во время лечения пневмонии применяют антибиотики, сульфаниламидные препараты, пенициллин, помимо этого успешно ставят банки на грудную клетку. Если пневмония имеет затяжной характер, то возможным вариантом лечения будет различных антибиотиков, например, стрептомицина и пенициллина. С не меньшей пользой применяется биомицин.
При гипостатической пневмонии больному необходимо регулярно проделывать вращения туловищем в постели — это позволяет насытить разные участки легких кислородом естественным путем.
Если пневмония имеет замедленное и вялое течение или приобрела хроническую форму, то врач больному вводит средства, которые вызывают общую перестройку организма. Этот метод называется аутогемотерапия, и она основывается на введении больному (внутривенно, внутримышечно или подкожно) его собственной крови, не смешанной с какими-либо веществами. В некоторых случаях успешно применяется рентгенотерапия. Терапия, направленная на перестройку организма, может вызвать обострение на некоторое время после начала ее применения, но затем последует улучшение и полное выздоровление.
Иногда в качестве дополнения лечения очаговой пневмонии пациенту могут выписывать сердечно-сосудистые препараты.
Если больного мучает сильный кашель, ему назначают успокаивающие средства, для легкого отделения мокроты необходимо принимать отхаркивающие микстуры.
Срок восстановления сил зависит от тяжести и характера перенесенного заболевания. Если очаговая пневмония была вызвана гриппом, то выписка больного проводится на 7-10 день после наступления нормальной температуры, с учетом хорошего самочувствия пациента.
Следует помнить, что лечение любыми средствами очаговой пневмонии должно проходить строго по предписанию и под наблюдением лечащего врача, а самолечение может грозить ухудшением состояния вплоть до летального исхода.
С этим материалом так же читают:
Восстановление после пневмонии
Астма – как сохранить качество жизни
Острый бронхит: симптомы «сезонной» болезни
Свистящее дыхание
Саркоидоз легких: причины, симптомы, лечение
Апноэ сна
Несёт ли вред электронная сигарета
Рентген грудной клетки
Домашняя пыль. В чём опасность и как
Лечение плеврита легких
Что такое бронхиальная астма?
Барсучий жир: свойства невероятной силы!
Бронхиальная астма и все о ней
Помощь при легочном кровотечении
Гамартома легкого – опасна или нет?
Лечение эмфиземы легких
О чем говорит одышка?
Профилактика заболеваний дыхательных органов
Что вам стоит знать об астме?
Антибиотики в лечении хронического бронхита
Суть патологии
Очаговая пневмония — это процесс воспаления в ткани легких, который локализуется в отдельных альвеолах и прилежащих к ним бронхах.
Очаговые пневмонии разделяют на несколько групп с учетом условий их возникновения:
- внебольничная — человек заболевает вне лечебного заведения;
- внутрибольничная или госпитальная — человек заболевает после 48 часов пребывания в лечебном учреждении;
- пневмония при сниженном иммунитете — у ВИЧ-инфицированных, при врожденном иммунодифиците;
- аспирационная — возникает при попадании содержимого желудка в бронхи.
Также пневмонии разделяют по тяжести течения на тяжелые и амбулаторные.
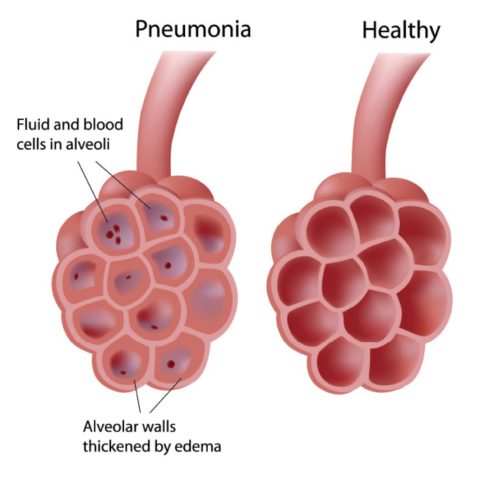
При очаговой пневмонии поражаются отдельные альвеолы и бронхиолы
Профилактика очаговой пневмонии
Самая основная профилактика очаговой пневмонии — это закаливание организма, которое состоит из воздушных ванн и влажных обтираний. Поскольку очаговая пневмония, в большинстве случаев, вызвана с заболеванием гриппа, то для того, чтобы ей не заболеть, необходимо укреплять иммунитет и проводить рациональную своевременную терапию гриппа. При затяжных заболеваниях необходимо предотвратить развитие гипостазов — застоя крови в отделах легких и ателектазов — спадение легкого из-за нарушения вентиляции, обусловленной обтурацией бронха или сдавливанием легкого. Для этого больным рекомендуют часто поворачиваться в постели, периодически проводить специальную дыхательную гимнастику (или делать глубокие вдохи).
Чтобы уменьшить вероятность развития очаговой пневмонии, необходимо, также, своевременно лечить заболевания сердечно-сосудистой системы.
Людям, склонным к заболеваниям дыхательных путей, нужно быть осторожными при выходе на улицу в холодное зимнее время — зимой нужно дышать исключительно носом, слегка прикрывать дыхательные пути шарфом и достаточно медленно передвигаться, чтобы не ускорять ритм дыхания.
Осложнения очаговой пневмонии
Вовремя осуществленные диагностические меры и своевременная, этиопатогенетически обоснованная тактика лечения предупреждает формирование осложнений заболевания и его рецидивирование в будущем. Осложнения разделяют на такие подкатегории:
— Проявления со стороны дыхательного аппарата. Возникают при бронхогенном проникновении возбудителя болезни в организм, в данную группу входят: карнификация, отек, дыхательная недостаточность, плеврит, рецедивирующие обструкции, абсцедирование, гангрена, кровотечение с легкого, пиопневмоторакс, бронхиальная астма, фиброз, множественная деструкция тканей легкого.
— Внелегочные проявления, встречаются существенно реже и обусловлены лимфогенным или гематогенным путем проникновения чужеродных микроорганизмов, различают: сердечно-сосудистые аномалии, миокардит, ИТШ, гнойный перикардит, септицемия, эндокардит, анемия, психоз, гломерулонефрит, менингит.
Рационально подобранные терапевтические мероприятия и, соответственно, вовремя начатое применение медикаментов, предупреждает развитие очерченных выше болезней. Реконвалесцентов ставят на диспансерный учет у пульмонолога и активно наблюдают не менее шести месяцев.
Очаговая пневмония — какой врач поможет? При малейшем подозрении на развитие данного заболевания следует незамедлительно обратиться к таким врачам как пульмонолог, терапевт.