Первая помощь при острой обструкции верхних дыхательных путей
Содержание:
- Чем можно помочь в домашних условиях
- Причины обструкции
- Обструкция верхних дыхательных путей
- Действия при сильной кислотности
- Клинические проявления
- Основные принципы терапии
- Обструкция нижних дыхательных путей
- Заболевания, которые вызывают патологию
- Непроходимость дыхательного канала – как помочь
- Причины дыхательной обструкции у детей
- Лечение обструкции дыхательных путей
Чем можно помочь в домашних условиях
Если у члена вашей семьи наблюдается синдром, в ваших силах облегчить ему состояние простыми мерами:
- влажный воздух в помещении – у мокроты не должно быть шансов загустеть, тогда ее гораздо труднее выкашлять;
- активное питье – по той же причине;
- удаление из жилища аллергена, если вам точно известно, что это он вызвал приступ;
- по возможности жизнь (хотя бы некоторое время) вдали от промышленного смога;
- свежий воздух – если у пациента нет высокой температуры, он должен гулять каждый день;
- детям можно сделать перкусионный массаж (спросите доктора, как это делать правильно).
Поскольку бронхообструкцию могут вызывать различные причины и она может сигнализировать о более чем сотне разных заболеваний, ни в коем случае нельзя заниматься самолечением или пускать ситуацию на самотек. Болезнь требует вмешательства профессионала. Доверьтесь врачу!
Причины обструкции
Причинами такой патологии могут быть различные состояния:
- врожденные (особенности анатомического развития);
- приобретенные (травмы);
- органические (различного рода заболевания);
- функциональные;

Причины обструкции можно условно сгруппировать на инфекционные и неинфекционные.
Причиной нарушения прохождения воздуха могут быть следующие заболевания:
- бронхит;
- дифтерия;
- коклюш;
- трахеит;
- ларингит;
- заглоточный абсцесс;
- эпиглоттит (этот термин применяется в случае воспаления надгортанника и глотки);
- респираторный хламидиоз (либо микоплазмоз).

Коклюш является причиной обструкции дыхательных путей Ко второй группе факторов, провоцирующих обструкцию, относят:
- закупорка путей инородным телом;
- травма;
- сужение дыхательного просвета из-за разрастания опухоли либо щитовидной железы;
- аспирация крови либо рвотных масс;
- попадание слизи при родах (у новорожденных);
- ожоги различной природы;
- ларингоцеле;
- отек вследствие аллергической реакции (при контакте с аллергеном);
- отсутствие адекватной терапии при бронхиальной астме;
- послеоперационные осложнения;
- онкологические процессы в органах дыхания;
- расстройства неврологического характера (спазмы мускулатуры);
- западание языка при потере сознания или при приступе эпилепсии;
- кардиогенный отек;
- врожденные особенности анатомического строения скелета лица.

Обструкция появляется при кардиогенном отеке
В зависимости от причины нарушения, осуществляется лечение, потому крайне важно, благодаря диагностическим мерам, выявить источник проблемы
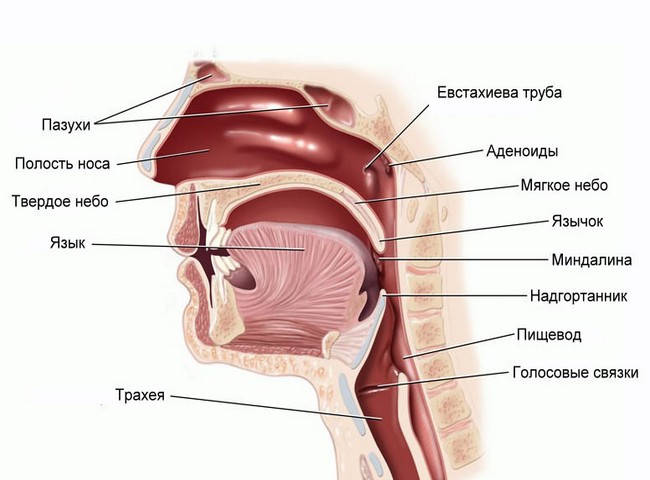
Обструкция верхних дыхательных путей
Обструкция верхних дыхательных путей у новорожденных
Обструкция верхних дыхательных путей часто развивается постнатально и обусловлена попаданием в респираторный тракт чужеродного материала (слизь, кровь, меконий, молоко), который чаще всего возможно удалить путём его аспирации (отсасывания). Одной из редких причин обструкции верхних дыхательных путей у новорожденных является пролапс голосовой складки, имеющий травматический характер (вследствие неудачной интубации или травматических родов). Указанные выше варианты обструкции называются интралюминальными (внутрипросветными).
Другим типом дыхательной непроходимости является интрамуральная обструкция, которая может быть обусловлена подсвязочным стенозом, ларингеальной перепонкой, диафрагмой, папилломой или гематомой. Возможно развитие стридора после интубации, вследствие подсвязочного отёка.
Обструкция верхних дыхательных путей может развиваться из-за их сдавления извне (эстрамуральная обструкция). Причинами этого типа обструкции являются зоб, сосудистый зоб или кистозная гидрома.
Обструкция верхних дыхательных путей в детском возрасте
Обструкция верхних дыхательных путей в педиатрической практике наиболее часто обусловлена инфекционно-воспалительными заболеваниями и вдыханием инородных тел. Дифференциальная диагностика наиболее распространённых причин обструкции верхних дыхательных путей в детском возрасте (со стридором)
| Вирусный круп | Ложный круп | Бактериальный трахеит | Эпиглоттит | Инородное тело | |
| Возраст | 3-36 мес. | 3-36 мес. | 1–10 года | 1–8 лет | Все возрасты |
| Продром | Симптомы инфекции верхних дыхательных путей; проявляется в течение 2–5 дн. | Нет; неожиданно проявляется ночью | Симптомы инфекции верхних дыхательных путей в течение нескольких дней, после чего наблюдается быстрое нарастание лихорадки и респираторного дистресс-синдрома | Обычно нет; быстрое проявление в течение нескольких часов | Нет; быстрое проявление |
| Лихорадочное состояние | Субфебрильная | Нет | Вначале субфебрильная, затем нарастает | Обычно температура выше 39°С | Нет |
| Кашель | Грубый, лающий | Грубый, лающий | Сначала сухой, потом лающий | Нет или сухой | Возможен |
| Респираторный дистресс-синдром | Есть | Есть | Отсутствует или легкий вначале, потом сильный | Есть и сильный | Обычно есть |
| Уровень лейкоцитов в крови | Нормальный или слегка повышенный | Нормальный | Сначала нормальный, потом повышенный | Повышенный | Нормальный |
| Гемокультура | Без роста | Без роста | Редко рост | Haemophilus influenzae | Без роста |
| Рентгенография | Сужение ниже складок голосовой щели, симптом «остро заточенного карандаша» | Нет или сужение ниже складок голосовой щели | Сужение ниже складок голосовой щели, симптом «остро заточенного карандаша» | Отёк надгортанника | Инородное тело |
Обструкция верхних дыхательных путей у взрослых
У взрослых причиной обструкции может являться интралюминально или эстрамурально располагающаяся опухоль; острая обструкция верхних дыхательных путей может развиваться при травме, ожоге, кровотечении и др.
Клинические признаки
Ведущие признаки обструкции верхних дыхательных путей — стридорозное дыхание (инспираторное при обструкции на экстраторакальном уровне, экспираторное — при интраторакальной обструкции); супрастернальные ретракции (уменьшение объёма шеи вследствие втяжения), реже ретракция грудной клетки; круповый кашель; хриплый крик. На фоне прогрессирующей обструкции верхних дыхательных путей развивается цианоз, с последующей брадикардией и остановкой дыхания.
Лечение обструкции верхних дыхательных путей
При надгортанной локализации обструкции выполняется трахеостомия. При уровне обструкции ниже гортани предпочтение отдаётся торакотомии. Возможно восстановление проходимости респираторного тракта посредством дистанционной либо контактной лучевой терапии на фоне приёма глюкокортикоидов.
В случае невозможности хирургического вмешательства при эндобронхиальном неопластическом процессе возможно применение фотодинамической терапии (внутривенного введения фотосенсибилизирующего вещества с последующим облучением видимым светом), а также ИАГ-лазерная коагуляция.
Действия при сильной кислотности
Если у человека повышенная кислотность сока в желудке, к реактивному отеку во время аспирации может присоединиться токсический отек органов дыхания. Клинически это может проявляться падением давления, стойким бронхо- и ларингоспазмом, цианозом, а также нарастающей асфиксией.
Чтобы помочь пациенту, ему придается дренирующее положение, голова опускается, а ротоглотка очищается доступным способом. Далее следует произвести аспирацию и интубацию бронхов и трахеи, очень быстро устранить обструктивный синдром. Если спонтанного дыхания не будет достигнуто, больному обычно проводят ИВЛ.
Клинические проявления
В независимости от причин обструкции, симптомы ее идентичны во всех случаях:
- Одышка и чувство нехватки воздуха, затрудненный вдох.
- Сильный кашель, который перетекает в удушье.
- Свистящее дыхание, которое прослушивается без специальных приборов.
- Сонливость, повышенная температура, слезоточивость.
 Сонливость, повышенная температура, слезоточивость – возможные симптомы бронхиальной обструкции
Сонливость, повышенная температура, слезоточивость – возможные симптомы бронхиальной обструкции
Во время приступа кашля человек не способен полноценно дышать, что порождает развитие кислородной недостаточности. Это может проявляться в сильных головных болях, тошноте и рвоте, головокружении. Интенсивность симптоматики зависит от первопричины, а также от наличия сопутствующих осложнений.
Основные принципы терапии
Для лечения бронхита применяются медикаментозные препараты.
Как лечить обструктивный бронхит у взрослых?
Для лечения патологии используется целый комплекс мер, подразумевающий использование следующих методов:
- медикаментозная терапия;
- дыхательная гимнастика;
- физиолечение;
- массаж;
- курортотерапия.
Лечение острого обструктивного бронхита у взрослых должно проходить под контролем специалиста. Только постоянный контроль над характером протекания недуга поможет предотвратить нежелательные последствия в виде хронизации патологии.
Оптимальный метод обследования при бронхите – спирометрия. Способ подразумевает определение объема форсированного воздуха (ОФВ). Такую величину определяют при помощи флоуметра.
Целесообразность использования различных медикаментозных средств следует обсуждать с лечащим врачом.
Действие основных средств в лечении бронхита должно быть сконцентрировано на снижении скорости развития заболевания.
Медикаментозная терапия
Для лечения обструктивного бронхита используются различные препараты.
Наиболее популярные препараты и схема их применения рассмотрена в таблице:
| Лекарства от обструктивного бронхита у взрослых | ||
| Препарат | Рекомендации к применению | Характеризующее фото |
| Адренорецепторы | ||
| Сальбутамол | Не используется для лечения бронхита у пациентов в возрасте до 16 лет.
Выпускается в следующих лекарственных формах:
Обеспечивает бронхолитический эффект и устраняет бронхоспастические состояния. Существует перечень противопоказаний к использованию, только врач может подобрать оптимальную дозировку. Максимальная суточная доза составляет 32 мг активного компонента, ее следует делить на 3-4 приема. |
Сальбутамол выпускается в различных лекарственных формах. |
| Тербуталин | Применяется при обструктивных заболеваниях легких и бронх. |
Тербуталин помогает победить спазм. |
| Отхаркивающие препараты и муколитики | ||
| Амброксол | Препарат выпускается в форме сиропа и таблеток. Взрослым средство рекомендуют употреблять по следующей схеме:
Доза может корректироваться лечащим врачом на различных этапах терапии. Цена лекарственного состава – доступна. |
Препарат обеспечивает быстрое отхождение мокроты. |
| Лазолван | Препарат в форме таблеток назначают взрослым в дозировке 30 мг 3 раза в сутки. Средство в форме сиропа – 10 мл, 3 раза в сутки. |
Лазолван производиться в форме таблеток и сиропа. |
| Бромгексин | Взрослым назначают средство по 2 таблетки 3-4 раза в день. |
Бромгексин – эффективное средство, облегчающее кашель. |
| АЦЦ | При обструктивном бронхите врачи рекомендуют применять препарат АЦЦ лонг. Средство отличается продолжительным действием – до 24 часов.
Препарат выпускается в форме шипучих таблеток. 1 таблетку с дозировкой 600 мг активного компонента следует растворить в стакане воды. |
АЦЦ существенно облегчает отхождение мокроты. |
| Бронходилататоры – препараты, устраняющие спазм | ||
| Теофедрин | Взрослые пациенты принимают по 0,5-1 таблетке препарата в сутки. Средство отличается выраженным действием. бесконтрольный прием может нанести вред организму пациента. |
Теофедрин – препарат действие, которого сконцентрировано на устранении спазма. |
| Эуфиллин | Максимальная суточная доза средства составляет 1,5 гр. |
Эуфиллин, как действует при бронхите. |
| Холинолитики уменьшают отек слизистых оболочек, снимают воспаление | ||
| Ингакорт | Выпускается в форме аэрозол. Инструкция, допускает до 8 применений в сутки. |
Бенакорт, является эффективным средством при обструктивном бронхите. |
| Как вылечить обструктивный бронхит у взрослых подскажет специалист. Только врач сможет подобрать оптимальную медикаментозную комбинацию, обеспечивающую эффективность терапевтического воздействия. |
Антибиотики
Когда применяют антибиотики для лечения бронхита.
Определенной схемы лечения бронхита не существует. Антибактериальная терапия проводиться не всегда, а лишь в случаях присоединения вторичной микробной инфекции.
Использование антибиотиков также оправдано в следующих случаях:
- пожилой возраст пациента – иммунитет может не побороть инфекцию самостоятельно, в результате чего с высокой долей вероятности проявятся осложнения;
- отягощенное течение недуга;
- проявление гнойной мокроты;
- иммунодефицитные состояния организма.
Для лечения бронхита применяются антибактериальные препараты следующих групп:
- Ампициллины;
- Макролиды;
- Фторхинолоны;
- Цефалоспорины.
Оптимальный антибактериальный препарат подбирает врач. Продолжительность курса терапии 7-14 дней.
Обструкция нижних дыхательных путей
К острой обструкции нижних дыхательных путей (НДП) — трахеи и бронхов — приводят аспирация жидкостей (вода, кровь, желудочный сок и др.) и твердых инородных тел, анафилактические реакции и обострение хронических легочных заболеваний, сопровождающиеся бронхообструктивным синдромом (табл.5.2).
Аспирация рвотных масс
часто происходит в состоянии комы, наркоза, выраженного алкогольного опьянения или при угнетении ЦНС, вызванном другими причинами, т.е. в тех случаях, когда нарушен механизм кашля. При попадании пищевых масс в дыхательные пути развивается реактивный отек слизистой оболочки, при аспирации кислого желудочного сока к местному реактивному отеку присоединяется токсический отек дыхательных путей. Клинически это проявляется быстро нарастающей асфиксией, цианозом, выраженным ларинго- и бронхоспазмом, падением АД.
Аспирация крови особенно опасна при нарушенном кашлевом механизме. Кровь может поступать из полостей носа и рта, при трахеостомии, если гемостаз недостаточен, или из бронхиальных сосудов. Кровь свертывается в бронхиолах, а при повышенном содержании кислорода во вдыхаемой газовой смеси — даже в крупных бронхах и трахее, что приводит к обструкции дыхательных путей.
Лечение. При кровотечении из полости рта и носа и сохраненном сознании производят переднюю или заднюю тампонаду полости носа и хирургический контроль кровотечения. Больному с выраженным аспирационным синдромом в бессознательном состоянии придают положение, обеспечивающее дренирование дыхательных путей. Быстро очищают ротоглотку, проводят интубацию трахеи и с помощью отсоса восстанавливают проходимость трахеи и бронхов. Раздувание манжетки эндотрахеальной трубки позволяет защитить трахеобронхиальное дерево от повторного поступления крови из ВДП.
При кровотечении из бронхов важно установить, из какого легкого оно происходит. Для этого срочно проводят бронхоскопию
Установив источник кровотечения, больного укладывают на бок так, чтобы кровоточащее легкое было внизу. Вводят кровоостанавливающие средства (плазма, аминокапроновая кислота, препараты кальция и т.д.). Показаны срочное рентгенологическое обследование грудной клетки и хирургический контроль кровотечения.
Массивная аспирация воды в легкие
ведет к тяжелой гипоксии вследствие полного прекращения дыхания и газообмена. Даже при умеренной аспирации воды (1—3 мл/кг) возникают ларинго- и бронхоспазм, шунтирование крови в легких, приводящие к значительным нарушениям газообмена.
Лечение. При значительной гипоксии и бессознательном состоянии следует очистить ротоглотку, провести интубацию трахеи и удалить секрет из трахеи и бронхов. При апноэ проводят ИВЛ, при остановке сердца — весь комплекс реанимационных мероприятий.
Частичная обструкция трахеи твердым инородным телом
проявляется кашлем, удушьем и одышкой. При полной обструкции пострадавший не может дышать и говорить. Если обструкция неполная и газообмен не нарушен, оперативное вмешательство не показано — больной должен продолжать кашлять, так как кашель обычно эффективен. Если устранить обструкцию не удается, прибегают к специальным приемам (см. табл.5.2).
Анафилаксия
возникает как специфическая реакция по типу антиген-антитело или как реакция повышенной чувствительности к определенным, чаще всего лекарственным, веществам. В патогенезе анафилактической реакции основное значение придают освобождению гистамина и других медиаторов, воздействующих не только на сосудистый тонус, но и на гладкую мускулатуру дыхательных путей. Причиной анафилактической реакции может быть введение лекарственных препаратов, в том числе антибиотиков, инфузионных сред (особенно белковой природы) и др. Реакция обычно возникает немедленно — в течение 30 мин — и проявляется в виде выраженного ларинго- и бронхоспазма, прогрессирующего удушья, иногда на фоне вазомоторной атонии.
Лечение заключается в немедленном прекращении введения препарата, вызвавшего анафилактическую реакцию. Если обструкция дыхательных путей не сопровождается шоком, вводят 0,5 мл 0,1 % раствора адреналина подкожно или внутримышечно; при анафилактическом шоке — 1—2 мл внутривенно. В случае недостаточной эффективности указанных средств повторяют введение адреналина в той же дозе через 15 мин. Одновременно вводят большие дозы кортикостероидов (например, 60—90 мг преднизолона или эквивалентные дозы гидрокортизона и дексаметазона). Показаны также антигистаминные препараты. При шоке показана соответствующая инфузионная терапия.
Заболевания, которые вызывают патологию
К основным недугам, которые могут представлять большую опасность возникновения обструкции, относят следующие:
- Ретрофарингеальный абсцесс, вызываемый аэробной или анаэробной микрофлорой, или стафилококком.
- Ангина Людвига представляет собой некротическую флегмону рта.
- Вирусный круп обычно выявляется у новорожденных, а также у детей, не достигших трех лет. Признаки сужения дыхательных путей обычно беспокоят человека вначале болезни.
- Бактериальный круп в большинстве случаев встречается у детей старше двух лет, или у взрослых. В тяжелом случае у пациента может возникать остро начинающийся круп, от которого страдают надгортанник, черпаловидные хрящи, а также надсвязочные структуры.
- Ангионевротический патологический отек может иметь аллергическую природу, или быть наследственным. Для последнего типа отека характерен спорадический отек, который может переходить на кишечную стенку, гениталии, руки и ноги, гортань, а также лицо. Также могут отмечаться сильные болезненные ощущения в брюшине.
Вся диагностика проводится, исходя из причины болезни. Включает рентген и компьютерную томографию, не обходится и без опроса людей, которые сопровождают больного.
Непроходимость дыхательного канала – как помочь
Постороннее вмешательство заключается в освобождении полости закупоренных путей, возобновлении акта дыхания, проведении мер, направленных на предотвращение (минимизацию) воздействия гипоксии на мозг пациента.
Неотложная медицинская помощь для ребёнка

Маленького пациента необходимо немедленно доставить в лечебное учреждение или вызвать неотложку, однако, для предотвращения тяжёлых поражений головного мозга и смерти, следует оказать первую (экстренную) помощь. Малыша, который поперхнулся едой или всунул в дыхательные пути инородный предмет, нужно успокоить. Резкие движения, плач, которые всегда сопровождаются глубоким вдохом, способствуют продвижению чужеродного тела вглубь дыхательного тракта. Если обструктивные нарушения вызваны инфекционным заболеванием и выражены несильно, ребёнку до приезда бригады медиков можно дать противоаллергический препарат согласно возрасту. Он уменьшит отёк слизистых, вентиляция лёгких улучшится. Лекарство даётся мельчайшими дозами, а лучше — каплями на язык только в положении малыша в позе сидя.
Состояние малыша, относительно которого есть подозрение на обструкцию дыхательных путей инородным телом, может резко ухудшиться. Экстренная помощь в таком случае – применение приёма Геймлиха.
Алгоритм действий:
- Ребёнка нужно положить спиной себе на колени или на твёрдую поверхность.
- Двумя пальцами энергично нажать на точку, выше пупка (эпигастральную область) 4-6 раз.
- Малыша младше года приподнимают на руке, которую подкладывают под живот. Конечности младенца должны свободно свисать. Ритмичные аккуратные выталкивающие удары пальцами нужно наносить в область между лопаток. Голова ребёнка наклонена вниз под небольшим углом.
Нажатия и удары должны носить как бы выталкивающий характер, то есть направлены от точки нажатия вверх под углом!
Обычно 5-6 ударов достаточно для освобождения дыхательных путей, если проходимость не восстановилась, приём Геймлиха повторяют, но с большой осторожностью
Экстренная помощь взрослому

Пациенту старше 12 лет, если тот находится в сознании и его состояние не вызывает опасений, также рекомендуют не двигаться, успокоиться, по возможности бороться с желанием сделать глубокий вдох до приезда медбригады или госпитализации. Если состояние больного тяжёлое, а он подавился инородным предметом, также применяется приём Геймлиха.
Техника выполнения для взрослых:
- Больного обхватывают сзади 2 руками, которые смыкают на области, выше пупка.
- Грудную клетку сжимают резким нажатием на эпигастральную область до 5 раз.
- Приём повторяют, если чужеродное тело не вышло из дыхательных путей.
Если обструкция вызвала потерю сознания, или непроходимость вызвана удавлением рвотными массами в бессознательном состоянии, приём Геймлиха проводят так:
- пострадавшего укладывают спиной на твёрдую поверхность;
- тот, кто оказывает экстренную помощь, должен сесть верхом на больного на уровень его бёдер, сложить руки над эпигастральной областью и совершить 5 ритмичных толчков;
- после этого голова больного отводится вбок, а помогающий указательным пальцем должен попытаться извлечь инородный предмет из дыхательного канала.
Если непроходимость каналов взрослого вызвана разрастанием злокачественной опухоли, инфекционным заболеванием или же присутствует обратимая обструкция дыхательных путей при аллергических реакциях (бронхиальной астме), единственное, чем можно помочь больному – как можно быстрее организовать его доставку в отделение интенсивной терапии. Лечение, которое применяют там – введение интубационной трубки в респираторный тракт, уколы адреналина или преднизолона, подключение к аппарату искусственной вентиляции лёгких.
Причины дыхательной обструкции у детей
Существует сразу несколько негативных факторов, наличие которых способно привести к закрытию дыхательных путей у ребенка. Некоторые из них связаны с возникновением обширного инфекционного заболевания гортани, трахеи и бронхиол, а другие приобретаются детьми из-за несоблюдения правил безопасности во время игр с маленькими деталями различных игрушек и по недосмотру со стороны родителей.
В целом выделяют следующие причины развития обструкции дыхательных путей у детей:
- Случайный вдох мелких инородных частиц. Чаще всего это происходит во время игрового процесса, когда ребенку дают пластмассовые игрушки не соответствующие его возрастной категории. Данный фактор можно прямо отнести к халатному отношению родителей к своим обязанностям и недостаточный контроль за тем, чем играется их ребенок.
- Бактериальное поражение трахеи. Это тяжелая инфекционная патология, которая характеризуется развитием сильного воспалительного процесса в тканях трахеи. Просвет дыхательных путей сужается за счет того, что из-за избытка бактериальной микрофлоры происходит отек слизистой оболочки трахеи.
- Ангина. Данное заболевание провоцируется такими опасными инфекциями, как золотистый стафилококк, стрептококк и синегнойная палочка. При ослабленном иммунитете у ребенка может опухать горло настолько сильно, что процесс нормальной вентиляции легких за счет прохождения воздуха по дыхательному каналу становится просто невозможным.
- Киста гортани. Нужно понимать, что независимо от того, что это новообразование относится к категории доброкачественных формирований, оно способно искусственно сужать просвет трахеи, гортани или бронхиального пространства. По мере его роста ребенок чувствует себя все хуже, а недостаток воздуха начинает проявляться в виде головокружения, дезориентации в пространстве, головных болей.
- Хронический тонзиллит. Как и любое другое инфекционное заболевание гортани, тонзиллит имеет свойство к периодическим обострениям. В основном это осень и весна, когда иммунная система ребенка находится на самом низком уровне. Тем более, что острый или хронический тонзиллит это поражение миндалин вредоносными бактериями, которые паразитируют в тканях данного органа. Во время обострения болезни миндалины могут опухать и перекрывать просвет в гортани, чем создают обструкцию дыхательных путей.
- Неврологические заболевания периферийной нервной системы. У детей, переживших стрессовую ситуацию, либо проживающих в условиях постоянного нервного перенапряжения может развиться посттрахеостомический стеноз, когда из-за неправильных сигналов со стороны центров управления головного мозга, отвечающих за органы дыхания, трахея начинает постепенно сужаться и ребенок испытывает сильный дискомфорт во время дыхания. В особо тяжелых случаях возможно закрытие просвета до критического уровня. В таких ситуациях единственным действенным методом лечения является хирургическая операция по устранению обструкции дыхательного канала и установление биологического протеза, который не позволяет тканям трахеи продолжать сужение под действием неправильных сигналов со стороны головного мозга.
- Аллергическая реакция. Отек трахеи, гортани или бронхиальный спазм это еще одна из причин обструкции. В основном она наблюдается у детей, склонным к аллергии. Ребенок должен избегать помещений с большим количеством пыли, парков с цветущими растениями, где присутствует пыльца, находится вдали от источников грибковой инфекции.
- Дифтерия. Данное заболевание до изобретения вакцины считалось смертельным, так как в связи с сильным воспалением гортани у взрослых и детей происходил отек дыхательных путей. Больной умирал в течение 3 суток от момента развития болезни. У детей, которые не были своевременно привиты от дифтерии данная патология дыхательных путей встречается и сегодня.
- Ожоги трахеи и легких. В основном это происходит вследствие контакта слизистой оболочки органов дыхания с парами кислот или горячего водяного пара. После химического, либо термального ожога слизистая оболочка дыхательных путей заменяется фиброзной тканью, которая по своей структуре напоминает внутренние рубцы и наросты. Она не способна полноценно выполнять свои функции и травмированный ребенок страдает от удушья. В таких случаях показано хирургическое лечение.
Лечение обструкции дыхательных путей
При выявлении первых симптомов обструкции больного необходимо срочно доставить в отделение интенсивной терапии. Зачастую еще на догоспитальном этапе требуется оказание первой помощи
Если обструкция дыхательных путей наблюдается у ребенка, его нельзя оставлять одного, важно успокоить малыша и взять на руки, так как страх, крик и беспокойство могут усилить явления стеноза. Первая помощь напрямую зависит от причины, послужившей состоянию, а также от выраженности обструкции
Если в дыхательных путях присутствует инородное тело, слизь, рвотная масса или жидкость, необходимо, при условии, что больной находится в сознании, попросить его попробовать хорошенько прокашляться. В случаях, когда больной не может кашлять или такая манипуляция не помогает, можно для устранения полной обструкции дыхательных путей инородным телом, на догоспитальном этапе, применить прием Геймлиха. Методика приема, в случае если больной находится в сознании, заключается в следующих действиях:
- Необходимо встать за спиной больного, обхватить его руками и прижать ладони на животе, на уровне выше пупка;
- Резко сжать грудную клетку быстрыми толчками 4-5 раз;
- Затем медленнее продолжать сжимать грудную клетку до тех пор, пока инородное тело не выйдет, а больной не начнет нормально дышать.
Если больной находится без сознания, прием Геймлиха осуществляется следующим образом:
- Больного укладывают спиной на пол;
- Человек, оказывающий первую помощь, садится на бедра пострадавшего, кладет одну ладонь в надпупковую область больного;
- Вторую ладонь кладет на первую, затем 5 раз надавливает быстрыми толчкообразными движениями на живот;
- Затем необходимо раскрыть рот пострадавшего и постараться извлечь инородное тело согнутым указательным пальцем.
Если же у пострадавшего проявляются симптомы нарастающей обструкции дыхательных путей и гиповентиляция, постепенно приводящие к остановке сердца, необходимо обеспечить меры экстренной реанимации, которую невозможно осуществить без специального медицинского оборудования.
 Общими принципами лечения обструкции дыхательных путей у детей в медицинском учреждении, в зависимости от стадии синдрома, являются:
Общими принципами лечения обструкции дыхательных путей у детей в медицинском учреждении, в зависимости от стадии синдрома, являются:
- Меры, направленные на восстановление непроходимости – уменьшение или ликвидация спазма и отека слизистой оболочки дыхательных путей;
- Ликвидация обструкции – освобождение просвета гортани от патологического секрета;
- Коррекция метаболических нарушений;
- Антибактериальная терапия;
- Интубация трахеи;
- Искусственная вентиляция легких.
Обструкцией дыхательных путей называют состояние, при котором у больного возникает на уровне от глотки до бронхиол непроходимость респираторного тракта. Пострадавшему необходимо оказать первую медицинскую помощь и в кратчайшие сроки доставить в отделение интенсивной терапии.
Видео с YouTube по теме статьи: