Неходжкинская лимфома: что это такое, прогноз для жизни
Содержание:
- Причины заболевания
- Неходжкинская лимфома симптомы
- О заболевании
- Диагностика
- Прогноз и профилактика крупноклеточной лимфомы
- Классификация лимфомы
- Классификация патологии
- Выживаемость при неходжкинской лимфоме
- Лечение неходжкинской лимфомы
- Другие заболевания из группы Онкологические заболевания:
- Лечение неходжкинских лимфом
Причины заболевания
Этиология развития неходжкинской лимфомы не выявлена, необходимо вести речь о факторах, повышающих угрозу ее возникновения.
К подобным рискам относятся:
- ВИЧ-инфекции;
- вирус Эпштейна-Барр;
- вирус гепатита С;
- аутоиммунный тиреоидит;
- заболевания генетического характера;
- работа с опасными химикатами;
- влияние радиации;
- престарелый возраст, ожирение;
- воздействие разного рода канцерогенов;
- ревматоидный артрит.
Угроза неходжкинской лимфомы с возрастом увеличивается. У 20-24-летней молодежи диагностика выявляет патологию у трех человек из ста тысяч. У пациентов, возрастом 60-65 лет риск заболевания выше – 45 случаев на ста тысяч. НКЛ среди мужчин и женщин старше 80 лет диагностируется у 120 человек из ста тысяч.
https://youtube.com/watch?v=zVTbBCkEBAs
Неходжкинская лимфома симптомы
Клиническая картина заболевания делится на два типа протекания: агрессивное и индолентное. Иногда можно встретить высокоагрессивное течение новообразования, при котором опухолевый процесс набирает быструю генерализацию.
Неходжкинская лимфома с высокой степенью злокачественности протекает, как правило, очень агрессивно. Остальные неходжкинские лимфомы, которым характерна низкая степень злокачественности протекают с длительным, хроническим, но спонтанным проявлением (индолентно).
Агрессивные неходжкинские лимфомы могут быть вылечены, а у индолентных шанса на излечение просто нет. Такая форма болезни чувствительна к стандартным методикам лечения, однако, она имеет выраженную тенденцию к рецидивам, которая в будущем становится причиной летального исхода. Семьдесят процентов пациентов с индолентными неходжкинскими лимфомами после любого метода лечения проживают не более семи лет.
Иногда неходжкинская лимфома индолентного протекания может спонтанно перейти в высокую степень злокачественности и стать диффузной В-крупноклеточной, которая впоследствии достигнет костного мозга. Такая трансформация, называющаяся синдромом Рихтера, вызывает резкое ухудшение прогноза заболевания. Больные после этого живут около года.
При неходжкинской лимфоме первично поражается лимфоидная ткань, а затем уже костный мозг, что отличает её от лейкемии. Это заболевание может возникнуть в любом возрасте при содержании в норме лимфоидной ткани. В первую очередь это касается висцеральных и периферических лимфоузлов, ЖКТ, лимфоидной ткани в носоглотке и тимуса. Иногда неходжкинская лимфома поражает ткани орбиты, слюнные железы, селезёнку, лёгкие и другие органы.
Все неходжкинские лимфомы по своей локализации подразделяются на нодальные (локализующиеся в лимфоузлах), экстранодальные и распространяющиеся по тканям и органам гематогенным путём, а также через лимфу. Поэтому они изначально локализуются генерализовано. Таким образом, индолентные неходжкинские лимфомы на момент диагностирования заболевания в 90% считаются уже диссеминированными.
При высокоагрессивной лимфоме клиническая симптоматика протекает очень быстро, поэтому больные при обращении имеют уже генерализованный опухолевый процесс.
Для неходжкинской лимфомы характерна разнообразная клиническая картина, как и при любом другом заболевании. Однако, имея специфическое поражение лимфоидной ткани, выделяют три типа клинических симптомов при этом злокачественном заболевании. Во-первых, это симптом лимфаденопатии, при котором увеличивается один или несколько лимфоузлов. Во-вторых, появляется эксранодальная опухоль, которая имеет клиническую картину поражённого органа (например, это могут быть лимфомы желудка, конъюнктивы, кожи, центральной нервной системы и др.). В-третьих, появляется общая слабость, лихорадочный подъём температуры, быстро теряется масса тела при системной манифестации патологического процесса.
В определённых случаях клиническая картина неходжкинской лимфомы характеризуется одновременным поражением лимфоузлов и других тканей, а также систем.
В основном при неходжкинской лимфоме почти для 45% больных характерна экстранодальная форма поражения. А у 80% отмечается агрессивное поражение.
Среди самых распространённых локализаций экстранодальной неходжкинской лимфомы считаются ЖКТ (10–15%), голова и шея (10–20%). Для бронхолегочной системы опухолевый процесс характерен в 40–60% и то, как вторичное проявление.
В конце ХХ века увеличилось число первичной диагностики неходжкинской лимфомы ЦНС. Они составляют 1–1,8%. Очень редко эта лимфома поражает почки и мочевой пузырь (от 0,2 до 1%).
Для постановки диагноза, во время обследования, важно исключить отсутствие или наличие поражений экстранодального характера и опухолевое проникновение в костный мозг
О заболевании
Что такое неходжкинская лимфома? Она представляет собой одну из разновидностей опухолей лимфатического характера. Клетки новообразования по своей структуре отличаются от лимфомы Ходжкина, в связи с чем методы лечения последней патологии не подходят для терапии рассматриваемого заболевания. Кроме того, дальнейшее развитие НЛЗ трудно прогнозируемое.
Во многих случаях неходжкинские лимфомы прорастают в органы, никак не связанные с лимфатической системой. Патология также поражает лимфатические ткани, которые встречаются в:
- тимусе, или вилочковой железе;
- селезенке;
- миндалинах;
- тонком кишечнике.
Заболевание поражает в основном людей преклонного возраста в силу особенностей и причин ее развития. У детей НХЛ развивается очень стремительно, провоцируя появление других тяжелых патологий, что в итоге приводит к летальному исходу.
Согласно официально медицинской статистике, неходжкинские лимфомы диагностируются примерно у 4% людей, у которых обнаружены раковые опухоли.
Диагностика
Лимфома неходжкинская крайне тяжелый вид рака, следовательно, выбор метода диагностики с последующим выбором терапии стоит за онкогематологами. Основной этап диагностики – это биопсия тканей лимфоузлов и пункция костного мозга. Но для уточнения прогноза жизни, состояния внутренних органов, проведения ряда лечебных процедур, также проводятся методы диагностики, такие как анализы крови, рентген, МРТ, УЗИ, лимфосцинтиграфия, сцинтиграфия костей. После тщательной диагностики и определения типа и этапа неходжкинской лимфомы, если таковая обнаружена, специалистами выбирается вид терапии.
Прогноз и профилактика крупноклеточной лимфомы
Прогноз течения диффузной В крупноклеточной лимфомы зависит от показателя IPI. Чем больше баллов, тем хуже прогноз. Для больных, имеющих 4-5 баллов (высокий риск), пятилетняя выживаемость колеблется в пределах 31%. При низких рисках пятилетняя выживаемость составляет около 91%.
Что касается специфической профилактики, то ее на сегодняшний день не существует, а все рекомендации для минимизации риска заболевания сводятся к ведению здорового образа жизни и правильному питанию.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Классификация лимфомы
Рассматриваемый тип лимфомы классифицируется по нескольким признакам. В зависимости от скорости развития опухоли подобные новообразования подразделяются на:
- Индолентные. Патология протекает медленно и имеет благоприятный прогноз развития.
- Агрессивные.
- Высокоагрессивные. В большинстве случаев приводят к летальному исходу.
В зависимости от места локализации раковые опухоли делятся на:
- Нодальные. Новообразование поражает только лимфоузлы.
- Экстранодальные. Неходжкинская лимфома образуется в органах, не принадлежащих лимфатической системе.
Выше были приведены основные классификации, принятые в медицинской практике. По своему строению лимфомы бывают как мелко-, так и крупноклеточными. Существует также иные виды опухолей, характеризующиеся своими особенностями.
В качестве примера можно привести хронический лимфоцитарный и В-клеточный пролимфоцитарный лейкозы, плазмоклеточную миелому, внекостную плазмоцитому. Выше было указано, что в медицине принято выделять около 30 разновидностей неходжкинской лимфомы.
Некоторые из них будут рассмотрены ниже более подробно.
Классификация патологии
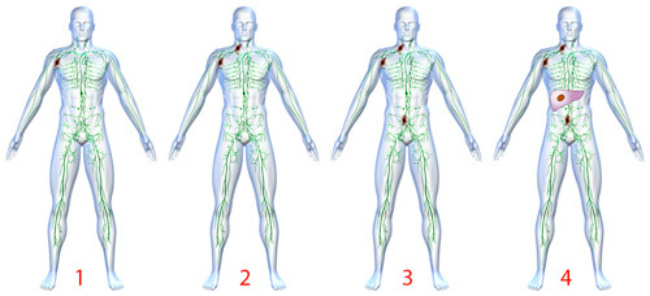
Стадии заболевания:
- Первая стадия лимфомы Ходжкина (локальная форма) – происходит поражение одного лимфоузла или органа, который содержит лимфоидную ткань.
- Вторая стадия (регионарная форма) – поражаются два или больше отдельных лимфоузлов по одну сторону диафрагмы.
- Третья стадия (генерализованная форма) – происходит поражение двух или более лимфоузлов по обе стороны диафрагмы. Далее распространяется по всему организму захватывая в процессе селезенку, печень и другие лимфоидные органы.
- Четвертая стадия (диссеминированная форма) – диффузное прорастание метастаз в другие органы. Лимфома Ходжкина в 4 стадии тяжело дается лечению в связи с генерализацией процесса.
Каждая стадия лимфоза должна быть разделена на А и Б, в зависимости от отсутствия или присутствия определенных симптомов, влияющих на общую проблематику. А – отсутствия. Б – присутствия. Именно поэтому стадия 2 может требовать лечения, применимого к третьей стадии.
Существует 4 гистологических типа болезни:
- Лимфоидное преобладание – самый благоприятный для лечения вариант болезни. Зачастую характерна для первой стадии. Характеризуется только наличием вкраплений клеток Рида-Штернберга, окруженными лимфоцитами. Считается, что этот вид связан с хорошей реакцией иммунной системы.
- Нодулярный склероз – клетки Рида-Штернберга образовывают тяжи коллагена и делят ткань опухоли на округлые участки.
- Смешанноклеточный вариант – классическая форма лимфоматоза. Пестрый рисунок клеток, разнообразие их внутри опухоли, встречаются очаги некроза (отмирания клеток)
- Лимфоидное истощение – очень большое количество клеток Рида-Штернберга, между которыми включаются лимфоциты. При прогрессировании заболевания они вовсе исчезают из очагов поражения.
Выживаемость при неходжкинской лимфоме

Designed by freepik
Прогноз выживаемости — это предположение о шансах на выздоровление от лимфомы после лечения. Существуют определенные прогностические факторы:
-
возраст;
-
стадия рака;
-
количество фермента, называемого лактатдегидрогеназа (ЛДГ) в крови, которое повышается, когда в организме появляется больше лимфом;
-
распространение раковых клеток за пределы лимфатической системы;
-
общее состояние здоровья пациента.
В зависимости от типа НХЛ у вас есть, ваш врач может рассмотреть и другие вещи, например:
-
уровень гемоглобина, белка, который переносит кислород в Вашу кровь;
-
количество лейкоцитов;
-
уровень антител Ки-67 — для людей с мантийно-клеточной лимфомой это способ узнать, как быстро растут раковые клетки;
-
количество зон с раковыми клетками в лимфатических узлах.
Врачи часто используют статистику, называемую 5-летним относительным коэффициентом выживаемости, когда говорят о прогнозе НХЛ. Это означает, что они сравнивают процент людей с НХЛ, которые живут по крайней мере 5 лет после постановки диагноза, с теми, у кого нет этого заболевания.
Относительная 5-летняя выживаемость для НХЛ составила 74% с 2008 по 2014 год. Это означает, что вероятность пациентов прожить по крайней мере 5 лет после того, как им был поставлен рак примерно на 74% такая же, как у здоровых людей.
Нужно кое-что помнить об этих цифрах: сегодня существуют новые, более совершенные методы лечения НХЛ, которые могут увеличить шансы на выживание. К тому же, симптоматика НХЛ и общее состояние здоровья часто индивидуальны, и нет точного способа узнать, как будет протекать болезнь у конкретного пациента.
Успех лечения зависит от:
-
Стадии и прогностических факторов;
-
Любых изменениях в генах, обнаруженных в раковых клетках;
-
Специфических белков в раковых клетках;
-
Симптоматики заболевания, насколько сильные проявления онкологии.
Существуют некоторые стандартные подходы к лечению НХЛ:
-
На первых стадиях пациент проходит химиотерапию в комплексе с иммунотерапией, целевой и лучевой терапией. Хирургическое вмешательство также подходит для пациентов с некоторыми подтипами НХЛ, но его используют редко;
-
Клинические испытания. Поскольку методик лечения НХЛ множество, ученые постоянно тестируют новые подходы, называемые клиническими испытаниями. Если пациент присоединится к одному из них, то получит лучшее стандартное лечение и, возможно, новые способы терапии, которые пока не используются в широкой практике.
Бывает, что подтип НХЛ развивается медленно, поэтому срочное лечение может и вовсе не потребоваться. В этом случае, онколог обычно ведет регулярное внимательное наблюдение за лимфомой в течение нескольких месяцев
Если существует риск распространения лимфомы на жидкость вокруг головного и спинного мозга, пациенту необходима интратекальная химиотерапия. Суть её в том, что препарат вводится прямиком в ликвор при помощи тонкой, длинной иглы.
Третий вариант лечения — пересадка донорских или собственных стволовых клеток. Он может быть успешным для некоторых типов неходжскинской лимфомы, однако, сначала все равно потребуются курс химиотерапии и облучения, чтобы уничтожить злокачественные клетки. И только после этого можно приступать к трансплантации.
Процедура считается очень опасной и рискованной, поскольку пациент фактически полностью остается без иммунитета. Ежегодно смертность при трансплантации костного мозга раковым больным составляет от 5 до 10%. В группе старше 35 лет она достигает почти 30%
У этого метода есть ещё один серьезный недостаток: поиск подходящего донора, если болезнь зашла слишком далеко, а организм больного перестал вырабатывать собственные здоровые клетки.
Лечение неходжкинской лимфомы

В общем, цель лечения неходжкинской лимфомы — уничтожить как можно больше клеток лимфомы и вызвать полную ремиссию. Полная ремиссия означает, что все признаки заболевания устранены. Пациенты, которые приходят в ремиссию, иногда излечиваются от заболевания.
Лечение может также контролировать неходжкинскую лимфому (НХЛ) в течение многих лет, даже если визуализация или другие исследования показывают оставшиеся участки заболевания. Эту ситуацию можно назвать «частичной ремиссией».
Врачи используют несколько типов подхода и комбинаций лечения неходжкинской лимфомы, некоторые на разных стадиях.
Лечению агрессивных подтипов НХЛ.
Пациентов с быстрорастущим НХЛ часто лечат химиотерапией, которая состоит из четырех или более препаратов. В большинстве случаев это комбинированная терапия, называемая R-CHOP (ритуксимаб , циклофосфамид , доксорубицин , Онковин и преднизон).
Эта интенсивная, множественная лекарственная химиотерапия может быть очень эффективной при агрессивной лимфоме. Химиотерапия может быть дополнена лучевой терапией в отдельных случаях, например, когда обнаруживаются большие массы НХЛ во время процесса диагностики и стадирования.
Лечение индолентных подтипов НХЛ.
Лечение ленивого НХЛ варьируется от наблюдения с тщательным мониторингом (подход “смотреть и ждать”) до агрессивной терапии. Лечение этого подтипа неходжкинской лимфомы очень индивидуально и зависит от факторов, которые включают:
- прогностические факторы;
- стадию заболевания;
- возраст и другие заболевания.
Если широко распространено поражение лимфатических узлов и других мест, то можно использовать химиотерапию, состоящую из одного или нескольких препаратов, или фотоферез, в зависимости от цели терапии и скорости прогрессирования заболевания.
Экстракорпоральный фотоферез — это иммуномодулирующая терапия, в которой используется ПУВА. Лейкоциты удаляют лейкаферезом, затем обрабатывают псораленом, подвергают воздействию УФА и затем возвращают пациенту.
Экстракорпоральный фотоферез рекомендуется для пациентов с вовлечением или риском заражения крови, например, при синдроме Сезари.
Для отдельных пациентов может рассматриваться аллогенная трансплантация стволовых клеток, и этот вариант может быть потенциально излечивающим для некоторых из них.
Клинические испытания
Участие в клинических испытаниях может быть лучшей терапией для некоторых пациентов с неходжкинской лимфомой. В настоящее время проводятся клинические испытания для разработки методов лечения, которые повышают частоту ремиссии или излечивают заболевание.
Клинические испытания тщательно разрабатываются и проверяются опытными клиницистами и исследователями для обеспечения безопасности и научной точности. Общество лейкемии и лимфомы продолжает вкладывать средства в исследования НХЛ.
Другие заболевания из группы Онкологические заболевания:
| Аденома гипофиза |
| Аденома паращитовидных (околощитовидных) желез |
| Аденома щитовидной железы |
| Альдостерома |
| Ангиома глотки |
| Ангиосаркома печени |
| Астроцитома головного мозга |
| Базально-клеточный рак (базалиома) |
| Бовеноидный папулез полового члена |
| Болезнь Боуэна |
| Болезнь Педжета (рак соска молочной железы) |
| Болезнь Ходжкина (лимфогранулематоз, злокачественная гранулема) |
| Внутримозговые опухоли полушарий мозга |
| Волосатый полип глотки |
| Ганглиома (ганглионеврома) |
| Ганглионеврома |
| Гемангиобластома |
| Гепатобластома |
| Герминома |
| Гигантская кондилома Бушке-Левенштейна |
| Глиобластома |
| Глиома головного мозга |
| Глиома зрительного нерва |
| Глиома хиазмы |
| Гломусные опухоли (параганглиомы) |
| Гормонально-неактивные опухоли надпочечников (инциденталомы) |
| Грибовидный микоз |
| Доброкачественные опухоли глотки |
| Доброкачественные опухоли зрительного нерва |
| Доброкачественные опухоли плевры |
| Доброкачественные опухоли полости рта |
| Доброкачественные опухоли языка |
| Злокачественные новообразования переднего средостения |
| Злокачественные новообразования слизистой оболочки полости носа и придаточных пазух |
| Злокачественные опухоли плевры (рак плевры) |
| Карциноидный синдром |
| Кисты средостения |
| Кожный рог полового члена |
| Кортикостерома |
| Костеобразующие злокачественные опухоли |
| Костномозговые злокачественные опухоли |
| Краниофарингиома |
| Лейкоплакия полового члена |
| Лимфома |
| Лимфома Беркитта |
| Лимфома щитовидной железы |
| Лимфосаркома |
| Макроглобулинемия Вальденстрема |
| Медуллобластома головного мозга |
| Мезотелиома брюшины |
| Мезотелиома злокачественная |
| Мезотелиома перикарда |
| Мезотелиома плевры |
| Меланома |
| Меланома конъюнктивы |
| Менингиома |
| Менингиома зрительного нерва |
| Множественная миелома (плазмоцитома, миеломная болезнь) |
| Невринома глотки |
| Невринома слухового нерва |
| Нейробластома |
| Облитерирующий ксеротический баланит (склерозирующий лихен) |
| Опухолеподобные поражения |
| Опухоли |
| Опухоли вегетативной нервной системы |
| Опухоли гипофиза |
| Опухоли костей |
| Опухоли лобной доли |
| Опухоли мозжечка |
| Опухоли мозжечка и IV желудочка |
| Опухоли надпочечников |
| Опухоли паращитовидных желез |
| Опухоли плевры |
| Опухоли спинного мозга |
| Опухоли ствола мозга |
| Опухоли центральной нервной системы |
| Опухоли шишковидного тела |
| Остеогенная саркома |
| Остеоидная остеома (остеоид-остеома) |
| Остеома |
| Остеохондрома |
| Остроконечные кондиломы полового члена |
| Папиллома глотки |
| Папиллома полости рта |
| Параганглиома среднего уха |
| Пинеалома |
| Пинеобластома |
| Плоскоклеточный рак кожи |
| Пролактинома |
| Рак анального канала |
| Рак ануса (анальный рак) |
| Рак бронхов |
| Рак вилочковой железы (рак тимуса) |
| Рак влагалища |
| Рак внепеченочных желчных путей |
| Рак вульвы (наружных половых органов) |
| Рак гайморовой пазухи |
| Рак глотки |
| Рак головного мозга |
| Рак гортани |
| Рак губы |
| Рак губы |
| Рак двенадцатиперстной кишки |
| Рак желудка |
| Рак желчного пузыря |
| Рак конъюнктивы |
| Рак лёгкого |
| Рак матки |
| Рак маточной (фаллопиевой) трубы |
| Рак молочной железы (рак груди) |
| Рак мочевого пузыря |
| Рак мошонки |
| Рак паращитовидных (околощитовидных) желез |
| Рак печени |
| Рак пищевода |
| Рак поджелудочной железы |
| Рак полового члена |
| Рак почечной лоханки и мочеточника |
| Рак почки |
| Рак предстательной железы (простаты) |
| Рак придатка яичка |
| Рак прямой кишки (колоректальный рак) |
| Рак среднего уха |
| Рак толстого кишечника |
| Рак тонкого кишечника |
| Рак трахеи |
| Рак уретры (мочеиспускательного канала) |
| Рак шейки матки |
| Рак щитовидной железы |
| Рак эндометрия (рак тела матки) |
| Рак языка |
| Рак яичка |
| Рак яичников |
| Ретикулосаркома |
| Ретинобластома (рак сетчатки) |
| Саркома Юинга |
| Синдром Сезари |
| Соеденительнотканные злокачественные опухоли |
| Соединительнотканные опухоли |
| Сосудстые опухоли |
| Тимома |
| Феохромоцитома |
| Фиброма носоглотки |
| Фиброма полости рта |
| Хемодектома каротидная |
| Хондробластома |
| Хондрома |
| Хондромиксоидная фиброма |
| Хондросаркома |
| Хордома |
| Хориоангиома плаценты |
| Хрящеобразующие злокачественные опухоли |
| Эпендимома головного мозга |
| Эритроплазия Кейра |
| Эстезионейробластома (нейроэпителиома обонятельного нерва) |
Лечение неходжкинских лимфом
Лечение неходжкинской лимфомы значительно варьирует в зависимости от клеточного типа лимфомы, и программ терапии достаточно много, что не позволяет остановиться на их детальном рассмотрении. Принципиально отличаются подходы к терапии локализованных и диссеминированных стадий лимфомы, а также агрессивных и индолентных лимфом.
Локализованная форма неходжкинской лимфомы (I и II стадии)
Диагноз индолентной лимфомы редко устанавливается на стадии локализованного поражения, но при наличии такого поражения региональная лучевая терапия может привести к долговременной ремиссии. Тем не менее спустя более чем 10 лет после лучевой терапии заболевание может рецидивировать.
Около половины больных с агрессивными лимфомами выявляются в стадии локализованного поражения, при котором полихимиотерапия в комплексе с региональной лучевой терапией или без нее обычно является эффективной. Больные с лимфобластными лимфомами или лимфомой Беркитта даже при локализованном поражении должны быть пролечены интенсивными режимами полихимиотерапии с профилактикой поражения ЦНС. Может потребоваться поддерживающая терапия (при лимфобластной лимфоме), но тем не менее возможно полное выздоровление.
Распространенная форма неходжкинской лимфомы (III и IV стадии)
Существуют различные подходы к терапии индолентных лимфом. Может применяться подход «наблюдай и жди», терапия одним алкилиру-ющим препаратом или комбинацией 2 или 3 химиопрепаратов. Выбор лечебной тактики основывается на ряде критериев, включающих возраст, общий статус, распространенность заболевания, размер опухоли, гистологический вариант и ожидаемую эффективность лечения. Эффективен ритуксимаб (анти-СD20 антитела к В-клеткам) и другие биологические препараты, которые применяются в сочетании с химиотерапией или в виде монотерапии. Многообещающими являются недавние сообщения о применении антител, конъюгированных с радиоизотопами. Хотя выживаемость больных может исчисляться годами, долговременный прогноз неблагоприятный из-за возникновения поздних рецидивов.
Для больных с агрессивными В-клеточными лимфомами (например, диффузной крупноклеточной В-клеточной лимфомой) стандартной комбинацией является R-СНОР (ритуксимаб, циклофосфамид, доксорубицин, винкристин, преднизолон). Полная регрессия заболевания имеет место более чем у 70 % больных и зависит от категории риска (определяемой по МПИ). Более чем 70 % больных с полным ответом на лечение выздоравливают, рецидивы спустя 2 года после завершения лечения редки.
Изучается эффективность применения аутологичной трансплантации в первой линии терапии. В соответствии с МПИ могут быть выбраны больные, имеющие высокий риск, для терапии режимами с интенсификацией доз. В настоящее время изучается, увеличивает ли такая лечебная тактика шансы на излечение. Отдельные больные с лимфомой из клеток зоны мантии также могут быть кандидатами для такого вида терапии.
Рецидив агрессивной лимфомы
Первый рецидив после первой линии терапии почти всегда лечится с использованием аутологичной трансплантации стволовых кроветворных клеток. Пациенты должны быть моложе 70 лет с удовлетворительным общим статусом, отвечать на стандартную химиотерапию и иметь необходимое количество собранных CD34+ стволовых клеток (забор производится из периферической крови или из костного мозга). Консолидационная миелоаблативная терапия включает химиотерапию с лучевой терапией или без нее. Целесообразность применения иммунотерапии (например, ритуксимаб, вакцинация, IL-2) после завершения химиотерапии изучается.
При аллогенной трансплантации стволовые клетки собираются у совместимого донора (брат, сестра или совместимый неродственный донор). Аллогенная трансплантация обеспечивает двойной эффект: восстановление нормального гемопоэза и эффект «трансплантат против болезни».
Выздоровление ожидается у 30-50 % больных с агрессивными лимфомами, подвергнутых миелоаблативной терапии. При индолентных лимфомах выздоровление после аутологичной трансплантации сомнительно, хотя ремиссия может достигаться чаще, чем при использовании только паллиативной терапии. Летальность больных после применения миелоаблативного режима составляет от 2 до 5 % после аутологичной трансплантации, и около 15 % после аллогенной.