Интерстициальный нефрит
Содержание:
2 Виды заболевания
Классифицируют данную патологию по-разному:
| Принцип классификации | Разновидности |
| По характеру течения |
|
| По механизму развития |
|
| По происхождению |
|
Классифицируется заболевание и по состоянию почечной функции. Возможны следующие варианты его протекания:
- сохраненная функция почек;
- снижение канальцевых функций;
- снижение канальцевых и клубочковых функций;
- острая почечная недостаточность (ОПН);
- (ХПН)
В качестве причины острого тубулоинтестициального нефрита нередко выступают инфекции, токсические вещества, определенные лекарства, а также расстройства иммунитета. Начинается заболевание остро, через 2-3 дня (а иногда и через 40 дней) с момента начала действия причинного фактора.
Хронический ТИН формируется обычно при хронических заболеваниях (подагра, наследственные нефропатии, онкология, нефроангиосклероз, радиационной нефрит, хроническая обструкция мочевыводящих путей и др.). Развивается постепенно.
Некоторые доктора также оценивают степень активности патологического процесса при ТИН:
- 1. Первая — только изменения в моче (так называемый мочевой синдром);
- 2. Вторая — симптомы интоксикации, изменения в моче, нарушения обмена веществ;
- 3. Третья — выраженные интоксикация, изменения в моче, внепочечные проявления, почечная недостаточность.
Лечение воспаления почек (нефрита)
Как лечить воспаление почек? Лечение нефрита обычно включает в себя следующие этапы:
1. Помещение больного в нефрологическое отделение медицинского учреждения – лечение проводить в условиях стационара;
2. Назначается соблюдение постельного режима, а также пребывание с сухом теплом помещении с минимальными физическими нагрузками;
3. Назначается низко солевая диета с ограничением количества выпиваемой жидкости;
4. Медикаментозное лечение: применение диуретиков, глюкокортикостероидов, антигистаминных препаратов, цитостатиков, препаратов кальция, витаминов С (аскорбиновая кислота) и Р (рутин), а при необходимости – антибиотиков и препаратов для сердца.
5. Дополнительное лечение:
5.1. Плазмаферез – очищение крови от токсических и метаболических компонентов; 5.2. Гемосорбция – очищение крови от токсинов путем их адсорбции.
6. Соблюдение правил профилактики нефрита;
7. Оперативное лечение.
8. Санаторно-курортное лечение с предпочтением стран сухого жаркого климата.
Медикаментозное лечение нефрита (лекарства от воспаления почек)
Назначение препаратов при воспалении почек, их дозировки и схема лечения проводиться только лечащим врачом на основании диагностики, и во многом зависит от типа и формы нефрита, а также этиологии и патогенеза данного заболевания.
Если говорить о лекарствах от воспаления почек, то можно выделить следующие препараты…
Для выведения из организма токсинов назначают мочегонные средства (диуретики): «Фуросемид», «Диакарб».
Для уменьшения воспалительного процесса и ограничения образования антител к почечной ткани назначают:
- Глюкокортикостероиды: «Дексаметазон», «Гидрокортизон».
- Антигистаминные препараты: «Кларитин», «Супрастин».
При подозрении на злокачественную опухоль назначают цитостатики, которые предотвращают процессы роста и развития клеток организма: «Азатиоприн», «Доксорубицин», «Фторурацил», «Циклофосфан».
Иногда врач может назначить функционально-пассивную гимнастику почек, для чего 1-2 раза в неделю применяют 20 мл фуросемида.
Для нормализации артериального давления назначают: бета-адреноблокаторы («Атенолол») или диуретики («Фуросемид»).
Витамины. При воспалении почек назначается дополнительный прием витаминов А (ретинол, β-каротин), С (аскорбиновая кислота), Е (токоферол) и Р (рутин), а также микроэлементов убихинон (коэнзим Q10), селен и другие.
При проявлении симптомов почечной недостаточности применяют оксиданты – кокарбоксилазу, пиридоксальфосфат и витамин В2 (рибофлавин).
Антибиотики и противовирусные препараты при нефрите
Антибактериальная и противовирусная терапия нефрита применяется лишь на основании диагностики, если причиной воспаления почек являются бактерии или вирусы.
В качестве антибиотиков при нефрите (уросептиков) применяют следующие комбинации: пенициллин + аминогликозиды или фторхинолоны + цефалоспорины.
Гемодиализ
Гемодиализ является методом очищения крови с помощью специальной аппаратуры и назначается в случае, если почки на данный момент не справляются со своей функцией по очищению организма от продуктов метаболизма. Если применить гемодиализ нет возможности, тогда применяется перитонеальный (кишечный) диализ.
Диета при воспалении почек
Диета при воспалении почек подразумевает под собой ограничение в потреблении соли – не более 2-5 г в сутки, а также употреблении пищи, богатой на витамины и микроэлементы.
М.И.Певзнером разработана лечебная система питания, применяемая при заболеваниях почек — диета №7 (стол №7).
Первые два дня при остром нефрите показан голод. В этот период разрешается выпить 2 стакана сладкой воды – по 50 г сахара на стакан.
Способ готовки – на пару, варить, запекать.
Количество жидкости в день – не более 1,5 литра.
При нефрите нельзя есть – соленую, острую, жирную, жаренную и копченную пищу. Также не рекомендуется кушать горох и другие бобовые, редьку, морскую капусту.
Для устранения отеков можно применить молочную диету, а чтобы избежать от молочной диеты вздутие живота, в молоко можно добавить немного соды.
В качестве питья хорошо себя зарекомендовал отвар из шиповника, в котором содержится большое количество витамина С.
Полезным при нефрите является употребление арбуза, дыни, тыквы, различные ягоды.
- При обструктивной форме острого пиелонефрита, когда нарушен отток мочи. Здесь может быть применена катетеризация мочеточника;
- Когда медикаментозная терапия не привела к необходимым результатам;
- Когда диструктивные изменения почки не позволяют ей справляться со своими функциями, тогда назначают трансплантацию (пересадку) почки.
Причины и формы
 Первичное воспаление почек непосредственно связано с патологией органа. Он встречается как наследственная форма и гломерулит (гломерулонефрит), представляющий собой диффузное двустороннее воспаление почек с поражением сосудов. Наследственная форма возникает уже в грудном возрасте и протекает с очень тяжелыми симптомами.
Первичное воспаление почек непосредственно связано с патологией органа. Он встречается как наследственная форма и гломерулит (гломерулонефрит), представляющий собой диффузное двустороннее воспаление почек с поражением сосудов. Наследственная форма возникает уже в грудном возрасте и протекает с очень тяжелыми симптомами.
Вторичный нефрит может развиваться при:
- Сахарном диабете;
- СКВ;
- Ревматизме;
- Бактериальном эндокардите;
- Опухолях (лимфома, лимфогранулематоз);
- Васкулитах;
- Отравлении алкоголем, тяжелыми металлами;
- Циррозе печени;
- Гепатите В;
- Тяжелых видах анемии;
- Шистосомозе;
- Амилоидозе;
- Миеломной болезни;
- Лейкозе.
По области поражения заболевание бывает левосторонним, правосторонним, двухсторонним. Но это далеко не весь перечень того, какие нефриты бывают. По типу существует нефрит выделяют такие виды:
- Острый;
- Хронический.
Причины острой патологии чаще всего обусловлены инфекционным заболеванием, которое дает воспалительный процесс в почках в виде осложнения. В большинстве случаев у детей, взрослых такой инфекцией становится стрептококковая, являющаяся возбудителем скарлатины и ангины.
Острый нефрит или обострение хронической болезни часто возникают после сильного переохлаждения, когда местный иммунитет сильно падает, нарушаются кровоснабжение органов и процессы их питания и отведения отходов жизнедеятельности. Также почечная ткань может воспаляться после попадания инфекции из мочевого пузыря (чаще это бактерии — кишечная палочка, стрептококки, стафилококки). Хроническое воспаление почек развивается при недостаточном лечении острой формы болезни. По преимущественной области поражения почек выделяют такие виды нефрита:
- Гломерулонефрит (гламированный) – охватывает почечные клубочки.
- Пиелонефрит – воспалительный процесс отмечается в ткани паренхимы и в чашечках почек.
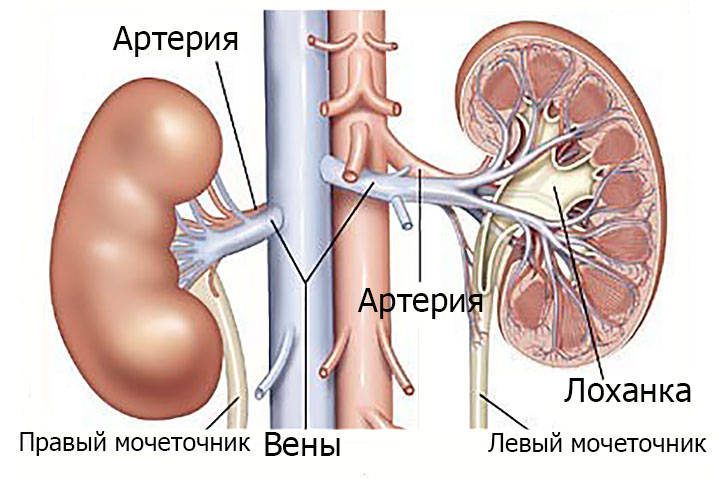
- Интерстициальный – поражены канальцы и межуточная ткань.
В зависимости от причины появления особенно следует отметить редко встречающиеся виды нефритов:
- Лучевой – возникает под влиянием радиации, приводит к дистрофии или полной атрофии канальцев почек.
- Шунтовый – вызывает формирование антител к клубочкам почек при ряде аутоиммунных патологий.
- Идиопатический – заболевание неясного генеза.
На видео о формах, причинах и лечении нефрита почек:
1 Основные виды заболевания
Выделяют несколько видов патологии:
|
Вид |
Особенности |
|
Пиелонефрит |
Развивается воспаление почек под действием бактериальной инфекции |
|
Интерстициальный нефрит |
Воспалительный процесс затрагивает одноименные ткани и почечные канальцы |
|
Гломерулонефрит |
Заболевание носит воспалительный характер, но затрагивает только определенные участки – гломерулы |
|
Шунтовый нефрит |
Данный вид опасен своими осложнениями, которые приводят к ухудшению иммунной защиты организма. Заболевание затрагивает преимущественно почечные клубочки |
Часто нефрит путают с . Это определенный симптомокомплекс, который характеризуется значительной протеинурией (). Это обусловлено повышенной проницаемостью почечных клубочков для белков. Но такое состояние наблюдается только при общем поражении почек.
А при нефрите наблюдается . Он развивается и при гломерулонефрите, и при интерстициальной форме заболевания. При нем появляются отеки, отмечается наличие в моче следов крови, наблюдается задержка жидкости в организме, из-за чего возникает артериальная гипертензия.
1.1 Интерстициальный нефрит
Интерстициальный нефрит представляет собой неспецифическое воспалительное заболевание. Оно считается наиболее распространенным видом нефрита. Есть еще одно название — тубулоинтерстициальный нефрит. Эта патология не вызывает деструктивных изменений в тканях почек, а воспалительный процесс не распространяется на другие участки этих органов.
развивается в любом возрасте, но чаще всего пик заболеваемости приходится на самый активный период — 20-50 лет. В 20-40% интерстициальный нефрит приводит к развитию .
Заболевание существует в двух формах. Острый интерстициальный нефрит может быть постинфекционным, токсико-аллергическим и идиопатическим (возникающим независимо от других поражений). При этой форме почки сохраняют свои размеры.
Хронический нефрит развивается, когда при острой форме пациент не получает адекватного лечения. Бывает и так, что болезнь появляется и без предшествующей ей острой формы. В таком случае обычно присутствуют метаболические нарушения, производственные интоксикации и другие факторы, способствующие поражению тканей.
Причины развития интерстициального нефрита сводятся к следующему:
- прием определенных лекарственных препаратов, чаще всего — антибиотиков из группы пенициллинов, нестероидных противовоспалительных средств и мочегонных лекарств;
- отравление организма токсичными химикатами;
- инфекционные заболевания;
- патологии соединительной ткани организма (системная красная волчанка);
- закупорка мочевыводящих путей конкрементами.
Все это касается первичной формы заболевания. Она развивается, когда снижается иммунитет.
Вторичная форма возникает на фоне подагры (или ревматоидного артрита, которым чаще всего страдают именно мужчины), несахарного диабета, серповидноклеточной анемии.
Диагностика
Диагностика у пациентов с вышеописанной симптоматикой включает определение не только общего диагноза, но и его разновидности, так как в каждом отдельном случае тактика лечения будет отличаться. Поэтому обследование должно быть комплексным. Как правило, больному предписывается сдать:
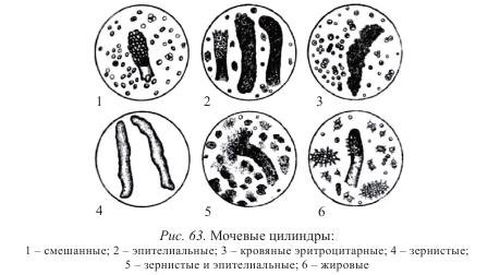
- анализы мочи: общий, на биохимию, бакпосев, ПЦР-исследование. При поражении почечной ткани изменяются многие ее параметры: увеличивается удельный вес, повышается кислотность, цвет становится более темным с различными оттенками, выпадает осадок. Обнаруживаются компоненты крови, белок и цилиндры в повышенном количестве;
- анализы крови: общий, на биохимию. На данный диагноз могут указывать такие результаты, как снижение уровня гемоглобина, повышение числа лейкоцитов, снижение концентрации белка плазмы, рост РОЭ;
- УЗИ органов мочевыделения. При обследовании почки может обнаруживаться изменение ее контуров, типичной структуры тканей;
- экскреторная урография – позволяет оценить форму и контуры больного органа;
- ренография, ангиография – методы оценки почечной функции, могут проводиться повторно в период лечения для проверки успешности проводимой терапии;
- КТ, МРТ – современные методы исследования, позволяющие детализировать информацию и уточнить диагноз.
Основные симптомы нефрита почек
Симптомы нефрита обусловлены непосредственно причинами развития заболевания, но в некоторых случаях их выявление является сложной задачей.
Признаками воспаления почек могут быть:
- сильные головные боли,
- недомогание,
- возросшее содержание белка в моче и уменьшение объема выделяемой мочи,
- постоянная жажда,
- отсутствие аппетита.
Второстепенные проявления заболевания почек
- В некоторых случаях возможны проявления тошноты и рвоты, диареи, могут наблюдаться отеки.
- Исследование мочи может показать гипопротеинемию или гиперлипидемию.
- Иногда нефрит может протекать довольно долго и при этом возникает чувство онемения, легкое покалывание кожи.
- В редких случаях фиксируются судороги, поскольку при болезни происходит потеря калия, хлоридов и ряда других необходимых элементов.
- Возможное скопление жидкости в плевральной области (гидроторакс) или в перикарде (гидроперикард) может вызывать одышку, а сильные отеки могут существенно осложнить нормальную физическую активность.
- Симптомы заболевания могу проявиться и на коже, которая начинает бледнеть, шелушиться, наблюдается тусклость и сухость волос, ломкость ногтей.
- Температура может снизиться, при этом человек теряет свою активность.
Симптомы острого и хронического нефрита
Острый нефрит может проявиться ознобом, повышенным потоотделением и ростом температуры тела.
Хронический нефрит характерен повышенной ночной потливостью, частыми мочеиспусканиями, и пожелтением кожи.
Моча несколько мутнеет.
Хронический нефрит протекает волнообразно, при этом обострения чреваты развитием некроза клубочков почки.
Организму уже тяжелее выводить токсины, начинается процесс самоотравления, уремии. А результате развивается почечная недостаточность.
Разновидности нефрита почек
Существует несколько разновидностей нефрита, к которым относят:
- гломерулонефрит,
- пиелонефрит,
- интерстициальный,
- наследственный нефрит
- лучевой нефриты.
При гломерулонефрите просходят иммуновоспалительные явления, здесь может нарушиться целостность почечных клубочков. Болезнь нередко является осложнением ангины или болезней, спровоцированных гемолитическим стрептококком. Болезнь проявляется присутствием крови в моче, отечностью, спорадическими болями в пояснице, олигурией, повышенным АД.
Пиелонефрит характерен повреждением паренхимы почек, чашечек и почечных лоханок. К числу возбудителей относят стафилококки, кишечную палочку и много других. В организм они проникают из других отделов мочеполовой системы, но могут быть принесены кровью из иных, уже существующих очагов инфекции.
Пиелонефрит проявляется болями в пояснице, сильной головной болью, возрастанием температуры тела, частыми и болезненными мочеиспусканиями и наличием в моче чрезмерного количества лейкоцитов, хотя возможна фиксация эритроцитов и бактерий. Замены проявления слабости.
При интерстициальном нефрите повреждается межуточная ткань почек и каналы. Болезнь может быть спровоцирована употреблением антибиотиков, некоторых мочегонных средств, наличием вирусных инфекций. Признаками интерстициального нефрита являются кровь в моче, отеки, рост АД.
Лучевой нефрит является следствием воздействия ионизирующего излучения на организм, что приводит к тому, что воспаление нарушает работу почечных канальцев.
Как лечат заболевания почек?
При хронической форме может развиться почечная недостаточность или артериальная гипертензия. Обычно, положительный результат при лечении нефритов показывают мочегонных и уросептические препараты, антибиотики и гипотензивные средства.
Симптоматическое лечение подразумевает дезинтоксикацию организма, и использование средств, для снижения АД.
Интоксикацию устраняют с помощью энтеросорбентов, слабительных средств, диуретиков и свежезамороженной плазмы.
Обязательны витамины и средства повышения иммунитета.
При лечении нефрита эффективна и фитотерапия в форме настоев и отваров различных растений.
Необходимо использовать травы, обладающие мочегонным и противовоспалительным эффектом (череда, зверобой, хвощ). Действенными являются также соки свеклы и редьки.
Диагностика
В первую очередь необходимо отметить, что нефрит — заболевание почек, которое в лечении требует исключительно квалифицированного подхода. Специалисты прибегают к помощи различных диагностических методов, чтобы подтвердить наличие недуга, а также определить конкретный его вид. Для этих целей используется:
- Биопсия почек. Врач берет небольшой образец тканей органа на экспертизу в лабораторных условиях.
- КТ органов таза и брюшной полости.
- Анализ мочи и крови. Данные тесты необходимы для выявления конкретных патогенных микроорганизмов и их локализации. Аномальные клетки крови также позволяют определить наличие инфекции.
Диагностика нефрита очень важна не только для подтверждения вида заболевания, но также и для назначения последующего лечения.
Особенности развития
Развитие болезни начинается с попадания в почку источника инфекции, из-за чего и возникает воспаление. Источником инфекционного процесса могут быть:
-
лекарственные средства (при их бесконтрольном приеме);
- бактерии (попавшие в организм извне либо распространившиеся от одних органов к другим);
- интоксикации;
- воздействие химических веществ;
- облучение УФ-лучами.
Надо сказать, что не у всех людей острый нефрит развивается при наличии данных воздействий. Такие случаи являются, скорее, исключением, поскольку иммунитет организма зачастую успешно справляется с негативными воздействиями. Однако иногда иммунная защита человека бывает снижена из-за разных обстоятельств, что и приводит к чрезмерной восприимчивости организма к неблагоприятным факторам. Это и становится причиной формирования острого нефрита.
К числу основных симптомов острого нефрита относятся:
- общее ухудшение самочувствия;
- слабость;
- повышение температуры до критических показателей;
- снижение работоспособности;
- плохой аппетит;
- увеличение числа мочеиспусканий;
- повышение температуры;
- тупая боль в области поясницы;
- боли в мышцах и суставах;
- сыпь на коже;
- сильная жажда;
- ощущение сухости во рту;
- повышение давления;
- отечность (проявляется достаточно редко – при тяжелом течении нефрита).
Данные симптомы могут проявиться не все, и чаще всего они возникают не одновременно. Поскольку у них есть сходство с многими другими заболеваниями (не только почек), не стоит самостоятельно предпринимать какие-либо меры. Нужно обратиться к специалисту для прохождения обследования. Самолечение может усугубить состояние и спровоцировать развитие осложнений.
Серьезной угрозы для здоровья нефрит не несет. Но это справедливо лишь в том случае, если пациент, обнаружив неблагоприятные симптомы, обращается за помощью
Кроме этого, очень важно, чтобы предпринимаемые врачом меры учитывали индивидуальные особенности пациента и проявления болезни. При слабой выраженности признаков заболевания нет необходимости в применении сильных средств, однако нельзя допускать, чтобы болезнь прогрессировала
Одно из них – переход болезни в хроническую стадию, что может привести к патологическим изменениям в организме и развитию почечной недостаточности. А эта болезнь представляет серьезную угрозу не только здоровью, но и жизни человека. Поэтому не стоит игнорировать признаки недуга и откладывать визит к врачу. Также нужно следовать всем предписаниям – это повысит шансы на благоприятный исход.
Причины развития нефритов
Рассмотрим подробнее причины возникновения тубулоинтерстициального нефрита, а про пиелонефрит и гломерулонефрит рекомендуем прочитать здесь.
Развитие острого интерстициального нефрита может быть вызвано различными факторами, но среди них основную роль играет прием лекарственных средств:
- Антибиотиков (аминогликозидов, цефалоспоринов, фторхинолонов и пр.).
- Сульфаниламидов.
- Лекарств от туберкулеза.
- Нестероидных противовоспалительных средств (индометацина и пр.).
- Анальгетиков (сюда относится и популярный среди населения парацетамол).
- Иммунодепрессантов.
- Мочегонных препаратов.
- Гипотензивных средств (в частности каптоприла).
- Аллопуринола (лекарства, применяемого при подагре и уратных камнях в почках).
Этот список можно продолжать еще долго. Потенциально опасными могут быть многие медикаментозные средства, причем вероятность развития нефрита зависит не столько от их дозы, сколько от индивидуальной чувствительности человека. Поэтому предугадать, какой будет реакция почек на то или иное лекарство, очень тяжело, тем более что зачастую нефрит развивается только после повторного приема препарата.
Значительно повышают риск возникновения лекарственного нефрита болезни печени, почек, иммунные нарушения, пожилой возраст, застойные явления в организме (например, при сердечной недостаточности).
Помимо этого, нефрит может развиться вследствие интоксикации этанолом (алкоголем), отравления этиленгликолем (это вещество входит в состав антифриза, растворителей, тормозной жидкости) и другими химическими соединениями, к которым окажется чувствительным организм конкретного человека.
К возможным причинам нефрита также можно отнести радиационное облучение и инфекционные заболевания (особенно дифтерию, лептоспироз, туберкулез, сифилис, токсоплазмоз, цитомегаловирусную инфекцию и пр.).
Когда причину болезни выявить врачам так и не удается, диагностируют острый идиопатический тубулоинтерстициальный нефрит.
Хронический нефрит имеет несколько иные механизмы и факторы развития. В большинстве случаев хроническая форма болезни – это результат нелеченного острого нефрита. Реже заболевание развивается самостоятельно, например, при длительном злоупотреблении лекарственными средствами, особенно анальгетиками и нестероидными противовоспалительными лекарствами, которые продаются без рецептов и очень часто используются людьми без назначения врача. Кроме того, хронический нефрит может возникнуть на фоне раковых заболеваний.
Причины воспалительного процесса
Тубулоинтерстициальный нефрит порождается инфекциями или влиянием медикаментов и пищевых токсинов, реже — аутоиммунными факторами. Патология может сочетаться с пиелонефритом и гломерулонефритом в мягкой форме. Наличие камней в мочевых путях, атеросклеротические поражения сосудов, миеломы и лейкемии, а также амилоидоз создают условия для почечных дисфункций. Метаболические нарушения и дисбаланс электролитов провоцируют гиперкальциемию, гипокалиемию, гипероксалурию, которые приводят к нефритам.
Низкий уровень калия в крови – еще одна причина интерстициального недуга. Микроэлемент помогает регулировать сердцебиение и обмен веществ. Длительный прием медикаментов повреждает ткани почек и может привести к интерстициальному поражению.
Пиелонефрит провоцируется инфекциями на основе другого почечного или системного заболевания. Чаще всего причиной является попадание в ткани почек инфекции кишечной палочки по мочевыводящим путям. E.coli вызывает симптомы практически 90% случаев на фоне плохой интимной гигиены. Вирусы, грибы и паразиты в почках встречаются крайне редко. Риск пиелонефрита повышают мочекаменная болезнь, гиперплазия простаты, беременность, операции с введением катетера в уретру, а также анатомические аномалии органов. Инфекции, передающиеся половым путем, ответственны за острые пиелонефриты.
Причины гломерулонефрита точно не установлены, но инфицированию могут способствовать нарушения в иммунной системе, перенесенные онкологические заболевания и разрыв абсцессов, содержимое которого достигло по кровотоку почек.