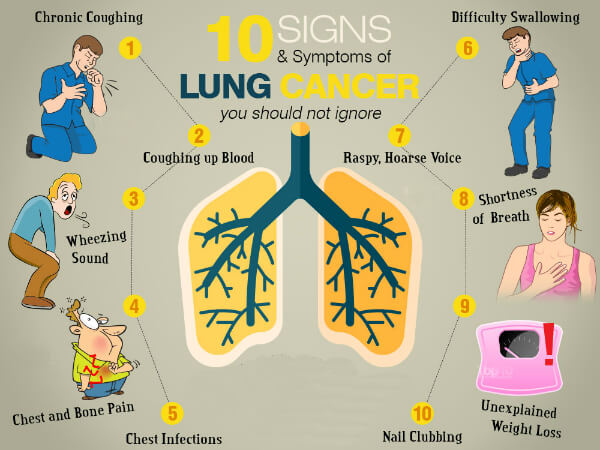
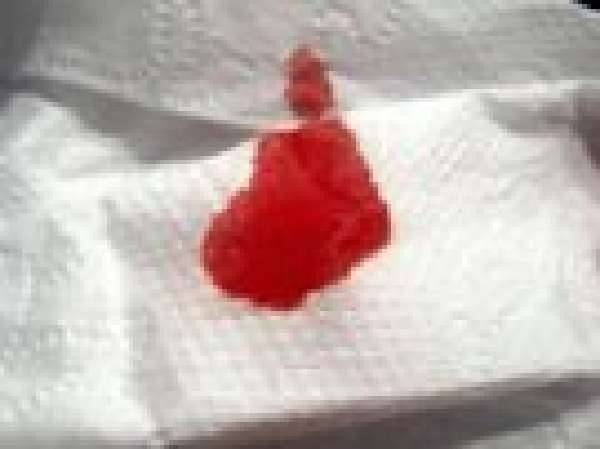
Мокрота с кровью (гемоптизис)
Содержание:
- Причины проявления крови в мокроте
- Причины появления выделений в слизи при откашливании
- Причины появления мокроты с кровью
- Отхаркивание крови во время беременности
- Кровохарканье при простуде: диагностика и лечение
- Неспецифические источники кашля с кровью
- Методика лечения
- При каких патологиях с мокротой выделяется кровь?
- Причины кашля с мокротой и кровью
- Что означает кашель с кровью
- Наиболее опасные причины кровохарканья
Причины проявления крови в мокроте
Причины проявления мокроты с кровью условно делятся на несколько групп:
- Не представляющие угрозы;
- Врожденного генезиса;
- Распространенные патологии (абсцессы, воспалительные процессы, инфаркт и опухолевые образования, туберкулез легких, бронхиты, грибковые заболевания, сердечно-сосудистые патологии);
- Редкие заболевания.
К группе, не представляющей угрозы относят: небольшие сосудистые разрывы в бронхах, проявление гемоптизиса вследствие больших нагрузок, заболевания, сопровождающиеся сильным надрывным кашлем, психические травмы и прием кровь разжижающих препаратов.
В таких случаях, в слизи могут присутствовать небольшое количество или мелкие сгустки крови, бурые прожилки, придающие мокроте ржавый цвет. Такая симптоматика не представляет угрозы, лечения не требует, так как вскоре проходит самостоятельно.
Причины появления выделений в слизи при откашливании
Кровь в мокроте почти всегда становится признаком опасных болезней дыхательной системы. Исключением можно считать разрыв мелкого сосуда бронха, возникающий при сильной физической перегрузке или резком, надрывном, лающем кашле. Обычно мокрота при таком состоянии коричневого цвета. Лечение простое — применяются антикоагулянты.
К относительно безопасным источникам пугающего симптома можно отнести осложнения после неправильно проведенных медицинских процедур. Кровь в кашле может быть следствием бронхоскопии, катетеризации артерий, пункции легких. Такое кровохарканье начинается неожиданно, обычно на следующее утро после диагностических, хирургических операций. Патологический признак проходит без медикаментозного лечения.
Болезни легких, вызывающие кровь в мокроте при кашле
Почти всегда, врач начинает диагностику с проверки на туберкулез. Кроме крови в кашле, такая болезнь сопровождается усиленной потливостью, повышением температуры тела, резким похудением.

Если такое заболевание не подтвердилось, то доктор назначает дополнительные исследования для исключения:
- травматического повреждения легкого (опасное состояние, сопровождающееся снижением артериального давления, болью, проблемами с дыханием);
- инфекционного, паразитарного, грибкового заражения (кроме сгустков крови в мокроте больной жалуется на общую слабость, обструкцию бронхов, аллергические проявления);
- аденомы в бронхах (кровохарканье сопровождается выделениям гноя в слизи при кашле, икотой, постоянным ощущением усталости);
- инфаркта, абсцесса легкого (прожилки крови в мокроте имеют неприятный запах, возникает тахикардия, цианоз, тяжелая одышка, лихорадка);
- пневмонии (кровь в слизи появляется при заражении стафилококком, легионеллой, псевдомонадной);
- онкологического заболевания (продолжительный кашель с выделениями крови может указывать на рак легких).
Кровь в мокроте после бронхита часто возникает после неправильного лечения заболевания. Симптом считается первым «звоночком» организма о переходе болезни в хроническую стадию или обострении острой формы.
Редкие заболевания дыхательной системы
После сбора анамнеза врач рекомендует пройти комплексное обследование на непопулярные заболевания легких. Кровь в мокроте может быть признаком буллезной эмфиземы, силикоза, аспирации инородного тела, аплоидоза. Такие болезни обычно сопровождаются дополнительными симптомами. Во время сбора анамнеза доктор задает вопросы об одышке, тяжести в груди, головокружениях, потере координации, шуме в ушах. Проводится визуальный осмотр, позволяющий определить расширенные межреберные промежутки, изменение формы грудной клетки.

Кашель с кровью при болезнях сердца и сосудов
Причиной появления нехарактерных выделений в слизи может быть изменение состояния сердца и сосудов
Важно своевременно выявить и начать лечение таких патологий, как митральный стеноз, разрыв аорты, сердечный отток легкого, закупорка артерий при инфаркте. Кроме появления крови в мокроте описываемые заболевания характеризуются значительной одышкой, болевым синдромом
Чаще всего кашель усиливается после физической нагрузки.
Причины появления мокроты с кровью
Если вы обнаружили у себя или у ребенка следы крови в мокроте, вряд ли у вас получится самостоятельно поставить диагноз. У этого явления насчитываются десятки и сотни причин, среди которых есть как смертельно опасные, так и безобидные. Их можно разделить на несколько групп:
- причины, не представляющие угрозы;
- врожденные заболевания;
- распространенные заболевания;
- редкие заболевания.
Начнем с первой категории, в которую входят не опасные для здоровья состояния. Кровянистые следы в мокроте могут наблюдаться при любых простудных заболеваниях, если они сопровождаются надрывным кашлем. Когда человек интенсивно кашляет, повреждаются небольшие сосуды бронхов, и мокрота меняет свой цвет. Она либо становится коричневатой, либо остается светлой, но с незначительными следами крови.
Это может случиться и на почве непосильной физической нагрузки. Особенно подвержены кровохарканью люди с низкой свертываемостью крови и те, кто принимает разжижающие кровь лекарства.
В этих случаях не требуется специального лечения, неприятные симптомы постепенно уходят сами.
Кровохарканье сопровождает некоторые врожденные патологии дыхательной системы. Это может быть:
- муковисцидоз;
- кисты в бронхах;
- гипоплазия сосудов легких;
- геморрагическая телеангиэктазия (болезнь Ослера-Рандю).
Распространенные причины кровянистой мокроты – это патологии дыхательных органов. Самые частые из них – бронхит и пневмония. При бронхите такой вид мокроты возникает только в запущенных случаях. Если не лечить надрывный сухой кашель, в нем постепенно появляется мокрота, а через некоторое время в мокроте возникают частички крови.
Когда такой кашель сопровождается высокой температурой, человек дышит тяжело и с хрипом, следует немедленно обратиться за медицинской помощью. Такое состояние может потребовать стационарного лечения.
Во время острой пневмонии отделяемое из легких обычно приобретает ржавый оттенок, могут наблюдаться частички ярко-красной крови. Заболевание сопровождается интоксикацией организма и повышением температуры до 41 градуса. Лечиться нужно в стационаре, в отделении пульмонологии. Если больному не оказана своевременная медицинская помощь, он может оказаться в реанимации.
У больных туберкулезом мокрота также может быть с примесью крови. Она появляется не только во время кашля. Такой больной должен лечиться в противотуберкулезном диспансере.
При бронхоэктатической болезни развивается хронический кашель с гнойной и кровянистой примесью, больной чувствует сильную слабость, температура тела повышена.
Кашель при абсцессе легкого сопровождается выходом из дыхательных путей гнойной жидкости со следами крови и неприятным запахом.
Кровь при кашле может также появиться по причине заражения легких грибком или паразитами. Сначала эти состояния никак не проявляют себя, а через несколько месяцев или даже лет появляются симптомы, напоминающие пневмонию или бронхит. Подобные заболевания также не поддаются домашнему лечению. В тяжелых случаях может потребоваться хирургическое вмешательство.
Еще одна причина кровохарканья, которую трудно не заметить, – травма легкого. Это может быть огнестрельное ранение, ушиб груди, падение с высоты, перелом ребра или вдыхание едких химических веществ. Такого рода травмы также нельзя лечить самостоятельно, они могут привести к смерти.
Болезни сердечнососудистой системы тоже могут спровоцировать кровохарканье. Сюда относятся такие опасные патологии, как сердечный отек легкого, аневризма аорты, закупорка легочной артерии. Все эти состояния требуют быстрого оказания медицинской помощи.
Если же кровь в мокроте возникла после медицинской процедуры (биопсия легкого, бронхоскопия, трансбронхиальное обследование) – это нормальное явление, которое проходит в течение нескольких дней. Обильное выделение крови может быть легочным кровотечением и требует безотлагательного лечения.
К редким заболеваниям, вызывающим кровохарканье относятся:
- волчаночный пневмонит (красная волчанка)
- гранулематоз Вегенера;
- синдром Гудпасчера;
- у женщин: эндометриоз;
- лейкоз;
- саркоидоз;
- узелковый полиартрит;
- инфаркт легкого;
- аденома в бронхе;
- диффузный амилоидоз;
- буллезная эмфизема;
- гемосидероз.
Еще одна причина кашля с кровью, которая чаще встречается у маленьких детей, – вдыхание инородного тела. Тогда кровянистые выделения из горла сопровождаются затрудненным дыханием.
Отхаркивание крови во время беременности
Беременность — это особенное состояние для каждой женщины, ведь появление ребенка — это значимое событие. Естественно, что вынашивание ребенка должно делать женщину озабоченной своим здоровьем, и, если в таком положении у нее пойдет кровь из горла, необходимо сразу же сходить к врачу.

- Зачастую кровь в мокроте появляется из-за сильного кашля или носового кровотечения, а причиной этих явлений, в свою очередь, является вирус или воспаление бронхов. Вследствие таких заболеваний женщина может кашлять даже некоторое время после излечения, и длительный кашель травмирует сосуды слизистой. Чем дольше и надрывнее будет кашель, тем больше вероятность появления крови в мокроте.
- Еще одна причина крови из горла — лопнувшие сосуды слизистой. Такие повреждения опасны при беременности, потому что у ребенка может нарушиться свертываемость крови, а это несет за собой тяжелые последствия.
- Худшей причиной регулярного кровохаркания будут тяжелые заболевания дыхательной системы. Само собой, при беременности туберкулез или пневмония будут особо опасны.
Кровохарканье при простуде: диагностика и лечение
При простуде наличие крови в откашливаемой мокроте является результатом повреждения в результате напряжения при кашле мелких кровеносных сосудов верхних дыхательных путей, бронхов. Откашливается мокрота с кровью и при сухом, непродуктивном кашле, поскольку травмируется слизистая гортани.
Кровь при кашле, сопровождающем простуду, выделяется редко, в небольших количествах, и такое состояние неопасно. Но частое наличие прожилков крови в мокроте на фоне простуды должно настораживать, это может сигнализировать о других, более серьезных заболеваниях, и стоит пройти обследование для уточнения причины появления крови при кашле.
Неотложная первая помощь
 Неотложная помощь при кровохарканье не требуется, требующим неотложного вмешательства, оно лечится аналогично обычному кашлю, дополнительно стоит позаботиться об укреплении сосудов, принимая витаминные комплексы, аскорутин. Первая помощь при кровохарканье любой природы заключается в обеспечении покоя, избавлении больного от физической нагрузки и волнений, купировании приступа кашля.
Неотложная помощь при кровохарканье не требуется, требующим неотложного вмешательства, оно лечится аналогично обычному кашлю, дополнительно стоит позаботиться об укреплении сосудов, принимая витаминные комплексы, аскорутин. Первая помощь при кровохарканье любой природы заключается в обеспечении покоя, избавлении больного от физической нагрузки и волнений, купировании приступа кашля.
При простуде, сопровождающейся кашлем с кровью доказали свою эффективность народные методы лечения. Они помогают смягчить кашель и быстро избавиться от него.
- мякоть алоэ с медом;
- теплое молоко, наполовину разведенное щелочной минеральной водой;
- чай (отвар) из корня имбиря с добавкой лимона;
- грудные сборы трав, обладающих отхаркивающим эффектом;
- паровые ингаляции с эфирными маслами или ингаляции над картофельным отваром.
В зависимости от характера кашля, стадии заболевания, применяются аптечные муколитические и бронхолитические препараты, таблетки, облегчающие боль в горле, сиропы, способствующие отхождению мокроты.
К какому врачу обращаться
Даже банальная простуда является поводом для обращения к врачу, особенно если кашель неоднократно сопровождается выделениями крови.
- В первую очередь стоит обратиться к терапевту, специализирующемуся на диагностике и лечении простуд, РВИ, а также заболеваний бронхолегочной и сердечно-сосудистой системы. Он проведет осмотр, назначит лабораторные анализы, по результатам обследований может порекомендовать осмотр другим специалистом.
- Если кашель с кровью сопровождает заболевания носоглотки, гортани, стоит обратиться к ЛОРу.
- Простудными заболеваниями, затрагивающими бронхи и легкие, занимается также врач-пульмонолог, он может порекомендовать лекарства от кашля, определить возбудителя пневмонии и назначить соответствующее лечение.
- При подозрении на туберкулез легких необходим визит к фтизиатру.
- Своевременно диагностировать рак поможет онколог.
Методы диагностики и лечения кровохарканья
 Для точной диагностики причины появления крови при кашле необходимо обследоваться у вышеперечисленных специалистов, сдать ряд лабораторных анализов и пройти аппаратную диагностику. После этого можно будет определить почему возник кашель с кровью и поставить диагноз.
Для точной диагностики причины появления крови при кашле необходимо обследоваться у вышеперечисленных специалистов, сдать ряд лабораторных анализов и пройти аппаратную диагностику. После этого можно будет определить почему возник кашель с кровью и поставить диагноз.
- общий анализ крови помогает установить стадию воспалительного процесса;
- анализ мокроты применяется для диагностики бронхита, пневмонии, туберкулеза;
- анализ пота позволяет диагностировать муковисцидоз, вызывающий простудные заболевания;
- рентген грудной клетки – важный метод диагностики пневмоний и абсцессов легких, эмболии, туберкулеза, рака;
- бронхоскопия – исследование стенок бронхов – применяется при диагностике бронхоэктазий, онкологии и других заболеваний;
- компьютерная томография детально выявляет изменения в легких;
- если кровохарканье не сопровождается симптомами простуды, применяются методы диагностики сердечно-сосудистых, гастроэнтерологических заболеваний, свертываемости крови – ЭКГ, ФЭГДС, коагулограмма.
Лечение назначается в соответствии с результатами диагностики. При простуде необходимо укреплять иммунитет, принимать противовоспалительные, противокашлевые препараты. Бактериальные бронхиты и пневмонии лечатся антибиотиками, туберкулез – противотуберкулезными препаратами, рак – химиотерапией или путем хирургического вмешательства. Операция может требоваться при абсцессе легких, бронхоэктазии.
Неспецифические источники кашля с кровью
Многие люди думают, что появление кровохарканья – первый признак заболеваний дыхательной системы. Действительно, такой симптом чаще всего указывает на воспалительный процесс в бронхах, легких. При этом нельзя исключать вероятность того, что коричневая мокрота появилась по другим, не связанным с дыханием, причинам.
Кашель с кровью – что это может быть:
- аномалии сердечно-сосудистой системы (пенистые выделения могут указывать на аневризму аорты, закупорку артерии или отек в области сердца);
- болезни крови (такие тяжелые патологии, как лейкоз, тромбоцитопения нередко сопровождаются кровохарканьем);
- эндометриоз (кровь в отхаркиваемой мокроте у представительниц слабого пола в период менструации должна стать поводом для комплексной диагностики на прорастание тканей эндометрия в легкие);
- редкие заболевания (системная красная волчанка, синдром Гудпасчера или гранулематоз Вегенера).
Не лишним будет убедиться в том, что кровь при кашле действительно из легких, бронхов. Иногда примеси появляются из-за банальной кровоточивости десен, пореза языка, щеки.

Методика лечения
Лечение зависит от диагноза!
Считается, что тревожным симптомом является мокрота с кровью без кашля в течение трех суток. Если проблема не исчезает, больной должен пройти диагностику и немедленно приступить к лечению.
Так как мокрота с кровью является всего лишь симптомом заболевания, лечение всегда проводится профильно, то есть лечится причина появления крови.
Особенности лечения:
- В случае с бронхитами и пневмониями бактериальной природы больному назначается массированная терапия антибиотиками, противовоспалительные препараты, обезболивающие, жаропонижающие, антигистаминные средства, а также другие лекарства по выбору лечащего врача. Их цель – ликвидация воспалительного процесса, который приводит к появлению крови в мокроте. Если больной страдает от кашля и насморка, могут быть дополнительно назначены препараты для ликвидации их проявлений.
- Если причиной появления крови стали больные зубы, воспаленное горло и десна, носовые кровотечения, пациенту нужно избавиться от основной причины, вызвавшей проблему.
- Намного сложнее лечение таких заболеваний, как абсцесс и новообразования вне зависимости от их природы. В подавляющем большинстве случаев лечение будет многоэтапным и комплексным, а начинается с оперативного вмешательства. После вскрытия абсцесса или удаления опухоли больному предстоит длительная медикаментозная терапия, а в случае рака еще и применение химиотерапии и облучения (если врач сочтет необходимым и рациональным). По завершении лечения пациенту нужно будет пройти реабилитацию, которая также может занять много времени.
- В отношении туберкулеза лечение должно быть особенно серьезным и всеобъемлющим. Наличие крови в мокроте при этом заболевании обычно свидетельствует об открытом процессе, поэтому такого больного ждет госпитализация в специализированное лечебное заведение. Лечить туберкулез крайне сложно, это заболевание склонно к рецидивам, поэтому даже после успешного завершения лечения больному придется следить за своим здоровьем и регулярно проходить обследования.
Прогноз и профилактика
Игнорировать данный симптом нельзя, так как он может вызвать серьезные осложнения!
В тех случаях, когда появление крови не указывает на серьезную проблему, прогноз благополучный, человеку достаточно лишь ликвидировать причину, из-за которой в мокроте стала появляться кровь.
При наличии серьезных заболеваний прогнозировать их исход крайне сложно. Он зависит от того, насколько сильно развилась проблема, как велика площадь поражения и какой тип опухоли у больного – доброкачественный или злокачественный.
Наиболее неблагоприятный прогноз при наличии поздних стадий туберкулеза с кровохарканьем и кровотечениями, а также при неоперабельном раке легких, средостения, лимфоузлов и других органов, способных повлиять на процесс дыхания и состояния дыхательной системы больного.
Из наиболее эффективных профилактических мер можно назвать полный отказ от курения, качественное лечение вялотекущих инфекций верхних и нижних дыхательных путей, решение проблем с зубами и деснами.
Подробнее о причинах появления кашля с кровью можно узнать из видео:
https://youtube.com/watch?v=QDpCHLIoKWc
Очень важным является быстрое полноценное лечение внешне неопасных инфекций и простудных состояний. Ларингиты, фарингиты, бронхиты, пневмонии, грипп и другие заболевания могут привести к появлению вялотекущих воспалительных процессов, которые могут угрожать человеку образованием очагов инфекции и развитием опасных болезней.
К числу простых профилактических мер относится правильное сбалансированное питание с достаточным количеством витаминов, закалка организма и укрепление его иммунной системы. Помогут в этом и занятия спортом, прогулки на свежем воздухе, общий позитивный настрой. Нужно запомнить, что одеваться самим и одевать детей нужно по погоде, а не по сезону, тогда удастся избежать множества неприятностей, в том числе и появления следов крови в мокроте.
При каких патологиях с мокротой выделяется кровь?

Для начала нужно определить источник «кровяного потока». Рвота и кашель с примесью крови возникают по разным причинам. Перед появлением кашля с кровью в горле ощущается жжение и покалывание, после чего появляется пена с алой слизью. При кровяной рвоте больного тошнит, и возникают боли (дискомфорт) в брюшной полости, а затем идут выделения густые и темно-красные.
В ходе пневмонии наблюдается субфебрильная температура, одышка, слабость. Развиваются боли в области груди, у больного плохой аппетит, высокое потоотделение, общая интоксикация. Через 2 недели сухой кашель переходит во влажный. Появляющиеся выделения становятся коричневыми с алыми вкраплениями.
При абсцессе легкого развивается болевая чувствительность за грудиной. Причиной общей слабости становится интоксикация и потеря веса. При абсцессе мокрота отходит с гноем и неприятным запахом. Кашель продолжается долго, между приступами наблюдается одышка.
Наиболее опасен туберкулез, поскольку кашель с гноем и сукровицей появляется на последних стадиях болезни. Сильно мучает больного по утрам. К симптоматике относятся и другие признаки:
- немного повышенная температура тела;
- нежелание принимать пищу и постепенное похудение;
- слабое или вялое состояние;
- анемия как результат потери крови при периодическом, надрывном кашле;
- ночное потоотделение.
При онкологии в легких на фоне характерных признаков болезней легких наблюдается тяжелый и продолжительный кашель. В слизи хорошо заметны алые прожилки. После приступа облегчение не наступает, больной испытывает удушье, обильное выделение пота, боль за грудиной.
Цвет мокроты зависит от конкретного заболевания:
- При бронхите выходит гной с красными густыми вкраплениями.
- При застойных явлениях в кровяном русле развивается кашель с кровью.
- Эмболия легочной артерии чревата кровяными выделениями.
- При простуде выделяется вязкая мокрота и сопли из носовой полости.
Существуют разные заболевания, при которых возможны выделения разного цвета и вязкости, определить природу которых может только врач.
Причины кашля с мокротой и кровью
Кровь в мокроте при кашле в большинстве случаев – признак поражения дыхательной системы. Таким симптомом могут сопровождаться различные серьезные патологии, представляющие угрозу для жизни и здоровья человека. Причин кашля с мокротой и кровью может быть несколько, основными из них считаются следующие:
- Рак легких. Это заболевание в большинстве случаев выявляется у людей, у которых долгое время наблюдается кашель с кровью. При опухолевых процессах в легких в мокроте могут появляться алые прожилки крови. Другими симптомами этой патологии становится значительное снижение массы, боли в области груди, одышка, ощущение недостатка кислорода, продолжительный мучительный кашель, сильная ночная потливость и прочие. Наиболее подвержены данному заболеванию люди, курящие на протяжении длительного времени, а также работающие на производстве с постоянным загрязнением воздуха, например, в цементной промышленности.
- Бронхит острой формы. При сильном кашле в мокроте могут появляться небольшие единичные прожилки крови. Помимо этого, для бронхита характерны такие симптомы, как повышение температуры, слабость, сильный кашель с мокротой, иногда гнойной, одышка и прочие.
- Абсцессы легких, которые представляют собой образование в ткани легких полостей, заполненных гнойным содержимым. Обычно абсцесс развивается у людей с ослабленной иммунной системой. Признаками этого заболевания считаются боли в груди, повышение температуры, сохраняющееся длительное время, приступы ночной потливости, общее недомогание, нарушение нормального сна и аппетита, а также кашель, при котором выделяется большое количество мокроты с присутствием гноя и кровяных прожилок.
- Бронхоэктатическая болезнь. При этой патологии может отмечаться слабость, одышка, возможен подъем температуры. Сопровождается она продолжительным частым кашлем с отделением гнойной мокроты с кровью.
- Воспаление легких, или пневмония. Типичными симптомами заболевания становятся боли в груди, значительное повышение температуры, сильная одышка, резкий повторяющийся кашель, при котором может отходить большое количество мокроты со следами свежей крови. Цвет самой мокроты может быть «ржавым» из-за свернувшейся крови.
- Туберкулез. Он проявляется снижением массы тела, ухудшением аппетита, постоянным незначительным повышением температуры примерно до 37,5 градусов, постоянными приступами кашля с отхождением мокроты, в которой может присутствовать гной и прожилки крови. Появление большого количества свежей крови в мокроте при кашле – неблагоприятный диагностический признак.
- Эмболия легочной артерии. При эмболии происходит закупоривание просвета артерии легкого. К развитию данной патологии более склоны люди после хирургических операций, таких как лечение тромбофлебита вен ног. Признаками заболевания становится одышка, внезапно появляющиеся сильные боли в пространстве за грудиной, кашель с кровью возникает через несколько часов после первых симптомов.
- Повреждения и патологии развития сердечных клапанов и другие подобные заболевания сердца. При таких болезнях нарушается нормальная циркуляция крови, что приводит к застойным явлениям в легких. Симптомами патологий сердца считаются сильная одышка, усиливающаяся при физической активности, и кашель с мокротой и следами крови.
- Муковисцидоз. Эта патология характеризуется изменением функционирования желез и передается по наследству. Респираторный муковисцидоз, сопровождающийся поражением органов дыхания, проявляется такими симптомами, как кашель с отделением густой мокроты, в которой присутствует гной и прожилки крови, часто возникающие простудные заболевания, при этом инфекция быстро опускается в нижние отделы дыхательной системы.
- Внешние факторы. Кашель с кровью может возникнуть после проведения некоторых диагностических мероприятий, например, биопсии, бронхоскопии, операций на органах грудной клетки. Возможно появление следов крови в мокроте после приема определенных медикаментозных препаратов.
- Патологии органов пищеварения. Это достаточно редкий случай, когда рвота с кровью или кровотечения в области пищевода, желудка или верхних отделов кишечника принимается за выделение крови из легких. При заболеваниях органов пищеварительного тракта кровь выходит, как правило, в виде сгустков, в большом количестве, а цвет ее темно-красный.
Что означает кашель с кровью
И если небольшое количество светлой «свежей» крови может быть обусловлено повреждением мелких кровеносных сосудов из-за повышения давления при откашливании, то сгустки или прожилки темно-красного цвета могут появляться при таких опасных заболеваниях, как туберкулез или рак легкого.
Кашель с кровью или кровохарканье, с медицинской точки зрения, это выделение любого количества эритроцитов из бронхов или легких. Кровь в мокроте появляется при бронхите, пневмонии, бронхоэктатической болезни, туберкулезе и других опасных для жизни состояниях, поэтому больному рекомендуется немедленно начать обследование, для выявления причины возникновения кровохарканья.
Причины патологии
Прежде чем начинать обследование и лечение, нужно убедиться, что кровь поступает именно их дыхательной системы, а не из носовых пазух, желудка или ротовой полости. Иногда точно определить место кровотечения бывает достаточно сложно. Легочные кровотечения сопровождаются болью и неприятными ощущениями в груди, окрашенная в розовый цвет, мокрота появляется при кашлевых точках, она светлая, «пенистая», «пузырящаяся», в ней не должно быть примесей или неприятного запаха.
Кровь, поступающая из желудка, более темная, кашель сопровождается рвотными позывами и болью в животе, вместе с мокротой выделяются частицы пищи и другого желудочного содержимого. Диагностировать заболевания ротовой полости или носоглотки помогает обследование у стоматолога и ЛОР-врача.
Самые частые причины кровохарканья
- Бронхиты и бронхоэктатическая болезнь – воспаление бронхов и бронхоэктазия чаще всего, в 60-70% случаев, становится причиной патологии. При остром или хроническом бронхите больного мучит сильные, частые приступы кашля с густой мокротой в большом количестве, иногда в ней могут встречаться примеси крови. Характерно усиление кашля и появление прожилок по утрам.
- Пневмония и абсцесс легкого – появление «ржавой» мокроты или свежей, ярко-алой крови при кашле, высокая температура тела, боль в грудной клетке, общее ухудшение состояния характерно для воспалительных процессов в легких. При сниженном иммунитете или общем ослаблении организма, после пневмонии может возникнуть серьезное осложнение – абсцесс легкого, то есть – появление в легочной ткани полости, заполненной гноем и мокротой. Для абсцесса характерно резкое увеличение температуры тела, сильные боли в грудной клетки и выделение при кашле большого количества гнойной или зеленоватой мокроты с неприятным запахом и прожилками крови. Чаще всего опорожнение абсцесса происходит по утрам – у больного начинается сильный кашель, мокрота отхаркивается «полным ртом», после чего наступает заметное облегчение и снижается температура тела.
- Трахеит, ларингит, тонзиллит – при этих заболеваниях у больных наблюдаются боль в горле, изменение голоса и кашель со скудной мокротой и небольшим количеством крови.
- Туберкулез – при туберкулезе у больного в течение длительного времени наблюдается кашель с незначительным отделением мокроты, пенистой, часто розовой или с красными прожилками , кашель усиливается по утрам, также отмечается постоянный озноб, повышение потоотделения и слабость.
- Рак легкого – рак внутренних органов может в течение долгого времени клинически никак не проявляться, затем у больного могут периодически возникать приступы кашля, с кровью в мокроте в виде прожилок или сгустков. Больной плохо себя чувствует, особенно утром, ощущает жжение в груди, не может откашляться или выплевывает сгустки, также характерно ухудшение аппетита и резкое похудение.
- Сердечно-сосудистые заболевания – при декомпенсации сердечно-сосудистых заболеваний, у больного развивается легочная гипертензия, застой крови в легких и появляется кровь в мокроте при кашле, одышка и чувство нехватки воздуха.
- Легочное кровотечение – опасное для жизни больного состояния, характеризуется обильным кровотечением при кашле, если у больного неожиданно возникла боль в грудной клетке, одышка и кашель с кровавой мокротой в большом количестве, его необходимо срочно госпитализировать.
- Другие заболевания – прожилки крови в мокроте могут быть симптомом таких патологических состояний, как эхинококкоз легкого, геморрагическая пурпура, инородные тела в легких, ушиб или перелом ребер, легочный васкулит или идиопатический гемосидероз легкого.
Терапия заболевания зависит от его этиологии, пневмония и абсцесс лечатся с помощью антибиотиков, опухоли чаще всего удаляют хирургическим путем, а туберкулез и другие специфические заболевания нужно лечить у узких специалистов – фтизиатров, кардиологов или пульмонологов.
ingalin.ru>
Наиболее опасные причины кровохарканья
Существует несколько относительно безопасных причин кровохарканья, например, царапина бронха после проведенной бронхоскопии или единичное кровохарканье при бронхите.
Их следует рассмотреть подробнее.
Туберкулез легких
Туберкулез – это первое заболевание, которое ассоциируется с кровохарканьем. Его вызывает микобактерия туберкулеза или палочка Коха. Длительное время туберкулез проявляется субфебрильной температурой и упорным навязчивым кашлем, который иногда сопровождается отхождением густой прозрачной мокроты.
Действительно, в те времена, когда не было антибиотиков, туберкулез был смертельной болезнью и часто сопровождался кровохарканьем. Кроме того, выявлялся он чаще всего на поздних стадиях, когда кровь в мокроте уже появлялась.
Существующие препараты позволяют излечить это заболевание до того, как появится кровохарканье. Однако еще существуют пациенты, которые обращаются к врачу только тогда, когда увидят кровь в мокроте. Это говорит о запущенной стадии туберкулеза и далеко зашедшем патологическом процессе. Лечение при этом следует начинать незамедлительно.
Паразитарные заболевания
 Причиной кровохарканья могут быть два паразитарных заболевания – амебиаз и парагонимоз. Первое вызывается амебами – простейшими, которые передаются от одного человека другому фекально-оральным путем. Данное заболевание очень редко поражает легкие.
Причиной кровохарканья могут быть два паразитарных заболевания – амебиаз и парагонимоз. Первое вызывается амебами – простейшими, которые передаются от одного человека другому фекально-оральным путем. Данное заболевание очень редко поражает легкие.
Чаще амебиаз протекает в виде кишечной формы, проявляется диареей и болью в животе. Реже – внекишечным поражением печени, еще реже – поражением легких. Как правило, амебиаз легких возникает после кишечной и печеночной форм. Кроме кашля и кровохарканья могут быть симптомы поражения этих органов.
Парагонимоз вызывает легочный сосальщик. Это паразит, который попадает в организм человека при употреблении недостаточно хорошо обработанных раков и крабов. Заболевание может протекать в двух формах – острой и хронической.
Вначале всегда возникает острая, но ее не всегда распознают, как парагонимоз и она переходит в хроническую форму. Острый парагонимоз вызывает заболевание, похожее по симптомам на пневмонию. Сопровождается лихорадкой и гнойной мокротой с прожилками крови.
Следует сказать, что лечение такой пневмонии антибиотиками результатов не дает. Для хронического парагонимоза лихорадка и гнойная мокрота не характерны, но периодически могут возникать симптомы кровохарканья без повышения температуры или с субфебрилитетом.
Пневмония
Воспаление легких редко сопровождается кровохарканьем. Чаще всего мокрота при этом заболевании имеет гнойный характер.
Крупозную пневмония вызывает пневмококк. Это бактериальная флора, потому вначале, как правило, мокрота имеет гнойный характер. Заболевание сопровождается выраженной лихорадкой и дыхательной недостаточностью. При этом поражается доля легкого или даже несколько долей.
Примеси крови в мокроте появляются через несколько дней от начала заболевания. При этом сама мокрота приобретает “ржавый” характер. Ржавая мокрота – патогномоничный симптом крупозной пневмонии.
Воспаление легких при гриппе – это очень опасное осложнение. Пневмония изначально носит геморрагический характер, мокрота слизистая с примесью крови. При неблагоприятном течении быстро развивается легочное кровотечение с летальным исходом.
Рак легкого
Опухоли легкого могут быть центральными и периферическими. Первые прорастают в бронхи, вторые – в альвеолы. Первые быстрее приводят к дыхательной недостаточности, следовательно, быстрее выявляются. Однако кровохарканье могут вызвать и те, и другие.
Кроме того, некоторые виды рака содержат в своем составе молодые кровеносные сосуды, которые также способны кровоточить при малейшем повреждении, например, при кашле.
Помимо кровохарканья, для рака легкого характерно похудание, отсутствие или резкое снижение аппетита, быстрая утомляемость, кашель, кровохарканье. В некоторых случаях может быть незначительное повышение температуры.