Причины появления митральной регургитации, как выявить болезнь на раннем этапе
Содержание:
- Дифференцальная диагностика
- Степени
- Как осуществляется лечение?
- Почему возникает обратный заброс крови в МК?
- Степени и формы заболевания
- Пролапс митрального клапана 2 степени — симптомы
- Диагностика и лечение
- Признаки заболевания
- Диагностирование
- Каково лечение пролапса?
- Митральная регургитация
- Диагностика
- Классификация
- Классификация
- Общие сведения
Дифференцальная диагностика
- Стеноз аорты с шумом крещендо / декрескендо изгнания, максимальным количеством точек над основанием сердца и проводимостью сонной артерии. ЭКГ показывает выраженную гипертрофию левого желудочка. Окончательный диагноз по эхокардиографии.
- Дефект межжелудочковой перегородки с полосатым струйным шумом холосистолического типа с максимумом пунктума выше левого нижнего края грудины. ЭКГ и рентгенография грудной клетки: бивентрикулярная гипертрофия, полнокровие легких на рентгенограмме. Окончательный диагноз по Допплеру.
- Гипертрофическая обструктивная кардиомиопатия: систолическая с максимумом пунктума выше нижней границы грудины, в основном громким четвёртым тоном сердца и другими звуковыми явлениями. ЭКГ: выраженная гипертрофия левого желудочка. Окончательный диагноз по эхокардиографии.
Степени
Существует четыре степени переливания крови в обратную сторону:
- При 1 степени регургитации клапанов симптомы отсутствуют на протяжении нескольких лет. Большое количество возвращающейся крови увеличивает отдел сердца, что может вызвать, если должного лечения не последовало при выявлении, стойкое повышение артериального давления. При обследовании пациента выявляют шум в сердце, УЗИ показывает небольшое расхождение в клапане и незначительное нарушение кровотока.
- 2 степень регургитации клапанов сердца характеризуется большей выраженностью возвращающегося потока. Происходит застой в малом кругу.
- 3 степень регургитации клапанов характеризуется большой обратной струей, поток которой доходит до задней стенки предсердия. Здесь развивается повышение АД в легочной артерии, из-за которого происходит перегрузка на правую сторону сердечной мышцы. В следствии такого нарушения происходит недостаточность в большом круге кровообращения.
Оценка тяжести стадий определяется по мощности струи крови, которая возвращается в желудочек или предсердие:
- не выходит за переднюю створку клапана, соединяющего левый желудочек с предсердием;
- достигает или переходит створку;
- по величине потока подходит к половине длины желудочка;
- струя касается его верхушки.
Еще выделяют пролапс двухстворчатого сердечного клапана, из-за которого происходит обратное перетекание жидкой ткани организма различной степени. Раньше этот диагноз ставился не часто. Это связано с более новыми способами выявления заболевания. Использование метода допплерометрии помогло устанавливать точное количество возвращающейся струи.
Пролапс клапанов сердца обнаруживают у худых, высоких людей, подростков. В большем количестве случаев заболевание не вызывает никаких недомоганий у пациента и выявляется у молодых людей случайно, проходя разные медкомиссии, например, при поступлении в институт, или перед призывом в армию.
Если степень первая или даже нулевая, то в лечении нет необходимости. Главное не пропустить переход образование осложнения, для этого необходимо обследоваться у врача.
Как осуществляется лечение?
Выбор методов лечения патологии будет зависеть от ее формы, степени и от сопутствующих заболеваний.
Существуют 3 тактики лечения регургитации:
- Хирургическое изменение строения клапанного отверстия (различные виды пластики).
- Полная замена клапана (протезирование).
- Медикаментозное консервативное лечение.
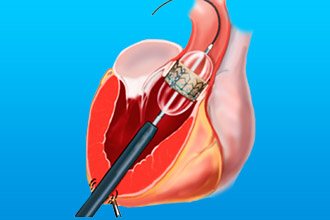
Пластика клапана
Основное показание для проведения операции — это недостаточность клапана с симптомами сердечной недостаточности. Пластика сердечных клапанов проводится под общим наркозом с внутривенным введением обезболивающих средств.
После начала действия наркоза кардиохирург делает разрез передней поверхности груди и грудинной кости. Сердце на время операции подключают к аппарату искусственного кровообращения.
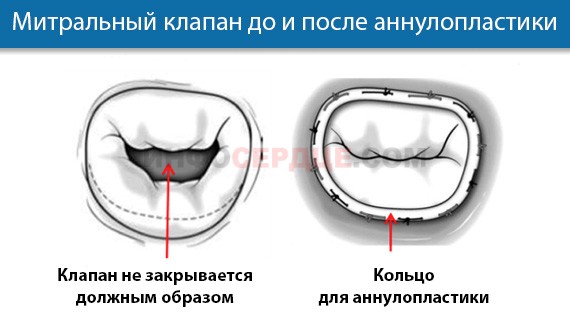
Методика коррекции клапанного отверстия будет зависеть от вида деформации:
- Аннулопластика – восстановление отверстия с помощью специального опорного кольца.
- Шовная пластика – сшивание створок клапана вручную; применяется при клапанной недостаточности и неполном смыкании.
- Рассечение сросшихся створок клапана (закрытая или открытая комиссуротомия).
- Папиллотомия – операция по рассечению увеличенных сосочковых мышц, препятствующих полному смыканию створок.
- Резекция (удаление части) створок клапанного отверстия применяется при прогибании створок митрального клапана в полость левого предсердия. Оставшаяся часть клапана ушивается и фиксируется кольцом.
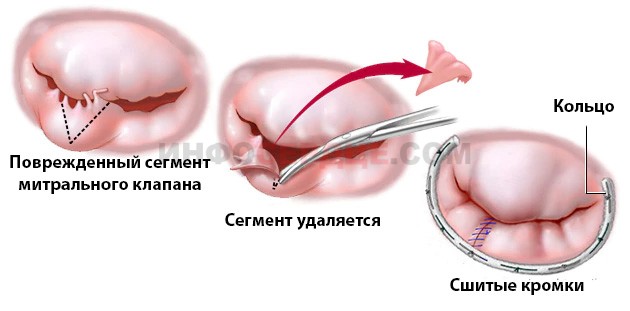
Противопоказания к операции:
- последние стадии хронической сердечной недостаточности;
- гипертрофическая кардиомиопатия;
- необратимые изменения почек и печени;
- острые инфекционные заболевания;
- инсульт, или инфаркт миокарда.
Протезирование
Показание к этой операции – тяжелое органическое поражение митрального клапана.
Протезирование необходимо, когда нарушение функционирования клапанного отверстия оказывает негативное воздействие на гемодинамику и стало следствием приобретенного порока сердца.
Протезы бывают двух видов – механические и биологические. Недостатком механических клапанов является высокая скорость образования тромбов на его створках. Минусом биологического клапана является высокий риск повторного бактериального воспаления.

Протезирование, как и пластика клапана, проводится под общим наркозом с применением аппарата искусственного кровообращения. После того как пациент крепко уснул от наркоза, врач рассекает кожу и грудину в продольном направлении.
Следующим этапом выполняется разрез левого предсердия и установка протеза, кольцо которого фиксируют швами. После протезирования выполняют электрокардиостимуляцию и зашивают операционную рану.
Операция, связанная с протезированием клапанов запрещена при следующих заболеваниях:
- Острый инфаркт миокарда и инсульт.
- Обострение имеющихся хронических заболеваний.
- Инфекционные заболевания.
- Крайне тяжелая степень сердечной недостаточности при митральном стенозе.
Консервативное лечение
Цель консервативной терапии – улучшение состояния пациента. Это даст возможность безопасно провести хирургическую операцию.
На основании клинических рекомендаций лечащего врача назначают следующие группы препаратов:
- Нитраты, они снижают нагрузку на сердце.
- Мочегонные препараты для снижения артериального давления и устранения отеков.
- Ингибиторы АПФ положительно влияют на стенки сосудов и тканей миокарда, нормализуют давление.
- Сердечные гликозиды улучшают деятельность сердца при тяжелых формах недостаточности и фибрилляции предсердий.
- Антикоагулянты подавляют активность свертывающей системы крови, препятствуют процессу образования тромбов.
Почему возникает обратный заброс крови в МК?
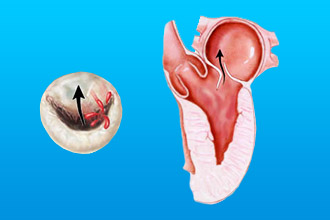
От заброса крови обратно в предсердие предохраняют плотно сомкнутые фиброзные пластинки – створки митрального клапана. Если их края при систоле не соприкасаются, часть объёма жидкости перемещается назад, и возникает регургитация.
Такое состояние называют митральной недостаточностью.
Причинами обратного заброса крови могут быть дегенеративные процессы в створках. Изменение структуры клапана нарушает форму его краёв и негативно сказывается на амплитуде движений.
- системные поражения соединительной ткани (например, склеродермия);
- врожденные наследственные заболевания (синдром Элерса-Данлоса);
- ревматизм;
- эндокардит инфекционной этиологии;
- разрыв хорд (тонких струн, которые соединяют край клапана и дно левого желудочка; основная функция – предотвратить выворачивание (пролапс) створок в сторону предсердия);
- дисфункция сосочковых мышц (располагаются в основе хорд);
Приклапанную митральную регургитацию может обуславливать изменение миокарда при нормальной структуре створок:
- расширение митрального кольца;
- патологическое увеличение полости левого желудочка (при сердечной недостаточности);
- гипертрофическая кардиомиопатия (характерно для гипертонической болезни 2, 3 стадии).
Предсердно-желудочковое отверстие имеет округлую форму. Основой для створок служит фиброзное кольцо, спаянное с миокардом. Если сердечная мышца растянется – форма отверстия изменится. В этом случае неизмененные створки не смогут выполнять свою функцию (наглухо перекрыть этот выход для крови при систоле) и возникнет регургитация.
Если двустворчатого клапан не смыкается полностью, это запускает каскад патологических процессов:
-
Возвращение части объёма крови в левое предсердие обуславливает растяжение его стенок (дилатацию) и переполнение кровью.
- Миокарду приходится выталкивать больший объем, мышечные волокна компенсаторно гипертрофируются, сокращаются сильнее.
- Поскольку кровь в левое предсердие поступает из малого круга кровообращения, давление в легких повышается (тут возникает первый характерный симптом – одышка).
- В легкие кровь качает правый желудочек, и для преодоления возросшего сопротивления он тоже гипертрофируется, но в меньшей степени.
- Левый желудочек постепенно растягивается увеличенным поступающим объемом крови.
Пока он способен справляться с возросшей нагрузкой, клинических симптомов не будет.
Степени и формы заболевания
Митральная регургитация имеет код по МКБ 10 – I05.1, относится к категории «Ревматическая недостаточность митрального клапана».
Выделяют 4 степени патологии, диагностируемой при эхокардиографии (ЭхоКГ):
- Митральная регургитация 1 степени долгое время протекает бессимптомно. На этом этапе встречаются гемодинамически незначимые нарушения в системе кровообращения и внешние проявления. Диагностическим признаком является шум у верхушки сердца. Он выявляется с помощью метода под названием аускультация (выслушивание). На эхокардиографии выявляется незначительное нарушение кровотока и небольшое расхождение створок клапанного отверстия.
- Митральная регургитация 2 степени характеризуется большей площадью потока крови, которая возвращается в предсердие, чем при первой степени заболевания. При второй от 30 до 45 мл. крови из желудочка возвращается назад. Уже на этой стадии наблюдаются признаки сердечной недостаточности с застоем в малом кругу кровообращения.
- Митральная регургитация 3 степени проявляется значительными нарушениями строения клапанного отверстия. На третьей стадии до 60 мл крови возвращается назад. Могут проявляться признаки легочной гипертензии, легочные вены периодически переполнены кровью, и миокард уже не справляется с ее излишками. Наблюдаются признаки сердечной недостаточности с застоем в большом кругу кровообращения, как последствие перегрузки правой половины сердца.
- Митральная регургитация 4 степени отличается самым большим объемом возвращающейся крови. Обратный кровяной поток достигает противоположной стенки предсердия и заходит в легочную вену. Наблюдаются значительные нарушения кровообращения и повышение давления в его малом кругу. Имеется высокий риск развития сердечной астмы, отека легкого.
Регургитация митрального клапана в зависимости от характера может быть хронической и острой формы.
Острая форма развивается внезапно, при этом происходит разрыв сухожильной хорды, отрыв створок подклапанного аппарата или папиллярных мышц. При этой форме самый высокий риск смерти.
Хроническая форма имеет вялотекущий характер развития, до момента ее обнаружения может пройти большое количество времени.
Отдельно от вышеуказанной классификации выделяют также физиологическую или приклапанную регургитацию, которая свойственна людям высокого роста худощавого телосложения. При этой форме регургитации наблюдается незначительное изменение тока крови, которое не имеет никаких патологических последствий для организма и не требует лечения.
Пролапс митрального клапана 2 степени — симптомы
На начальных стадиях ПМК симптоматика заметна слабо, и патология выявляется на случайном медицинском осмотре.
При ПМК 2 степени, особенно если нейтральная регургитация выражена интенсивно, и при ПМК 3 степени могут появляться следующие симптомы:
-
Болевые ощущения ноющего характера.
Выражены слабо, но длятся продолжительное время, обостряются при эмоциональных потрясениях, стрессовых состояниях. -
Нарушения работы сердца.
Неравномерное сердцебиение, тахикардия, особенно в стрессовых ситуациях. -
Головокружения.
Также наблюдаются обморочные состояния и тошнота. -
Повышенная температура тела.
Находится в субфебрильных границах: не поднимается выше 37,5. Наблюдается практически постоянно. -
Астенический синдром.
Наблюдается повышенная степень утомляемости, раздражительность, ухудшение работоспособности, апатия, сонливость, эмоциональная лабильность (частая смена настроения), нарушения сна (бессонница, частые пробуждения, поверхностный, чуткий сон, ощущение разбитости после пробуждения), скачки кровяного давления, ухудшение аппетита, нарушение внимания. Обостряется при стрессовых ситуациях. -
Изменения в психическом состоянии.
Склонность к депрессии (постоянно пониженное настроение, самокритичность, низкая самооценка, потеря трудоспособности), тревожность, частая смена настроения, сенестопатии (возникновение различных неприятных ощущений в теле, не связанных с физическим состоянием). -
Головные боли.
Схожи по характеру с болями при мигрени: длительная, интенсивно выраженная боль, которая ощущается в одной половине головы. -
Избыточное потоотделение
, не связанное со степенью физической нагрузки. -
Чувство недостатка воздуха
, которое сопровождается невозможностью сделать полноценный вдох.
Диагностика и лечение
У пациентов с хронической митральной регургитацией лечение направлено на предотвращение вторичных осложнений заболевания. Профилактика эндокардита указана на основе принятых рекомендаций. У пациентов с ревматическим клапанным заболеванием также должны быть реализованы рекомендации по профилактике рецидивной ревматической лихорадки
Поскольку многие пациенты с митральной регургитацией в конечном итоге нуждаются в хирургическом вмешательстве, а так как хирургическое вмешательство является более высоким риском при заболевании коронарной артерии, особенно важно оценить и лечить факторы риска развития коронарной артерии
Пролапс митрального клапана 2 степени диагностирует кардиолог, который слушает жалобы, задает уточняющие вопросы и при подозрении на патологию дает направление на дополнительные диагностические мероприятия:
- Эхография;
- Ультразвуковое обследование сердца.
Эти методы позволяют определить степень выраженности аномалии, интенсивность регургитации и другие нарушения сердечной деятельности.
Если возникает фибрилляция предсердий, указывается лечение антикоагуляцией, кардиоверсией или контролем скорости. Периодическая клиническая и эхокардиографическая оценка является ключом к оптимальному управлению хронической митральной регургитацией. Оперативное вмешательство при начале симптомов и раннее вмешательство для предотвращения систолической дисфункции левого желудочка или легочной гипертензии обеспечивают оптимальные клинические результаты. Частота эхокардиографии определяется причиной и тяжести митральной регургитации.
Пролапс митрального клапана 2 степени можно контролировать, занимаясь спортом: упражнения укрепляют сердце и замедляют прогрессирование заболевания.
Но перед началом следует проконсультироваться у кардиолога, чтобы он дал рекомендации и сообщил, какие упражнения выполнять не следует.
Пациенты с легкой регургитацией нуждаются в нечастых обследованиях, примерно каждые пять лет. Пациенты с умеренной митральной регургитацией и нормальным размером левого желудочка изучаются каждые 1-2 года. Однако, если регургитация тяжелая или если «умеренная» регургитация сопровождается дилатацией левого желудочка, то ежегодная эхокардиография является подходящей. Частота обследования должна быть увеличена, если есть временное изменение симптомов или физическое обследование, новая начальная фибрилляция предсердий или если последовательные исследования предполагают прогрессирующее расширение левого желудочка, сократительную дисфункцию или увеличение давления в легких.
Терапия направлена на блокирование боли и сопутствующего дискомфорта, восстановление нормального ритма и устранение патологических изменений в психическом состоянии.
Лечение пролапса осуществляется с применением следующих препаратов:
И наоборот, у пациента с умеренной или умеренной регургитацией интервал между эхокардиограммами может быть увеличен, если есть устойчивые результаты в течение двух-трех интервалов обследования. Нет конкретного подхода к самому процессу болезни у пациентов с первичной митральной регургитацией. Нет известных методов лечения, которые благоприятно изменяют ткань листочков при миксоматозном митральном клапане; аномалии листовок в этом генетическом расстройстве кажутся неотъемлемыми без каких-либо известных связанных клинических факторов или медицинского лечения.
-
Седативные средства.
Уменьшают тревожность, улучшают сон, снижают напряжение при стрессовых ситуациях. При невыраженных симптомах тревожности применяются лекарства на травяной основе: валериана, пустырник. -
Бета-адреноблокаторы.
Блокируют действие адреналина, восстанавливают нормальный пульс. -
Антикоагулянты.
Разжижают кровь, что положительно влияет на обменные процессы и снижает риск возникновения тромбов. -
Антидепрессанты, ноотропы.
Снижают выраженность астении и депрессии. -
Комплексы витаминов и минералов.
Устраняют дефицит веществ, улучшают сердечную деятельность и сосудистый тонус.
Признаки заболевания
Аортальная регургитация 1 степени, это довольно распространенное заболевание, которое диагностируется у многих людей, невзирая на половую принадлежность и возрастную группу. Бытует мнение, что недуг не представляет опасности для жизни. Но так ли это?!
На рисунке ниже можно увидеть, как выглядит болезнь.
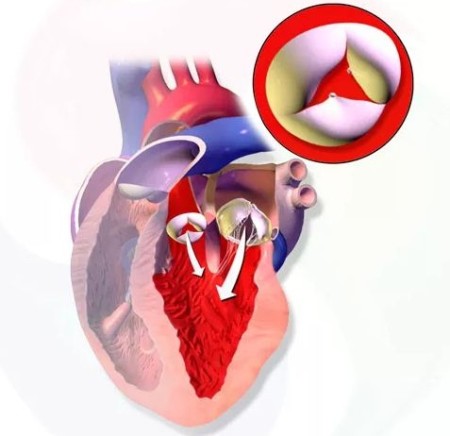
Заболевание клапана имеет две фазы – острая и хроническая. В первом случае признаки болезни аналогичны недостаточности сердца. Во втором, болезнь протекает без симптомов на протяжении долгих лет. При прогрессировании болезни степень тяжести состояния ухудшается, и появляются следующие признаки:
- Незначительная одышка при выполнении физических упражнений и нагрузках.
- Одышка, при которой человек комфортно себя чувствует только в положении сидя.
- Одышка в ночное время суток.
- Систематические мигрени.
- Учащенный ритм сердца.
- Болевой синдром в грудном отделе диагностируется у 7% пациентов.
- Симптомы эндокардита: снижение веса, лихорадочное состояние, анемия и т.д.
- Дисфункция желудочка левой камеры.
Симптоматическая картина напрямую зависят от тяжести заболевания. По мере того как хронический процесс прогрессирует давление в пульсе и во время систолы в артериях увеличивается. При регулярном обследовании доктор может фиксировать со временем, как толчок в желудочке нарастает и уходит вниз.
На рисунке выше дана наглядная информация о всех признаках проявления заболевания.
Что касается причин возникновения, то в данном случае провоцирующими факторами являются:
- Аномальное строение клапана, обусловленное врожденным дефектом. В медицине принято считать такое проявление индивидуальной особенностью. Лечение не проводится, т.к. отклонение не считается опасным.
- Различные травмы или перенесенные болезни, которые повлияли на изменение тканей. Если аортальная регургитация возникала после ангины или скарлатины, то пациент должен пройти дополнительную диагностику во избежание ревматизма сердечного органа.
- Воспалительный процесс в сухожильных клапанах, в т.ч. разрыв.
При хронической стадии заболевания, доктор во время пальпации может определить течение заболевания по систолическим признакам: дрожь в верхушке сердечного органа, в сонных артериях. Это обусловлено увеличенным ударным объемом и пониженным давлением в аорте во время диастолы. Для того чтобы в полной мере оценить тяжесть недуга, следует пройти ряд обследований и сдать соответствующие анализы.
Диагностирование
Несмотря на то, что регургитация митрального клапана довльно сложно диагностируется, опытный специалист может обнаружить недуг посредством простого метода – аускультация.
В этом случае наблюдаются следующие изменения:
- 1 тон прослушивается достаточно сложно или совсем не слышен;
- стадия расслабления сердца (11 тон) отличается увеличением периода;
- 111 тон слышен очень сильно. Чем сильнее тон, тем меньше вероятность умеренной митральной регургитации;
- Стадия наполнения сердечных желудочков (1V тон) специалист может хорошо и четко услышать в статоскоп только в том случае, если соединительная ткань желудочков сердца подверглась разрывам. В этом случае увеличение желудочка в объеме еще не происходит.
Если больной лежит на левом боку аускультативно отчетливо слышен шум немного выше места расположения сердца, также можно говорить и развитии недуга. Кроме прослушивания специалистами также используются такие методы диагностирования:
- Электрокардиограмма. При расшифровке результатов ЭКГ хорошо видно увеличение в объеме предсердий и желудочка сердца.
- Рентген. Этот метод является одним из самых простых. С его помощью можно определить лишь незначительную регургитацию.
- Эхокардиография. Использование этой методики дает возможность определить нарушение тока крови у пациента, установить точные факторы, которые спровоцировали заболевание сердца, а также измерить уровень давления артерий легких.
- Общий анализ крови и мочи.
- Ультразвуковое обследование. Его проводят посредством внедрения зонда через пищеварительную систему. Использование УЗИ сердца позволяет утверждать о том, что у больного развивается отек внутренней сердечной оболочки. Кроме этого, УЗИ точно покажет наличие или отсутствие у человека тромбов.
Доказано, что такое комплексное обследование, при котором специалистами используется не один, а несколько метолов обследования, покажет максимально точную картину патологий сердца и митрального клапана, а также укажет на факторы, которые спровоцировали заболевание.
Каково лечение пролапса?
Лечение недостаточности этого клапана в незначительной или относительной степени не проводится. В острой фазе пролапса проводится хирургическое вмешательство. Операции могут быть направлены на замену клапана или его пластики. Лечение медикаментами проводится при осложнениях.
Что касается физических нагрузок, то при незначительной стадии каких-либо ограничений нет. Если заболевание протекает в тяжелой стадии, то необходимо проводить дополнительные обследования. По результатам врач выдаст экспертное заключение.
Беременность и роды также допускаются при регургитации клапана в первой стадии. В остальных случаях необходимо провести диагностики и выявить факторы риска. Только на основании полного исследования можно принимать решение о прерывании или сохранении положения женщины.
https://youtube.com/watch?v=93hnHTb_Bek
Подводя итог обзора, следует отменить прогноз заболевания. В первую очередь его оценка зависит от степени поражения желудочка и как проявляются симптомы. В целом, при надлежащем лечение, правильном питании и образе жизни, прогноз – положительный. Лишь в крайних случаях может наступить летальный исход.
{SOURCE}
Митральная регургитация
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования
Обратите внимание, что цифры в скобках (, и т. д.) являются интерактивными ссылками на такие исследования
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Митральная регургитация – несостоятельность митрального клапана, приводящая к возникновению потока из левого желудочка (ЛЖ) в левое предсердие во время систолы. Симптомы митральной регургитации заключается в сердцебиении, одышке и голосистолическом шуме на верхушке сердца. Диагноз митральной регургитации устанавливают при физикальном обследовании и эхокардиографически. Пациенты с умеренной, бессимптомной митральной регургитации должны находиться под наблюдением, но прогрессирующая или симптоматическая митральная регургитация – показание к восстановлению или замене митрального клапана.
, , , , , , ,
Диагностика
Специалист прослушивает наличие шумов в области груди. После анализа симптомов и жалоб пациента выбираются способы инструментальной диагностики для подробного изучения проблемы.
- Электрокардиограмма. Этот метод может обнаружить увеличение и деформацию камер сердца.
- Фонокардиография. Аппарат даёт запись на бумажном носителе шумов, связанных с работой сердца. Прибор уточняет данные обследования пациента при помощи стетоскопа.
- Коронарокардиография. Даёт возможность оценить движение кровотока.
- Рентгенография. Можно выявить изменения размеров предсердия и полой вены. Определяется конфигурация сердца.
- Эхокардиография. Один из основных способов обследования пациента при проблемах, связанных с неполноценной работой клапана. Метод показывает наличие регургитации, состояние клапана и есть ли другие нарушения.
- Компьютерная томография. Показывает точные изображения сердца в необходимом ракурсе. Есть возможность получить изображение в разрезе любой плоскости.
- Катетеризация. Метод при диагностировании недостаточности клапана применяют редко. Аппаратура, которая попадает в сердце при помощи катетера, может дать подробную информацию о его внутренних нарушениях. Позволяет измерить давление в камерах сердца.
Классификация
В зависимости от локализации патологических явлений в сердечных клапанах, выделяют несколько степеней переправления крови в обратную сторону.
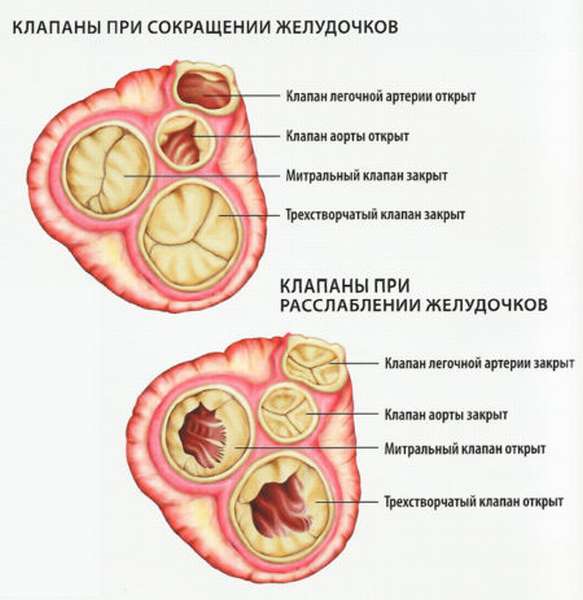
Митральная форма
Митральный вид регургитации – при этом поток крови из левого желудочка отправляется снова в предсердие. Такое состояние приводит к появлению растяжения стенок предсердия и усилению его износа. На начальных этапах обратный отток крови не дает о себе знать гемодинамически, ведь человеческое сердце компенсирует аномальное состояние изменением формы. Среди причин митральной регургитации можно назвать:
- ревматизм,
- нарушение работы створок клапана,
- отдельные патологические изменения соединительной ткани,
- нарушения обмена веществ,
- кардиосклероз постинфарктный,
- пороки сердца,
- инфекционный эндокардит.
Аортальная форма
Регургитация аортального типа возникает при неполном закрывании клапанных створок или пороках, связанных со структурой аорты. Во время расширения ее стенок (дилатации) клапанное кольцо увеличивается в размерах, от чего сам аортальный клапан не в состоянии до конца закрыться. Здесь осуществляется обратное переправление крови в полость левого желудочка. Данная часть сердца переполняется, растягивается, забирает большой объем крови, а в сосуд отправляется намного меньшее ее количество. Сердечная мышца начинает перекачивать кровь быстрее и интенсивнее. Следствием патологии становится недостаточное количество кислорода в крови и застойные явления в крупных сосудах.
Трикуспидальная форма
Регургитация трикуспидального типа – самое редкое явление. Оно провоцируется слишком высоким давлением в малом круге кровоснабжения. В это время опустошается правый сердечный отдел, затем возникает застой в артериях большого круга. Такой аномальный обратный отток крови имеет внешние проявления в виде синеватых покровов кожи, мерцательной аритмии, набухания вен, которые видны под кожей на шее, увеличением размера и дисфункции печени.
Регургитация на клапане легочного ствола
Клапан легочной артерии поражается при эндокардитах, ревматизме, тяжелых легочных заболеваниях, сифилисе. Иногда встречается врожденная патология. При этом клапан в легочной артерии закрывается не полностью, что перегружает правые отделы сердца, приводит к дилатации правого желудочка.
Классификация
Степени выраженности патологии определяются по двум ключевым критериям:
Первичная митральная регургитация часто изначально диагностируется на основании нахождения систолического шума у бессимптомного пациента. У некоторых пациентов диагноз возникает только после начала фибрилляции предсердий или симптомов сердечной недостаточности. Клинический исход пациентов с симптоматической тяжелой митральной регургитацией, вызванной первичной болезнью митрального клапана, очень низок, так что существует единообразное согласие, что операция клапана показана для симптомов из-за первичной регуляции митрального клапана.
- По уровню интенсивности регургитации (возвратного движения крови);
- По уровню прогиба клапанных створок.
Существует три степени выраженности ПМК:
У пациентов с первичной митральной регургитацией может быть интервал в несколько лет между диагнозом значимой митральной регургитации и началом симптомов с частотой появления симптомов 2-4% в год в одной серии из 300 пациентов с митральным пролапсом перспективно. Тем не менее, частота появления симптомов зависит от этиологии болезни митрального клапана и тяжести регургитации. Например, частота появления симптомов и неблагоприятных исходов значительно выше у пациентов с тяжелой митральной регургитацией, вызванной частичной брошюрой.
Алгоритм медицинской помощи ПМК
В дополнение к развитию симптомов, две основные проблемы у пациентов с бессимптомной первичной болезнью митрального клапана — это риск внезапной смерти и риска необратимой дисфункции левого желудочка. Риск внезапной смерти оценивается в 10-100 раз в норме, при этом абсолютный риск внезапной смерти составляет 1-5% в течение шести лет. Факторами риска внезапной смерти у пациентов с митральной регургитацией являются систолическая дисфункция левого желудочка, избыточность лифтов и тяжелая митральная регургитация.
I ст.
Створки провисают на 3-6 мм. Слабо выраженная МР, сердце функционирует без значительных изменений. Интенсивность симптомов при 1 степени ПМК незначительная, риски для здоровья и жизни отсутствуют, потребности в терапевтическом лечении нет.
II ст.
Створки прогибаются на 6-9 мм, умеренная систолическая регургитация: кровь достигает центральной зоны предсердия. Симптоматика выражена незначительно.
Показано проведение лечебных процедур, устраняющих симптомы.
III ст.
Клапанный прогиб превышает 9 мм, что в сочетании с регургитацией, при которой кровь достигает противоположной части предсердия, приводит к развитию выраженных нарушений в функционировании сердца.
Однако в долгосрочной перспективе некоторые пациенты развивают необратимое снижение сократимости левого желудочка. Диагностика нарушенной сократимости является проблематичной, поскольку простые клинические показатели эффективности левого желудочка, такие как фракция выброса, могут находиться в нормальном диапазоне, даже если функция нарушена, из-за измененных условий нагружения, вызванных самим изжогом. Еще большее беспокойство вызывает это необратимое ухудшение функции левого желудочка при отсутствии клинических симптомов.
Таким образом, клиническое лечение хронической бессимптомной митральной регургитации фокусируется на периодических исследованиях изображений для раннего выявления дисфункции желудочков. Другие неблагоприятные последствия хронической митральной регургитации, связанные с серьезностью и продолжительностью регургитации, включают в себя расширение левого предсердия, фибрилляцию предсердий и легочную гипертензию.
При третьей степени ПМК показана операция на митральном клапане: либо вживляется протез, который выполняет функции клапана, либо проводится хирургическая коррекция створок.
Общие сведения
Под регургитацией понимают обратный ток крови из одной камеры сердца в другую. Термин широко используется в кардиологии, терапии, педиатрии и функциональной диагностике. Регургитация не является самостоятельным заболеванием и всегда сопровождается основной патологией. Обратное течение жидкости в исходную камеру может быть обусловлено различными провоцирующими факторами. При сокращении сердечной мышцы идёт патологический возврат крови. Термин применяется для описания нарушений во всех 4-х камерах сердца. Исходя из объёма крови, которая возвращается обратно, определяют степень отклонения.