Корь
Содержание:
- Диагностика кори
- Пути заражения
- Эпидемиология
- Клиническая картина типичной кори
- К каким докторам следует обращаться если у Вас Корь:
- Типичное и атипичное течение кори у детей и взрослых
- Профилактика кори
- Возбудитель кори у детей и как передается заболевание
- Профилактика
- Методы лечения
- Причина и механизм развития болезни
- Какие симптомы в начале болезни
- Лечение кори
Диагностика кори
На ранней стадии заболевания проводится анализ на корь, позволяющий выявить иммуноглобулины M (IgM). Это ранние антитела, указывающие на начальную стадию заболевания и свидетельствующие, что организм уже начал бороться с вирусом.
Анализ на корь показывает нарастание титра IgM не менее чем в 4 раза. Первый раз его назначают при появлении характерных признаков заболевания, а второй – спустя 2-3 недели, чтобы подтвердить заражение подобной инфекцией. К прочим процедурам для диагностики кори, проводимым в АО «Медицина» (клиника академика Ройтберга), относятся:
- серологический анализ крови;
- общий анализ мочи;
- рентгенография грудной клетки на предмет выявления осложнений.
Пути заражения
Корь является антропонозной патологией (источник инфекции — исключительно больной человек). Восприимчивость практически 100%. Единственными, кто имеет защиту от коревого вируса, являются новорожденные малыши, получившие антитела от матери. При условии, что мать успела перенести корь до беременности или была привита. До трехмесячного возраста грудничок не будет заболевать, имея врожденный иммунитет.
К 6–10 месяцам дети могут заражаться и болеть корью. Те малыши, которым не передавались антитела (мама не болела или не была вакцинирована), восприимчивы к инфекции с самого рождения. Возможно заражение плода в антенатальный период (беременность).
Основной путь передачи заболевания — воздушно-капельный. Заразность больного начинается с последних дней инкубационного периода, сохраняясь в катаральном периоде и при появлении сыпи. С пятых суток от начала высыпаний ребенок считается незаразным.
Распространение вируса происходит, когда заболевший чихает, разговаривает или кашляет. Способ передачи через вещи или третьих лиц практически исключен, так как вирионы быстро гибнут вне человеческого организма. Однако были зафиксированы случаи, когда возбудитель кори мог переноситься на значительные расстояния в пределах одного здания через систему вентиляции.
Поэтому если переносчик инфекции находится в садике, он может заразить детей не только из своей группы.
Патогенез кори составляют этапы:
- фиксация вируса в месте входных ворот (слизистые верхних отделов респираторной системы);
- распространение вирионов в подслизистый слой и далее в лимфатическую систему;
- размножение в лимфоузлах;
- поступление в кровоток;
-
поражение различных органов (селезенка, печень, миндалины, ЖКТ, костный мозг и т.
д.);
- нарастание интоксикации вирусами, поражение кожи в виде характерных высыпаний, ослабление защитных сил организма;
- возникновение осложнений.
Основной патогенетический механизм — это поражение всей лимфоидной ткани. На фоне сниженного иммунитета часто возникают бактериальные инфекции.
В своем видео доктор Комаровский подробно рассказывает об этом заболевании:
Эпидемиология
Корь — антропонозная убиквитарная инфекция. Единственным источником является больной человек (известны казуистические случаи заражения корью обезьяны при тесном контакте с больным человеком и наоборот). Вирус кори у заболевшего можно выделить из отделяемого со слизистых оболочек, из крови, ликвора, кала, мочи (с мочой он выделяется более длительно, чем из дыхательных путей).
Пациент заразен с последних дней инкубационного периода (2 дня), весь катаральный период (3-4 дня), период высыпания (3-4 дня). С 5 дня появления сыпи больной корью незаразен. Наиболее контагиозен больной в начальном (катаральном) периоде и в первый день появления сыпи.
Механизм передачи — аэрозольный, путь передачи — воздушно-капельный. В окружающую среду вирус кори попадает при разговоре, кашле, чиханье и может распространяться с потоком воздуха на большие расстояния, в том числе по вентиляционной системе, коридорам и лестничным клеткам. Передача вируса через третье лицо, предметы обихода, игрушки, пищевые продукты практически невозможна, так как он малоустойчив во внешней среде.
У женщин, заболевших корью в конце беременности, возможно внутриутробное заражение плода. Восприимчивость человека к вирусу кори очень велика. Индекс контагиозности около 95-100%. Лица, ранее не болевшие корью и не привитые против нее, остаются восприимчивыми к кори в течение всей жизни. Чаще корью болеют неиммунные дети, реже — подростки 15-17 лет и лица старшего возраста. Кроме того, не исключены случаи заболевания корью у вакцинированных лиц. Корь у детей первых месяцев жизни наблюдается редко, что связано с трансплацентарным иммунитетом. Лица, переболевшие корью, приобретают стойкий пожизненный иммунитет.
Вирусоносительство при кори у здоровых лиц не установлено. При естественно протекающем эпидемическом процессе заболеваемость корью подвержена периодичности. Подъём заболеваемости наблюдался каждые 2-3 года, длительность межэпидемического периода не превышала 3 лет, что связано с накоплением неиммунных лиц. Максимальная заболеваемость корью приходится на зимне-весенний период, что в большей степени связано с концентрацией населения в помещениях, функционированием детских учреждений.
В последнее время заболеваемость корью стабилизировалась на спорадическом уровне благодаря эффективности вакцинации с использованием отечественной живой противокоревой вакцины. Это создает благоприятные перспективы для реализации национальной программы элиминации кори, что входит в общеевропейскую программу борьбы с корью.
Клиническая картина типичной кори
Пятна Бельского—Филатова—Коплика на внутренней поверхности щеки
Инкубационный период 8-14 дней (редко до 17 дней). Острое начало — подъём температуры до 38-40 °C, сухой кашель, насморк, светобоязнь, чихание, осиплость голоса, головная боль, отёк век и покраснение конъюнктивы, гиперемия зева и коревая энантема — красные пятна на твердом и мягком нёбе. На 2-й день болезни на слизистой щек в области моляров появляются мелкие белёсые пятнышки, окруженные узкой красной каймой — пятна Бельского-Филатова-Коплика — патогномоничные для кори. Коревая сыпь (экзантема) появляется на 4-5-й день болезни, сначала на лице, шее, за ушами, на следующий день на туловище и на 3-й день высыпания покрывают разгибательные поверхности рук и ног, включая пальцы. Сыпь состоит из мелких папул, окруженных пятном и склонных к слиянию (в этом её характерное отличие от краснухи, сыпь при которой не сливается).
Обратное развитие элементов сыпи начинается с 4-го дня высыпаний: температура нормализуется, сыпь темнеет, буреет, пигментируется, шелушится (в той же последовательности, что и высыпания). Пигментация сохраняется 1—1,5 недели.
К каким докторам следует обращаться если у Вас Корь:
Инфекционист
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Кори, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Типичное и атипичное течение кори у детей и взрослых
Течение кори можно подразделить на два варианта: типичный и атипичный.
При типичном течении, особенно в период разгара болезни, диагностика кори у детей не представляет особых трудностей. В начальном периоде (катаральном периоде) до появления коревой экзантемы диагноз может быть поставлен по совокупности таких признаков как выраженный конъюнктивит с отеком нижнего века, катар верхних дыхательных путей, энантема. Надежным основанием для диагностики кори у детей служит выявление пятен Бельского—Филатова—Коплика.
Значительно сложнее диагностировать корь при атипичном течении болезни. Среди атипичных вариантов кори в первую очередь выделяют митигированную и абортивную корь.
Митигированная корь развивается у людей, иммунизированных против кори (активная или пассивная иммунизация) или ранее переболевших ею. Впрочем, последнее встречается чрезвычайно редко – у лиц, переболевших корью, как правило, остается стойкий пожизненный иммунитет.
От «классической» кори митигированную корь отличают:
Кроме того, экзантема при митигированной кори может иметь не нисходящую, а восходящую последовательность или возникнуть одновременно на голове, туловище и конечностях, а такой патогномонический признак как пятна Бельского-Филатова-Коплика вообще могут отсутствовать. Фактически, типичной остается только пятнисто-папулезная сыпь.
Абортивная корь начинается как типичная форма кори, но очень быстро прерывается (иногда 1-2 дня от начала болезни). Повышение температуры проходит буквально сразу после начала высыпаний, при этом сыпь на конечностях может не появиться.
К атипичному течению кори также относятся субклинические варианты развития заболевания, не имеющие типичных для кори внешних признаков и выявляющиеся только при серологическом исследовании парных сывороток крови. В этих случаях корь дифференциируют с краснухой, энтеровирусной экзантемой, инфекционной эритемой Розенберга, аллергической сыпью, инфекционным мононуклеозом.
В отдельный ряд можно выделить корь у взрослых, выявляемую у ранее не болевших и не привитых против кори лиц. Корь у взрослых обычно проходит несравненно тяжелее, чем корь у детей, и нередко имеет осложненное течение, в том числе бактериальной природы.
Осложнениями кори у детей и/или взрослых могут быть:
Наиболее тяжелыми осложнениями кори являются подострый склерозирующий панэнцефалит (ПСПЕ) – летальное заболевание, которое, к счастью, встречается крайне редко – и коревой энцефалит (вероятность его развития оценивается приблизительно как 0, 001%, или 1 случай на 1000 заболевших), оставляющий стойкие остаточные явления.
В сложных случаях для диагностики кори используются лабораторные методы. Например, в начальном периоде и в первые 2 дня после появления сыпи проводят определение многоядерных гигантских клеток в окрашенных мазках мокроты, носовой слизи или моче и/или выделение вируса кори на культуре клеток. Используют также серологические методы (РСК, РТГА, РИФ и др.), при которых диагностическим признаком заболевания считается нарастание титра в 4 раза и более, или выявление методом иммунофлюоресценции коревого антигена в эпителии дыхательных путей.
Лечение кори у детей и взрослых, в основном, является симптоматическим и осуществляется в домашних условиях. Госпитализации подлежат больные с тяжелыми формами кори и при наличии осложнений, поскольку в подавляющем большинстве случаев летальность при кори связана не с самим заболеванием, а с его осложнениями. Так, согласно статистическим данным, в Украине за период с 1992 по 2006 год от кори умерло 52 человека.
При неосложненных формах кори у детей и взрослых, основное внимание должно быть направлено на создание для больного соответствующих условий, которые обязательно включают постельный режим в течении всего периода лихорадки, частое проветривание и соответствующую диету (стол №13). Необходимо также учитывать, что после выздоровления у переболевших корью некоторое время сохраняется астеничность, поэтому они нуждаются в дополнительном поступлении витаминов, рациональном питании, увеличенном времени сна и регулярном пребывании на воздухе
В отсутствие специфического лечения кори у детей и/или взрослых, единственным рациональным подходом к борьбе с заболеванием является вакцинация.
Профилактика кори
Профилактика кори включает в себя следующие превентивные мероприятия:
- Вакцинирование – прививка при кори делается детям 2 раза, в возрасте 1 и 6 лет. В последнее время в качестве вакцины против кори используется живая коревая вакцина (ЖКВ) – «Рувакс», «MMR», «MMRV»;
- При наличии противопоказаний к прививке, применяется введение иммуноглобулина;
- Источник инфекции изолируется на время, пока вирус может через него активно распространятся – до 4 дня высыпаний;
- В осенне-зимне-весенний период года необходим дополнительный прием витаминов;
- Соблюдайте правила личной гигиены;
- При оглашении эпидемии кори, старайтесь отказаться от пребывания в общественных местах, а также других местах, где присутствует большое количество людей;
- Чаще проветривайте помещение, в котором Вы проводите много времени – квартира, дом, офис и т.д.;
- При разговоре с другими людьми, старайтесь не подходить к ним ближе, чем на расстояние вытянутой руки.
Возбудитель кори у детей и как передается заболевание
Корь — это острое инфекционное вирусное заболевание, характеризующееся высокой контагиозностью, повышением температуры тела, проявлениями общей интоксикации, катаром верхних дыхательных путей, пятнисто-папулезной сыпью на кожных покровах и воспалением слизистой оболочки глаз. В ряду острых детских инфекций корь по уровню заболеваемости занимает одно из первых мест. Наиболее тяжело она протекает у детей первых 2 лет жизни.
Ниже вы узнаете, как передается корь и что является причиной заболевания.
Возбудителем кори у детей является фильтрующийся вирус, относящийся к группе миксовирусов. Вирус кори очень нестоек, он быстро погибает, оказавшись вне организма человека.
Причиной кори у детей является контакт с больным человеком. Наиболее заразен источник инфекции в начальном периоде заболевания — катаральном — ив первые несколько дней периода высыпания. Примерно с четвертого дня периода высыпания больной корью человек уже не представляет опасности для окружающих.
Инфекция передается воздушно-капельным путем. В окружающую среду вирус попадает при кашле, чихании, разговоре, крике вместе с мельчайшими капельками слюны и слизи. С потоками воздуха вирус может распространяться по помещениям довольно далеко — в соседние комнаты и через коридоры даже в соседние квартиры. Через какие-либо предметы, как и через третьих лиц, передача инфекции обычно не происходит — слишком нестоек вирус перед воздействием факторов внешней среды.
Характерна высокая восприимчивость человека к кори. После заболевания на всю жизнь остается стойкий иммунитет (повторные заболевания бывают очень редко — в 1-3 % случаев). Корью чаще всего болеют дети дошкольного возраста. Если человек не болел корью и не был против нее привит, он может заболеть этой болезнью в любом возрасте. Дети первого полугодия жизни заболевают корью крайне редко (они под защитой иммунитета матери, передавшегося им еще через плаценту).
Входными воротами для вируса кори становятся слизистые оболочки, выстилающие дыхательные пути, а в более редких случаях — конъюнктивальная оболочка глаз. После того как микроскопические капельки слизи и слюны, вдохнутые здоровым человеком, осядут у него в дыхательных путях, вирусы внедряются в эпителий, где довольно интенсивно размножаются. Эпителиальные клетки вскоре гибнут, разрушаются, вирус оказывается в крови и с током крови распространяется по всему организму (в это время имеет место общая интоксикация организма); однако задерживается вирус там, где находит для себя наиболее комфортные условия, — в органах так называемой ретикулоэндотелиальной системы. Он поражает слизистые оболочки дыхательных путей и полости рта, кожные покровы, конъюнктиву, пищеварительный тракт; в некоторых случаях вирус фиксируется в тканях головного мозга, и тогда у ребенка может развиться специфический коревой энцефалит.
Посмотрите на фото, как выглядит корь у детей раннего возраста:
Профилактика
Ускоренные мероприятия по иммунизации оказали значительное воздействие на снижение смертности от кори. Глобальная смертность от кори снизилась на 73 % — с 548 000 случаев смерти в 2000 году до 145 700 случаев в 2013 году. Для обеспечения иммунитета и предотвращения вспышек болезни рекомендуются две дозы вакцины, так как примерно у 15 % вакцинированных детей после первой дозы иммунитет не вырабатывается.
В соответствии с российским национальным календарём прививок, который утверждён приказом Министерства здравоохранения РФ № 125н от 21 марта 2014 г., вакцинация против кори проводится комбинированной живой вакциной от кори, краснухи и паротита одновременно в возрасте 12 месяцев, ревакцинация — в 6 лет.
В соответствии с тем же приказом вакцинация против кори и ревакцинация против кори показана всем детям и взрослым в возрасте от 1 года до 35 лет в том случае, если они не болели, не привиты, привиты однократно против кори или не имеют сведении о прививках против кори. В возрастной категории 36-55 лет при тех же условиях вакцинация от кори показана представителям некоторых профессий.
Вакцина против кори очень эффективна. После введения одной дозы 85 % детей девятимесячного возраста и 95 % детей двенадцатимесячного возраста получают иммунитет. Почти все, у кого не развивается иммунитет после введения первой дозы, приобретают иммунитет после введения второй дозы.
При охвате вакцинации в какой-либо местности более 93 % вспышек кори, как правило, больше не происходит, однако они могут вновь начаться при снижении охвата..
Защитное действие вакцины длится много лет. Остается неясным, становится ли она менее эффективной в течение длительного времени. Кроме того, вакцина может защитить от заболевания при введении в течение нескольких дней после заражения.
Безопасность
Вакцина, как правило, безопасна, в том числе для пациентов с ВИЧ-инфекцией. Побочные эффекты обычно слабо выражены и быстро проходят. К ним относятся боль в месте инъекции или небольшой жар. Зарегистрирован один случай анафилаксии на примерно сто тысяч вакцинаций. Увеличения случаев синдрома Гийена-Барре, аутизма и воспалительных заболеваний кишечника не выявлено.
Лекарственная форма
Вакцина применяется самостоятельно или в комбинации с другими вакцинами, включая вакцину против краснухи, вакцину против паротита и вакцину против ветряной оспы (в составе комбинированных вакцин MMR и MMRV). Вакцина работает одинаково хорошо во всех лекарственных формах. Всемирная организация здравоохранения рекомендует проведение вакцинации детям в возрасте девяти месяцев в тех регионах, где это заболевание является распространенным, и в возрасте двенадцати месяцев — в тех регионах, где заболевание встречается редко. Это живая вакцина. Вакцина производится в виде порошка, который необходимо смешивать непосредственно перед введением подкожно или внутримышечно. Проверка эффективности вакцины осуществляется по анализу крови.
При случае болезни всем непривитым контактным лицам старше 1 года проводится экстренная вакцинопрофилактика, при наличии противопоказаний вводится иммуноглобулин.
С целью создания активного иммунитета проводится плановая вакцинопрофилактика живой коревой вакциной (ЖКВ) в соответствии с календарём прививок, а также детям и взрослым при отсутствии у них противокоревых антител. Комплекс противоэпидемических мероприятий в очаге инфекции включает выявление источника инфекции, контактных, имевших факт безусловного или вероятного общения с больным, для установления границ очага.
Источник инфекции изолируется на весь заразный период (до 4-го дня высыпаний). Бывшие с ним в контакте дети и взрослые, работающие с детьми (за исключением лиц, ранее болевших корью, привитых, серопозитивных с титром противокоревых антител 1:5 и выше), подвергаются разобщению с другими детьми на 17 дней (при введении иммуноглобулина — 21 день).
Экстренная профилактика нормальным иммуноглобулином человека проводится в первые 5 дней после контакта детям от 3 до 12 мес. и беременным.
Желательно дифференцированное серологическое обследование с целью выявления серонегативных лиц с последующей вакцинацией ЖКВ или другими противокоревыми вакцинами.
Методы лечения
В лечении больных корью важное место занимает создание условий, исключающих вторичное инфицирование и развитие осложнений. Если больного не могут изолировать или наблюдается тяжелая форма болезни, ребенок будет лежать в больнице
Если кроха находится дома, нужно свести к минимуму его контакты с окружающими людьми
Важно обеспечить надлежащий уход. Строго следить за гигиеной больного и помещения, в котором он будет жить во время болезни
В домашних условиях надо постоянно мыть руки и лицо малыша детским мылом, прополаскивать глаза чистой кипяченой водой, очищать рот после еды (грудничкам давать больше пить жидкости). Во время лихорадки нельзя нарушать постельный режим и купаться. Питание должно быть полноценным и щадящим.
Специфического лечения кори нет. Противокоревой иммуноглобулин можно ставить в инкубационный период только непривитым при подтвержденном контакте с больным человеком.
Медикаментозная терапия используется в зависимости от симптоматики и осложнений. Назначения делает врач. Он решает, какое средство, сколько и как часто использовать.
При высокой температуре тела применяют жаропонижающие средства (парацетомол, «Нурофен» и т. п.). При гнойном конъюнктивите капают в глаза 20%-ный раствор сульфацила натрия и аналогичные препараты. Делают промывания с крепким чаем или пищевой содой. Кожные покровы рекомендуют обрабатывать синтетическим танином («Деласкин»).
Заложенность носа устраняют с помощью 2%-ного раствора протаргола или сосудосуживающих капель. При гнойных выделениях можно закладывать противовоспалительные антибактериальные мази и проводить физиопроцедуры. Навязчивый кашель можно вылечивать, применяя отвары трав, специальные микстуры.
Бактериальные осложнения должны лечиться антибиотиками. Врач расписывает схему с обозначением препаратов и их доз. Грудничкам назначают лекарство в виде капель или суспензии. Взрослым детям выписывают таблетки.
Если есть болячки на коже, их нужно мазать антисептиками и противомикробными препаратами
Обработка слизистых проводится очень осторожно, особенно у маленьких детей. Чем раньше начнется антибактериальная терапия, тем больше шансов, что осложнение будет полностью вылечиваться.
Совместно с антибиотиками применяют иммуностимуляторы, витамины (особенно С и А), противовирусные препараты
Возможно назначение физиотерапевтических методов.
Причина и механизм развития болезни
Возбудитель кори – мелкий вирус, малоустойчивый во внешней среде. Он быстро погибает под воздействием солнечных лучей, дезинфицирующих веществ, при нагревании выше 50 градусов С. Дольше всего он сохраняется во влажной среде в прохладную погоду – во взвешенных капельках слюны при температуре +12-15 градусов вирус жизнеспособен в течение нескольких дней. Поэтому во времена широкого распространения кори в популяции всплеск заболеваемости приходился на осень и начало зимы, на сегодняшний день он сместился на конец зимы и начало весны.
Вирус кори живет и размножается в организме больного человека, причем период наибольшей заразительности приходится на последние дни инкубационного периода и первые дни ОРЗ-подобных проявлений болезни. С этим связана сложность с выявлением эпидемиологической цепочки: во время инкубации нет никаких признаков инфекции и понять, от кого произошло заражение практически невозможно. Передача кори происходит воздушно-капельным путем при разговоре, кашле, смехе, чихании. Вероятность заражения увеличивается при тесных контактах и нахождении в одном помещении в течение нескольких дней подряд. Такие условия создаются при посещении ребенком детского сада, проживании в домах-интернатах, детских домах. Поэтому нередки случаи, когда в подобных заведениях годами сохраняется очаг кори.
Входные ворота инфекции – это слизистая оболочка дыхательных путей, через которую вирус попадает в лимфатическую систему. Он способен внедряться в иммунные клетки – лейкоциты и путешествовать с ними по всему организму. В течение инкубационного периода происходит размножение и накопление вируса в них, из-за чего на поверхности клеток появляются чужеродные белки. На их присутствие срабатывают механизмы иммунной защиты, которые разрушают пораженные лейкоциты. Вирусные частицы, выходящие из них попадают в кровь в больших количествах, с чем связано развитие интоксикации – температуры, головной боли, слабости. Они разносятся по различным органам и системам, проникают в нейроны, клетки печени, селезенки, костного мозга.
С этого момента начинается катаральный период болезни – воспаляется слизистая оболочка дыхательных путей и пищеварительного тракта. Вирусные частицы преодолевают мозговой барьер и попадают в клетки мозга, где остаются пожизненно в неактивном состоянии. Выход возбудителя в кровь вызывает общую активизацию иммунной системы, что запускает различного рода аллергические реакции. В первую очередь – это местное увеличение сосудистой проницаемости с развитием небольших воспалительных участков в коже, которое проявляется, как сыпь. К 3-5 дню заболевания иммунная система полностью выводит вирус из организма и начинается процесс выздоровления.
Какие симптомы в начале болезни
Корь – продолжительное заболевание, которое протекает в несколько этапов, у детей в первую очередь появляются симптомы насморка, кашля, гипертермии. Выздоровление и лечение продолжительное, поэтому родителям необходимо в осенне-зимний период предпринять соответствующие методы профилактики.
Катаральный период кори у детей (3-5 дней) проявляется следующими признаками:
- Гипертермия. Повышение температуры свидетельствует о реакции организма на проникновение вируса. У детей может отмечаться гипертермия до 39 градусов.
- Психомоторное возбуждение. Маленькие дети начинают капризничать, без повода плакать, раздражаются на все происходящее вокруг. Это признак поражения вирусом ЦНС.
- Насморк. Вирус повреждает стенки капилляров, откуда протекает жидкость. Слизистая носа в этот период начинает продуцировать особые белки, которые защищают слизистую от поражения вирусом. Если инфекция добралась до слизистой носоглотки, ребенок ощущает зуд, першение в горле, чихание.
- Кашель. Это симптом воспаления глотки. Кашель громкий, лающий, сухой. У ребенка появляется осиплый голос. Инфекция может дальше распространиться на голосовые связки, тем самым вызвать отек и спазм гортани.
- Конъюнктивит. Вирус поражает слизистую глаз. Внутренняя оболочка глаз воспаляется, сквозь стенки пораженных сосудов вытекает жидкость. Это благоприятная среда для размножения различных вирусов и бактерий, которые провоцируют конъюнктивит.
- Опухлость лица. В первую очередь вирус проникает в лимфатические узлы, развивает в них воспаление. Шейные лимфаузлы в первую очередь воспаляются, в них отмечаются застойные явления, все это сопровождается опухлостью.
- Энантема. Уже на 2-3 сутки на слизистой неба появляются красные пятна диаметром 0,5 см. Спустя еще 2 суток горло становится красным, происходит сливание пятен.
- Пятна Вельского-Филатова-Коплика. На внутренней стороне щек появляются белесые пятна, которые плотно фиксированы и окружены белой окантовкой. На внешний вид они напоминают манную крупу.
- Боль в области живота. У ребенка пропадает аппетит, он жалуется на боль в животе. Стул учащается, становится жидким. Иногда все это сопровождается тошнотой, переходящей в рвоту. Этот процесс вызван поражением вируса кори слизистой кишечника.
Следующий этап кори у детей сопровождается симптомами сыпи на кожном покрове. На этой стадии выздоровления еще ждать рано и лечение дополняется устранением кожного зуда. Своевременная профилактика позволяет ослабить течение болезни (представленное фото кори поможет ее распознать) у мальчиков и у девочек.
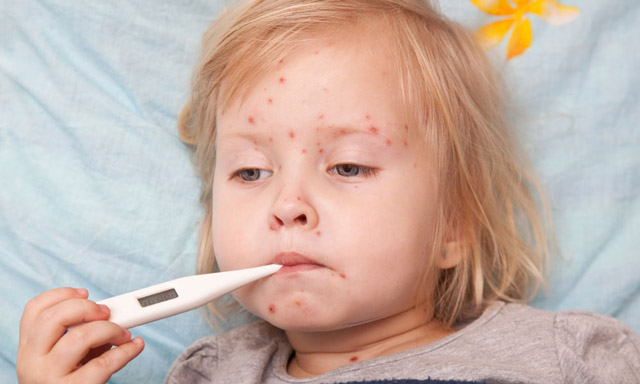
Экзантема появляется на 3-4 сутки начала патологии. Первые пятна появляются на лице, за ушами, постепенно распространяясь на шею и верхнюю часть туловища.
На следующий день после появления первых высыпаний пятна покрывают все тело, в том числе пальцы рук и ног. Пятнисто-папулезная экзантема. Пятна на внешний вид напоминают розовые узелки неправильной формы. Они слегка возвышаются над кожным покровом. Папулы с ровной поверхностью, вокруг которых располагаются пятна красного цвета. Они стремительно увеличиваются в размерах, сливаясь между собой в одно большое пятно.
Новые появления экзантемы сопровождаются насморком, кашлем, высокой температурой. На четвертый день появления кожной сыпи состояние ребенка улучшается, он считается уже не опасным для окружающих.
Следующий этап кори у детей – реконвалесценция (пигментация), его симптомы проявляются на кожном покрове пигментацией красных пятен в светло-коричневые, шелушением на месте поражения участка кожного покрова. Выздоровление уже близко и лечение дает больший результат (на фото можно увидеть, что корь имеет большие отличия от краснухи).
После появления чешуек в местах поражения на коже температура у ребенка стабилизируется, ослабевает кашель, проходит першение в горле. Организм поэтапно освобождается от вируса. Но родителям нужно помнить, что корь у детей очень сильно угнетает иммунную систему, симптомы еще остаются и лечение продолжается до полного выздоровления.
А дальше ребенку требуется профилактика респираторных инфекций, так как организм сильно подвержен повторному инфицированию.
На фото кожный покров ребенка, переболевшего корью.
Лечение кори
Как лечить корь? Лечение кори на данный момент направлено на подавление симптомов и укрепление иммунной системы. Специфического лекарства против вируса кори пока что нет (по состоянию на 05.2017 г). На этапе тестирования, против вируса кори показал свою эффективность рибавирин, однако его на данный момент в лечении против этого заболевания не используют. Также, некоторые специалисты для лечения кори применяют препараты на основе интерферона.
Лечение кори включает в себя следующие пункты:
- Постельный режим;
- Симптоматическое лечение;
- Дезинтоксикационная терапия, обильное питье;
- Укрепление иммунной системы;
Не осложненная форма кори лечится в домашних условиях, осложненная – в стационаре.
1. Постельный режим
Постельный режим при тяжелых инфекционных заболеваниях направлен на аккумулирование организмом сил, необходимых для борьбы с инфекцией. Кроме того, больного необходимо изолировать от других людей, которые не болели ранее корью, поэтому при первых признаках кори, ребенка нужно удержать от похода в детский сад или школу, взрослому нужно воздержаться от похода на работу.
В помещении, где находится больной нужно немного притушить свет.
2. Симптоматическое лечение (лекарства при кори)
Важно! Перед применением лекарственных препаратов, обязательно проконсультируйтесь с лечащим врачом. Помните, лекарственные препараты имеют ряд побочных эффектов, поэтом заниматься самолечением крайней не рекомендуется!
Лекарственные средства при кори
При боли и повышенной температуре назначаются жаропонижающие препараты — «Диклофенак», «Ибупрофен», «Парацетамол».
Детям, вместо лекарственных препаратов лучше применять холодные компрессы на лоб, шею, запястья и подмышки.
Не рекомендуется также давать детям «Аспирин», т.к. он может спровоцировать ряд осложнений, включая синдром Рея.
При сильном кашле назначают отхаркивающие препараты и муколитики — «Амброксол», «АЦЦ», «Бромгексин», «Лазолван», «Мукалтин», «Корень алтея».
Важно! Муколитические средства давать детям, возрастом до 2х лет запрещено!
При аллергических реакциях, высыпаниях на коже и зуде назначается прием антигистаминных препаратов — «Диазолин», «Кларитин», «Супрастин».
При сильном зуде кожи рекомендуется ежедневно омывать кожу водой с порошком «Деласкин».
Против тошноты и рвоты назначают — «Мотилиум», «Пипольфен», «Церукал».
Для полоскания ротоглотки применяют отвар из ромашки аптечной, или же раствор хлоргексидина.
При покраснении глаз, назначается их промывание крепким чаем.
При развитии конъюнктивита, в зависимости от его типа, глаза обрабатываются антибиотиками (при бактериальном конъюнктивите) – «Левомицитин» (0,25 %), «Альбуцид» (20 %), «Ципрофлоксацин», противовирусными средствами (при вирусном конъюнктивите) — «Интерферон», «Керецид», «Лаферон».
Для профилактики осложнений, глаза закапывают противовоспалительными каплями – «Сульфацил».
Антибиотики. При сопутствующем инфицировании организма бактериальной инфекцией, назначается курс антибактериальных препаратов (антибиотиков). Антибиотики назначаются на основе диагностики и зависят от конкретного вида бактерий.
3. Дезинтоксикационная терапия
Вирусная и бактериальная инфекция, а также продукты их жизнедеятельности, накапливаясь в организме вызывает симптомы интоксикации (отравления) организма, которая проявляется в виде тошноты, приступов рвоты, отсутствия аппетита, повышенной температуры тела и других проявлений.
Для выведения токсинов из организма применяется дезинтоксикационная терапия, которая включает в себя:
- обильное питье — до 2-3 л жидкости в сутки, желательно добавляя в питье витамин С;
- прием детоксикационных препаратов: «Атоксил», «Альбумин».
4. Укрепление иммунной системы
Для укрепления иммунитета назначается дополнительные дозы витаминов, особенно при кори показана большая доза витамина А (ретинол), которая минимизирует риск смертности, а также повышенную дозу витамина С (аскорбиновая кислота).
Для укрепления иммунной системы и стимулирования ее деятельности назначают иммуностимуляторы — «Иммунал», «Имудон», «Лизобакт».