Заболевание миокардит и его главные симптомы
Содержание:
Прогноз
В большинстве случаев миокардит протекает бессимптомно и заканчивается полным выздоровлением. Если имеются клинические проявления, прогноз хуже: выздоровление наступает только в половине случаев, у остальных развивается дилатационная кардиомиопатия.
Нарушения ритма сердца могут привести к внезапной смерти.
Известны крайне тяжёлые варианты течения миокардита с быстрым прогрессированием рефрактерной сердечной недостаточности и летальным исходом.
Наиболее неблагоприятен прогноз гигантоклеточного миокардита типа Абрамова — Фидлера.
Гигантоклеточная и лимфоцитарная форма миокардита требуют пересадки сердца. Без пересадки только 11 % больных гигантоклеточным миокардитом живут более 4 лет.
Профилактика вирусного миокардита
В некоторых случаях поражение сердечной мышцы проходит без клинических симптомов, однако в большей степени наблюдаются типичные кардиальные проявления.
Профилактика вирусного миокардита заключается в своевременной иммунизации населения от таких вирусов, как полиомиелит, грипп и других возбудителей.
Однако вакцинация не обеспечивает 100% защиту от инфицирования. Во время эпидемии необходимо пользоваться индивидуальными средствами защиты и избегать контакта с инфицированными людьми, у которых наблюдаются клинические симптомы заболевания.
Неспецифическая профилактика вирусного миокардита заключается в повышении иммунной защиты организма путем прогулок на свежем воздухе, закаливания, занятиями спорта, приемом витаминов, здоровыми сбалансированным питанием, а также достаточным сном.
Кроме того не следует подвергаться стрессовым ситуациям и контролировать активность хронической патологии. Повышая иммунитет, организм становится более устойчивым к вирусным возбудителям, что уменьшает риск развития вирусного миокардита.
Медикаментозное лечение миокардита
Если у человека миокардит, лечение назначается консервативное.
 Антибиотики назначаются в том случае, когда заболевание имеет инфекционную, инфекционно-аллергическую или инфекционно-токсическую природу. При этом источником воспаления являются определенные разновидности бактерий. Сначала проводится бактериологический анализ. Потом в зависимости от восприимчивости бактерий выбираются подходящие препараты. К примеру, используются следующие:
Антибиотики назначаются в том случае, когда заболевание имеет инфекционную, инфекционно-аллергическую или инфекционно-токсическую природу. При этом источником воспаления являются определенные разновидности бактерий. Сначала проводится бактериологический анализ. Потом в зависимости от восприимчивости бактерий выбираются подходящие препараты. К примеру, используются следующие:
- Эритромицин (Эритран, Эритропед, Эрмицед, Эомицин, Грюнамицин, Илозон, Синэрит). Это антибиотик, который противодействует различным типам бактерий. Но если неправильно его применять, то у возбудителей заболевания быстро вырабатывается устойчивость к препарату. Обычно используются таблетки, суспензии и сиропы для внутреннего применения. Препарат нужно принимать за час до трапезы.
- Доксициклин. Аналогами являются Доксилин, Моноклинн, Эидоксин, Юнидокс, Тетрадокс, Медомицин, Вибрамицин, Бассадо и т.д. Этот препарат относится к группе тетрациклиновых. Он отлично справляется с различными видами патогенных бактерий. По сравнению с тетрациклином, такой препарат более безопасен и эффективен – он проникает в ткани намного быстрее. Можно приобрести в форме порошка и раствора для инъекций, таблеток и капсул.
- Моноциклин. Этот препарат тоже относится к группе тетрациклиновых. Он не дает патогенным бактериям размножаться, воздействует на различные разновидности микробов. Можно употреблять в форме капсул, таблеток и суспензий.
- Оксациллин. Аналогами являются Простафлин или Бристопен. Это средство относится к группе пенициллинов синтетического типа. Воздействует на множество бактерий, особенно это касается стафилококковой инфекции. Можно использовать не только капсулы и таблетки, но и порошок для инъекций.
Если у пациента изменения миокарда вызваны заболеваниями вирусного происхождения, то назначаются противовирусные средства. Они отличаются малой эффективностью при миокардите, но смогут устранить первичный недуг, который и является основным. Обычно назначаются такие средства:
 Ребавирин
Ребавирин
- Интерферон (Гриппферон или Виферон). Основной компонент этого препарата – интерферон. Он производится в организме человека в качестве защиты против различных вирусов. Для лечения пациента используется интерферон человеческого лейкоцитарного типа. Он применяется еще и для профилактики. Чем раньше начать его применять, тем эффективнее будет терапия. Можно применять ректальные свечи или порошок.
- Рибавирин (Виразол, Ребетол, Рибамидил). Он затормаживает синтез молекул ДНК для вирусов, так что они перестают размножаться. На человеческие клеточные структуры препарат не оказывает никакое действие, а борется только с вирусами. Обычно используется против вирусов, которые провоцируют развитие герпеса, гриппа, гепатита. Можно приобрести лекарство в форме таблеток.
Чаще всего пациенты принимают такие препараты:
- Преднизолон (Преднигексал, Преднизол, Декортрин, Шеризолон, Медопред). Преднизолон – это гормональное вещество, которое вырабатывается корой надпочечников. Оно способно подавить реакцию иммунной системы. Обычно такой препарат назначается при миокардите в тяжелой форме, а также при обострении этого заболевания, если оно протекает в хронической форме. Кроме того, лекарство назначается при ярко выраженных аутоиммунных реакциях.
- Индометацин (Метацин, Индомин, Индовис, Индопан, Тридоцин, Эльметцин, Метиндол, Индотрад, Интебан и т.д.). Это средство относится к группе нестероидных препаратов с противовоспалительными свойствами. Можно приобрести в форме таблеток, капсул, растворов для инъекций. Лекарство разрешено только взрослым пациентам. Курс лечения длится неделю. Оно назначается при различных воспалительных и аутоиммунных болезнях, в том числе и при ревматизме.
- Ибупрофен (Ибусан, Реумафен, Солпафлекс, Профен, Ипрен, Мотрин и т.д.). Его можно приобрести в форме суспензий, сиропов, капсул и таблеток. Относится к группе нестероидных средств с противовоспалительным эффектом. Считается очень эффективным. Подавляет синтез химических веществ, которые потом провоцируют воспаление. Кроме того, обладает еще жаропонижающими свойствами, снимает боль.
- Вольтарен (Ортофен, Диклофенак, Клофенак, Диклонат, Этифенак, Диклобене и т.д.). Он тоже относится к группе нестероидных средств с противовоспалительным действием. Можно принимать в форме таблеток, ректальных свечей, раствора для инъекций. Курс лечения длится до 5 суток.
Ревматические (ревматоидные) и неревматические миокардиты
называется еще ревмокардитК формам ревмокардита относятся:
- узелковый или гранулематозный миокардит;
- диффузный миокардит;
- очаговый миокардит.
гранулемгипотонияснижение артериального давлениябрадикардия
Симптомы ревматического миокардита
поражен только один участоквоспаление затронуло несколько сегментов миокардаПроявления диффузного ревматического миокардиталомотулейкоцитовмаркера воспалительного процесса
отекать ногиголовокруженияПризнаки очагового ревматического миокардитаэкстрасистолия
Неревматический миокардит
Клинические проявления неревматического миокардитаНеревматический миокардит обладает следующими клиническими проявлениями:
- Нарушение общего состояния. Немотивированная слабость, снижение трудоспособности, сонливость – эти симптомы относятся к числу первых и наблюдаются у большинства пациентов с неревматическим миокардитом. Также может присутствовать раздражительность, частые смены настроения.
- Изменение физиологических показателей. Незначительное повышение температуры тела характерно для миокардитов инфекционного типа. Также эта форма заболевания может проявляться непостоянными изменениями показателей артериального давления в меньшую сторону.
- Дискомфорт в области сердца. Боли в груди испытывает больше половины пациентов с неревматическим воспалением миокарда. Болевой синдром носит разный характер (резкий, тупой, сдавливающий) и возникает без влияния внешних факторов (усталости, физических нагрузок).
- Нарушение сердечной деятельности. Отклонения в сердечной деятельности могут быть как в сторону увеличения частоты сокращений (тахикардия), так и в сторону уменьшения (брадикардия). Также при неревматическом миокардите может присутствовать экстрасистолия, которая проявляется появлением внеочередных сердечных импульсов.
- Изменение оттенка кожи. У некоторых больных отмечается побледнение кожи вследствие ухудшения кровообращения. Также может присутствовать посинение дермы (кожи) в зоне носа и губ, на кончиках пальцев.
Диагностика неревматического миокардитаВ диагностике неревматического миокардита используются следующие методы:
- Электрокардиограмма (ЭКГ). Во время процедуры на грудную клетку пациента крепятся электроды, передающие сердечные импульсы на специальное оборудование, которое обрабатывает данные и формирует из них графическое изображение. С помощью ЭКГ можно выявить признаки тахикардии, экстрасистолии и других нарушений сердечного ритма.
- Эхокардиография (ультразвуковое исследование сердца). Эта процедура может проводиться поверхностным (через грудную клетку) или внутренним (датчик вводится через пищевод) методом. Исследование показывает изменение нормальной структуры миокарда, размеры сердечных клапанов и их функциональность, толщину сердечной стенки и другие данные.
- Анализ крови (общий, биохимический, иммунологический). Лабораторные анализы крови определяют объем лейкоцитов (разновидности кровяных клеток), присутствие антител и другие показатели, которые могут указывать на воспаление.
- Посев крови. Проводится, для того чтобы определить характер патогенных микроорганизмов, спровоцировавших бактериальный миокардит. Также посев крови выявляет чувствительность микробов к антибиотикам.
- Сцинтиграфия. При этом исследовании в организм пациента вводится радиоактивная жидкость, затем делается снимок, позволяющий определить движение этого вещества в миокарде. Данные сцинтиграфии показывают наличие и локализацию патологических процессов в сердечной мышце.
- Биопсия миокарда. Сложная процедура, которая заключается в изъятии тканей миокарда для их последующего изучения. Доступ к сердечной мышце осуществляется через вену (бедренную, подключичную).
Виды неревматического миокардита
кардиологаК неревматическим миокардитам относятся:
- вирусный миокардит;
- алкогольный миокардит;
- септический миокардит;
- токсический миокардит;
- идиопатический миокардит;
- аутоиммунный миокардит.
Миокардит Абрамова-Фидлера (идиопатический миокардит)
дилатациядословно — увеличенное сердцеСимптомами миокардита Абрамова-Фидлера являются:
- внутрижелудочковые и атриовентрикулярные блокады;
- экстрасистолы (внеочередные сердечные сокращения);
- тромбоэмболии;
- кардиогенный шок.
Аутоиммунный миокардит
Аутоиммунные заболевания, сочетающиеся с аутоиммунным миокардитом:
- системная красная волчанка;
- дерматомиозит;
- ревматоидный артрит.
тахикардияомертвения ткани
Лечение Миокардита у детей:
Острый миокардит у ребенка лечат в стационаре. Лечат основное заболевание которое стало причиной миокардита. Этиотропное лечение применяют, только если точно известен возбудитель болезни. Специфическая терапия не разработана. В острой фазе ребенок обязательно должен придерживаться постельного режима на 10-14 суток, чтобы сократить потребности организма в обороте крови.
Исследования показали, что внутривенный гаммаглобулин эффективен для лечения острого миокардита с улучшением левожелудочковой функции и показателя выживаемости.
Применяют для лечения миокардита у детей в основном симптоматическую терапию, чтобы вылечить сердечную недостаточность. Если есть выраженная сердечная недостаточность, применяют такие препараты: добутамин, допамин. При избыточном содержании экстрацеллюлярной жидкости для снижения преднагрузки назначают диуретики.
В некоторых случаях врачи могут назначить имплантацию искусственного водителя ритма или трансвенозную кардиостимуляцию. При тяжелой форме миокардита у детей применяют глюкокортикостероиды. Чаще всего это такой препарат как преднизолон. Показаниями могут быть выраженная сердечная недостаточность, выпот в перикард, аутоиммунная природа заболевания и пр.
Прогноз миокардита у детей
Прогноз зависит от возраста больного ребенка, природы заболевания, состояния иммунитета. Вероятно наступление внезапной смерти, сердечная недостаточность, нарушения ритма и проводимости, дилатационная кардиомиопатия, кардиосклероз, тромбоэмболии или выздоровление.
Большинство пациентов с легким течением заболевания выздоравливают без резидуальной дисфункции сердца. У некоторых детей последствие рассматриваемой болезни может быть дилатационная кардиомиопатия и хронический миокардит.
Диспансеризация детей
После миокардита ребенок должен наблюдаться у педиатра или детского кардиоревматолога. На протяжении 4 месяцев после выписки из больницы ребенка осмтривают 1 раз в месяц, дальше на протяжении 12 месяцев осмотр проводится у раз в квартал, далее – 1 раз в пол года. Если есть показания, то осмотр может проводиться чаще. При каждом посещении врача проводят ЭКГ. Раз в год проводят ЭхоКГ (или чаще).
Миокардит у детей
У детей болезнь чаще всего возникает из-за перенесенных инфекционных болезней или на фоне остро выраженных аллергических реакций. Миокардит у детей может быть врожденным, при этом врач прослушивает тахикардию, а тоны сердца будут приглушенными.
Миокардит часто выявляют в возрасте 4-5 лет, а также у подростков. Примечательно что девочки болеют реже, чем мальчики. Точную распространенность определить сложно, потому что для течения в педиатрии характерно скрытое течение.
Механизм развития у детей
В острой фазе болезни болезнетворные агенты внедряются вглубь клеток. Эта фаза начинается на третий день болезни и занимает несколько часов. После этого запускается иммунологическая реакция и происходит поражения соединительно-тканных структур сердца, нарушаются его функции. Выделяется окись азота и запускается процесс в кардиомиоцитах. Подострая стадия длится около 2 недель, затем ее сменяет хроническая форма.
Продолжительность хронического течения составляет около 3 месяцев. Ее логическим завершением является очаговый или диффузный фиброз. У детей различают врожденный и приобретенный миокардит. Основу для развития первой формы создают болезни матери, внутриутробные инфекции. Причина приобретенной болезни состоит во влиянии внешних факторов.
Врожденные миокардиты у детей
 Болезнь развивается на этапе внутриутробного развития. Причины могут состоять в перенесении матерью таких болезней:
Болезнь развивается на этапе внутриутробного развития. Причины могут состоять в перенесении матерью таких болезней:
- краснуха;
- корь;
- токсоплазмоз;
- хламидиоз.
Симптомы у младенца выявляют сразу после рождения или в течение первых 2-3 месяцев жизни. Если болезнь выявляют в течение полугода с момента рождения, диагностирую врожденную форму болезни.
Внимание!
Выявить миокардит у плода во время беременности женщины – невозможно, его симптомы проявляются сразу после рождения или в течение первых 6 месяцев жизни ребенка.
Приобретенные миокардиты у детей
Приобретенная форма болезни устанавливается, если симптомы болезни выявляют у ребенка в возрасте от 7 месяцев. В этом случае процесс течения беременности женщины не влияет на развитие миокардита у ребенка. Наиболее уязвимы дети в возрасте от 3 до 5 лет. В качестве причины врачи выделяют особенности иммунных качеств, предрасположенность к простудным и вирусным болезням и особенности строения сердечной мышцы.
Миокардит после ангины
Основной причиной развития болезни является высокая поражающая способность стрептококков, являющихся основными провокаторами ларингита у детей. Симптоматика болезни разнообразна, для начала болезни характерна общая интоксикация и существенное повышение отметок температуры тела.
Изолированный миокардит после ангины у ребенка – редкий случай в кардиологической и педиатрической практике. Чаще всего болезнь прогрессирует совместно с ревматической лихорадкой. Заболевание сопровождается поражение сердечнососудистой системы и ЦНС.
Характерные симптомы:
- общее недомогание;
- афония;
- резкое повышение температуры до 38 градусов и более;
- слабость;
- одышка;
- учащенное сердцебиение.
Болезнь сопровождается вовлечение в процесс эндокарда. Возможно, присоединение болей в суставах, сопровождающихся симптоматикой хореи. При своевременном лечении состояние обратимо и полное выздоровление возможно. При неправильном лечении у ребенка прогрессирует острая сердечная недостаточность, спровоцированная поражение аортального или митрального клапана.
Дифтерийный миокардит
 В этом случае миокардит выступает осложнение инфекционного заболевания – дифтерии. Поражению подвергаются дыхательные пути, и болезнь прогрессирует ярко и крайне тяжело. Причина осложненного прогресса заключается в особом действии тяжелых токсинов, вырабатываемых дифтерийной палочкой.
В этом случае миокардит выступает осложнение инфекционного заболевания – дифтерии. Поражению подвергаются дыхательные пути, и болезнь прогрессирует ярко и крайне тяжело. Причина осложненного прогресса заключается в особом действии тяжелых токсинов, вырабатываемых дифтерийной палочкой.
Внимание!
Миокардит сопровождает дифтерию в 30-40% случае от общей массы.
Прогноз на выздоровление неблагоприятен. Дифтерия плохо поддается лечению.
Симптомы острого миокардита после ОРВИ
Миокардит у детей и взрослых может прогрессировать после ОРВИ, в этом случае клиническая картина болезни будет такая:
- учащенные сердечные сокращения;
- одышка;
- пониженное АД;
- экстрасистолия;
- сбой сердечного ритма;
- слабость;
- высокая температура тела;
- гипергидроз;
- повышенная раздражимость;
- боль в животе;
- диарея;
- кожная сыпь с зудом.
В этом случае болезнь представляет наибольшую опасность для детей в возрасте до 3 лет. Миокардит часто имеет молниеносное течение и летальный исход наступает в 30% случаев, в 60% происходит переход в хроническую форму. При ранней диагностике не представляет опасности для взрослых пациентов.
Основные симптомы миокардита
Если у человека есть предрасположенность к заболеваниям миокарда, что это такое, обязательно нужно знать. Выделяют такие формы недуга:
- Острая. Начинается очень быстро. Все симптомы ярко выражены. Обычно сильно повышается температура тела.
- Подострая. Болезнь развивается постепенно. Течение ее более длительное. Изменения в анализах будут менее выражены, чем при острой форме недуга.
- Хроническая. Течение болезни длительное. Ремиссия будет чередоваться с периодами обострения.
Обычно появляются такие симптомы:
Болезненные ощущения. Они беспокоят пациента в течение длительного промежутка времени. Имеют разный характер: как жгучие, так и ноющие, колющие, тупые. Причем возникновение такого симптома совсем не связано с интенсивностью физических нагрузок. Часто боли появляются, даже когда пациент находится в состоянии покоя.
Ощущения сбоев в работе сердечной мышцы. Сердцебиение может учащаться, усиливаться. Иногда появляется чувство, что сердце внутри переворачивается. Этот признак может появляться в разном состоянии пациента. Такие симптомы не указывают напрямую на миокардит, но необходимо проверить здоровье сердца.
Симптомы недостаточности функционирования сердца. К примеру, у пациента появляется тяжесть под ребрами. Иногда отекают ноги, особенно в вечернее время. Появляется кашель. Мучает одышка. Сначала при тяжелой физической работе, а потом и в состоянии покоя – это зависит от степени поражения тканей органа. Количество мочи постепенно уменьшается. На пальцах рук, ног, носе или ушных мочках появляется синеватый оттенок.
Симптомы основного недуга. Миокардит, как правило, вызывается другим заболеванием. К примеру, у пациента могут появляться симптомы аутоиммунного недуга, например, системной красной волчанки. Еще имеются признаки инфекционного заражения, если человек недавно перенес такой недуг
Нужно обращать внимание на признаки со стороны сердца, которые возникают у пациентов с тяжелой формой ожогов. Иногда появляются неприятные симптомы, если человек ранее перенес трансплантацию органа.
Слабость, повышение температуры тела, усталость
Такие признаки появляются у многих людей, но они вызваны не самим миокардитом, а первичными недугами.
Причины миокардита
Миокардит может развиваться вследствие разных острых вирусных бактерий и инфекций. Этому могут способствовать корь, грипп и краснуха, дифтерия, ветряная оспа, пневмония, скарлатина, сепсис и т.д. Самая распространённая причина данной патологии – вирусы. Доказано, что при вирусных эпидемиях резко увеличивается частота заболеваний миокардитом. Миокардит может развивать из-за двух и более разных инфекций. Зачастую одна из них поражает сердечную мышцу, а вторая – является причиной поражения.
Кроме инфекций, заболевание может возникать из-за нарушений иммунной системы (также и при употреблении определенных медикаментов и введении сывороток) и отравлений. До настоящего времени не установлена этиология некоторых видов данного заболевания.
Людям, страдающим этой болезнью, не рекомендуются физические нагрузки, потому что они способствуют развитию заболевания.
Симптомы миокардита
Симптомы инфекционно-токсического и вирусного миокарда проявляются при выраженной интоксикации; при отравлениях (медикаментозный и сывороточный миокардит) поражения могут проявиться через 12-48 часов после употребления лекарств или введения сыворотки; при инфекционно-аллергическом миокардите симптомы воспаления можно обнаружить спустя две недели после обострения хронической болезни.
В некоторых случаях заболевание не имеет выраженных клинических симптомов, и выявить его можно лишь после прохождения ЭКГ-обследования.
Общие признаки (независимо от вида миокардита) – это боли в области сердца, общая слабость, тахикардия, быстрая утомляемость, одышка, аритмия. При болезни прогрессирует сердечная недостаточность, которая характеризуется нарастанием одышки, набуханием шейных вен, возникновением отека легких, периферических отеков, увеличением печени, развитием гидроторакса и асцита.
Миокардит имеет подострое, острое, рецидивирующее или хроническое прогрессирующее течение. Токсический, радиационный, инфекционный и сывороточный миокардит характеризуется подострым и острым течением; инфекционно-аллергический и токсико-аллергический протекают хронически.
Довольно часто корь, ветрянка, грипп, краснуха и иные инфекции не имеют выраженных клинических признаков миокардита, однако часто его удается обнаружить по нарушениям сердечного ритма, которые сохраняются и после выздоровления.
Виды миокардита
Миокардиты отличаются последствиями, клинической симптоматикой и этиологией.
Достаточно редки бактериальные миокардиты, вызывающиеся в основном палочками энтерококка или золотистого стафилококка. Данной формой болезни поражаются межжелудочковые перегородки и клапанные кольца. Заболевание возникает также при дифтерии, являясь ее серьёзным осложнением и частой причиной смерти. При дифтерии происходит выработка специфического токсина, который предотвращает синтез протеинов. Он расширяет, старит сердце, ухудшая его сокращаемость. Больным назначают антибиотики и антитоксины.
Развитие болезни Шагаса происходит из-за простых организмов – трипаносом. При этом развивается экстенсивный миокардит, который может проявиться через несколько лет после инфицирования. В основном болезнь протекает в хронической форме, ее обострение возможно очень редко. Симптомами заболевания являются прогрессирующая сердечная недостаточность и аритмия. Они могут привести к летальному исходу при отсутствии терапии.
Вызываемый токсоплазмами миокардит – это редкая форма поражения сердечной мышцы, развивающаяся зачастую у молодых людей со слабой иммунной защитой. Болезнь проявляется сердечной недостаточностью, нарушениями проводимости, аритмией.
Происхождение гигантоклеточного миокардита до сегодняшнего дня не выяснено. При такой форме в миокарде выявляются гигантские многоядерные клетки, чем вызывается фатальная быстро прогрессирующая сердечная недостаточность. Этот миокардит встречается очень редко, у взрослых людей и зачастую протекает вместе с такими болезнями, как системная красная волчанка, тиретоксикоз, тимона.
Заболевание Лима – это болезнь, которая вызывается возрастным клещевым тифом. Оно характеризуется нарушениями сердечной проходимости. Часто данная форма сопутствуется нарушениями функций левого желудочка, перикардитами.
Возникновение радиационных миокардитов происходит из-за ионизирующей радиации. Они приводят к разным хроническим и острым нарушениям работы сердца. Вместе с данной формой заболевания зачастую возникает фиброз миокарда.
Лечение миокардита
Лечение миокардита включает этиотропную терапию и лечение осложнений. Основными рекомендациями больным миокардитом будет госпитализация, обеспечивающая покой и постельный режим (от 1 недели до 1,5 месяца – соответственно степени тяжести), назначение ингаляций кислорода, а также прием нестероидных противовоспалительных препаратов (НПВП).
Диета в период лечения миокардита предполагает ограниченное потребление соли и жидкости, когда у больного наблюдаются признаки недостаточности кровообращения. А этиотропная терапия – центральное звено в лечении миокардита – ориентирована на устранение факторов, ставших причиной болезни.
Лечение вирусного миокардита напрямую зависит от его фазы: I фаза – период размножения возбудителей; II – этап аутоиммунного повреждения; III – дилатационная кардиомиопатия, или ДКМП, то есть, растяжение сердечных полостей, сопровождаемое развитием систолической дисфункции.
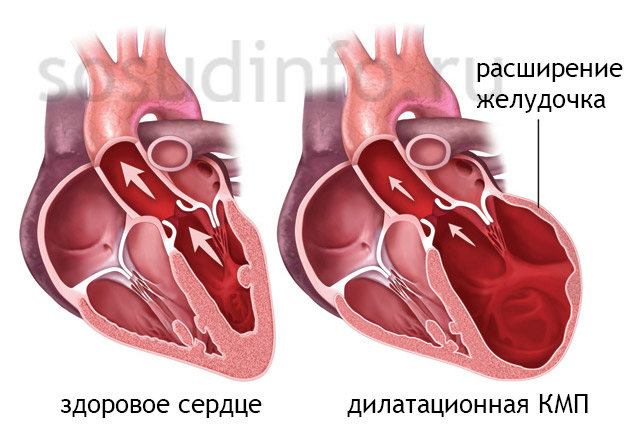
следствие неблагоприятного течения миокардита – дилатационная кардиомиопатия
Назначение препаратов для лечения миокардита вирусной разновидности зависит от конкретного возбудителя. Больным показана поддерживающая терапия, иммунизация, сокращение или полное исключение физнагрузок – вплоть до пропадания симптомов заболевания, стабилизации функциональных показателей и восстановления естественных, нормальных размеров сердца, так как физнагрузка способствует возобновлению (репликации) вируса и тем самым осложняет течение миокардита.
- Бактериальный миокардит требует назначения антибиотиков (ванкомицин, доксициклин и т. п.). Стабилизировать работу сердца должен прием сердечных гликозидов (коргликон, строфантин), а от аритмии назначаются различные противоаритмические средства. Избежать тромбоэмболических осложнений призваны антикоагулянты (аспирин, варфарин, курантил) и антиагреганты, а улучшить обмена веществ в пораженном миокарде – средства метаболической терапии (аспаркам, калия оротат, предуктал, рибоксин, милдронат, панангин), АТФ, витамины.
- Если терапия вирусного миокардита путем лечения сердечной недостаточности (прием диуретиков, ингибиторов АПФ, сердечных гликозидов, β-адреноблокаторов) не дает ожидаемых результатов из-за высокой активности патологического процесса, пациенту следует назначить иммуносупрессивную терапию (на II фазе заболевания), прием глюкокортикостероидов (преднизолон) и иммунодепрессантов (азатиоприн, циклоспорин А и др.).
- Ревматический миокардит требует назначения НПВП – нестероидных противовоспалительных препаратов (ибупрофен, диклофенак и др.), а также глюкокортикостероидов.
- Лечение аллергического миокардита начинается с подробного анамнеза и немедленной ликвидации аллергена. Антибиотики в данном случае не могут играть значительной роли и способны даже представлять опасность для пациента, которому показан скорее прием антигистаминных средств, к примеру, H1-блокаторов.
- Токсический миокардит лечится путем устранения агента, приведшего к развитию заболевания, и приема средств, купирующих основные симптомы заболевания. Симптоматическая терапия назначается также при ожоговых миокардитах, специфического лечения для которых пока не существует.
Кардинальной мерой в лечении тяжелых форм миокардита является трансплантация, т. е. пересадка сердца: она производится при условии, что принятые терапевтические меры не позволили улучшить функциональные и клинические показатели.
Симптомы миокардит

Симптомы, вызванные миокардитом, могут сильно варьировать по степени тяжести. У некоторых людей с этим заболеванием симптомы едва заметны, в то время как другие страдают сильнее. Степень симптомов имеет тенденцию коррелировать с тяжестью воспаления, присутствующего в сердечной мышце. Легкие симптомы связаны с более легкими случаями миокардита, в то время как тяжелые симптомы обычно отражают значительный воспалительный процесс.
У многих людей миокардит — это относительно легкое и самоограниченное заболевание с очень небольшим количеством симптомов. Иногда человек с заболеванием испытывает гриппоподобные симптомы, которое проходит через неделю или две.
Если воспаление миокарда происходит на фоне вирусного или бактериального заболевания, то больной, помимо жалоб на характерные для простуды признаки, предъявляет жалобы на боли в груди, одышку. Боли бывают колющими, давящими, распространяться на всю грудную клетку, появляются внезапно. Вместе с этим, пациент испытывает повышенную утомляемость, повышенное потоотделение.
Иногда миокардит поражает сердце и вызывает быструю, тяжелую и необратимую сердечную недостаточность.
Следствием сердечной недостаточности, которая нередко появляется при миокардите, может быть дилатационная кардиомиопатия. Возникают экстрасистолы (перебои сердечного ритма), больной ощущает сильные толчки сердца. При физических нагрузках возникает одышка, отеки ног, синеют кончики пальцев, носа и мочки ушей.
Аритмии сердца могут возникать при остром миокардите. Эти аритмии могут быть практически любого типа, включая брадикардию (медленные сердечные ритмы) и тахикардию (быстрые сердечные ритмы), такие как мерцательная аритмия и желудочковая тахикардия. Эти аритмии обычно исчезают, когда исчезает острый миокардит.
Миокардит у детей
Когда миокардит развивается у детей, у них могут быть следующие признаки и симптомы:
- лихорадка;
- обморок;
- затрудненное дыхание;
- быстрое дыхание;
- быстрые или ненормальные сердечные ритмы (аритмии).