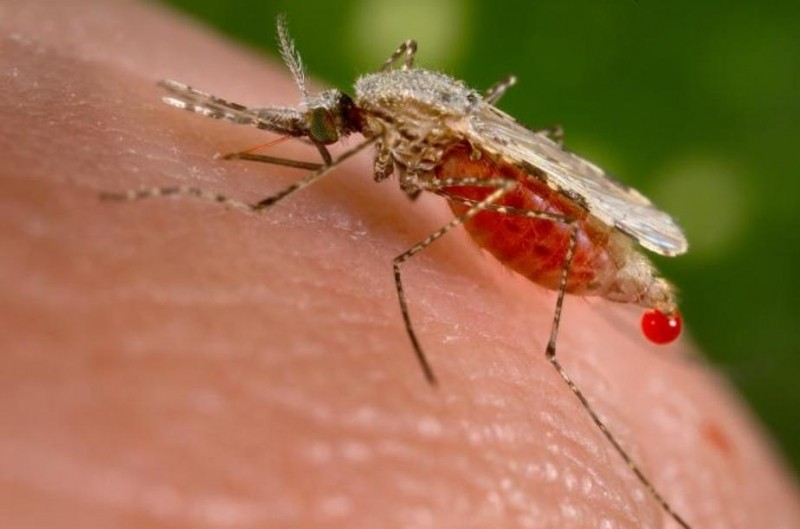
Лихорадочное лекарство. зачем китайский медик заразил малярией раковых больных
Содержание:
Виды малярии
Классификация малярии производится следующим образом:
В зависимости от возбудителя:
Овале-малярия – характеризуется приступообразным циклическим течением с нарастанием и спаданием клинических проявлений болезни, период полного цикла которой составляет 2 дня. Возбудителем является плазмодий — Plasmodium ovale.
Трехдневная малярия – характеризуется приступообразным циклическим течением с нарастанием и спаданием клинических проявлений болезни, период полного цикла которой составляет 3 дня. Возбудителем является плазмодий — Plasmodium vivax.
Четырехдневная малярия – характеризуется приступообразным циклическим течением с нарастанием и спаданием клинических проявлений болезни, период полного цикла которой составляет 4 дня. Возбудителем является плазмодий — Plasmodium malariae.
Тропическая малярия – наиболее тяжелая форма малярии, возбудителем которой является Plasmodium falciparum. Подобное течение малярии может спровоцировать и другой патогенный для человека плазмодий — Plasmodium knowlesi. Характеризуется отсутствием тканевой шизогонии, т.е. накопления и размножения плазмодия в печени – развития происходит в крови (эритроцитарная шизогония).
По способу заражения:
Спорозоитная малярия – заражение происходит при укусе самкой малярийного комара и непосредственном попадании малярийных спорозоитов в кровеносное или лимфатическое русло. Характеризуется сначала тканевой фазой шизогонии (оседание, развитие и размножение плазмодия в клетках печени – гепатоцитах), после эритроцитарной шизогонией. Характеризуется поздними развитием клинических проявлений – когда паразиты уже сформированными распространяются по кровеносному руслу.
Шизонтная малярия – заражение организма происходит при инфицировании крови уже готовыми (сформированными) шизонтами. Характеризуется ранним клиническим проявлением малярии.
Что такое малярийный плазмодий
Этот простейший микроорганизм становится причиной развития опасного для жизни человека заболевания. Малярийный плазмодий – это возбудитель малярии (malaria, протозойное заболевание, класс споровики), по данным ВОЗ во всем мире каждый год гибнет до 2 миллионов людей от данной болезни. Существуют разные виды паразитов, которые провоцируют разные формы патологии. Принята следующая классификация представителей этого класса:
- malariae – заболевание имеет продолжительность 4 дня;
- plasmodium vivax (плазмодиум вивакс) – трехдневный тип малярии;
- falciparum (фальципарум) – тропический вид плазмодия малярийного;
- plasmodium ovale – еще одна форма трехдневного заболевания;
- plasmodium knowlesi – цикл репликации споровика 24 часа, поэтому любая инфекция (даже слабая) быстро перерастает в тяжелое заболевание.
Строение малярийного плазмодия
Формируется зрелый паразит за несколько этапов, меняя промежуточного хозяина на основного. Единственный способ заразиться заболеванием – укус комара, которые является носителем. Существует 2 тысячи разновидностей этого насекомого, но переносчиком может быть только один вид – Anopheles superpictus. Стоит помнить, что только самка комаров кусает человека и пьет кровь, это необходимо для размножения. Строение малярийного плазмодия имеет сложную структуру, которая представлена на фото ниже.
Жизненный цикл малярийного плазмодия
Перед тем, как сформироваться в полноценный, опасный для человека микроорганизм, плазмодий проходит несколько стадий формирования. Заражение происходит при укусе комара, которые впрыскивает вместе со слюной спорозоиты плазмодия. Далее происходит процесс созревания внутри организма человека и может произойти либо бесполое деление во внутренних органах, либо клетки вновь попадут к комару и там произойдет половое деление. Жизненный цикл малярийного плазмодия подразумевает смену хозяев на разных стадиях.

Основной хозяин малярийного плазмодия
Механизм того, как передается малярия, заключается в нескольких этапах созревания споровика. Для формирования спорогония нужно попасть в организм основного хозяина малярийного плазмодия – комара анофелеса. На данном этапе гаметоциты уже находятся на стадии, когда они готовы к разделению на макрогаметоциты и микрогаметоциты. При укусе комара, носителя малярии, происходит переселение гаметоцитов к основному хозяину.
Внутри тела насекомого одна половина клеток становится мужскими, вторая – женскими. Каждая из них имеет один хромосомный набор, при процессе слияния гамет разного пола формируются диплоидные клетки с полноценным набором хромосом. Так появляются, имеющие удлиненную форму, зиготы плазмодия малярийного. Они обладают высокой подвижность, сразу же проникают в стенки желудка комара, образуют спороцисты – это клетки-инкубаторы, которые покрыты оболочкой.
Это последний цикл развития бактерии, внутри спороцистов продолжается клеточный митоз плазмодия малярийного, каждый такой инкубатор производит сотни спорозоитов. Затем оболочка инкубационного резервуара лопается, паразиты оказываются внутри тела насекомого и мигрируют к слюнным железам. Далее во время укуса зародыши плазмодия малярийного снова попадают в тело человека и заражают его.
Промежуточный хозяин малярийного плазмодия
Жизненный цикл имеет две почти равные части, происходящие в теле человека или комара. Зародыши паразита передаются от комара в тело человека, и он становится промежуточным хозяином малярийного плазмодия. Формирование микроорганизма происходит по следующей схеме:
- Через укус происходит передача спорозоитов в кровоток, которые быстро попадают в ткани печени. Начинается шизогония (бесполое размножение), после которой формируются мерозоиты.
- Последние проникают в эритроциты (красные кровяные тельца), начинают питаться гемоглобином из них и продолжают усиленно размножаться. На этом этапе клетка похожа на круг или овал с протоплазмой размером до 2 мкм.
- На следующем этапе мерозоиты покидают эритроциты, принимают форму колец, внутри протоплазмы образуются полости, которые называются пищеварительными вакуолями. В них скапливаются питательные вещества и выводятся продукты жизнедеятельности – это токсины, попадающие в кровоток.
- Каждые 48 часов происходит стадия развития плазмодия, которая совпадает с приступом озноба, лихорадки у человека, простом температуры.
- Повторяется эритроцитарная шизогония циклично, продолжается, пока не достигнут нужного уровня мерозоиты. После этого наступает следующая стадия – формируются гаметоциты, о которых было написано выше.

Дифференциальная диагностика
Дифференциальная диагностика малярии должна проводиться с другими болезнями, протекающими с высокой температурой. Например, сыпной тиф, малярия имеют некоторую схожесть клинической картины, но есть отличия, которые позволят провести правильную диагностику.
Особенности сыпного тифа:
- вызывают микроорганизмы риккетсии;
- переносят вши и блохи;
- быстрый подъем температуры в течение суток, жар держится 4–5 дней;
- пятнистая розовая сыпь на коже живота, высыпания на боковых поверхностях туловища;
- отсутствие озноба;
- мелкоточечные кровоизлияния на коже.
В диагностике применяются серологические методы, так как риккетсии выделить из крови очень сложно. Лабораторные тесты становятся положительными на второй неделе заболевания (РСК и реакция Вейля-Феликса).
Малярия — серьёзное заболевание, опасное рецидивами и осложнениями. Нужно знать, как проявляется малярия, и, заметив первые признаки, сразу обратиться к инфекционисту, провести полноценные лабораторные исследования. Лечение противомалярийными препаратами должно быть начато как можно раньше. При наличии осложнений помощь окажут специалисты соответствующего профиля – кардиологи, неврологи, гематологи.
Эпиднадзор
Эпиднадзор предполагает слежение за случаями болезни, систематическое принятие ответных мер и принятие решений на основе полученных данных. В настоящее время многие страны с тяжелым бременем малярии имеют слабые системы эпиднадзора и не могут оценивать распределение и тенденции этой болезни, что затрудняет оптимизацию ответных мер и реагирование на вспышки.
Эффективный эпиднадзор необходим на всех этапах продвижения к элиминации малярии. Для своевременного и эффективного реагирования на малярию в эндемичных регионах, предупреждения вспышек и случаев возвращения болезни, отслеживания достигнутых результатов и обеспечения подотчетности правительств и других глобальных участников борьбы с малярией необходимо безотлагательное укрепление программ эпиднадзора за малярией.
В марте 2018 г. ВОЗ выпустила справочное руководство по эпиднадзору, мониторингу и оценке случаев малярии. В руководстве приводятся информация о глобальных стандартах эпиднадзора и рекомендации по укреплению систем эпиднадзора в странах.
Профилактика
Профилактика болезни достаточно специфична. В данный момент отсутствует действенная вакцина против малярии, достаточно эффективная и прошедшая клинические испытания, потому средства того, как можно защититься от малярии на длительный срок, не существует. Более подробно можно прочитать в статье «Можно ли сделать прививки от малярии?» . Основные методы, которыми ведется профилактика в регионах с эпидемией малярии, это собственно борьба с разносчиками заболевания. Они истребляются с помощью химических препаратов и других методов. Также применяются средства против укусов насекомых.
Что касается медикаментозного предотвращения заболевания, то оно должно назначаться врачом. Некоторые препараты, которыми лечится малярия, в меньших дозировках иногда назначаются и для предотвращения инфицирования. Они принимаются ежедневно или раз в неделю. Могут назначаться для взрослого. Профилактика у детей очень сложна и не всегда возможна.
В данный момент предотвращение заболевания осуществляется курсовой терапией такими препаратами, как акрихин, хлорохин, примахин. Аремизинин, применяемый в лечебной терапии, для предотвращения инфицирования не используется.
Людям, которые подолгу находятся в областях распространения заболевания, назначаются препараты на основе мефлохина (Лариам), доксициклина.
Профилактика
Малярия — смертельно опасное заболевание, поэтому самая лучшая защита от неё — это своевременно принятые меры профилактики. Они включают следующие три направления.
- Применение профилактических лекарственных препаратов.
- Уничтожение комаров.
- Использование защитных средств от укусов насекомых.
Применение препаратов
 Лекарства, используемые для лечения малярии, подходят и для профилактики — «Хинин», «Хинакрин», «Хлорохин», «Примахин». А также есть современные, комбинированные препараты для профилактики малярии — «Мефлохин», «Бигумаль». Чаще применяется «Хингамин» по 0,5 грамма 1 раз в неделю. Начинают приём за 5 дней до поездки в регионы с высоким риском заражения малярией и продолжают до 1–2 месяцев после возвращения домой.
Лекарства, используемые для лечения малярии, подходят и для профилактики — «Хинин», «Хинакрин», «Хлорохин», «Примахин». А также есть современные, комбинированные препараты для профилактики малярии — «Мефлохин», «Бигумаль». Чаще применяется «Хингамин» по 0,5 грамма 1 раз в неделю. Начинают приём за 5 дней до поездки в регионы с высоким риском заражения малярией и продолжают до 1–2 месяцев после возвращения домой.
Местные жители эндемичных регионов практически не используют такие препараты из-за высокой стоимости и побочных реакций профилактического лечения.
Уничтожение комаров
Переносчиками малярии являются комары, максимальное уничтожение которых уменьшает заболеваемость. Эта мера уже доказала свою эффективность. Южные страны Америки и Европы когда-то входили в список регионов с высоким риском малярии. Однако улучшение санитарных условий и осушение болот вывели их из перечня небезопасных.
Эффективным средством против малярийных комаров является ДДТ — инсектицид, известный ещё с середины XX века. Но неконтролируемое и неправильное его применение привело к появлению популяций насекомых, устойчивых к этому инсектициду и множествам случаев отравления. Поэтому во многих странах ДДТ запрещён и применяется только в эндемичных областях.
Использование защитных средств
Москитные сетки ограждают жильё людей от комаров, но не являются идеальным барьером. Для улучшения эффективности их дополнительно пропитывают инсектицидами.
 Закрытая одежда — естественный способ защиты от укуса комара, но в жарких районах это не всегда возможно. Выручает одежда из лёгких, натуральных материалов, полностью закрывающая тело.
Закрытая одежда — естественный способ защиты от укуса комара, но в жарких районах это не всегда возможно. Выручает одежда из лёгких, натуральных материалов, полностью закрывающая тело.
Репелленты — средства, отпугивающие насекомых, которые бывают натуральные и синтетические. Наносятся на одежду, кожу и волосы. Натуральными репеллентами являются эфирные масла растений, например, базилика, тимьяна, лаванды, сосны. Синтетических — множество: «Перметрин», «ДЭТА», «Фумитокс» и другие.
Вакцинация
Прививка от малярии могла бы полностью решить проблему распространения болезни, но такой вакцины пока не разработано. В этом направлении ведутся самые серьёзные исследования — ежегодно выпускаются и тестируются экспериментальные препараты. В 2018 году в африканских странах пройдут испытания первой одобренной вакцины «Москирикс» (Mosquirix), выпущенной британской компанией GlaxoSmithKline. Препарат разработан для предупреждения распространения заболевания в эндемичных странах, но эта вакцина от малярии не меньше актуальна и в России ввиду большого числа мигрантов и туристов, выезжающих в опасные районы.
Исторические аспекты
Исторический очаг этого заболевания – Африка. С этого материка малярия разошлась по всему миру. В начале XX века количество заболевших составляло около 700 млн. в год. Один из 100 зараженных умирал. Уровень медицины XXI века уменьшил заболеваемость до 350-500 млн. случаев в год и сократил смертность до 1-3 млн. человек в год.

Впервые как отдельное заболевание малярия была описана в 1696 г., тогда же официальной медициной того времени было предложено лечение симптомов патологии корой хинного дерева, которая использовалась народной медициной уже давно. Эффект действия этого лекарства не могли объяснить, ведь у здорового человека хина при приеме вызывала жалобы, подобные лихорадке. В этом случае был применен принцип лечения подобного подобным, который в XVIII веке проповедовал Самуил Ганеман – основатель гомеопатии.
 Привычное для нас название болезни известно с 1717 года, когда итальянский лекарь Ланчини установил причину развития болезни, идущую из «гнилого» воздуха болот (mal`aria). Тогда же возникло подозрение, что виновниками переноса болезни являются комары. XIX век принес много открытий в установлении причин малярии, описании цикла развития и классификации заболевания. Микробиологические исследования позволили найти и описать возбудителя инфекции, который был назван малярийным плазмодием. В1897 году И.И. Мечников внес возбудителя патологии в классификацию микроорганизмов как Plasmodium falciparum (класс споровиков, тип простейших).
Привычное для нас название болезни известно с 1717 года, когда итальянский лекарь Ланчини установил причину развития болезни, идущую из «гнилого» воздуха болот (mal`aria). Тогда же возникло подозрение, что виновниками переноса болезни являются комары. XIX век принес много открытий в установлении причин малярии, описании цикла развития и классификации заболевания. Микробиологические исследования позволили найти и описать возбудителя инфекции, который был назван малярийным плазмодием. В1897 году И.И. Мечников внес возбудителя патологии в классификацию микроорганизмов как Plasmodium falciparum (класс споровиков, тип простейших).

В XX веке разработали эффективные лекарства для терапии малярии.
С 1942 года П.Г. Мюллер предложил применение мощного по действию инсектицида ДДТ, для обработки зоны очагов болезни. В середине XX века, благодаря воплощению глобальной программы ликвидации малярии, удалось ограничить заболеваемость до 150 млн. в год. Последние десятилетия приспособившаяся инфекция начала новую атаку на человечество.
Формы малярии и симптомы
Фактически малярия — это четыре сходных по симптоматике ранних проявления болезни (как описано выше Plasmodium vivax, P. ovale, P. malariae, P. falciparum.), что делает невозможной дифференцировку их только на основании клинических признаков. Более того, лихорадочные проявления первых дней болезни не отличимы от других лихорадок вирусной или бактериальной природы.
Тропическая малярия
Наиболее значимая малярийная инфекция — это малярия, вызываемая при укусе комаров, так называемых в науке Plasmodium falciparum. Клинический тропическая малярия может проявляться широким спектром симптомов, включая лихорадку, озноб, потливость, головную боль. На пике клинических проявлений тропическую малярию характеризуют ежедневные приступы лихорадки с подъемами температуры тела выше 40°С. При течении заболевания наблюдается одновременное увеличение селезёнки и печени. При осложненном течении наблюдается нарушение свертываемости крови, шок, почечная и печеночная недостаточность, отеки легких и мозга, кома и смерть.
Тяжелейшим осложнением тропической малярии является гемоглобинурийная лихорадка – представляет собой острое заболевание, характеризующееся повышением температуры, ознобами, желчной рвотой, желтухой.
Инкубационный период тропической малярии составляет 8-12 дней. Однако, у лиц, находившихся на химиопрофилактике, этот срок может увеличиваться до 1 года и более. Отдаленных рецидивов при этой форме малярии не наблюдается.
Трехдневная малярия
Другие формы малярии — трехдневная, четырехдневная и овале-малярия – обычно не вызывают летальных исходов. Трехдневная малярия характеризуется длительным относительно доброкачественным течением с лихорадочными приступами развивающимися регулярно с интервалом примерно в 48 часов. Развитие малярийного приступа, так называемой «малярийной триады» включает последовательно озноб, жар и пот.
Лихорадочные приступы без лечения продолжаются от одного до двух месяцев. Интенсивность их постепенно снижается. В дальнейшем возможно развитие одной или нескольких волн рецидивов после латентного периода продолжительностью от 3-6 месяцев до 2-3 лет. В зависимости от штамма возбудителя инкубационный период трехдневной малярии быть коротким (12-14 дней) или длительным (6-20 месяцев).
Четырехдневная малярия
Четырехдневная малярия характеризуется большим интервалом между приступами, достигающим 72 часов. Тяжелым осложнением четырехдневной малярии является развитие почечной недостаточности. Эта форма малярии часто оставляет после себя длительное многолетние последствия, проявляясь нерегулярными лихорадочными эпизодами. В связи с этим резко увеличивается риск заражения четырехдневной малярией от клинический «здоровых» доноров. Инкубационный период при заражении четырехдневной малярией составляет 20-25 дней.
Овале-малярия
Клинические проявления сходны с трехдневной малярией, но отличается менее тяжёлым течением. Минимальный инкубационный период от 11 дней до 6 – 12 – 18 месяцев, как при трехдневной. Известен крайний срок инкубации – 52 месяца.
Деятельность ВОЗ
Глобальная техническая стратегия ВОЗ по борьбе с малярией на 2016‑2030 гг.
Принятая Всемирной ассамблеей здравоохранения в мае 2015 г. Глобальная техническая стратегия ВОЗ по борьбе с малярией на 2016-2030 гг. задает технические параметры работы во всех эндемичных по малярии странах. Она призвана направлять и обеспечивать поддержкой региональные и национальные программы в ходе их работы по противодействию малярии и достижению ее элиминации.
Эта стратегия ставит далеко идущие, но достижимые глобальные задачи, включая:
- сокращение к 2030 г. заболеваемости малярией не менее чем на 90%;
- сокращение к 2030 г. показателей смертности от малярии не менее чем на 90%;
- элиминацию малярии не менее чем в 35 странах к 2030 г.;
- предупреждение повторного появления малярии во всех свободных от малярии странах.
Данная стратегия явилась результатом широкого консультативного процесса, продолжавшегося два года с участием более 400 технических экспертов из 70 государств-членов.
Глобальная программа по борьбе с малярией
Глобальная программа ВОЗ по борьбе с малярией обеспечивает координацию международных усилий ВОЗ по борьбе с малярией и достижению ее элиминации посредством:
- разработки норм, стандартов, политики, технических стратегий и руководящих принципов, информирования о них и содействия их принятию;
- независимой оценки глобального прогресса;
- разработки подходов для укрепления потенциала, совершенствования систем и ведения эпиднадзора;
- выявления факторов, угрожающих эффективной борьбе с малярией и ее элиминации, а также поиска новых направлений деятельности.
Поддержку и консультативную помощь Программе оказывает Консультативный комитет по политике в отношении малярии (ККПМ), состоящий из экспертов по малярии, назначенных в ходе открытого выдвижения кандидатур. Мандат ККПМ заключается в том, чтобы предоставлять стратегические рекомендации и технические заключения по всем аспектам борьбы с малярией и ее элиминации в рамках транспарентного, гибкого и пользующегося доверием нормотворческого процесса.
«Тяжелое бремя требует высокой эффективности»
В мае 2018 г. на сессии Всемирной ассамблеи здравоохранения Генеральный директор ВОЗ д‑р Тедрос Адханом Гебрейесус призвал использовать новый инициативный подход для ускорения прогресса в борьбе с малярией. Реализация новой инициативы «Тяжелое бремя требует высокой эффективности», выполняемой при активном участии стран, была начата в ноябре 2018 г. в Мозамбике.
В настоящее время в ее осуществлении принимают участие 11 стран с самым тяжелым бременем болезни (Буркина-Фасо, Камерун, Демократическая Республика Конго, Гана, Индия, Мали, Мозамбик, Нигер, Нигерия, Уганда и Объединенная Республика Танзания). Основными элементами инициативы являются:
- мобилизация политической воли для сокращения бремени малярии;
- предоставление информации стратегического характера для достижения реальных изменений;
- совершенствование руководящих принципов, политики и стратегий;
- скоординированные меры борьбы с малярией на национальном уровне.
В основе инициативы «Тяжелое бремя требует высокой эффективности», выполняемой при активном участии ВОЗ и партнерства ОВМ по искоренению малярии, лежит принцип, согласно которому никто не должен умирать от болезни, поддающейся профилактике и диагностике и полностью излечимой при помощи существующих лекарственных средств.
Что такое малярия
Под малярией понимают группу трансмиссивных инфекционных заболеваний, которые сопровождаются лихорадкой, ознобами, увеличением селезёнки и печени, типичным изменением картины крови.
История малярии насчитывает более 50 000 лет. Официальной родиной заболевания является Западная и Центральная Африка. В результате молекулярно-генетического анализа определено, что предком плазмодия — возбудителя инфекции, было свободноживущее простейшее, способное к фотосинтезу. В дальнейшем они адаптировались к обитанию в кишечнике водных беспозвоночных, а затем в личинках кровососущих насекомых. Таким образом, простейшее приспособилось к жизненному циклу в оргазмах двух хозяев. С наступлением эры человека появились малярийные паразиты, жизненный цикл которых проходил в организме людей и комаров. Эту теорию подтверждают раскопки окаменелости древних кровососущих насекомых со следами паразитов, возраст которых составил более 30 млн лет.

малярийный плазмодий
Возбудителем малярии являются плазмодии — паразитические простейшие рода Plasmodium, которые попадают в кровь человека после укуса малярийного комара. Вызывают малярию 5 видов плазмодий — Pl. falciparum, Pl. vivax, Pl. ovale, Pl. malariae и Pl. knowlesi. Последний вид выделен недавно и характерен для Восточной Азии. Больше распространены плазмодии Pl. falciparum — до 90% случаев заражения малярией вызывают эти простейшие.
Какие именно комары переносят малярию? — смертельно опасная болезнь передаётся через укус самки рода Anopheles. Развитие плазмодиев в их организме зависит от наружной температуры, которая должна быть не ниже 16–19 °C, а также адаптивности к переносчику. Сезон передачи инфекции тоже зависит от климата — в Африке он круглогодичен, в субтропиках — в летние, осенние месяцы. Комары, впавшие в зимнюю спячку, весной уже незаразны, так как в их организме в это время погибают спорозоиты — репродуктивная форма жизненного цикла малярийного плазмодия, способная к бесполому размножению, которая при укусе со слюной комара попадает в кровь человека.
Источник инфекции малярии — больные и носители, в крови которых есть гаметоциты — половые клетки плазмодий готовые к размножению (спорогонии) в организме комара. И больной, и носитель заразны для насекомого в течение всего периода нахождения гаметоцитов в их крови. При трёхдневной, четырёхдневной и овале-малярии гаметоциты присутствуют в крови с начала болезни и исчезают одновременно с шизонтами — эритроцитарными формами плазмодия. При тропической форме гаметоциты обнаруживаются в крови на 7–10 дни от начала приступов и после исчезновения шизонтов остаются там ещё 1,5–2 месяца. Человек для малярийного плазмодия является промежуточным хозяином, поскольку в его организме паразит проходит только бесполое деление. Основным хозяином для плазмодия является комар, в организме которого происходит его половое размножение.
Ведущее эпидемиологическое значение имеют больные малярией — люди с выраженной паразитемией и слабой напряжённостью иммунитета. Паразитоносители отличаются более сформированным антипаразитарным иммунитетом — в их крови циркулируют антитела, блокирующие развитие гаметоцитов.
Наиболее подвержены заражению дети, поверхность тела которых доступна для укуса комара. У них тонкая, мягкая кожа, они не используют дезодоранты и другие средства, отпугивающие насекомых, много времени проводят на улице.
Симптомы малярии сначала похожи на грипп
Существует несколько видов малярии: тропическая, овале-малярия, 3-х и 4-х дневная. Как именно будет протекать болезнь, зависит от вида инфекции
Чаще всего происходит следующее. Человек, заразившийся малярией, заболевает не сразу, а через две — три недели. Иногда заболевание проявляется лишь на следующий год, примерно через шесть — одиннадцать месяцев после заражения. Максимальный инкубационный период — 3 года.
Болезнь развивается по следующему сценарию:
- Недомогание, слабость, лёгкая головная боль, ломота во всём теле, вялость, тяжесть в ногах — вот первые признаки болезни.
- Вслед за этим внезапно наступает сильный озноб. Через два — три часа озноб проходит, ледяной холод сменяется жаром, кожа краснеет, температура поднимается до 40—41 градуса.
- Больному становится жарко, неутолимая жажда не даёт ему покоя, жестокая головная боль, как тисками, сжимает череп.
- Иногда сознание помрачается, и бессвязная, бредовая речь вызывает тревогу у окружающих.
- Через несколько часов температура спадает, обильный пот покрывает кожу больного, и он погружается в долгий сон.
Через некоторое время больной просыпается как бы здоровым, и только слабость и разбитость напоминают ему о перенесённом приступе болезни, но на следующий день, через день, реже через два дня болезнь возвращается снова.
В южных областях нашей страны иногда встречается тропическая малярия, приступы которой продолжаются до тридцати шести часов, а в некоторых случаях и несколько дней. Это самый опасный вид болезни.
Если больной малярией не лечится или лечится неаккуратно, то приступы следуют один за другим. Больной худеет, слабеет, кожа становится бледно-желтоватой, резко увеличиваются селезёнка и печень. Иногда приступы временно прекращаются даже без лечения, но затем возобновляются вновь.
Особенно тяжело отражается малярия на детях. При отсутствии лечения они худеют, резко отстают в развитии от здоровых сверстников.
Диагностика малярии
Дополнительная лабораторная диагностика малярии должна быть сопряжена с анализом клинической симптоматики, данными эпидемиологической и географической обстановки в данном регионе. Верификация этиопатогенетического варианта малярии может быть достоверной только после получения результатов лабораторного анализа крови.
В качестве лабораторных методов диагностики малярии чаще всего используются паразитологические и иммунологические методики обследования пациента.
Под паразитологическим методом подразумевается гемоскопия (исследование тонкого мазка или толстой капли крови). Достоверным считается обнаружение в препарате крови какой-либо эритроцитарной стадии малярийного плазмодия. Уровень достоверности паразитологических методов диагностики напрямую коррелирует с уровнем профессионализма лаборанта, проводящего исследование, а также от соблюдения всех тонкостей проведения данного специфического исследования.
При паразитологическом исследовании следует отдавать предпочтение использованию толстой капли крови, так как при данной методике значительно выше процент выявляемости возбудителя малярии, нежели при исследования тонкого мазка. Вместе с тем, если есть необходимо оценить вид возбудителя – следует исследовать тонкий мазок крови. Кровь для исследования может забираться у пациента или паразитоносителя в любом периоде заболевания, даже при условии полного купирования клинических проявлений в периоде реконвалесценции.
Всемирная ассоциация паразитологов рекомендует исследовать сто полей зрения в анализе толстой капли, причем даже обнаружение возбудителя в первых полях зрения не является основанием для прекращения исследования остальных полей, с целью исключения возможной микст-инфекции. Вероятность обнаружения возбудителя в препарате крови напрямую зависит от степени насыщенности циркулирующей крови возбудителем. Так, в паразитологии рассматривается такое понятие как «порог обнаружения», под которым подразумевается минимальное количество паразитов, которое может быть выявлено при анализе крови методом исследования толстой капли. Средний «порог обнаружения» при малярии составляет пять малярийных плазмодиев на 1 мкл крови. В ситуации, когда паразитемия превышает порог обнаружения используется термин «патентная паразитемия», а когда находится ниже этого уровня – «субпатентная».
В случае, когда у пациента имеются косвенные признаки малярии в виде пребывания в малярийной зоне, гипохромной анемии, наличия пигментофагов в циркулирующей крови, следует исследовать шесть серий толстой капли на протяжении не менее трех суток. При оформлении заключения лабораторного анализа при малярии обязательно необходимо указывать полное название малярийного плазмодия, а также стадию развития паразита.
В ситуации, когда при лабораторном анализе периферической крови пациента обнаруживаются зрелые трофозоиты и шизонты, следует думать о злокачественной форме малярии.
Пациенты, проживающие в эндемичных районах, обладают частичным иммунным ответом, поэтому при исследовании их крови чаще всего обнаруживается низкая паразитемия. К ситуациям, осложняющим лабораторную диагностику малярии также относится длительный прием химиопрепаратов, нарушение способа приготовления и окраски препарата крови.
При иммунологических методах лабораторной диагностики малярии обнаруживаются антитела в сыворотке крови, а также растворимые паразитарные антигены. Для обнаружения специфических антител чаще всего используется непрямая реакция иммунофлуоресценции. Новые серологические методы верификации малярии подразумевают использование люминесцирующих иммуноферментных сывороток и моноклональные антитела.
В затруднительных ситуациях, а также при низком уровне паразитемии, следует использовать ПЦР-диагностику, которая является самой достоверной и в то же время дорогостоящей, что ограничивает ее применение.
Элиминация
Элиминация малярии определяется как достигнутое в результате целенаправленных действий прерывание местной передачи конкретного вида малярийного паразита в пределах определенного географического района. Предотвращение возобновления передачи инфекции требует непрерывных усилий. Ликвидация малярии определяется как обеспечиваемое в результате целенаправленных действий постоянное поддержание на нулевой отметке глобальной заболеваемости малярией, вызываемой малярийными паразитами человека. Факт ликвидации малярии отменяет необходимость дальнейших противомалярийных мер.
География элиминации расширяется во всем мире, и все больше стран приближаются к цели сведения заболеваемости малярией к нулю. В 2018 г. число стран, зарегистрировавших менее 100 случаев местной передачи заболевания, составило 27, в то время как в 2010 г. таких стран насчитывалось 17.
Страны, в которых в течение как минимум трех лет подряд не было зарегистрировано ни одного местного случая малярии, соответствуют критериям для подачи заявки в ВОЗ на сертификацию элиминации малярии. В последние годы Генеральным директором ВОЗ в качестве свободных от малярии было сертифицировано 10 стран: Марокко (2010 г.), Туркменистан (2010 г.), Армения (2011 г.), Мальдивы (2015 г.), Шри-Ланка (2016 г.), Кыргызстан (2016 г.), Парагвай (2018 г.), Узбекистан (2018 г.), Алжир (2019 г.) и Аргентина (2018 г.). Принятая ВОЗ Рамочная программа элиминации малярии (2017 г.) предусматривает полный набор инструментов и стратегий для достижения и поддержания элиминации.