Макулодистрофия сетчатки глаза
Содержание:
- Образ жизни
- Что такое сухая форма ВМД?
- Краткая анатомия
- Причины возникновения заболевания
- Лечение влажной формы макулодистрофии
- Лечение макулярной дегенерации глаза
- Диагностика
- Симптоматика
- Общие сведения
- Лечение
- Симптомы сухой и влажной сенильной макулодистрофии обоих глаз
- Факторы риска
- Образ жизни при макулодистрофии
- Как диагностируется дегенерация желтого пятна?
- Классификация макулодистрофии
Образ жизни
Первыми признаками заболевания становится боязнь яркого света и болезненные ощущения во время чтения. Пациенты отмечают появление слепых пятен, число и размеры, которых изменяются по мере развития дегенеративного процесса. Ухудшается сумеречное зрение, а в светлое время суток утрачивается способность к распознаванию лиц. Совокупность симптомов заставляет человека отказываться от вождения автомобиля, чтения книг и просмотра телевизора. Однако времяпрепровождение у экрана не влияет на прогрессию заболевания, несмотря на некоторый дискомфорт (пощипывание в области глаз).
При развитии дегенеративных процессов сетчатки противопоказаны тяжелые физические нагрузки. Однако плавание и пешие прогулки на свежем воздухе являются идеальным вариантом для поддержания здорового тонуса.
Чтобы предотвратить развитие дистрофии макулы следует скорректировать рацион питания: отказаться от повышенного употребления холестерина, в пользу продуктов, обогащенных цинком, лютеином и витаминами группы B. Вышеуказанные вещества содержатся: в яичном желтке, шпинате, бобовых культурах, ламинариях и листьях салата.
Что такое сухая форма ВМД?
При сухой форме возрастной макулодистрофии (ВМД) происходит скапливание желтого пигмента в области макулы. С течением времени он повреждает светочувствительные колбочки. Сначала заболевание проявляется только на одном глазу, но в дальнейшем распространяется на оба глаза. Для такого вида заболевания характерно постепенное проявление симптоматики и медленное развитие, потому пациенты, страдающие от макулодистрофии, замечают болезнь на поздних стадиях.
Развиваясь, заболевание проходит несколько стадий, отличающихся определенными проявлениями. Их заметить может только офтальмолог во время обследования глазного дна. Выделяют следующие стадии макулодистрофии сухой формы:
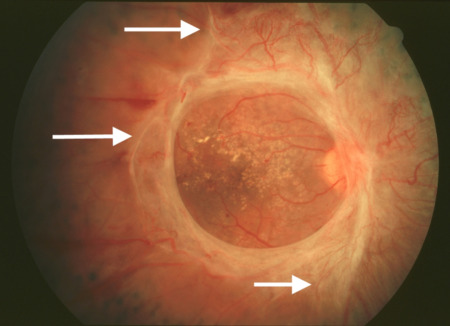
- Ранняя. Для неё характерно бессимптомное течение. О заболевании пациент узнаёт случайно, например, при прохождении профилактического осмотра. На ранней стадии на глазном дне появляются дузы небольшого размера. По внешнему виду пятна круглые, бело-желтого цвета.
- Промежуточная. При обследовании отчётливо видны дузы больших размеров, чем на ранней стадии или атрофия макулы, которая не затрагивает центральную ямку. Пациент на такой стадии начинает замечать нечеткое расплывчатое пятно перед глазами. Оно влияет на остроту зрения, которая постепенно начинает снижаться.
- Выраженная. На данном этапе заболевания светочувствительные колбочки разрушаются и происходит резкое ухудшение зрения. Атрофия макулы переходит на центральную ямку, что вызывает появление отчётливо заметного чёрного пятна перед глазами. В макулярной области становятся заметны признаки появления неваскулярной макулопатии.
Дальнейшее развитие заболевания происходит активно, затрагивая сосуды. Сосудистая сетка разрывается, появляются кровоизлияния. Это приводит к развитию влажной макулодистрофии, происходит быстрая гибель фоторецепторов и потеря зрения.
Краткая анатомия
Желтое пятно располагается на задней части органа зрения. Оно локализуется непосредственной близости зрительного нерва с височной стороны. Фовеа является самой чувствительной областью сетчатой оболочки глаза. Именно она обеспечивает человеку центральное зрение и способность различать цвета и мелкие детали. В этой части локализуются колбочки, специальные фоторецепторные клетки.
Макулярная область имеет свои анатомические особенности:
- отсутствие сосудов: световые лучи беспрепятственно проходят к фоторецепторам;
- наличие в этой части исключительно колбочек. Свет фокусируется на светочувствительных клетках;
- наличие особой связи колбочек с прочими клетками. Каждая из их связана с одной биполярной и одной ганглиозной клетками. Благодаря этому световое раздражение быстро передается по зрительным волокнам нервов.
Свою необычную окраску макула получила благодаря своему составу. Оно включает лютеин, зеаксантин, каротиноиды растительного происхождения.
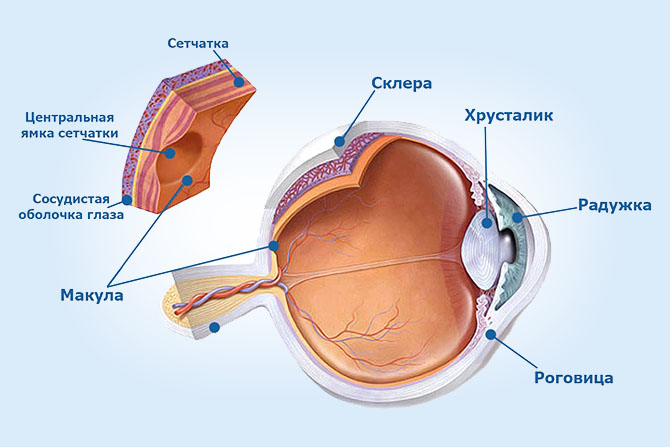 Строение глаза
Строение глаза
Причины возникновения заболевания
Макула состоит из клеток, которые помогают видеть предметы на очень близком расстоянии, писать, читать, различать цвета. Из-за дегенерации этой зоны (повреждения клеток макулы) нарушается центральное зрение.
Врачи до сих пор не могут точно установить причину дистрофии макулы. Долгое время считалось, что это необратимые возрастные изменения, связанные с процессом старения. Сейчас, когда заболевание стало всё чаще диагностироваться у молодых людей, эта гипотеза не может считаться истинной.
В настоящее время выделяют несколько причин, или пусковых механизмов макулодистрофии сетчатки.
- Возраст. Заболевание чаще появляется у людей старше 50 лет.
- Пол. Известно, что дистрофия макулы обнаруживается у женщин в 2 (по некоторым данным — в 3) раза чаще, чем у мужчин.
- Наследственный фактор. Если у кого-то из родственников диагностирована данная патология, риск заполучить её в несколько раз выше.
- Излишний вес, ожирение. При избыточной массе тела страдают сосуды, ткани, в том числе — ткани глаза, они получают меньше питательных веществ и кислорода. Также ожирению часто сопутствуют сахарный диабет и гипертония, что тоже увеличивает риск развития макулодистрофии.
- Курение, употребление алкоголя.
- Дефицит витаминов и антиоксидантов.
- Постоянные стрессы.
- Повышенное содержание холестерина в крови.
- Заболевания сердечно-сосудистой системы (атеросклероз, гипертензия).
- Постоянное длительное воздействие прямых солнечных лучей. Этот фактор возрастает у людей, проживающих в жарких странах, где круглый год лето, особенно если человек живёт там всю жизнь. Также риск увеличивается у женщин, злоупотребляющих солярием.
- Травмы глаза и неудачные оперативные вмешательства.
- Плохая экологическая обстановка.
Также установлено, что макулодистрофия чаще встречается у людей европеоидной расы.
Лечение влажной формы макулодистрофии
Во множестве лечебных учреждений России и стран СНГ традиционно широко применяется консервативная терапия ВМД – различные дедистрофические препараты, антиоксиданты, иммуномодуляторы.
Очень жаль, но такое лечение не особенно эффективно и зачастую является причиной позднего обращения людей в специализированные офтальмологические центры, которые располагают современными методами терапии патологий сетчатой оболочки.
Кроме того, многие специалисты рекомендуют принимать лютеин и зеаксантин. Данные препараты не могут вернуть зрение, но способны приостановить прогрессирование патологического процесса. Принимать лютеин и зеаксантин необходимо не менее 3 месяцев, в противном случае это бессмысленно – за меньший срок эти вещества просто не наберут необходимую концентрацию.

В настоящее время активно используются методы, клиническая эффективность которых является подтвержденной:
- лазерная коагуляция;
- введение в полость глаза ингибиторов ангиогенеза;
- фотодинамическая терапия.
Лечение лазером
При своевременном проведении лазерной коагуляции в случае локализации патологических сосудов не в центре макулы возможен высокий функциональный результат. При проведении лазерной коагуляции неизбежно происходит тепловое повреждение тканей глазного дна, что становится причиной их атрофии и создает ограничения возможности проведения такого лечения в случае «влажной» ВМД.
Фотодинамическая терапия
ФТД является относительно новым способом лечения. Сутью его является фотохимическое воздействие на патологические сосуды. Внутривенно пациенту вводится специальное вещество, которое затем активизируется безопасным для сетчатой оболочки слабым лазерным воздействием. При разложении фотосенсибилизатора выделяется атомарный кислород, закупоривающий патологические сосуды, в результате чего отек сетчатой оболочки исчезает.
Данный метод обладает более щадящим действием, если сравнивать с лазерной коагуляцией – фотодинамическая терапия не вызывает атрофии оболочек глазного дна. В последнее время ФТД вытесняется ингибиторами ангиогенеза, которые обеспечивают лучшие функциональные результаты. Однако в случае некоторых возрастных патологий сетчатой оболочки (например, полиповидной неоваскулопатии) фотодинамическая терапия является более эффективной.
Ингибиторы ангиогенеза
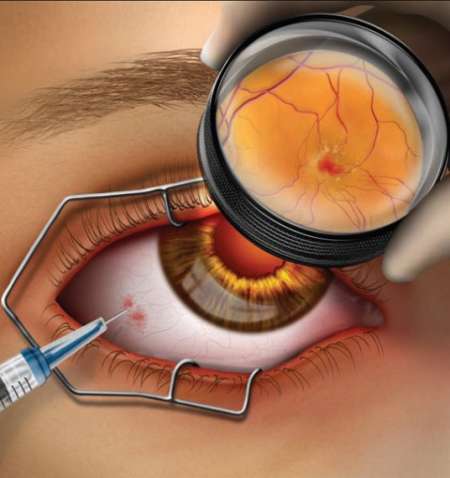
Действие ингибиторов ангиогенеза заключается в блокировании стимулов роста патологических сосудов и их закрытии. Это снимает отек сетчатки и приводит к быстрому повышению остроты зрения. К таким препаратам относятся Луцентис, Авастин, Эйлия.
Препарат в условиях операционной безболезненно вводят внутрь глаза тончайшей иглой. По прошествии месяца проводят повторное обследование пациента и при необходимости укол повторяют. Как правило, рекомендуется 3-кратное введение препарата, однако иногда для достижения хорошего результата достаточно одной процедуры.
Исследования многих центров показали высокую долговременную эффективность ингибиторов ангиогенеза, а также их безопасность. Поэтому в настоящее время в большинстве стран Европы и Америке их уже ввели в национальные стандарты лечения «влажной» ВМД.
Как проходит лечение ингибиторами ангиогенеза?
Для предотвращения инфекционных осложнений в течение нескольких дней до и после процедуры рекомендуются инстилляции антибактериальных глазных капель. Обязательно нужно проинформировать врача до лечения о наличии воспалительных заболеваний или аллергии на лекарства. Во время интравитреальной инъекции Вы не будет чувствовать ничего, кроме небольшого давления на глаз.
Возможно появление небольшого покраснения склеры в месте инъекции, а также плавающих пятен в поле зрения. Все эти проявления обычно проходят в течение нескольких дней.
Иногда может возникать воспалительная реакция в течение первой недели после укола. В случае усиления покраснения, возникновения дискомфорта, повышенной светочувствительности или болей нужно обратиться к лечащему врачу.
Эффект лечения, как правило, становится заметен через несколько дней после процедуры. Однако не стоит прекращать лечение при отсутствии результата после первой инъекции, улучшение может проявиться после повторных уколов.
После процедуры возрастает вероятность кровотечения из патологических сосудов. Поэтому необходимо как следует высыпаться в первые дни после инъекции, контролировать артериальное давление, избегать физических нагрузок и движений туловища (наклонов и др.), которые вызывают усиление притока крови к голове.
Лечение макулярной дегенерации глаза
Диагностирование сухого подтипа макулодистрофии подразумевает восстановительную терапию, назначаемую врачом-офтальмологом. Доктор проводит визуальный осмотр пациента. Назначаются лекарственные препараты с постановкой на офтальмологический учет, предусматривающий ежегодное посещение врача.
| Плановый осмотр позволяет контролировать прогрессирование недуга. |
Макулодистрофия влажного подтипа требует интравитреальных инъекций и оперативного вмешательства с использованием лазерных технологий. Лечение проводится у витреоретинального хирурга либо хирурга-офтальмолога.
Консервативная терапия
Применяется при малом прогрессировании недуга. Доктором прописываются антиоксиданты, зрительные пигменты и элементы необходимого типа. Назначается витаминно-минеральный комплекс с входящим составом витаминов, тормозящих развитие заболевания.

Эффективные комплексы:
- Фокус;
- Нутрол Тотал;
- Витрум Вижн Форте;
- Окувайт Лютеин;
- Компливит Офтальмо.
Медикаментозные препараты Анти-VEGF при макулодистрофии
Процедура предполагает интравитреальное (непосредственно в яблоко ока) введение одного из препаратов: Луцентис, Айлия, Макуген в стекловидное тело. Спектр действия медикаментозного средства направлен на уничтожение сосудов с патологией, тем самым предотвращая прогрессирование их роста.Недостатком метода лечения является высокая стоимость.
| Периодичность такой процедуры не менее 3-5 раз в год на протяжении 2 лет. |
Терапия препаратом анти-VEGF эффективна для влажного типа заболевания, способствует скорому улучшению способности четкого видения объектов и восстановлению органов зрительной системы.
Эффект лазера
Лазерная коагуляция предполагает ликвидацию новообразовавшихся сосудов и закупоривание кровоточащих капилляров. Процедура дает результат в области лечения и не способна предотвратить дальнейшее разрастание сосудов. Поэтому как отдельный вид терапии лазер неэффективен.
Коагуляцию следует проводить совместно с инъекциями анти-VEGF, тогда положительный результат от процедуры не заставит себя долго ждать.
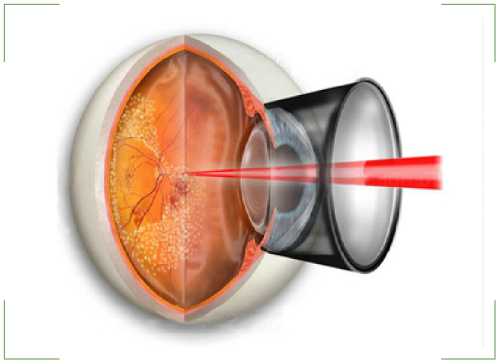
Фотодинамическая терапия
Направлена на удаление водянистой отложенной жидкости, дислоцирующейся за глазной сетчаткой. Процедура помогает частично восстановить зрение. Суть метода во внутривенном введении средств, чувствительных к свету с последующим воздействием лазерных лучей. Облучение длится около 90 секунд, а общая продолжительность терапии составляет 20 минут.
Процедура дает положительный эффект, однако высокая стоимость такого типа лечения делает его практически недоступным для людей среднего достатка. За границей терапия широко применяется совместно с инъекциями анти-VEGF и дает очень хороший эффект.
| На протяжении недели после прохождения фотодинамической терапии следует избегать прямого попадания ультрафиолетовых лучей. |
Хирургические методы лечения
Операционное вмешательство назначается пациенту при кровоизлияниях большой степени под сетчатку глаза с появлением субретинальных мембран. Процедура применяется в целях ликвидации тяжелых последствий заболевания и способна восстановить зрение, хоть и не полностью.
Виды операций:
- Ретинотомия – удаление стекловидного тела с последующей ликвидацией скопившейся жидкости за сетчаткой глаза.
- Макулярная транслокация – передвижение макулярной зоны сетчатки в правильное место, что способствует улучшению зрения.
- Пневматическое смещение субмакулярной гематомы – смещение излишков крови при помощи воздуха. В результате сетчатка возвращается на место, а способность пациента четко видеть объекты заметно улучшается.
После хирургического вмешательства больной ставится на учет к офтальмологу и принимает прописанные препараты.
Народная медицина
Помочь в борьбе с макулодистрофией сетчатки глаза могут и многовековые рецепты наших предков. Способ не заменяет процесс лечения, но является вспомогательным средством терапии. В то же время рецепты народной медицины необходимо использовать в случае мало прогрессирующей и возрастной дистрофии сетчатки.

Среди множества трав при лечении недуга популярны компрессы, в состав которых входит:
- Тмин;
- Чистотел;
- Календула;
- Алоэ;
- Мумие.
Для приема внутрь можно применять:
- Проросшую пшеницу;
- Настой листьев крапивы;
- Отвар из ромашки.
Диагностика

При выраженной симптоматике дегенеративного процесса постановка правильного диагноза обычно не представляет трудностей. Для определения формы патологии и подбора эффективного лечения врач первым делом проводит тщательный опрос и осмотр пациента, после чего назначает различные диагностические мероприятия:
- офтальмоскопия;
- биомикроскопия;
- флюоресцентная ангиография;
- оптическая когерентная томография;
- индоцианин зеленая ангиография;
- компьютерная периметрия;
- тест с решеткой Амслера.
Диагностировать макулодистрофию можно и в домашних условиях. Для этого необходимо взять лист из тетради в клетку, вырезать из него квадрат размером 10 на 10 см и поставить посередине черную точку. Далее этот листок нужно прикрепить на стену, стать на расстоянии 1 метра от листа, закрыть один глаз и медленно приближаться к стене, остановившись в 15 см от изображенной точки.
О наличии дистрофии сетчатки будет сигнализировать искривление линий и темные пятна.
Симптоматика
Симптомы напрямую указывают на форму заболевания. В большинстве случаев болезнь протекает бессимптомно.
Симптоматика:
- В результате постепенного появления и дальнейшего увеличения друз происходит ухудшение зрения. При сухой форме – незначительное и постепенное, а при влажной и рубцовой – стремительное.
- Начинают мелькать мушки перед глазами (особенно характерно для сухой формы).
- Страдает больше всего пигментный слой из-за чего и снижается восприятие оттенков и яркости картинки, ее контрастности.
- Возникающие из-за отека кровоизлияния, которые заметны окружающим, свидетельствуют о влажной форме заболевания.
- Выпадают поля зрения.
- Затуманивается картинка, которую мы видим.
- Окружающие предметы искажаются, прямые линии искривляются.
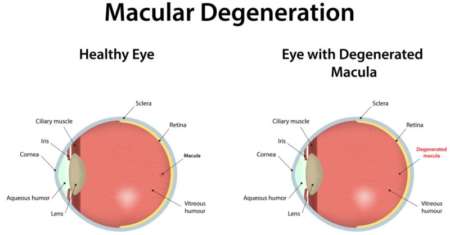
Развитие сухой формы в первое время протекает бессимптомно.
Развитие сухой формы:
- На начальных этапах симптомы отсутствуют.
- Постепенно ухудшается центральное зрение.
- Затем происходит помутнение большей части изображения.
- Со временем пораженная зона увеличивается и темнеет, в результате чего образуется скотома.
- Периферическое зрение остается сохранным.
Особенного второй и третьей формы заключается в следующем:
- 100% потеря зрения наступает быстро.
- Сохранить периферическое зрение удается в очень редких случаях.
При конечной рубцовой форме ВМД степень утраты зрения достигает 100%.
Общие сведения
В структуре заболеваний глаз значительную роль играют дистрофические процессы, развивающиеся в сетчатке глаза. Понятие «дистрофия сетчатки глаза» является обобщающим и включает широкий спектр заболеваний различного генеза. В зависимости от зоны поражения сетчатки выделяют центральную, периферическую и генерализованную дистрофию. К наиболее часто встречаемым дистрофиям центральной зоны с изменениями в макулярной зоне относится: макулярная дистрофия и Болезнь Штаргардта (синоним «ювенильная макулярная дегенерация» или «жёлтопятнистая абиотрофия сетчатки»).
Некоторые виды дистрофий развиваются в результате генетических мутаций и относятся к наследственным заболеваниям — пигментная абиотрофия сетчатки (синоним «первичная пигментная дегенерация сетчатки» и «первичная тапеторетинальная дистрофия»), обусловленная врожденным дефектом генетического кода; болезнь Штаргардта, вызванная мутацией гена АВСR; наследственные формы дегенерации желтого пятна, белоточечная дистрофия сетчатки и другие. Другие виды дистрофий развиваются вследствие различных возрастных изменений сосудистой оболочки глаза (возрастная дегенерация макулы, синоним «дегенерация жёлтого пятна старческая»).
Ниже будет описана лишь одна из них — макулярная дистрофия (возрастная макулопатия, старческая дегенерация жёлтого пятна). Вначале рассмотрим вопрос дегенерация макулы и заднего полюса, что это? Это прогрессирующее заболевание, в основе которого поражение центральной фотоактивной зоны сетчатки глаза (макулярной области заднего полюса глазного яблока), вызывающее снижение центрального зрения. Как уже понятно из термина возрастная макулодистрофия сетчатки (ВМД) в основе патологического процесса лежат инволюционные изменения, обусловленные старением организма. Что такое макула?
Макула представляет собой небольшой участок в центре сетчатки диаметром от 0,2-0,4 мм на котором встречаются световые лучи, сфокусированные роговицей/хрусталиком глаза. Это наиболее тонкое место сетчатки, которое ответственно за центральное зрение (рис. ниже).
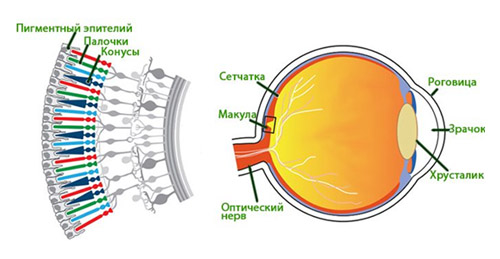
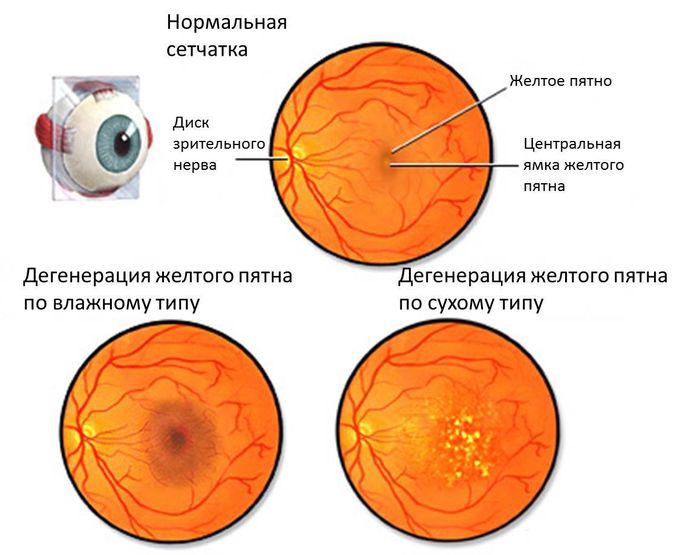
Соответственно, по мере старения при прогрессирующих дистрофических процессах (повреждениях) в области макулы центральная часть изображения на сетчатку не передается (блокируется) и в центре изображения определяется мутный участок. То есть, образы в центре поля зрения размыты, искажены или видно темное пятно. При этом, изображение вокруг этого участка в большинстве случаев остается четким и человек может нормально видеть предметы, которые расположенные сбоку, внизу и вверху, поскольку периферическое (боковое) зрение не нарушено (рис. ниже).

Встречаемость ВМД возрастает с увеличением возраста. У женщин заболевание встречается чаще, а в возрасте старше 75 лет эту патологию отмечают у женщин в 2 раза чаще. По данным ВОЗ у пациентов старшей возрастной группы ВДМ занимает одну из лидирующих позиций среди причин слабовидения (рис. ниже), а поскольку в экономически развитых странах доля населения старшей возрастной группы постоянно возрастает, то и значимость этой патологии является чрезвычайно актуальной. Заболеваемость ВМД в России варьирует в пределах 15-18 случаев/1000 населения.
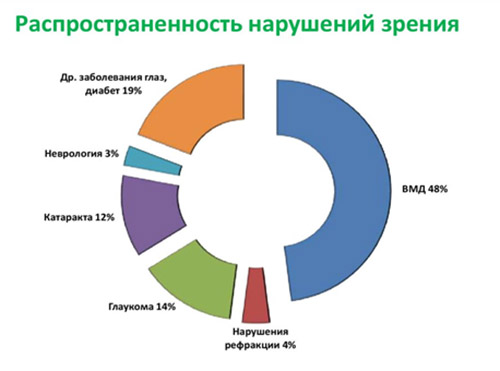 Постоянное прогрессирование снижения остроты зрения вдаль и потеря возможности читать, писать и видеть предметы вблизи существенно ухудшает качество жизни. Ситуация осложняется наметившейся тенденцией к «омоложению» заболевания, что обусловлено неблагоприятной экологией, стрессами и высокой нагрузкой на глаза в связи с общей компьютеризацией.
Постоянное прогрессирование снижения остроты зрения вдаль и потеря возможности читать, писать и видеть предметы вблизи существенно ухудшает качество жизни. Ситуация осложняется наметившейся тенденцией к «омоложению» заболевания, что обусловлено неблагоприятной экологией, стрессами и высокой нагрузкой на глаза в связи с общей компьютеризацией.
Лечение
История развития лечения
В большинстве случаев сухая макулодистрофия не нуждается в лечении. Иногда в лечении сухой макулодистрофии используется пороговая, или низкоинтенсивная, лазерная терапия, суть которой заключается в прохождении пациентом курса лечения умеренными дозами лазерного излучения для удаления друзы (желтоватых отложений). Ранее применявшаяся методика лечения влажной макулодистрофии — фотодинамическая терапия с препаратом Visudyne. Её принцип действия заключается в том, что препарат пациенту вводится внутривенно. Из кровотока Визудин избирательно поглощается только вновь образованными региональными сосудами глаза и практически не оказывает влияния на пигментный эпителий сетчатки. В это время под компьютерным контролем проводится сеанс лазерного воздействия. Для этого низкоинтенсивное излучение красного лазера направляется на неоваскулярную мембрану с помощью оптиковолоконного устройства. «Неправильные» сосуды запустевают и слипаются, кровоизлияния прекращаются. Обычно лечебный эффект сохраняется 1—1,5 года.
Лечение «офф-лейбл»
Отмечаются случаи офф-лейбл использования высокотоксичного препарата для лечения рака прямой кишки и ряда других локализаций — бевацизумаба (авастина) в качестве инъекций в глаз. Согласно письму Росздравнадзора компания Ф.Хоффман — Ля Рош (производитель Авастина) располагает информацией о нежелательных явлениях (воспалительных заболеваниях, эндофальмитах, симптомах затуманнености зрения, образования хлопьевидных помутнений в стекловидном теле), отмеченных в Канаде после инъекций Авастина в стекловидное тело в целях лечения глазных болезней у пациентов.
Любопытно, что компания не занимаясь продвижением препарата в офтальмологии, тем не менее, не принимает активных попыток остановить его использование. Хотя по всей видимости препарат останавливает рост сосудов сетчатки, среди побочных эффектов токсичного противоопухолевого препарата отмечались увеличение риска целого ряда заболеваний. Системное действие препарата приводит к следующим побочным эффектам: артериальная гипертензия, артериальная тромбоэмболия (включая инфаркт миокарда, инсульт, транзиторную ишемическую атаку и другие артериальные эмболии), тромбоз глубоких вен, хроническая сердечная недостаточность, суправентрикулярная тахикардия, кровотечения, увеличение риска смерти.
Влияние диеты на развитие заболевания
Исследование, проведенное в Университете Тафтса, позволяет предполагать, что развитие возрастной макулярной дистрофии можно предотвратить и даже остановить, отказавшись от продуктов с высоким гликемическим индексом в пользу продуктов с низким гликемическим индексом.
Употребление овощей, богатых нитратами, например, свеклы и зеленых листьев салата, снижает риск развития ранней стадии дегенерации желтого пятна. В долговременном исследовании, которое продлилось 15 лет, приняли участие более двух тысяч человек старше 49 лет. У тех, кто ежедневно потреблял 100-142 миллиграмма овощных нитратов, риск развития макулодистрофии был ниже на 35 процентов, чем у тех, кто потреблял дозу примерно вдвое меньше. Превышение же этого количества не имело никаких дополнительных преимуществ.
Симптомы сухой и влажной сенильной макулодистрофии обоих глаз
Симптомы макулодистрофии в начальной стадии, т.е. при сухой форме болезни обычно развиваются постепенно и характеризуются безболезненностью. На этом этапе пациенты, как правило, начинают замечать, что нуждаются в более ярком свете для обеспечения нормальной работы или чтения. У больных отмечается затруднение адаптации в темноте, к примеру, после перемещения в темную комнату из освещенной.
Основным признаком сухой макулодистрофии считается искажение зрения. Пациенты отмечают искажение напечатанного текста, а также трудность в узнавании лиц людей. При этом ухудшение зрения может наступить только в одном глазу, а в другом быть нормальным на протяжении нескольких лет. Именно поэтому в самом начале можно и не заметить никаких ухудшений, ведь зрение как бы компенсируется за счет другого глаза.
В случае же когда имеет место макулодистрофия обоих глаз, образ жизни человека подвергается существенным изменениям. У отдельных пациентов отмечаются связанные с плохим центральным зрением галлюцинации. Это так называемые галлюцинации Шарля Бонне, возникающие в виде фигур различной геометрии, животных и даже человеческих лиц. Причем некоторые больные испытывают страх перед попыткой рассказать об этом кому-либо, полагая, что их могут принять за сумасшедших. Однако, необходимо понимать, что причина таких галлюцинаций вовсе не в психическом расстройстве, а в нарушении зрения.
Классическим признаком развившейся влажной формы данного заболевания является искажение прямых линий, т.е. они начинают казаться волнистыми, изогнутыми. Причиной подобного оптического эффекта считается факт затекания под желтое пятно крови из дефектных новообразованных сосудов, что приводит к расслоению и смещению макулярных нервных клеток. Именно поэтому форма предметов, на которые падает взгляд пациента, искривляется и искажается.
Другим проявлением влажной сенильной макулодистрофии является быстрое снижение зрения.
У пациентов пожилого возраста, как правило, наличествует стандартный набор жалоб, помогающий докторам с высокой степенью точностью поставить диагноз возрастная макулодистрофия сетчатки.
Подтверждается диагноз при офтальмоскопии, исследовании сосудов сетчатки, а также по фотографиям глазного дна. При поверке остроты выявляется нарушение центрального зрения. Степень сохранности функций макулы определяется при периметрии и электрофизиологическом исследовании.
Факторы риска
Несмотря на то, что болезнь развивается у многих пожилых людей, она не является обязательным спутником старости. Существуют некоторые факторы, влияние которых увеличивает вероятность развития макулярной регенерации.

Основные факторы риска
Таблица. Список основных факторов риска.
Фактор риска
Характеристика
Возраст
Старше 50 лет
Светлый цвет глаз
Это суждение имеет определенную доказательную базу: пигмент, благодаря которому глаза становятся более темными, играет роль защитного механизма. Однако неопровержимых доказательств этому пока нет.
Табакокурение
У курящих людей маклодистрофия развивается в два-три раза чаще, чем у тех, кто не склонен к такого рода привычной интоксикации. Никотин и другие составляющие табачного дыма оказывают значительное токсическое воздействие на сетчатку.
Гипертоническая болезнь
Постоянная артериальная гипертензия, а также большая разница между систолическим («верхним») и диастолическим («нижним») артериальным давлением (высокие значения пульсового давления) являются серьезными факторами риска.
Атеросклероз, дислипидемия, ожирение
Повышенное содержание в крови жиров, нарушенный баланс липидов, а также превышение нормы холестерина в несколько раз увеличивает вероятность развития макулярной дегенерации
Важно понимать, что «вредны» насыщенные жиры, транс-жиры, жирные кислоты типа омега-6, а вот мононенасыщенные жиры и отмега-3 кислоты являются «полезными» и не только снижают риск развития заболевания, но и являются одним из элементов его лечения.
Применение лекарственных средств
У некоторых препаратов в рамках побочных эффектов от применения есть упоминания о макулодистрофии. Например, это хлорохин, препарат от малярии, фенотиазин, антипсихотическое вещество, хлорпромазин и некоторые другие.
Наследственные факторы
Наличие макулодистрофии у родителей или близких родственников.
Генетические факторы
Наличие определенной генетической аномалии, присутствие тех или иных специфических генетических маркеров.
Образ жизни при макулодистрофии
Помимо всего комплекса лечебных средств, больным макулодистрофией рекомендуют также изменить образ жизни. Ведь чем лучше сетчатка снабжается кислородом и чем меньше страдают сосуды, тем медленнее прогрессирует заболевание.
Советы мало отличаются от обычных советов по здоровому образу жизни. Нужно:
- Правильно питаться. Меньше животных жиров: красного мяса, жирного молока и жирной сметаны. Больше белого мяса, фруктов и овощей.
- Соблюдать режим дня. Сон по расписанию – благо, особенно если лечь до полуночи и встать до девяти часов утра.
- Избегать стрессов. Если фактор стресса из жизни исключить нельзя, можно пить успокаивающие отвары.
- Вовремя лечить болезни и обострения хронических заболеваний, связанных с сосудами. Также очень полезно каждый год посещать всех врачей в ходе планового медосмотра.
- Отказаться от курения и питья алкоголя. Желательно – полностью.
- В солнечную погоду носить хорошие солнцезащитные очки, которые не пропускают ультрафиолет. Если неудобно, можно заменить их на широкополую шляпу, которая закроет от солнца глаза.
Хорошо помогает поддерживать иммунитет на высоком уровне и не забывать давать отдых глазам, если они напрягаются.
Как диагностируется дегенерация желтого пятна?
Для диагностики макулодистрофии сетчатки глаза врач осмотрит глаза с помощью микроскопа. Пока врач проводит обследование, в глаз будет направлен очень яркий свет, называемый щелевой лампой. Различные типы дегенерации желтого пятна вызывают различные микроскопические изменения глаза, и врач будет искать их при осмотре глаза.
Сухая дегенерация желтого пятна
Когда при обследовании обнаруживаются следующие признаки, это указывает на то, что у человека развивается сухая макулярная дегенерация:
- гипер- или гипопигментация сетчатки (участки сетчатки заметно темнее или светлее остальных);
- пятнистое обесцвечивание макулы;
- большие жировые отложения вокруг макулы;
- мягкий жировые отложения;
- разрушение пигментного эпителия сетчатки (мембраны, отделяющей сетчатку от хороида и снабжающей ее питательными веществами).
Влажная макулярная дегенерация
Когда при обследовании обнаруживаются следующие признаки, это указывает на то, что у человека развивается влажная макулярная дегенерация:
- субретинальная жидкость (скопление жидкости вокруг сетчатки);
- субретинальные кровоизлияния (кровоизлияние вокруг сетчатки);
- рубцевание сетчатки.
Диабетическая ретинопатия
Когда при обследовании обнаруживаются следующие признаки, это указывает на то, что у человека развивается диабетическая ретинопатия:
- микроаневризмы (растяжение микроскопических кровеносных сосудов);
- кровоизлияния;
- твердые экссудаты (маленькие желтые отложения, которые образуются из кровеносных сосудов, протекающих в сетчатку);
- изменение вен;
- формирование новых вен;
- утолщение сетчатки.
Другие обследования глаз
Если при обследовании выявляется макулодистрофия сетчатки глаза, могут быть выполнены и другие обследования:
- Флюоресцентная ангиография: рентгенограмма глаза, проводиться после введения флуоресцентного красителя в кровеносные сосуды. Этот тест можно использовать, если есть подозрение на влажную макулярную дегенерацию. Это позволяет врачу оценить степень, размер и место неоваскуляризации (аномальный рост кровеносных сосудов) и степень, в которой из кровеносных сосудов. Обследование также может быть проведена для исключения немакулярных дегенеративных причин нарушения зрения;
- Оптическая когерентная томография: метод, при котором используется лазер для создания изображения глаза или других органов. Он используется для оценки степени утолщения сетчатки и накопления жидкости в тканях сетчатки.
- Ангиография с зеленым индоцианином: процедура, аналогичная ангиографии при флуоресценции, но с использованием другого типа красителя, также может быть использована для того, чтобы помочь врачу оценить степень аномального роста кровеносных сосудов. Обычно в этом обследовании нет необходимости, так как флюоресцентная ангиография предоставит эту информацию.
Классификация макулодистрофии
Окулистами патология классифицируется по формам течения ВМД:
- Сухая (другие названия — неэкссудативная, атрофическая). Развивается медленно.
- Влажная (другие названия — экссудативная, неоваскулярная). Развивается стремительно.
- Рубцовая. Последняя стадия ВМД. Развивается стремительно.
Атрофическая форма
Сухая форма ВМД отмечается в 85% случаях, нежели другие формы патологии. С возраством у человека происходит изменение обмена веществ. В результате этого в области макулы желтоватые пятна, называемые друзами. Это и есть очаги атрофии. Друзы подразделяются на твердые и мягкие. Твердые – мелкие и четко очерченные; мягкие – большие, с расплывчатыми краями, могут сливаться между собой. Пациент теряет остроту зрения постепенно. Это одно из отличий этой формы патологии от иных. Зарегистрированы случаи, когда сухая форма постепенно переходила в последнюю – рубцовую стадию.
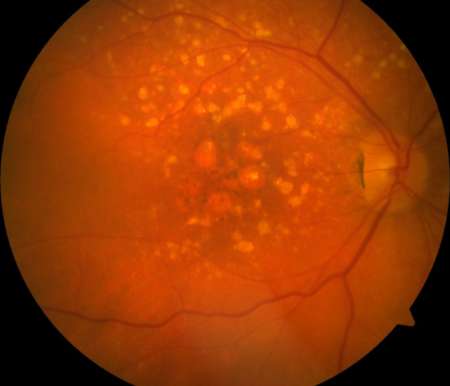
Сухая форма ВМД также называется неэкссудативной или атрофической.
Неоваскулярная форма
Офтальмологи диагностируют данный вид патологии всего в 10-15% случаев. Влажная форма ВМД — результат прогрессирования атрофической формы. Болезнь развивается стремительно. В большинстве случаев практически полностью теряется центральное зрение. По мере увеличения в размерах и утолщения друз (возникших при сухой форме) на сетчатке развивается процесс формирования новых сосудов. Именно данный процесс, именуемый также неоангиогенез, является отличием влажной формы. В результате организм пытается ошибочно компенсировать недостаточное питание сетчатки глаза, посылая дополнительный объем кислорода и необходимых для функционировния веществ.
При прогрессировании патологии через стенки новых сосудов проникают клетки крови и жидкость, накапливающиеся в области под сетчаткой. Развивается отек, появляются кровоизлияния. В результате клетки сетчатки, особо чувствительные к свету, постоянно повреждаются и погибают. Так образуются слепые пятна в центральном зрении.
Классифицируется на:
- Классическую, затрагивающую субретинальную неоваскулярную мембрану (СНМ).
- Скрытую, называемую еще оккультной.
- Смешанную.
Влажная форма также называется экссудативной или неоваскулярной.
Рубцовая форма
При прорастании сосудов под пигментный эпителий возможна отслойка сетчатки с последующей отслойкой нейроэпителия и формированием рубцовой ткани (переход в рубцовую стадию).
Это конечная стадия возрастной макулярной дегенерации. Потеря зрения необратима.