Забрюшинная лимфаденопатия: что это такое и как лечить?
Содержание:
- Как работает лимфатическая система и почему увеличиваются лимфоузлы
- Лимфаденопатия: диагностика
- Детский возраст
- Лимфогранулематоз (болезнь Ходжкина)
- Онкологические процессы
- Частые причины увеличенных лимфоузлов в паху
- Диагностика
- Профилактика
- Течение болезни
- Лимфаденопатия средостения легких
- Анатомические особенности
- Лечение болезни
Как работает лимфатическая система и почему увеличиваются лимфоузлы
Лимфатическая система охватывает практически весь организм, выводя лимфу из органов и тканей в кровяное русло. Этот процесс называется лимфообращением. Таким образом регулируется объем и состав тканевых жидкостей. Кроме того, с помощью лимфы транспортируются биологически активные вещества.
Лимфатическая система состоит из сосудов, узлов и протоков. Начинается она с капилляров – мелких сосудистых образований, которые есть практически в любой ткани, кроме нервов, костей и самого верхнего слоя кожи. Лимфатические капилляры тоньше кровеносных, имеют очень проницаемые стенки и могут растягиваться, забирая большой объем межклеточной жидкости.
Капилляры сливаются в лимфатические сосуды, по ходу которых расположены лимфоузлы, состоящие из лимфоидной ткани. Лимфатические узлы могут быть разных размеров – от мелких с просяное зернышко до крупных, достигающих размера большой фасоли. Лимфоузлы играют роль фильтра – протекающая через них лимфа фильтруется и обеззараживается при помощи антител.
Сосуды соединяются между собой, образуя лимфатические протоки, которые впадают в крупные вены. Кровеносная и лимфатическая системы неразделимы, поскольку выполняют одну и ту же задачу – снабжение тканей питательными веществами, сбор отработанных шлаков, токсинов и других вредных веществ для последующего их выделения почками и печенью.
Однако лимфатическая система играет и другую очень важную роль – защитную. Лимфоциты, находящиеся в лимфе, уничтожают попавшие в органы и ткани микроорганизмы, не давая инфекции поразить весь организм. Если даже микробы попадут в кровоток, то лимфоидные клетки их уничтожат.
Так же реагирует лимфатическая система и на раковые клетки, которые совершенно справедливо считает чужеродными. В нашем организме постоянно появляются мутирующие клеточные структуры, но онкология развивается далеко не всегда, потому что лимфоциты уничтожают неправильно развитые клетки.
При нахождении в организме большого количества возбудителей требуется много лимфоцитов и антител – специальных соединений, необходимых для ликвидации инфекции. Повышенная нагрузка сказывается на состоянии лимфоузлов, в которых накапливаются лимфоциты, производящие антитела. Лимфатические узлы увеличиваются, становятся плотными, а иногда даже спаиваются между собой, образуя крупные конгломераты – «пакеты».
Лимфаденопатия часто сопровождается лихорадкой, плохим самочувствием, головной болью, слабостью, разбитостью. Однако такое состояние может не давать никаких других симптомов, кроме увеличения лимфоузлов. Особенно часто бессмптомность наблюдается на начальных стадиях онкопатологий.
Увеличение лимфоузлов обычно сопровождается отеками лица и конечностей. Это вызвано нарушением лимфотока, при котором происходит скопление лимфы внутри тканей. Сочетание отечности и лимфаденопатии – опасный признак, указывающий на высокую вероятность онкологии и тяжелых инфекций.
Лимфаденопатия: диагностика
Перед тем как приступить к лечению лимфаденопатии у взрослых гематологи ЦЭЛТ проводят всесторонние исследования, позволяющие точно поставить диагноз и определить причину развития патологического состояния. В обязательном порядке учитываются следующие параметры узлов:
- Размеры – определяют степень заболевания (первая – 5 мм-14 мм, вторая – 15 мм-24 мм, третья – 25 мм и более);
- Болевая симптоматика – чаще всего она возникает при воспалительных процессах, в частности, гнойных лимфаденитах;
- Количество – поражённым может быть один, два и несколько узлов, расположенных в одной области. Множественное поражение – признак активного патологического процесса;
- Плотность – обычно воспалённые узлы мягкие, их колебание – признак гнойного процесса, тугая пластичность – лимфомы, твёрдость – метастазов;
- Связанность – несколько узлов, объединённых в одно целое, могут быть признаком туберкулёза, болезни Бенье-Бёка-Шаумана, поражения лимфатической ткани.
Кроме осмотра, пациенту назначают диагностические исследования:
- Развёрнутый анализ крови;
- Анализ на гепатит и ВИЧ;
- УЗ-сканирование внутренних органов и поражённых узлов;
- Гистологию образцов биоптата из поражённого узла;
- Рентгенографическое исследование;
- Магнитно-резонансная или .
Детский возраст
Незрелый детский иммунитет не способен адекватно реагировать на внешние раздражители. В первую очередь, это касается вирусных и микробных заболеваний. Непривитые дети подвергаются большому риску по опаснейшей болезни – дифтерии. При этом заболевании часто увеличиваются передние шейные лимфатические узлы.
В практике приходится сталкиваться с острым стрептококковым тонзиллитом (ангиной). Из «медленных» инфекций, нередко встречается инфекционный мононуклеоз (болезнь Эпштейна-Барр). Системные заболевания, такие как ювенильный ревматоидный артрит, тоже характерны для детского возраста. Нужно помнить, что в последнее время значительно «омолодились» онкологические процессы.
Лимфогранулематоз (болезнь Ходжкина)
Это заболевание, протекающее с опухолевидным разрастанием лимфатических узлов. Чаще возникает у мужчин в возрасте от 20 до 40 лет, хотя могут болеть и дети. Часто отмечается поражение селезенки печени, костного мозга, придает этому заболеванию системный характер.
Начало заболевания безсимптомное или постепенное с общей слабостью, потливостью, периодически субфебрильной температурой тела, очень напоминает туберкулезную интоксикацию. Редко начало острое с ознобом, высокой температурой тела, болями в пояснице. Иногда такие больные жалуются на боль в груди, конечностях, кашель похудения. Типичным признаком лимфогранулематоза является увеличение периферических лимфатических узлов, чаще всего — шейных. Сначала увеличиваются надключичные, иногда паховые, подмышечные или другие группы лимфатических узлов. Узлы безболезненны при пальпации, не сросшиеся между собой и окружающими тканями, эластичные.
Характерными, хотя непостоянными, признаками этого заболевания являются волноподобный тип лихорадки, зуд кожи, спленомегалия. Классическими изменениями гемограммы является нормохромная анемия, лейкоцитоз, лимфопения, эозинофилия и моноцитоз, на поздних стадиях — лейкопения, увеличенная СОЭ. Туберкулиновые пробы преимущественно негативные.
На рентгенограмме обнаруживают увеличенные лимфатические узлы преимущественно передне-верхнего средостения, симметрично с обеих сторон, что создает картину «фабричного трубы». Реже поражения асимметричное. Тени увеличенных лимфатических узлов гомогенные, с четкими контурами.
Иногда, как и при туберкулезе, развиваются ателектаз, плеврит. Диагноз подтверждают результаты гистологического исследования биопсийного материала пораженного периферического лимфатического узла, в котором обнаруживают клетки Березовского — Штернберга.
Симптомы, характерные для туберкулеза внутригрудных лимфоузлов и лимфогранулематоза:
- острое или постепенное начало,
- потеря массы тела,
- слабость,
- быстрая утомляемость,
- повышение температуры тела,
- кашель сухой или с выделением слизисто-гнойной мокроты,
- потливость,
- увеличение лимфатических узлов на рентгенограмме.
Диагностические критерии лимфогранулематоза:
• характерна триада клинических симптомов: волнообразный тип гектической лихорадки, профузное потоотделение, кожный зуд. У больных также появляется боль в груди, конечностях и суставах, землисто-желтоватый цвет кожи; увеличивается селезенка;
• увеличение периферических лимфатических узлов (чаще шейных); в 90-95% случаев одновременно поражаются внутригрудные и периферические лимфатические узлы (чаще шейные и надключичные). В отличие от туберкулеза они могут достигать значительных размеров, эластичные, подвижные, безболезненные, не подвержены гнойного расплавления, очень плотные, не спаяны с кожей («картофель в мешках», по выражению А. А. Киселя);
• может возникать сдавление верхней полой вены, проявляется тяжелой одышкой, цианозом, одутловатость лица, набуханием вен шеи;
• часто протекает с отрицательной туберкулиновой реакцией за счет иммунологической недостаточности (даже если заболевание предшествовала положительная чувствительность к туберкулину);
• в анализе крови — анемия, лейкоцитоз с нейтрофилезом, прогрессирующая лимфопения, гиперэозинофилия. Для туберкулеза не характерны изменения со стороны эритроцитов, наблюдается лимфоцитоз;
• при лимфогранулематозе чаще поражаются паратрахеальные и трахеобронхиальные лимфатические узлы переднего и среднего средостения, симметрично с обеих сторон (симптом «фабричного трубы»). Рентгенологически они имеют вид однородного конгломерата, имеет четкие, крупные волнистые контуры. Отсутствует перифокальной воспаление вокруг узлов;
• основной метод диагностики — пункция или биопсия лимфатического узла. При цитологическом исследовании биоптата в увеличенных периферических лимфатических узлах обнаруживают полиморфизм клеток: лимфоциты, нейтрофилы, плазмоциты, базофилы, эозинофилы, гигантские многоядерные клетки Березовского-Штернберга (они верифицируют диагноз).
Онкологические процессы
В организме человека все взаимосвязано, особенно это касается жидких тканей – крови и лимфы. Поэтому среди опухолевых заболеваний шеи, чаще всего шейные лимфоузлы увеличиваются в двух случаях:
- Занесение метастазов из прилежащих или удаленных опухолей.
- Гемобластозы – злокачественные или хронические заболевания крови и кроветворной системы.
В медицине описаны случаи отдаленного метастазирования в шейные лимфатические узлы рака молочной железы, мозговых оболочек, из других органов.
В последнее время отмечается заметный рост заболеваний кроветворной системы. Острые лейкозы поражают костный мозг, меняя лейкоцитарный состав крови. Лимфоидная ткань узлов в ответ увеличивается, пытаясь скомпенсировать недостаточную зрелость больных клеток.
Под влиянием лечения, лейкоз может переходить в хроническую форму. Во время ремиссии, шейные узлы обычно возвращаются к норме. Повторное их увеличение может стать первым симптомом обострения.
Частые причины увеличенных лимфоузлов в паху
Нередко пациенты спрашивают своих докторов о том, в чем причины этого симптома.
Доктора в первую очередь называют в качестве основных факторов различные инфекции. Способствовать патологическому состоянию могут:
- стафилококковый патогенный микроорганизм, который нередко проживает на кожных покровах в качестве условно-патогенного микроорганизма, и способен доставлять неудобства при снижении иммунитета;
- стрептококковый микроорганизм, который также нередко начинает активно развиваться в том случае, если снижается иммунитет пациента;
- хламидия – микроорганизм, относящийся к патогенным, заражение им возможно при незащищенных сексуальных контактах в первую очередь;
- бледная трепонема – микроорганизм, провоцирующий развитие сифилиса, для которого характерно увеличение лимфазулов в паху у женщин и мужчин, а также появление специфического первичного шанкра в той зоне, где произошел первый контакт возбудителя с кожным покровом;
- ВИЧ – опасный вирус, также передаваемый в основном половым путем, а также при переливании зараженной крови, сопровождается довольно стертой клинической симптоматикой, на увеличение лимфоузлов в паху у мужчин и женщин, а также изменение размеров других групп органов характерно для этой патологии;
- микобактерия туберкулеза – опасный возбудитель, провоцирующий развития туберкулеза, может оказываться в лимфатических узлах области паха, проникая туда из ЖКТ, с кожных покровов нижних конечностей, также вступает в реакцию с иммунной системой и провоцирует изменение размеров.
Увеличенные лимфоузлы в паху: другие причины
Существует и ряд других причин. Помимо описанных выше заболеваний доктору, на прием к которому придет пациент с характерными жалобами, придется исключить:
- появление на кожных покровах конечностей или промежности фурункулов, или иных высыпаний, заполненных гноем;
- заражение патогенной микрофлорой ссадины, пореза или раны, расположенной недалеко от анатомических образований;
- нагноение трофических язв на нижних конечностях, которые также могут обнаруживаться у пациентов различного пола;
- поражение нижней конечности остеомиелитным процессом;
- развитие рожистого воспаления и др.
Важно иметь ввиду, что при ряде заболеваний анатомические образования увеличиваются в размере с обоих сторон, а в ряде случаев увеличение одностороннее. Врачу учет этого фактора может помочь в примерной постановке диагноза
Более редкие, но не исключаемые причины увеличения лимфоузлов
Дополнительно врачи выделяют ряд более редких причин, приводящих к изменению размера структур. Как отмечают доктора, эти причины встречаются редко, однако бездумно отметать их, как невозможные, нельзя ни в коем случае. Стоит учитывать вероятность развития:
- феллиноза или заболевания кошачьих царапин, развивающееся в том случае, если человека укусит или поцарапает зараженная определенными видами хламидий кошка (на месте царапины со временем формируется бубон, из которого выделяется гноенное содержимое с выраженным зловонным запахом);
- бубонная чума – может показаться, что это давно искорененное заболевание, однако в некоторых районах мира вспышки все еще происходят, для диагностики особую роль играет анамнез, в котором учитывается пребывание в очагах инфекции;
- бубонная туляремия – еще одно редкое, как и чума, заболевание, характерное в основном для определенных районов, играет роль, как и в случае с чумой, учет анамнеза и выезда в очаги.
Также не рекомендуется забывать о том, что увеличенный безболезненный лимфоузел в паху может говорить о том, что в организме развивается опухоль. При подозрении на опухолевое заболевание следует провести тщательную диагностику.
Диагностика
Врач проводит сбор анамнеза, для выявления патопроцессов, которые могли послужить первопричиной поражения органов лимфатической системы. Подобному состоянию могут сопутствовать многие заболевания. Например:
- употребление в пищу сырого мяса – токсоплазмоз;
- контакт с кошками – токсоплазмоз, болезнь кошачьих царапин;
- недавние гемотрансфузии – гепатит В, цитомегаловирус;
- контакт с больными туберкулезом – туберкулезный лимфаденит;
- внутривенное введение наркотиков – гепатит В, эндокардит, ВИЧ-инфекция;
- случайные половые связи – гепатит В, цитомегаловирус, герпес, сифилис, ВИЧ-инфекция;
- работа на скотобойне или животноводческой ферме – эризипелоид;
- рыбная ловля, охота – туляремия.
Основные диагностические методы объединяют:
- Анализы на выявление ВИЧ и гепатита;
- Развернутый анализ крови;
- Ультразвуковое обследование органов брюшной, грудной полости, пораженных лимфоузлов;
- Гистологические исследования биоптата;
- Рентгенография;
- Обследования на томографе (КТ, МРТ).
При необходимости может быть проведена биопсия увеличенного лимфоузла с последующим гистологическим и цитологическим исследованием полученных образцов ткани.
Наиболее высок риск развития шейной лимфаденопатии у детей, не прошедших своевременную вакцинацию от дифтерии, паротита, кори, краснухи.
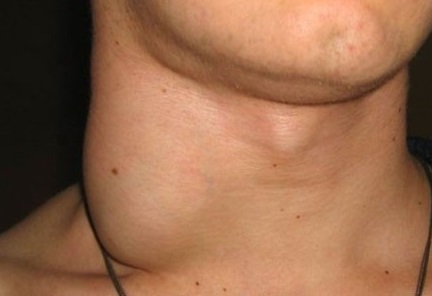
Профилактика
Увеличение лимфатических узлов под челюстью наблюдается при различных поражениях органов. Чтобы избежать патологии нужно:
- укреплять иммунитет (правильно питаться, закаляться и т.д);
- посещать терапевта 1 раз в год для ранней диагностики патологий;
- обращаться к врачу при первых же симптомах и малейшем дискомфорте;
- посещать стоматолога раз в пол года;
- отказаться от вредных привычек (курения, приема алкоголя).
Лимфаденопатия подчелюстная – патология, которая возникает вследствие других заболеваний. Само по себе увеличение лимфоузлов не опасно. Но, болезни которые вызывают нарушение, могут привести к неблагоприятному исходу. Поэтому, при малейших проявлениях лимфаденопатии следует обращаться к врачу, диагностировать и лечить заболевание, чтобы избежать неприятностей.
Течение болезни
Течение болезни зависит от причин лимфаденопатии. Иногда увеличенные лимфатические узлы являются первым признаком серьезного заболевания, а иногда их увеличение связано с другими симптомами. Увеличенный лимфатический узел (лимфаденопатия) – всегда признак того, что в организме есть определенные нарушения.
При лимфаденопатии отмечается:
- Увеличение лимфатических узлов. Лимфатические узлы могут быть размером с боб или больше.
- Болезненность.
В зависимости от причины лимфаденопатии могут присутствовать следующие признаки и симптомы:
- Насморк, боль в горле, лихорадка и другие признаки инфекции верхних дыхательных путей.
- Увеличение лимфатических узлов по всему телу. Может указывать на инфекцию (ВИЧ или мононуклеоз) или другие иммунные нарушения, такие как системная красная волчанка или ревматоидный артрит.
- Отек конечностей, связанный с нарушением лимфодренажа.
- Твердые, неподвижные, быстрорастущие лимфатические узлы. Характерны для онкологических заболеваний.
- Высокая температура.
- Ночные поты.
- Внезапное появление мягких, болезненных, подвижных лимфатических узлов. Обычно характерно для острой инфекции, которая возникла либо в самом лимфатическом узле, либо в его «зоне обслуживания». Бывает, что кожа над поврежденным лимфоузлом становится красной, появляется ранка.
- Шейные лимфатические узлы часто увеличиваются при вирусных инфекциях (например, воспалении глотки), бактериальных инфекциях (например, тонзиллите), инфекциях полости рта, зубных инфекциях (гнойный альвеолит, гингивит), воспалении голосовых связок, осложнении тонзиллита — при развитии тонзиллита.
- Увеличение лимфатических узлов может быть связано с повреждением волосистой головы, например, с укусом насекомого, грибковой инфекцией или краснухой.
- Инфекция глаза в области орбиты вызывает увеличение лимфатических узлов в предплечье, а соседние затылочные лимфатические узлы могут увеличиваться при наличии инфекции (например, токсоплазмоза, краснухи) вблизи наружного слухового прохода и внутри него.
- У людей, выполняющих работу с травмами рук, возможно увеличение лимфатических узлов в подмышечной впадине, локтевой ямке.
- Болезненные увеличенные паховые лимфатические узлы. Часто связаны с инфекцией половых органов, ног, местной инфекцией (например, после депиляции). В этом случае нельзя забывать о таком неприятном заболевании как сифилис.
- Царапины, нанесенные кошкой, также могут привести к болезненному локальному увеличению лимфатических узлов (обычно в подмышечной впадине, локтевой ямке). Этот же симптом может возникнуть после укуса собаки. Лимфаденопатия обычно развивается через 2 недели после травмирования кожи, когда первоначальная рана уже заживает. Могут быть лихорадка, симптомы гриппа и даже осложнения, влияющие на нервную систему (например, менингит). И болезнь, и осложнения имеют хороший прогноз.

Насморк

Развитие тонзиллита
Обратите внимание:
- При инфекционном заболевании, лимфатические узлы будут большими, болезненными, горячими, с покрасневшей кожей над ними.
- У пациентов с заболеванием верхних дыхательных путей лимфатические узлы на шее увеличиваются после вакцинации или, в случае болезни царапин у кошек, в подмышечной впадине.
- Лимфатические узлы, пораженные онкологическим заболеванием, обычно безболезненные, твердые, круглые.
- Увеличенные лимфатические узлы в области верхней челюсти почти всегда являются признаком злокачественного образования.
Лимфаденопатия средостения легких
Средостение – это пространство, которое образуется в полости грудной клетки. Спереди данная анатомическая область ограничена грудной клеткой, сзади – позвоночным столбом. По обеим сторонам от этой структуры расположены плевральные полости.
Лимфаденопатия лимфоузлов средостения сигнализирует о текущем фоновом заболевании. Одновременно с патопроцессом в области легких, может развиваться изменение состояния узлов шейной области.
Клинические проявления:
- Приступы кашля;
- Затруднения и болезненность при глотании;
- Нарушения дыхательной функции (затруднения вдоха-выдоха);
- Повышение температурных показателей;
- Болевой синдром, локализованный в области грудины.
Развитие патологического процесса в легких может спровоцировать тяжелое заболевание инфекционной природы (саркоидоз, туберкулез), травмирование. Факторами, способствующими возникновению состояния, могут выступить вредные привычки: курение, алкоголизм.
Лимфаденопатия средостения обладает выраженной симптоматикой. Развитие патологического процесса сопровождается следующими проявлениями:
- Острый болевой синдром высокой интенсивности, локализованный в грудине;
- Западание глазного яблока;
- Приступы головных болей, ощущение шума в голове;
- Нарушения голосового тембра (осиплость);
- Нарушения глотания;
- В ряде случаев может наблюдаться цианоз лица, набухшие вены шеи.
При хроническом течении патологии, симптоматика проявляется обширнее:
- Повышение температурных показателей;
- Отечность рук и ног;
- Сильная слабость, быстрая утомляемость;
- Сбои сердечного ритма;
- Инфекционные заболевания ЛОР-органов (тонзиллит, фарингит);
- Увеличенные размеры селезенки, печени.
Медиастинальная лимфаденопатия легких представляет собой одно из редких и сложно диагностируемых патологий. Данное патосостояние не является отдельным заболеванием, представляя симптом, сигнализирующий о развитии серьезной фоновой патологии.
В начале развития при незначительном укрупнении узлов, данный вид лимфаденопатии практически себя не проявляет. Прогрессирование патологии, в результате которой увеличившиеся лимфатические органы начинают давить на близлежащие органы и ткани, характеризуется следующей симптоматикой:
- Болезненные ощущения в области груди;
- Компрессия нервных корешков области гортани приводит к осиплости;
- Приступы кашля, нарушение дыхательной способности;
- Сдавливание пищевода приводит к нарушению глотания;
- Компрессия вен провоцирует отеки лица, шеи, плеч.
Подобные проявления могут сопровождать не только лимфаденопатию, но и ряд других патологий. По этой причине, пациентов с данной симптоматикой назначается комплексное диагностическое обследование. Необходимо сделать компьютерную томографию грудной клетки, обследование ультразвуком, рентгенографию, анализы крови, мочи.
В случаях определения укрупненных медиастинальных узлов необходимо исследование биоптата (проведение биопсии). Процедура позволит детально определить природу патологии: инфекционно-воспалительный процесс, сарокидоз, онкопоражение.
Лимфаденопатия корней легких достаточно распространенное явление. Односторонее изменение данной области характерно для туберкулезного бронхоаденита, в случае двустороннего поражения, можно говорить о начальном развитии саркоидоза. 2 стадия болезни Бенье характеризуется распространением воспалительного процесса в легкие, прикорневая лимфаденопатия сохраняется, но развитие патологии постепенно стихает.
Односторонне укрупнение корней легких может сигнализировать о метастазировании в лимфатические узлы данной области. В большинстве случаев метастазы распространяются из соответствующего органа. Увеличение корня легкого может сопутствовать лимфомам злокачественного характера, когда поражаются прикорневые узлы органа.
Парааортальная лимфаденопатия — болезнь, при которой происходит распухание сосудов, отводящих из тканей и органов лимфу, расположенных в забрюшинном пространстве. Подобная патология развивается по причине стремительного прогрессирования тяжелого заболевания в организме человека. В большинстве случаев, состояние сигнализирует о развитии онкологических болезней. Чтобы точно выявить первопричину парааортальной патологии необходимо провести ряд лабораторно-инструментальных исследований.
Анатомические особенности
В области шеи собирается и фильтруется лимфа из нескольких отделов организма. В соответствии с путями оттока и притока, выделяют такие группы шейных лимфоузлов:
- Передние поверхностные.
- Передние глубокие.
- Боковые (латеральные) поверхностные.
- Боковые глубокие.
В зависимости от расположения и глубины залегания, они фильтруют лимфу из разных мест: ЛОР-органов, полости рта, языка, щитовидной железы и других. Изолированная патология в одной из этих структур приводит к локальной гиперплазии шейных узлов.
Системные заболевания, при которых поражается несколько отделов тела или весь организм, сопровождаются генерализованной лимфаденопатией.
Лечение болезни
Полноценное лечение лимфаденопатии может назначить только доктор после проведения диагностики и установления точной причины возникновения болезни. Изначально нужно устранить провоцирующий фактор.
При вирусных инфекциях доктором обязательно назначается противовирусная терапия («Лавомакс», «Кагоцел», «Циклоферон»), а также требуются препараты, укрепляющие иммунитет («Иммунал», «Рибомунил», «Амиксин»). Бактериальная форма лечится антибиотиками («Суммамед», «Амоксицилин», «Цефтриаксон», «Аугментин»), которые подбираются с учетом чувствительности к ним возбудителя.
Туберкулезный тип болезни требует приема противотуберкулезных средств в условиях стационара. В основном назначают «Этамбутол» или «Изониазид». В некоторых случаях лимфаденопатия реактивного характера может проходить самостоятельно через 4-6 недель с момента ее возникновения, если будет устранена причина ее возникновения.
Если по истечении этого времени отсутствуют признаки уменьшения лимфатических узлов, то требуется проведение биопсии. В случае наличия болезненных ощущений показано симптоматическое лечение путем приема анальгетиков. При наличии гнойных образований доктор назначает вскрытие узлов и проведение дренирования.
У детей в некоторых случаях шейные лимфоузлы могут оставаться увеличенными длительное время. В этом случае нужно просто наблюдать за ними
Если происходит постоянное увеличение узлов, несмотря на проведение назначенного лечения лимфаденопатии шейных лимфоузлов у взрослых, то важно срочно посетить врача, так как это может быть признаком развития раковой опухоли и требует срочного вмешательства и проведения курса химиотерапии
Сократить время протекания болезни поможет лимфодренажный массаж, который нужно выполнять регулярно.
Если болезнь была спровоцирована наличием злокачественных опухолей и при наличии метастазов, то по назначению онколога проводится курс химиотерапии, операция или лучевая терапия. В некоторых случаях все эти методики применяются комплексно.
Удаление миндалин требуется, только если все консервативные методики терапии были исчерпаны и не приносят требуемого результата. Доказано, что помимо барьерной функции, препятствующей проникновению микробов, гланды играют также важную роль в половом созревании девочек. Раннее их удаление может привести к отставанию. Кроме того, в зрелом возрасте у женщины могут возникнуть проблемы с вынашиванием ребенка.
При аллергических состояниях, которые привели к развитию лимфаденопатии, назначают антигистаминные препараты («Зодак», «Зиртек», «Фенистил»), а также проводят удаление аллергена. При ВИЧ-инфекции изначально оценивается иммунитет больного и при надобности проводится антиретровирусная терапия, направленная на подавление вируса иммунодефицита человека. При механических травмах, которые привели к развитию болезни, назначают обезболивающие средства, соблюдение полного покоя, а при надобности проводят операцию.
В связи с тем, что лимфатическая ткань склонна к быстрому распространению воспаления, при совершенно любой форме лимфаденопатии нужно с осторожность применять местные средства для лечения, в частности, такие как спиртовые растирки, согревающие компрессы. При наличии опухолей все эти манипуляции строго противопоказаны, так как они создают требуемые условия для распространения раковых клеток
Можно просто проводить обработку пораженного лимфатического узла антисептическими мазями. Однако применять их нужно обязательно в комплексе с антибактериальными средствами.