Таблетки от малярии танзания
Содержание:
- Симптомы заболевания
- Как лечить малярию
- Борьба с инфекцией
- КАК ОПРЕДЕЛИТЬ МАЛЯРИЮ, ЕСЛИ ВЫ УЖЕ В РОССИИ?
- Самые эффективные лекарственные средства против малярии
- Анализы и диагностика малярии
- Симптомы малярии
- Лечение тропической малярии
- Противомалярийные препараты
- Побочное действие противомалярийных средств
- Как передается малярия?
- Передозировка
Симптомы заболевания
Клиническая картина включает в себя четыре периода:
- Инкубационный период.
- Период первичных острых проявлений.
- Вторичный латентный период.
- Период рецидивов.
Инкубационный период колеблется от 14 до 35 дней
в зависимости от вида плазмодия. Начало заболевания характеризуется чувством слабости, головной болью, повышением температуры тела.
Малярия характеризуется эпизодичностью симптомов – больного бросает то в жар, то в холод. Обычно в первые несколько утренних часов больной ощущает сильный холод, озноб.
Лихорадка постепенно усиливается, появляются ломота в мышцах, судороги. Ладони и стопы холодные, с синюшным оттенком. Во второй половине дня возникает жар, повышенное выделение пота, сильное чувство жажды.
Резко повышается температура тела. Кожные покровы горячие, границы печени и селезенки увеличиваются. Возможно появление галлюцинаций. Через 8 часов лихорадка проходит. Спустя 15-20 дней происходит распад эритроцитов, что проявляется желтушным окрашиванием кожи и слизистой глаз.
При своевременном лечении удается купировать приступы малярии через несколько дней. Без оказания квалифицированной помощи инфекция может перейти в латентную форму и длиться до 3-4 лет.
Как лечить малярию
Своевременная диагностика и адекватное лечение малярии всегда приводят к выздоровлению больного, даже в случаях развития лекарственной устойчивости. Перед началом лечения на основании данных клинического обследования необходимо оценить тяжесть заболевания и возможный риск осложнений. Сведения о приеме противомалярийных препаратов в прошлом помогут подобрать правильное лечение и избежать риска развития лекарственной устойчивости.
Больные со свежими случаями малярии, ранними и поздними рецидивами госпитализируются с целью купирования первых приступов заболевания в условиях стационара. В межприступный период больного можно лечить амбулаторно. Палаты, где находятся больные, должны быть защищены от комаров.
Больные подлежат выписке только после лабораторного подтверждения исчезновения малярийных плазмодиев в крови.
После излечения больной подлежит диспансерному наблюдению в течение 2-х лет, в течение которых периодически проводится паразитологическое исследование крови, проводятся профилактические и противорецидивные курсы химиотерапии.
Во время приступов больному необходимо давать полужидкую легкоусвояемую пищу с достаточным количеством витаминов. При развитии анемии больному назначаются препараты железа и пивные дрожжи. При необходимости производится переливание крови малыми порциями — по 150,0 — 200,0 через каждые 2 дня.
Все противомалярийные препараты применяются только после еды.
Рис. 1. На фото малярийные комары.
Борьба с инфекцией
Поскольку малярийный паразит передается больше всего комарами борьба с малярией зависит от предупреждении укусов комаров людей там, где возможно искоренение комаров.
Самки комаров откладывают яйца в стоячую воду в прудах, озерах и канавах, или даже в небольших количествах в дождевую воду, лужи, поилку или бассейны. Из яиц вскоре вылупляются личинки, которые питаются микроскопическими растениями в воде. Личинки живут у поверхности воды, дыша воздухом через инкубационную трубку. В конечном итоге окукливаются; куколка, все равно дышит воздухом. Наконец, у куколки трескается кожа и комар улетает.
Методы искоренения москитов направлены на каждом из этапов их развития. Взрослое насекомое должно быть атаковано пестицидами, которые не вредны для других форм жизни. Рассадники комаров должны быть уничтожены путем осушения прудов, застойных болот, превращая вялые реки в быстрые и предотвращая накопления воды. Болотистые места должны быть засыпаны песком.
Обрабатывается статическая вода на основе масла где производится масляная пленка на воде, которая уничтожает личинки и куколки, блокируя их дыхательные трубки, добавление пестицидов увеличивает их эффективность. Такие опрыскивания должны включать в себя не только озера и пруды, но любое накопление воды, например, канализацию и водостоки и даже в небольших количествах собираются в старых консервных банках.
Некоторая адаптация к инфекции
В ряде регионов африканского континента, где заражение носит эндемический характер, произошла некоторая культурная адаптация, чтобы справиться с проблемой. Возникла серповидно-клеточная анемия – это наследственное заболевание, при котором образуется аномальный гемоглобин. У таких людей паразит не может выжить в этих искаженных клетках.
Как ставится диагноз малярии?
Инфицирование человека диагностируется посредством анализа крови. Анализ проводится для выявления малярийных паразитов в крови.
КАК ОПРЕДЕЛИТЬ МАЛЯРИЮ, ЕСЛИ ВЫ УЖЕ В РОССИИ?
Если поплохело дома — даже если прошло от нескольких месяцев до года — срочно чешите сдавать анализы на толстую каплю и тонкий (окрашенный) мазок. Это и есть исследование на малярийные плазмодии.
В Москве это можно сделать, например, в
- ФНКЦ ФМБА России,
- лаборатории ЦКБ РАН,
- Институте медицинской паразитологии, тропических и трансмиссивных заболеваний им. Е.И. Марциновского,
- или в частных лабораториях типа Ситилаб.
Анализ недорогой, бесплатно иногда делают в некоторых районных клиниках, но куда точнее экспресс-тестов.
Не тратьте время на участковых терапевтов или пробивайтесь к инфекционисту, потому что, возможно, что этого самого времени у вас очень мало. Общий анализ крови и биохимия в данном случае не показатель для диагностики. Плюс наслушаетесь бреда вроде «кровь надо брать на пике температуры» (и пофиг, что пик у вас в 6 утра, когда больницы закрыты, а кровь под микроскопом всё равно остывает до комнатной температуры). Успеете ещё наобщаться, когда убедитесь, что плазмодиев внутри вас нет.
Плохо для заболевших в России то, что даже в Москве и Питере специалисты с малярией сталкивались ничтожно мало. Вон врач-инфекционист на днях опять посоветовал отдыхающим на Занзибаре делать прививки, которых от малярии в природе нет. А уж в глубинке ситуация и подавно… И лечить вас попытаются, скорее всего, хлорохином (он же далагил), к которому во многих областях плазмодии уже успели выработать устойчивость.
Кстати, в условиях ковида добраться на диагностику в столицу с температурой тоже будет проблематично, всюду термометрия, с признаками ОРВИ и с температурой выше +37 и на борт не дадут ступить, а уж с лихорадкой, которая длится часами, и подавно. Потому, раз уж решились на экзотический отпуск или нужда довела до командировки, ещё раз напоминаем: прикупите подходящее средство на месте и храните запас минимум несколько месяцев.
А если не купили и срочно понадобилось, тьфу-тьфу, поищите . Мир не без добрых людей.
Всем здоровья!
Чтобы хватать горячие предложения быстрее остальных, подписывайся на наш Telegram-канал @travelradar и группы и
Свежие новости на сайте
Самые эффективные лекарственные средства против малярии
Мефлохин
Антибиотик. Выпускается в порошке. Преимуществом является приемлемая цена. Препарат воздействует на самого возбудителя и присоединившиеся осложнения в виде сопутствующей инфекции. Недостатком является быстрое привыкание плазмодия к препарату, в результате чего эффективность снижается. Нельзя применять беременным, детям младше двух лет.
Хиноцид
Форма выпуска – порошок. Антибиотик, воздействует непосредственно на половые клетки плазмодия. Применяют для проведения профилактики и рецидивов заболевания. Препарат назначают детям, которые заразились от больной матери. Имеет выраженные побочные эффекты.
Бигумаль
Выпускается в драже и таблетках. Используют только при выявлении тропической малярии. Препарат уничтожает эритроцитарные формы плазмодия. Достоинством препарата является возможность назначения детям до 1 года. Во время терапии необходимо контролировать показатели крови и мочи. Среди побочных эффектов – возможность развития лейкоцитоза, гематурии и ухудшение самочувствия.
Примахин
Выпускается в порошке. Препарат останавливает размножение комаров, переносящих инфекцию, а также экзоэритроцитарные и половые формы возбудителя. Используют с профилактической целью. Имеет выраженные побочные эффекты, в том числе возможность развития анемии у плода.
Доксициклин
Антибиотик широкого спектра действия. Выпускается в таблетках, капсулах, растворах и мазях. Убивает возбудителей, проникших внутрь клетки. Таблетки, капсулы и растворы имеют массу побочных эффектов, могут вызывать аллергические реакции. Мазь применяют для обработки места укуса комаров с профилактической целью. Запрещается принимать во время беременности, детям до 8 лет.
Фансидар
Антибиотик синтетического ряда. Выпускается в таблетках. Применяется при заражении от укуса насекомых. Разрешается назначение детям весом более 5-6 кг. Препарат снимает симптомы, но не убивает плазмодий, циркулирующий в крови. Назначают в первые дни разгара заболевания до получения точных данных о типе возбудителя.
Ацикловир

Выпускается в виде таблеток, мази или порошка. Мази используются для профилактики, имеют минимум побочных эффектов. Препарат используется для профилактики вирусной инфекции, которая может присоединиться в качестве осложнения
С осторожностью назначается во время беременности. Запрещается в период лактации, детям до 3-х летнего возраста
Хлорохин
Выпускается в виде порошка. Лекарственное средство воздействует на эритроцитарный плазмодий и снимает воспаление. Рекомендуется применять на пике симптоматики. Присутствуют побочные эффекты
С осторожностью назначают во время беременности, детям с 3-х лет. Запрещается применение при заболеваниях сердца, кроветворной системы, печени и почек
Хинин
Является антибиотиком широкого спектра действия. Выпускается в таблетках и растворе. Механизм действия направлен на воздействие плазмодия, находящего внутри эритроцитов. Хинин снижает температуру и воспаление, повышает сопротивляемость организма. У препарата масса побочных эффектов. Применяют в острую фазу заболевания, а также для профилактики осложнений.
Сульфадоксин
Выпускается в таблетках и порошке. Механизм действия направлен на блокировку деления ДНК возбудителя, в результате чего размножение плазмодия в крови останавливается. У препарата высокая эффективность, которая наступает спустя несколько дней. Запрещается применять во время беременности и в период грудного вскармливания. У препарата масса побочных эффектов.
Анализы и диагностика малярии
Если у больного без видимой причины возникают периодические приступы лихорадки и озноба, необходимо обязательно исключить малярию, особенно, если человек в течение последних двух лет посещал очаги, где распространено это заболевание.
Лабораторная диагностика малярии предусматривает определение возбудителей заболевания в крови.
В процессе диагностики проводят общий анализ крови. Так как в ходе развития болезни происходит массовый распад эритроцитов, у больного развивается гемолитическая анемия, гипербилирубинемия, что приводит к пожелтению кожи. Но в первые недели болезни желтушность может отсутствовать.
Для малярии характерны полихроматофилия, эозинопения, лейкопения, нейтропения, относительный лимфоцитоз, моноцитоз. Высокий лейкоцитоз отмечается только в редких случаях. При продолжительном протекании заболевания отмечаются высокие показатели СОЭ.
Для исследования крови на наличие в ней малярийных плазмодиев, как правило, применяют метод «толстой капли». Он позволяет определить наличие паразитов, так как в таком количестве крови их концентрация намного больше, чем в так называемом «тонком мазке». Однако метод «тонкого мазка» дает возможность более надежно определить вид плазмодия, ведь при таком исследовании лучше сохраняется его внешний вид. Если первый анализ был отрицательным, его повторяют через 4-6 часов.
Необходимо также определить тип возбудителя. Для определения Р. falciparum применяют специальные быстрые диагностические тесты, проводят микроскопическое исследование. Проводят также серологическую диагностику.
Симптомы малярии
 В крови малярийный плазмодий фиксируется на эритроцитах.
В крови малярийный плазмодий фиксируется на эритроцитах.
Основным симптомом малярии является лихорадка, возникающая только тогда, когда концентрация паразитов в крови достигнет определенного уровня.
Различают 4 формы малярии, вызываемые различными видами возбудителей: трехдневная, четырехдневная, тропическая и так называемая овале-малярия. Каждая форма заболевания имеет свои особенности, но для всех характерны общие симптомы: приступы лихорадки, увеличение селезенки и анемия.
Малярия относится к полициклическим инфекциям, в ее течении выделяют 4 периода:
- инкубационный (первичный латентный);
- период первичных острых проявлений;
- латентный вторичный;
- период рецидивов.
Длительность инкубационного периода напрямую зависит от вида возбудителя. В конце его появляются так называемые симптомы – предвестники заболевания: головная боль, озноб, боли в мышцах.
Острый период характеризуется рецидивирующими приступами лихорадки. Во время приступа наблюдается четкая смена стадий озноба, лихорадки и потоотделения. Во время озноба, который может длиться от получаса до 3 часов, температура тела повышается, но больной никак не может согреться, наблюдается цианоз конечностей. Пульс учащается, артериальное давление повышается, а дыхание становится поверхностным.
Период озноба заканчивается и наступает лихорадочный период, больной согревается, при этом температура тела может подняться до 40–41С. У больного краснеет лицо, кода становится сухой и горячей, отмечается психоэмоциональное возбуждение, беспокойство, спутанность сознания. Больные жалуются на головную боль, иногда появляются судороги.
К концу периода лихорадки температура тела очень быстро снижается, что сопровождается профузным (очень обильным) потоотделением. Больной быстро успокаивается и засыпает. Далее следует период апирексии, во время которого у больного малярией будет сохраняться нормальная температура тела и удовлетворительное самочувствие. Но приступы будут повторяться с определенной цикличностью, которая зависит от типа возбудителя.
На фоне приступов у больных наблюдается увеличение селезенки, печени, развитие анемии. При малярии страдают практически все системы организма. Наиболее тяжелые поражения наблюдаются в сердечно-сосудистой (кардиодистрофия), нервной (невриты, невралгии, мигрени), мочеполовой (нефрит) и кроветворной системах.
Обычно у каждого больного регистрируются 10–12 острых приступов, после чего инфекция затухает и наступает вторичный латентный период малярии.
При неэффективном или неправильном лечении через несколько недель или месяцев возникают рецидивы заболевания.
Особенности видов малярии в зависимости от типа возбудителя:
- Трехдневная малярия. Инкубационный период может длиться от 10 дней до 12 месяцев. Продромальный период обычно имеет общие симптомы. Болезнь начинается остро. В течение первой недели лихорадка носит неправильный характер, а затем устанавливается лихорадка, при которой приступы повторяются через день. Приступы обычно возникают в первой половине дня, происходит четкая смена стадий озноба, лихорадки и потоотделения. После 2–3 приступов заметно увеличивается селезенка, а на 2 неделе болезни развивается анемия.
- Овале-малярия по своим проявлениям очень похожа на малярию трехдневную, но протекает заболевание легче. Минимальный инкубационный период длится 11 дней. Приступы лихорадки чаще всего возникают в вечернее время.
- Четырехдневную малярию относят к доброкачественным формам малярийной инфекции. Длительность инкубационного периода обычно не превышает 42 дня (не менее 25 дней), а приступы лихорадки четко чередуются через 2 дня. Увеличение селезенки и анемия развиваются редко.
- Тропическая малярия характеризуется коротким инкубационным периодом (в среднем 7 дней) и наличием типичного продромального периода. У больных этой формой малярии зачастую отсутствуют типичные симптомы приступа. Период озноба может быть выражен слабо или отсутствовать, лихорадочный период может быть затяжным (до 30–40 часов), снижение температуры происходит без выраженного потоотделения. У больных наблюдается спутанность сознания, судороги, бессонница. Часто они жалуются на боли в животе, тошноту, рвоту и диарею.
Лечение тропической малярии
Широкое распространение лекарственной устойчивости Plasmodium falciparum и развитие опасных осложнений у неиммунных пациентов часто приводит к значительным трудностям, возникающих в процессе лечения тропической малярии.
Рис. 11. Признаки гепатита при малярии — желтушность кожных покровов и склер.
Радикальное лечение тропической малярии
При условии сохранения чувствительности к гемошизотропным препаратам возможно радикальное лечение тропической малярии. Показан прием Делагила в течение 5-и дней, а при наступлении эпидемического сезона назначается препарат с гамонтотропным действием — Хлоридин или Примахин в течение 2 и 3 дней соответственно.
При тропической малярии средней тяжести купирует проявления заболевания Мефлохин, прием которого осуществляется 1 день. При устойчивости к Мефлохину назначается комбинированный препарат Фансидар. Высокоэффективными при лечении тропической малярии являются препараты Маларон, Галофантрин, комбинированный препарат Коатрем и препараты из китайской полыни Артемизинин и Артезунат в сочетании с Мефлохином.
Рис. 12. При лечении тропической малярии используются препараты из китайской полыни.
Лечение тропической малярии с тяжелым течением
При тяжелом течении тропической малярии, когда развивается общетоксический синдром, появляются признаки органных поражений и в крови регистрируется высокоактивная паразитемия, внутривенно назначается Хинина дигидрохлорид или Хлорохин. По достижении положительного клинического эффекта осуществляется переход на прием Хинина сульфата per os. Общая продолжительность лечения Хинином составляет 7 — 10 дней.
При лечении злокачественной малярии необходимо строго следить за количеством вливаемой жидкости, не допускать избыточного ее вливания, следить за водно-солевым обменом и за состоянием системы свертывания крови, своевременно проводить противошоковые мероприятия.
Рис. 13. Увеличение печени и селезенки при малярии у ребенка и взрослого.
Лечение тропической малярии в регионах Юго-Восточной Азии
При лечении тропической малярии в регионах Юго-Восточной Азии (Таиланде, Камбодже и Вьетнаме) Хинин применяется в сочетании с Доксициклином, или Клиндамицином, или Азитромицином.
Патогенетическое лечение злокачественной тропической малярии
За больными со злокачественным течением малярии устанавливается постоянный мониторинг за уровнем паразитемии, пульса и артериального давления, ЭКГ, частотой дыхания, диурезом, за уровнем глюкозы крови, азотистых метаболитов, электролитов, кислотно-щелочного баланса и коагулограммой.
Больным проводится интенсивная дезинтоксикационная и оксигенотерапия. Постоянно измеряется объем внутривенных вливаний.
При церебральной форме тропической малярии вводят осмодиуретик маннитол, проводят искусственную вентиляцию легких и охлаждение головы (краниогипотермия), гипербарическую оксигенацию.
Почечная и почечно-печеночная недостаточность являются показаниями к проведению детоксикации с применением плазмафереза, гемодиализа, гемосорбции и др.
Трансфузии свежезамороженной плазмы, свертывающих компонентов крови и тромбоцитарной массы применяются при геморрагических формах заболевания.
Правильный уход, рациональное питание и профилактика осложнений благоприятно влияют на исход тропической малярии.
Рис. 14. Поражение головного мозга при малярии.
Противомалярийные препараты
Существует несколько групп противомалярийных препаратов. Их градация основана на воздействии на ту или иную стадии развития малярийных плазмодиев в организме больного.
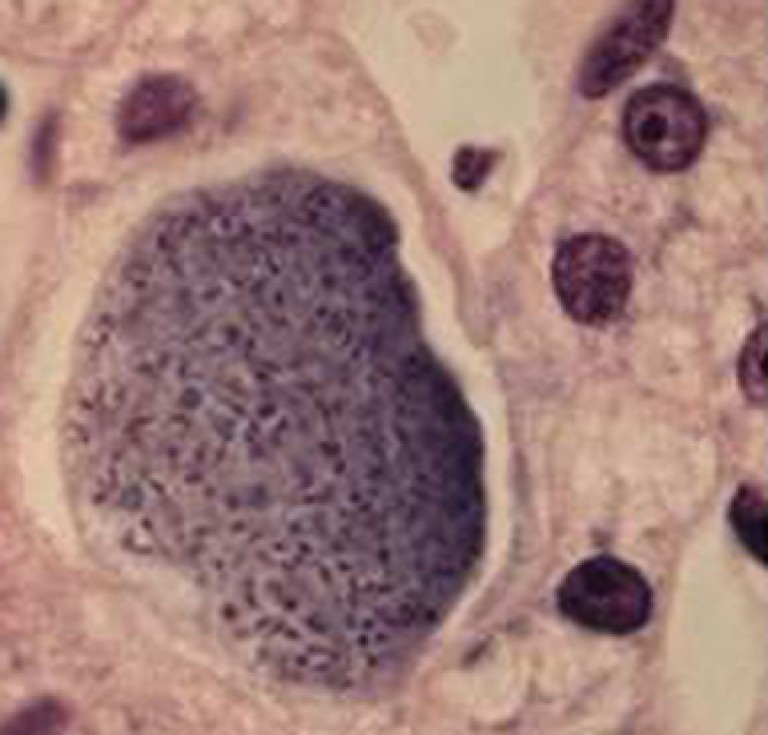
Рис. 3. Тканевой шизонт в печени.
Гематошизотропные препараты
Гематошизотропные препараты разрушают малярийные плазмодии, проходящие свой цикл развития в эритроцитах, купируют приступы малярии.
- В эту группу входят: Хинин, Мепакрин (Акрихин), Пириметамин (Хлоридин, Малоцид, Тиндурин, Дараприм), Хлорохин (Хингамин, Резохин, Нивахин и др.), Плазмохин.
- Помимо вышеуказанных препаратов для лечения малярии используются антибиотики и сульфаниламидные препараты (Триметоприм, Пириметамин, Сульфаметоксазол, Сульфадоксин, Тетрациклин, Клиндамицин, Мефлохин и фторхинолоны
). Назначение производных сульфона и сульфаниламида позволяют значительно уменьшить дозы основных противомалярийных препаратов. - Из комбинированных препаратов используется Фансидар
— сочетание Пириметамина
и Сульфадоксина
. - Препаратом глубокого резерва является Галофантрин.
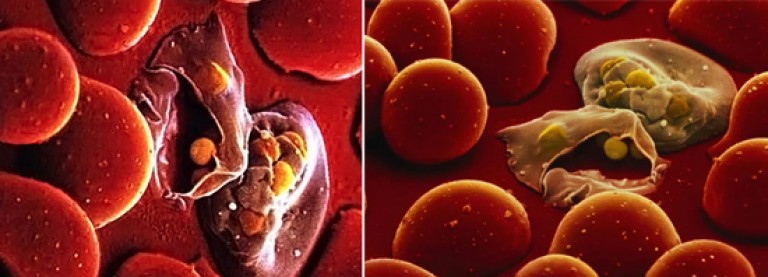
Рис. 4. Гематошизотропные препараты разрушают малярийные плазмодии, проходящие свой цикл развития в эритроцитах, купируют приступ малярии.
Гамонтотропные препараты
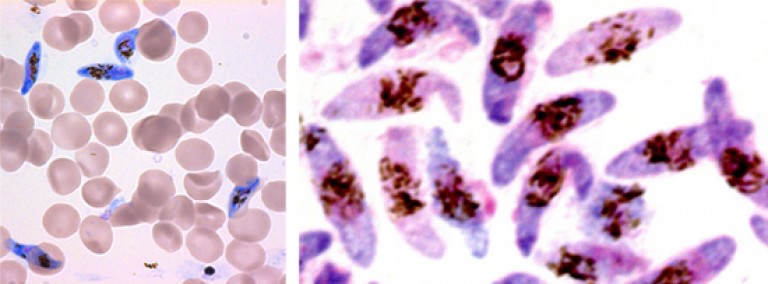
Рис. 5. Женские гаметоциты P. falciparum под микроскопом.
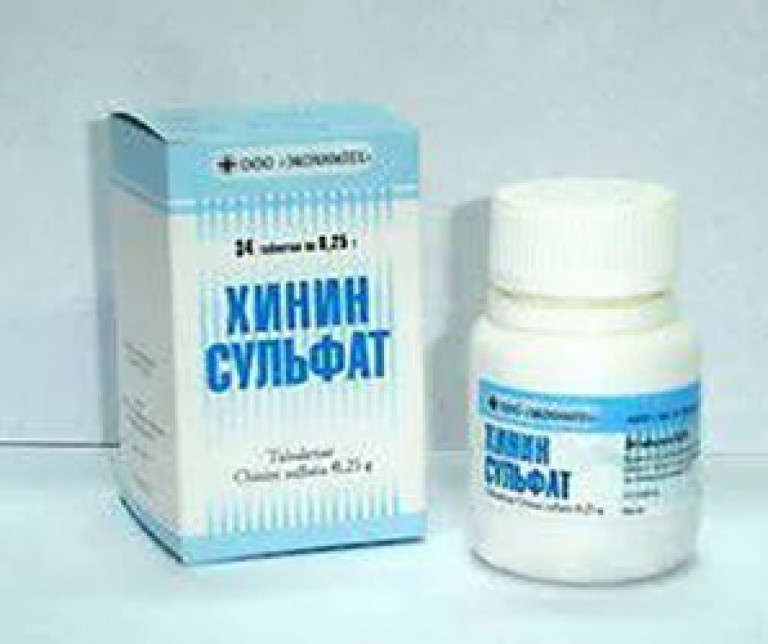
Рис. 6. Хинин — алкалоид хинного дерева является первым противомалярийным препаратом.
Побочное действие противомалярийных средств
Большинство П. с. отличается хорошей переносимостью и при непродолжительном приеме в терапевтических дозах обычно не вызывает серьезных побочных эффектов. Последние чаще возникают при длительном применении П. с.
Характер побочного действия П. с., относящихся к разным классам хим. соединений, различен. Так, хингамин и другие производные 4-аминохинолина могут вызывать тошноту и рвоту. При длительном непрерывном применении (в течение многих месяцев) препараты этой группы могут вызывать нарушения зрения и вестибулярные расстройства, депигментацию волос, поражения печени и дистрофические изменения в миокарде. При быстром внутривенном введении хингамина возможно развитие коллаптоидных реакций.
Производные диаминопиримидина (хлоридин и др.) при кратковременном применении иногда вызывают головную боль, головокружение и диспептические расстройства. Наиболее тяжелыми проявлениями побочного действия этих препаратов при длительном применении могут быть мегалобластическая анемия, лейкопения и тератогенный эффект, которые обусловлены антифолиевыми свойствами П. с. данной группы.
Бигумаль и другие бигуаниды вызывают у некоторых больных преходящее повышение числа нейтрофилов в крови и лейкемоидные реакции. Длительный прием бигумаля натощак сопровождается потерей аппетита, возможно, вследствие угнетения желудочной секреции.
Противомалярийные средства из числа производных 8-аминохинолина (примахин, хиноцид) чаще, чем другие П. с., вызывают побочные эффекты (диспептические расстройства, боли в груди, цианоз и др.). Следует иметь в виду, что побочное действие хиноцида развивается чаще и протекает тяжелее при одновременном назначении этого препарата с другими П. с. Наиболее тяжелым проявлением побочного действия производных 8-аминохинолина может быть внутрисосудистый гемолиз, который развивается у лиц с врожденной недостаточностью фермента глюкозо-6-фосфатдегидрогеназы в эритроцитах.
Препараты хинина отличаются более высокой токсичностью по сравнению с другими П. с. Побочное действие хинина — шум в ушах, головокружение, тошнота, рвота, бессонница, маточные кровотечения. При передозировке хинин может вызывать снижение зрения и слуха, резкую головную боль и другие нарушения со стороны ц. н. с., а также коллаптоидные реакции. В случае идиосинкразии к хинину возникают эритема, крапивница, эксфолиативный дерматит, скарлатиноподобная сыпь. У лиц с недостаточностью глюкозо-6-фосфатдегидрогеназы под влиянием хинина развивается гемоглобинурийная лихорадка.
См. также Малярия (лечение и химиопрофилактика) .
Библиография: Клиническая фармакология, под ред. В. В. Закусова, с. 550, М., 1978; Лекарственные препараты, применяемые при паразитарных заболеваниях, под ред. А. И. Кротова, с. 5, М., 1979; Мошковский Ш. Д. Химиопрофилактика малярии, Мед. паразитол., т. 4, в. 3, с. 161, 1935; Указания по лечению и химиопрофилактике малярии, под ред. Ш. Д. Мошковского, М., 1972; Химиотерапия малярии и устойчивость к противомалярийным препаратам, Сер. техн. докл. № 529, Женева, ВОЗ, 1975; Chemotherapy of malaria, Wld Hlth Org. Monogr. Ser. № 27, Geneva, 1981, bibliogr.; The pharmacological basis of therapeutics, ed. by A. G. Gilman a. o., N. Y., 1980.
Как передается малярия?
Источником возбудителя инфекции при малярии является инфицированный человек или носитель паразитов, кровь которого содержит гаметоциты плазмодия. Передается малярия:
- через укусы москитов рода Anopheles;
- от матери плоду (вертикальное инфицирование);
- во время переливания крови от носителя паразитов (гемотрансфузионная передача);
- через использование загрязненных кровью больного человека шприцов (инъекционная малярия у наркоманов).
Малярия – это трансмиссивная инфекция, поэтому заразиться от больного человека при разговоре, поцелуе, использовании общей посуды и т.д. невозможно.
Передозировка
Хлорохин быстро и почти полностью всасывается.Токсические дозы могут быть летальными, особенно для детей (более 1 г).Основные симптомы передозировки развиваются за несколько минут: головная боль, тошнота, рвота, желудочно-кишечные расстройства, сонливость, головокружение, гипокалиемия, нарушения зрения, внезапная потеря зрения, артериальная гипотензия, аритмия, циркуляторный коллапс вследствие кардиотоксического эффекта, сердечно-сосудистая недостаточность, судороги , сердечная и дыхательная недостаточность, остановка дыхания, кома, затем летальный исход через несколько часов.Лечение. Не существует специфического антидота. Неотложное лечение начинать с интенсивной и поддерживающей терапии, включая поддержку дыхания, назначение адреналина и диазепама для предотвращения кардиотоксичности и аритмии (в / в инфузии адреналина, начиная с 0,25 мкг / кг / мин и повышая на 0,25 мкг / кг / мин , пока не будет восстановлен соответствующий систолическое давление; диазепам назначать в виде инфузии в дозе 2 мг / кг в течение 30 минут, далее по 1-2 мг / кг в сутки в течение 2-4 суток). Проводить промывание желудка.Если прошло немного времени с момента применения препарата, можно принять активированный уголь для уменьшения дальнейшего всасывания (доза должна быть как минимум в 5 раз больше предполагаемой дозы принятого хлорохину).Диализ и обменные трансфузии можно рассматривать как возможные дополнения терапии.