Виды и лечение ран
Содержание:
- Мафенида ацетата мазь 10%.
- Лечение гнойных ран на ногах и руках
- Что нужно, чтобы подсушить гнойную рану?
- Эдас-202м
- Симптомы гнойных ран
- Причины развития гнойных ран
- Патогенез и этиология развития
- Виды гнойных ран
- Как лечить мокнущую открытую рану
- Обработка гнойной раны в домашних условиях
- Эффективность использования мазей при гнойных ранах
Мафенида ацетата мазь 10%.
Показания к применению:
- трофические язвы;
- гнойные раны;
- инфицированные ожоги;
- пролежни.
Слой мази обычно составляет 2-3 мм, смену повязки проводят 3 раза в неделю, либо, при обильном гноеотделении, ежедневно.
Антисептик наносится на рану, откуда он проникает через участки кожи с нарушенным кровообращением в системный кровоток. Помимо нанесения мази на раневую поверхность, препарат вводят в гнойную полость тампонами, с наложением повязки.
Перед сменой повязки с мазью, если марля присохла к раневой поверхности, рекомендуется ее отмочить антисептическим раствором. Травматизация регенерируемого эпителия может сопровождаться обильной кровоточивостью.
При совмещении с другими препаратами возможно проявление перекрестной гиперчувствительности с активными компонентами.
В аптеках от 45 р.
Лечение гнойных ран на ногах и руках
Чаще всего раны, в том числе гнойные, бывают на ногах и руках. Несмотря на то что рекомендации по лечению тех или иных повреждений схожи, все же имеются в каждом конкретном случае и свои особенности. Например, при одних рекомендуется использовать антисептики, а при других потребуются сухие повязки или обработка раны перекисью водорода без наложения на нее бинтов или пластыря.
В случае воспаления повреждения в нее попадают вредоносные бактерии или грибок. Если загноилась рана на ноге, что делать, вы не знаете, рекомендуется обратиться к врачу, чтобы он выписал необходимый антибиотик и порекомендовал наиболее подходящее в данном случае лечение. Лучше всего обращаться к травматологу или хирургу.
Что нужно, чтобы подсушить гнойную рану?
Наверное, каждый сталкивался с проблемой повреждения кожи (глубокого или не очень), в результате чего появляется рана. Самостоятельно с помощью подручных средств можно лечить только неглубокие раны. Чтобы подсушить гнойную рану и ускорить ее заживление, воспользуйтесь дезинфицирующим средством, которое поможет избавиться от занесенной инфекции, которая может спровоцировать появление воспалительного процесса. В случае наличия ран большой площади и значительной глубины, рекомендуется обратиться к врачу и не предпринимать никаких самостоятельных попыток лечения. Как подсушить рану, читайте далее в статье.
Чтобы самостоятельно подсушить гнойную рану, вам понадобится наличие следующих компонентов:
репчатого лука, меда, коры ивы;
топленного сливочного масла.
Если вы уже имеете рану, то не рекомендуется заниматься частым ее перевязыванием. Если же вы все-таки ее перевязываете, не забывайте использовать для этого различные антисептики, которые продаются в аптеке. Их можно применять как непосредственно на рану, так и внутримышечным или же оральным способом. Если вы с раной находитесь в больнице, в целях дезинтоксикации можно осуществлять переливание небольших порций крови.
Чтобы разрушить омертвевшие ткани, вам могут назначить применение растворов или порошков, сделанных на основании протеолитилитических ферментов животного или бактериального происхождения.
Если воспаление раны уже прошло, дальше подсушить рану можно с помощью средств народной медицины. Чтобы знать, как подсушить рану, которая начала мокнуть и плохо заживает, на помощь придет следующий рецепт. Берем средних размеров головку репчатого лука и измельчаем ее. Потом добавляем в полученную смесь ложку сухой, коры ивы, которая должна быть предварительно измельченная и стертая в порошок. Берем стакан кипяченой горячей воды и заливаем все смешанные ингредиенты. Настаивать все это нужно в течение 8-10 часов. После этого необходимо процедить полученную настойку и смешать с медом. С помощью этой настойки нужно перевязывать рану.
Подсушиванию раны и ее очищению также способствует повязка с использованием размытых земляничных ягод.
Чтобы гнойная рана быстрее зажила, можно воспользоваться свежевыжатым клюквенным соком. Кроме того, замечательному подсушиванию ран способствует применение для повязок липового или тополиного меда.
Кроме вышеперечисленных методов подсушить рану можно Прополисной мазью, которую вполне реально приготовить в домашних условиях. Для этого берем сливочное топленое масло в количестве 100 гр., и 20 грамм прополиса. Охлаждаем прополис и трем его с помощью терки. Потом полученную смесь и масло помещаем в эмалированную емкость и варим на кипящей бане. Когда получится однородная смесь, перекладываем ее в стерильную посудину и закрываем крышкой, храня в прохладном месте. Использую приготовленную мазь, рекомендуется делать повязки дважды в день. Это поможет очистить рану, подсушить ее и предотвратить появление рубца после полного ее заживления.
Как подсушить гнойную рану Cинтомициновой мазью?
Кроме вышеупомянутых средств вылечить рану можно с помощью синтомициновой мази. В ее состав входит хлорамфеникол, который обладает антибиотическими свойствами и прекрасно очищает и подсушивает раны.
Если у вас гнойная рана, то эта мазь чинит мягкое действие на нее благодаря наличию касторового масла. Она не «забивает» раны, а способствует вытаскиванию из них гноя и подсушиванию за короткий промежуток поврежденных участков.
Таким образом, используя вышеописанные рецепты, вы без особых затруднений подсушите раны в домашних условиях.
Какое проводят лечение гнойных ран в домашних условиях?.
При инфицировании повреждений целостности кожных покровов лечение гнойных ран в домашних условиях вполне возможно. Биохимические анализы кожных нарушений показывают, что при повреждении целостности кожных покровов рана может инфицироваться более 110 микробными телами на 1 гр. тканевого покрова. Именно они могут вызывать изменения общего характера: сепсис или общую интоксикацию организма, и реакции местного характера в виде нагноения раны. Современная медицина считает, что любое повреждение ткани имеет бактериально загрязненную среду. Какие способы лечения ран используются в медицинской практике? Каким образом лечат инфицированные раны в домашних условиях?

Эдас-202м
Мазевой состав нормализует структурные функции кожи и слизистых и способствует быстрейшей эпителизации. При применении регулируется состояние вегетативной нервной системы, оказывая фармакологическое действие, ранозаживляющее и противовоспалительное.
 Эдас-202м
Эдас-202м
- трофические язвы, раны, гнойничковые поражения кожи;
- кожный зуд, ожоги, в том числе солнечные;
- термические и химические ожоги неуточненной локализации;
- открытые раны неуточненной области тела.
Состав наружно наносят на гноевые участки кожи. Период смены активного вещества в повязке 2-3 раза в день.
Как противопоказания к применению — это гиперчувствительность, которая является нежелательной излишней реакцией иммунной системы на воздействие Эдас-202м. Побочных действий, не выявлено.
В качестве симптоматического средства мазь совместима с любыми фармакологическими средствами.
Средняя стоимость составляет 142 р.
https://youtube.com/watch?v=NIQRiiuULiw
“>
Симптомы гнойных ран
Выделяют местные и общие симптомы гнойных ран. К местным симптомам относится дефект тканей с наличием гнойного экссудата, а также классические признаки воспаления: боль, местное повышение температуры, местная гиперемия, отек окружающих тканей и нарушение функции. Боль при гнойной ране может быть давящей или распирающей. При затруднении оттока (вследствие образования корки, формирования затеков, распространении гнойного процесса), скоплении гноя и повышении давления в воспаленной области боль становится очень интенсивной, дергающей и нередко лишает пациентов сна. Кожа вокруг раны горячая. На начальных стадиях, в период образования гноя, наблюдается покраснение кожных покровов. При длительном существовании раны краснота может сменяться багровой или багрово-синюшной окраской кожи.
В месте поражения можно выделить два типа отека. В краях раны – теплый воспалительный. Совпадает с зоной гиперемии, обусловлен нарушением кровотока. Дистальнее раны – холодный реактивный. Гиперемия в этой зоне отсутствует, а отечность мягких тканей вызвана нарушением оттока лимфы из-за сдавления лимфатических узлов в области воспаления. Нарушение функции пораженного отдела связано с отеком и болью, выраженность нарушения зависит от размеров и локализации гнойной раны, а также от объема и фазы воспаления.
Основным признаком гнойной раны является гной – жидкость, содержащая бактерии, тканевый детрит, глобулины, альбумины, ферменты лейкоцитарного и микробного происхождения, жиры, холестерин, примесь ДНК и погибшие лейкоциты. Цвет и консистенция гноя зависят от вида возбудителя. Для стафилококка характерен густой желтый или белый гной, для стрептококка – жидкий зеленоватый или желтоватый, для кишечной палочки – жидкий буро-желтый, для анаэробных микробов – бурый зловонный, для синегнойной палочки – желтоватый, отливающий сине-зеленым на повязке (этот оттенок гной приобретает при контакте с кислородом во внешней среде). Количество гноя может существенно различаться. Под гноем могут обнаруживаться участки некротической ткани и грануляции.
Из раны в организм пациента поступают токсины, что обуславливает появление симптомов общей интоксикации. Характерно повышение температуры, потеря аппетита, потливость, слабость, ознобы, головная боль. В анализах крови выявляется ускорение СОЭ и лейкоцитоз со сдвигом влево. В анализе мочиобнаруживается белок. В тяжелых случаях возможно повышение уровня мочевины, креатинина и билирубинав крови, анемия, лейкопения, диспротеинемия и гипопротеинемия. Клинически при тяжелой интоксикации может наблюдаться резкая слабость и нарушения сознания вплоть до комы.
В зависимости от преобладающего процесса выделяют следующие стадии гнойного процесса: формирование гнойного очага, очищение и регенерация, заживление. Все гнойные раны заживают вторичным натяжением.
Причины развития гнойных ран
В настоящее время как в травматологии, так и в хирургии принято считать, что любая случайная рана является инфицированной, то есть, содержит определенное количество бактерий. Однако бактериальное загрязнение не обязательно влечет за собой нагноение. Для развития инфекции необходимо сочетание следующих факторов: достаточное повреждение тканей; наличие в полости раны нежизнеспособных тканей, инородных тел и излившейся крови; достаточная концентрация патогенных микроорганизмов. Чаще всего в гнойных ранах обнаруживаются гноеродные бактерии (стрептококки, стафилококки, клебсиеллы, протей, кишечная палочка, псевдомонады и т. д.). Вместе с тем, в ряде случаев гнойный процесс может быть вызван пневмококками, шигеллами, сальмонеллами, микобактериями и т. д.
Согласно результатам проведенных исследований, для развития нагноения в нормальных неповрежденных тканях необходимо сто тысяч микробов на 1 гр. ткани. При определенных условиях «критический уровень» бактериальной обсемененности может снижаться. В случае, если в ране есть инородные тела и свернувшаяся кровь, для нагноения достаточно десяти тысяч микробов на 1 гр. ткани. А при лигатурной ишемии, вызванной нарушением питания тканей в области завязывания лигатуры, критический уровень снижается до одной тысячи микробных тел на 1 гр. ткани.
В числе других факторов, увеличивающих вероятность развития гнойного процесса, — локализация и вид раны, общее состояние организма, наличие соматических заболеваний, сахарного диабета и сосудистых нарушений, возраст, конституция и даже время года. Гнойные раны — частое осложнение случайных колотых, рвано-ушибленных ран и ран, сопровождающихся размозжением мягких тканей. Причиной нагноения колотых ран является затруднение оттока вследствие небольшого отверстия на коже, тонкого и длинного раневого канала. Высокая вероятность нагноения рвано-ушибленных ран и ран с размозжением мягких тканей обусловлена наличием обильных загрязнений и/или большого количества нежизнеспособных тканей. Реже всего, благодаря неглубокому раневому каналу и незначительному повреждению краев, нагнаиваются резаные раны.
Лучше всего заживают раны в области головы и шеи. Несколько чаще нагноение возникает при ранах ягодичной области, спины, груди и живота, еще чаще – при повреждении верхних и нижних конечностей. Хуже всего заживают раны стоп. Хороший иммунитет снижает вероятность развития гнойных ран при незначительном бактериальном осеменении. При значительном осеменении и удовлетворительном состоянии иммунной системы нагноение протекает более бурно, но процесс обычно носит локализованный характер и быстрее завершается выздоровлением. Иммунные нарушения становятся причиной более вялого и длительного заживления гнойных ран. Увеличивается вероятность распространения инфекции и развития осложнений.
 Геморрой в 79% случаев убивает пациента
Геморрой в 79% случаев убивает пациента
Тяжелые соматические заболевания влияют на общее состояние организма и, как следствие – на вероятность нагноения и скорость заживления ран. Однако особенно сильное негативное влияние в силу сосудистых и обменных нарушений оказывает сахарный диабет. У пациентов, страдающих этим заболеванием, гнойные раны могут возникать даже при небольших травмах и незначительном бактериальном осеменении. У таких больных наблюдается плохое заживление и выраженная тенденция к распространению процесса. У здоровых молодых людей раны, в среднем, нагнаиваются реже, чем у пожилых, у худых – реже, чем у полных. Вероятность нагноения раны увеличивается летом, особенно в жаркую и влажную погоду, поэтому плановые операции рекомендуют проводить в холодное время года.
Патогенез и этиология развития
Гнойные раневые инфекционные травмы заживают по принципам вторичного заживления. Процесс заживления – единый гнойный грануляционный период, включающий нагноение и гранулирование ранения.
Нагноение раны по сути является важным биохимическим процессом очистки ее при участии протеолиза. Появление грануляционной ткани невозможно без нагноения.
Любой раневой период, начиная от царапины и заканчивая крупными повреждениями, можно охарактеризовать тремя фазами:
- Воспалительный период, в процессе которого совершается сложный биохимический и патофизиологический комплекс без регенерационных признаков.
- Регенерационный период – на полости раны образуется и созревает новая грануляционная ткань.
- Третий этап – эпителизация и рубцевание ткани.
Воспалительный процесс проходит в два этапа: вначале возникают сосудистые изменения, следующим шагом становится очищение раневого участка от некротических масс погибших тканей. В это время выражаются все последовательные фазы острого воспаления:
- Сужение просвета кровеносных сосудов (вазоконстрикция).
- После расслабления мускулатуры кровеносных сосудов происходят расширение просветов, прилипание и проникновение лейкоцитов в воспалительный очаг (вазодилатация).
- Увеличение проницаемости ткани, повышение капиллярного давления, отечность и миграция лейкоцитов.
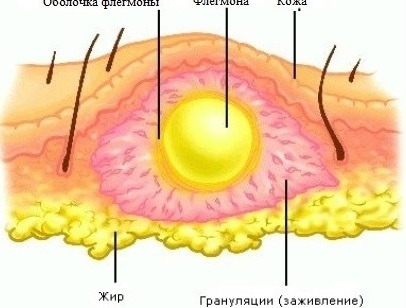
Виды гнойных ран
Гнойные раны бывают открытыми и закрытыми, сопровождаться процессом инфильтрации, некроза. Чаше всего нагноение начинается в случайных ранах и послеоперационных швах может развиваться по гангренозному типу, протекать по форме флегмоны или абсцесса.
Основные виды гнойных дерматологических поражений:
- фурункулы – гной скапливается в фолликулах и сальных железах, проблема чаще всего развивается у диабетиков, лиц с избыточным весом;
- карбункулы – инфекционный процесс развивается одновременно в нескольких волосяных луковицах, болезнь диагностируют у пожилых людей, при эндокринных заболеваниях;
- гидраденит – воспаление потовых желёз на фоне несоблюдения гигиенических правил, неаккуратного бритья подмышек;
- абсцесс – возникает в местах колотых ран, после инъекций, сопровождается некротическими патологиями, воспалённая область ограничена капсулой;
- флегмона – гнойно-некротический процесс происходит в клеточном пространстве, область поражения не имеет чётких границ;
- паронихий – воспаление околоногтевого валика на руках;
- панариций – гной скапливается в мягких тканях, костях, суставах на ногах, на пальцах рук.
Цвет и консистенция гноя позволяет выявить тип возбудителя воспалительного процесса. Выделения белого или светло-жёлтого цвета свидетельствуют о стафилококковой инфекции, при проникновении в рану кишечной палочки масса жидкая, имеют буро-жёлтый цвет. О заражении стафилококком свидетельствую водянистые образования зеленовато-жёлтого цвета, бурая слизь с резким зловонным запахом – признак анаэробной инфекции. Экссудат жёлтого цвета, который при контакте с воздухом становится коричневым, появляется при инфицировании синегнойной палочкой.
Как лечить мокнущую открытую рану
Если в открытой ране присутствует избыточное количество серозно-фиброзного экссудата, то хирурги будут предпринимать меры по лечению открытой мокнущей раны. Вообще, такие обильные выделения благотворно влияют на скорость заживления – они дополнительно очищают открытую рану, но одновременно с этим задачей специалистов является снижение количества выделения экссудата – это улучшит циркуляцию крови в самых мелких сосудах (капиллярах).
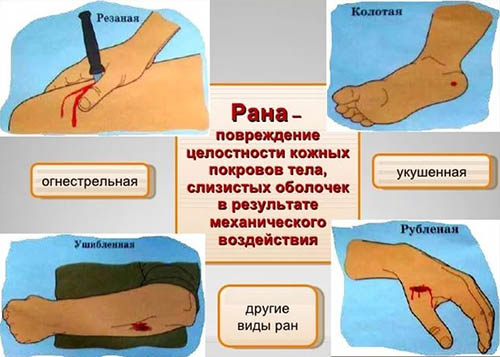
Чтобы уменьшить количество выделяемого серозно-фиброзного экссудата хирурги используют повязки с 10% водным раствором хлорида натрия. При таком лечении повязку необходимо менять не реже 1 раза в 4-5 часов.
Мокнущая открытая рана лечится и с применением противомикробных мазей – наиболее эффективными будут стрептоцидовая мазь, Мафенид, Стрептонитол, гель Фудизин. Они накладываются либо под стерильную повязку, либо на тампон, которым обрабатывают открытую мокнущую рану.
https://youtube.com/watch?v=eaQDRoBXyIw
Именно открытую гнойную рану лечить сложнее всего – нельзя допустить распространения гнойного экссудата на здоровые ткани. Для этого обычная перевязка превращается в мини-операцию – из раны при каждой обработке необходимо удалить скопившийся гной, чаще всего устанавливают дренажные системы, чтобы гною был обеспечен постоянный отток.
Каждая обработка, кроме указанных дополнительных мероприятий, сопровождается введением в рану антибактериальных растворов – например, Димексида. Чтобы остановить некротический процесс в открытой ране и удалить из нее гной в хирургии используются специфические средства – порошки Трипсин или Химопсин.
Из этих порошков готовят суспензию путем их смешивания с новокаином и/или хлоридом натрия, а затем пропитывают полученным средством стерильные салфетки и заправляют их непосредственно в полость открытой гнойной раны.
В таком случае меняется повязка 1 раз в сутки, в некоторых случаях лечебные салфетки можно оставить в ране на два дня. Если же гнойная открытая рана отличается глубокой и широкой полостью, то указанные порошки насыпаются непосредственно в рану, без использования стерильных салфеток.
Особенности лечения гнойных открытых ран:
- После очистки открытой раны от гноя непосредственно в полость вводится мазь Левосин. Это лекарственное средство оказывает антибактериальное, противовоспалительное действия, а также обезболивающее.
- Для лекарственных повязок при лечении открытой раны с гнойным содержимым могут применяться мазь Левомиколь и линимент Синтомицин.
- Мазь Банеоцин наиболее эффективна будет в лечении открытых ран с выявленным золотистым стафилококком, мазь Нитацид – при лечении ран с диагностированными анаэробными бактериями, Диоксидиновая мазь вообще относится к универсальному средству – эффективна при большинстве видов инфекций, в том числе против синегнойной палочки и возбудителей гангрены.
- Чаще всего при лечении открытых гнойных ран хирурги используют мази на основе полиэтиленоксида, от вазелина/ланолина современная медицина в рассматриваемом случае отказывается.
- Отлично помогает избавиться от гноя в открытой ране мазь Вишневского – она и инфильтраты рассасывает, и кровоток в ране усиливает. Наносится данное лекарственное средство непосредственно на полость раны 1-2 раза в сутки.
- При лечении больного с открытой гнойной раной в лечебном учреждении обязательно назначается иммунотерапия и проводится дезинтоксикационная терапия.
- Для ускорения процесса заживления раны в больнице могут использоваться ультразвук или жидкий азот.
Обработка гнойной раны в домашних условиях
Если при травме первая помощь не была оказана или она была сделана не качественно, рана начинает воспаляться и гноиться. Обработка гнойной раны в домашних условиях осуществляется с очищения поверхности. Для этого нужно взять стерильную вату, обильно смочить её в растворе марганцовки или «Хлоргексидине» и удалить гной. Далее обработать рану спреем «Мирамистин». Подождать минут пять и нанести мазь, самыми эффективными считаются мазь «Вишневского» и «Левомеколь». Они не только снимают воспаление, но и заживляют.
Как обработать гнойную рану в домашних условиях?
Ничего сложного в том, чтобы обработать гнойную рану, нет. Конечно, лучше до этого не доводить, и сразу правильно обрабатывать свежую рану. Но если всё-таки гнойные процессы начались, деваться некуда – надо лечиться. Как обработать гнойную рану в домашних условиях, знают не все. Во-первых, необходимо очистить поврежденную поверхность от скопившегося гноя. Делают это при помощи ватного тампона или диска, смоченного в растворе марганцовки. Открытую рану и, тем более гноящуюся, нельзя смазывать зеленкой. Вокруг обработать можно, а саму рану – ни в коем случае. Во-вторых, после удаления гноя, необходимо осуществить антибактериальную терапию, обычно это делается при помощи «Мирамистина». Далее нужно наложить мазь и ватно-марлевую повязку. Время от времени травмированную поверхность надо держать открытой, это позволяет подсушить рану и ускорить процесс выздоровления.
Чем промыть гнойную рану в домашних условиях?
Если неправильно обрабатывать травмы, можно умереть от заражения крови. Все знают, что лучшим лечением является профилактика. Чтобы не лечить раны, нужно соблюдать технику безопасности. Чтобы не лечить долго заживающие гнойные раны, нужно правильно обрабатывать свежие порезы.
Чем промыть гнойную рану в домашних условиях? Когда образовался гной, рану чаще всего не промывают, а обтирают ватным тампоном, смоченным либо в растворе марганцовки, либо в перекиси водорода. Промывают свежие раны и делается это для того чтобы удалить частички грязи и твердых тел, типа щепок. Гнойную рану промывать не нужно, её необходимо протирать, причем ватный тампон желательно взять пинцетом, либо перед обработкой надеть медицинские перчатки.
Чем обработать загноившуюся рану в условиях дома?
На сегодняшний день вовсе необязательно иметь дома арсенал лекарств на все случаи жизни. Можно просто сходить в аптеку и купить всё необходимое. Дома должны быть средства для оказания первой помощи, а поскольку гнойная рана – это явление длительное и вялотекущее, заранее держать в домашней аптечке средства для ее лечения не к чему.
Чем обработать загноившуюся рану в условиях дома? Практически у каждого в доме есть марганцовка, у многих людей советской эпохи она имеется в большом количестве, ведь раньше никаких ограничений на её покупку не было, аптек мало, вот и покупали впрок столько, что её хватило не на один десяток лет. Благо дело, что у нее нет срока годности, можно хоть всю жизнь хранить. Вот из этой марганцовки необходимо сделать слаборозовый раствор, слишком темный раствор обжигает кожу и может навредить. На литр теплой кипяченой воды требуется несколько кристаллов марганцовки, дозировку можно осуществить при помощи ножа, взять немного порошка на его кончике. Затем всё размешать, чтоб не осталось мелких крупинок в банке, смочить ватный тампон и обрабатывать рану. После того, как видимые частички гноя будут удалены, необходимо подержать рану немного на воздухе, увлеченность ватно-марлевыми повязками до добра не доведет. Рану надо подсушивать.
Эффективность использования мазей при гнойных ранах
Любое повреждение может подвергнуться воздействию вредных микроорганизмов, вызывающих нагноение. Причинами процесса является плохой иммунитет человека, сопутствующие хронические заболевания, пренебрежительное отношение к первичной обработке. Если рана покраснела, отекла, появилась боль – признаки скрытого возбудителя воспаления. Повреждение, в котором скапливаются желтые, слизистые выделения называется гнойным. Состояние требует немедленного лечения с применением мази, антибиотиков.
Кожный покров подвергается внешнему воздействию, в результате могут возникать ссадины, царапины, которые трансформируются в гнойные раны.
Нередко патологический процесс развивается после неудачного пирсинга или как осложнение после операции. Нарыв может развиться внутри ткани, доставляя дискомфорт, что обусловлено самоочищением. Причиной подкожных воспалительных элементов могут быть фурункулы, карбункулы, локализованные на шее, лице, спине. Образование может возникнуть вследствие вонзившейся занозы.
Современная фармакология выпускает множество препаратов местного действия, направленные на борьбу с гнойными ранами. Мазь глубоко проникает в полость поражения, быстро устраняет возбудитель, вытягивает серозную жидкость, ускоряет заживление. Благодаря компонентам, входящим в состав мазей, удается быстро блокировать патологический процесс и предотвратить возможные осложнения. Своевременно обработанные травмированные поверхности восстанавливаются без развития последствий.