Крауроз вульвы: симптомы и лечение
Содержание:
- Народные рецепты
- Лечение крауроза вульвы
- Народные методы лечения крауроза вульвы:
- Симптомы и признаки крауроза вульвы
- Симптомы Сморщивания вульвы (крауроза):
- Вульвит у женщин – симптомы
- Характерные признаки
- Крауроз вульвы: диагностика
- Причины развития заболевания
- Лечение
- Диагностика атрофического вагинита
- Что такое вульвовагинит?
Народные рецепты
- Травяной сбор №1. Вам понадобятся такие компоненты: цветки календулы (20 г), хвощ полевой и пастушья сумка (по 10 г), почки берёзы (15 г), плоды шиповника (20 г), яснотка (15 г). 1 ч. л. тщательно измельчённой смеси залить 200 мл крутого кипятка, настоять около часа и процедить. Получившуюся жидкость разделить на 2 равные доли и выпить с интервалов в 12 часов. Курс лечения – 1–2 месяца.
-
Травяной сбор №2. Он состоит из фиалки трёхцветной, листьев земляники, корня лопуха (по 3 части), череды, хвоща полевого, тысячелистника, листьев чёрной смородины (по 2 части) и 1 части крапивы. Столовую ложку измельчённого сбора заливают 1/2 литра кипятка, держат на медленном огне 3–4 минуты, настаивают около 20 минут, остужают и процеживают. Схема приёма: по 100 мл 3 раза в день, курс лечения 3 месяца.
- «Каротиновая шкатулка». Некоторое количество моркови (2–3 на среднюю миску) натереть на крупной тёрке, залить оливковым маслом, проварить на водяной бане 10–15 минут, охладить и процедить. Принимать по 1–2 ст. л., непременно запивая любым соком, 2–3 раза в день. Тем самым организм получит достаточную порцию витаминов A и E. Курс лечения по желанию.
- Средство для подмывания №1. Вам нужно соединить душицу, хвощ полевой, овёс, шишки хмеля и цветки календулы (всё по 1 ст. л.). Получившийся состав запарить в кипящей воде (1 л), остудить, настоять (около 2 часов), процедить и добавить 1 с. л. яблочного уксуса.
- Средство для подмывания №2. В 1 л воды влить либо 1 ст. л. (9%), либо 2 ст. л. (6%) уксуса. После процедуры обработать слизистую проблемных мест тампоном, смоченным в масляном растворе витаминов A или E (на выбор).
- Травяной сбор №3. Потребуется (в равных частях) боровая матка, материнка и вдовья трава. 1 ст. л. залить стаканом кипятка, настоять в течение часа, разделить на три равные доли и выпить лечебный сбор на протяжении дня.
- Лечебная ванночка. Для её приготовления нужен 1 стакан исходного сырья (календула, череда или ромашка – на выбор). Его заливают 3 л кипятка, настаивают 30-40 минут, процеживают и наполняют им большой таз (жидкость должна быть комфортной температуры). Это одно из самых эффективных средств для снятия зуда и заживления ран.
- Способ для особо отчаяных. Некоторые пациентки отмечают улучшение состояния после укуса 1 пчёлы. Каким образом заставить насекомое жалить в определённую точку тела, мы сказать затрудняемся, но, как это ни странно, подобная «методика» иногда работает (отзывы пациенток). Курс лечения (если, конечно же, вам хватит терпения и мужества) – 15–20 дней.
Лечение крауроза вульвы
Если диагностика подтверждает развитие у пациентки крауроза вульвы, то заболевание необходимо лечить. А его лечение – непростая задача. В первую очередь необходимо изменить свой образ жизни. Негативное влияние на заболевание и его развитие, оказывает ношение тесного синтетического белья. Другой негативный фактор -наличие у женщины вредных привычек. Следует внести изменения и в привычные мероприятия, связанные с интимной гигиеной — так, не рекомендуется использовать прокладки, ватные тампоны, а также ароматизированную туалетную бумагу и ароматизированные средства гигиены, например, спреи. Немалую роль играет и правильное питание.
Что касается лекарственных средств для лечения крауроза вульвы, то, как правило, терапия направлена на устранение зуда и воспаления. В некоторых случаях — на поздних стадиях заболевания — бывает необходимо проведение хирургического вмешательства.
Народные методы лечения крауроза вульвы:

Травяные настои:
Календула: готовят настой стандартным образом, но применяют для ванночек. Принимать до 20 минут. Лечение проводить в течении 1 месяца. Лучше проводить процедуру на ночь.
Чистотел: заливают траву из расчета 1 чайную ложку водкой в стакане 200 мл. Настаивают четыре дня. Ватным тампоном смазывают пораженные места. Очень хорошо снимается воспаление, зуд.
Ромашка: берут горсть цветков, заваривают тремя литрами кипятка, настаивают 45 минут, делают ванночки в течении 20 минут.
Лечение травяными настоями дома может на время снять неприятные ощущения, но лечение нужно проходить после серьезного обследования.
Крауроз вульвы достаточно распространен, требует серьезного к себе внимания. Если у вас такие проблемы, главное, не опускать руки, в жизни все поправимо.
Желаю Вам скорейшего выздоровления, не болейте.
Жду Вас в гости почаще.
Симптомы и признаки крауроза вульвы
Как правило, пациентки с краурозом вульвы страдают ожирением и имеют хронические экстрагенитальные заболевания: сахарный диабет, патологию щитовидной железы, гипертоническую болезнь или иммунные нарушения. У них отмечаются яркие клинические проявления психоэмоциональной дискоординации: эмоциональная неустойчивость, склонность к депрессиям, раздражительность, нарушения сна и т.д.
Симптомы крауроза вульвы практически всегда выражены очень ярко. Заболевание никогда не протекает бессимптомно. Ведущей жалобой пациенток с краурозом является постоянный или периодический зуд в области вульвы. Нередко он сопровождается чувством жжения, «стягивания» или сухости в области вульвы. Ощущение зуда может усиливаться до нестерпимого в ночное время, после физического или эмоционального напряжения или гигиенических процедур. Атрофические процессы в тканях вульвы распространяются на многочисленные нервные окончания, провоцируя химические реакции, вызывающие зуд.
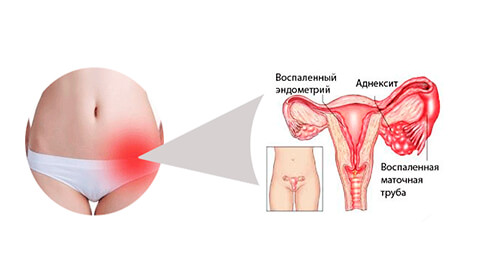
Истонченные покровы вульвы легко травмируются и воспаляются (вторичный вульвит) с образованием мелких трещин и изъязвлений, поэтому у пациентки возникает ощущение дискомфорта или боли.
При выраженных процессах склероза в области наружного отверстия уретры появляются расстройства мочеиспускания.
Половая жизнь при краурозе вульвы становится невозможной из-за резкой болезненности.
Все симптомы крауроза доставляют женщине много страданий и вызывают невроз.
Во время гинекологического осмотра выявляются типичные изменения тканей вульвы и определяется стадия развития болезни:
— Стадия отека и гиперемии (начальная). Изменения находятся в зоне половых губ (больших и малых) и похожи на обычное воспаление. Сопровождаются ощущениями покалывания, жжения или зуда различной интенсивности. На этой стадии необходимо провести дифференциальную диагностику крауроза вульвы и инфекционно-воспалительных заболеваний, имеющих аналогичные симптомы (вагинальный кандидоз, трихомониаз и т.д.). Не следует забывать, что воспалительные заболевания в области наружных половых органов могут сопровождать крауроз вульвы или ему предшествовать.
— Стадия атрофии. Изменения выражены сильнее в области верхней трети вульвы. Малые половые губы выглядят плоскими и истонченными, клитор уменьшается в размерах. Характерно изменение цвета кожи и слизистых вульвы: они имеют белесоватый оттенок (от бледно – синеватого до восковидного). У некоторой части больных имеет место сужение входа во влагалище. Волосистая часть вульвы на этой стадии остается неизмененной.
— Стадия склероза. Клитор и малые половые губы «сглаживаются». Большие половые губы срастаются с малыми и превращаются в плоскую складку, вход во влагалище и наружное отверстие уретры сильно сужаются. Волосяной покров практически исчезает. Ткань вульвы приобретает глянцевый перламутровый вид и образует многочисленные мелкие складочки, делающие ее похожей на смятый лист пергамента. Так как ткани вульвы теряют эластичность и легко травмируются, во время осмотра на коже и слизистых видны многочисленные расчесы, микротравмы и мелкие кровоизлияния.
Процесс сморщивания (склероза) может распространяться на ткани соседних областей – промежность, перианальную и паховые области, а также на кожу внутренней поверхности бедер.
Нестерпимый зуд заставляет больную расчесывать область вульвы. При этом образуются трещины и язвочки, которые легко воспаляются и инфицируются.
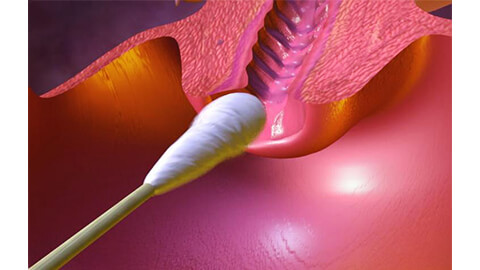
Для более детального осмотра тканей наружных половых органов проводится вульвоскопия (кольпоскопия). Она позволяет рассмотреть ткани при значительном увеличении и забрать материал для цитологического и гистологического исследования, чтобы исключить процесс малигнизации и установить степень атрофии.
Пациентки с краурозом вульвы проходят лабораторное обследование на наличие папилломавируса, вируса простого герпеса. Иммунограмма и определение уровня сахара в крови помогают установить характер иммунных и эндокринных нарушений.
Симптомы Сморщивания вульвы (крауроза):
Признаки заболевания
При краурозе процессы атрофии в большинстве случаев начинаются в том месте, где происходит переход между кожными покровами и слизистой оболочкой больших половых губ. В дальнейшем в патологический процесс также вовлекается слизистая влагалища, малых половых губ, клитора. В результате этого даже возможно полное закрытие входа во влагалище. Очаги поражения имеют вид очень больших пятен покраснения, на фоне которых расположены участки кистозно-рас-ширенных подкожных и подслизистых капилляров. Иногда слизистая приобретает беловато-фарфоровую окраску, при этом сквозь нее просвечивает большое количество мелких сосудов. Можно также выявить сухость слизистой оболочки и появление на ней большого количества достаточно грубых рубцов. Иногда процесс способен трансформироваться в экзему, при этом больная начинает испытывать чувство постоянного интенсивного зуда.
Вульвит у женщин – симптомы
Вульвит у женщин может проявляться по-разному. В острой стадии болезни женщины замечают появление отечности в области клитора, малых и больших половых губ. У некоторых женщин в этих местах формируются небольшие язвочки, эрозивные поверхности. При их раздражении пациентки ощущают зуд, жжение, дискомфорт в области влагалища и паха. Неприятные ощущения резко усиливаются при посещении туалета, прикосновении, ходьбе.
Данная симптоматика сопровождается выделениями из влагалища. Сукровичные, серозно-гнойные выделения желтого цвета с зеленоватым оттенком нарушают привычный образ жизни. Стоит отметить, что характер и цвет патологических выделений полностью зависят от типа возбудителя, спровоцировавшего развитие воспаления. К примеру, при инфицировании кишечной палочкой они водянистые, белые; если причиной патологии становится стафилококк – выделения густые, с желтоватым оттенком.
Атопический вульвит
Атопический, или как его еще именуют специалисты, аллергический вульвит чаще встречается у девочек. Родители замечают покраснения и отечность половых губ, области клитора. Появляющаяся гиперемия может дополняться мацерацией, которая переходит на кожный покров лобковой области, внутренние поверхности бедер. Девочки жалуются на постоянные зуд и жжение в паховой области. Маленькие дети выражают подобные симптомы постоянным плачем и беспокойством.
Атопический вульвит у женщин, симптомы и лечение которого обусловлены причиной нарушения, часто развивается на фоне использования средств интимной гигиены, прокладок, тампонов. Агрессивные средства гигиены способны повреждать слизистую оболочку вульвы, вызывая развитие аллергической реакции. Главными симптомами в таком случае становятся жжение, дискомфорт, зуд, который со временем усиливается. Влагалищные выделения становятся более обильными, чаще имеют водянистый характер и прозрачные.
Атрофический вульвит
Из названия этой формы понятно, что данный тип заболевания сопровождается нарушение функциональных особенностей органа. Атрофический вульвит, симптомы которого схожи с описанными выше, развивается на фоне снижения уровня эстрогенов в кровяном русле. Подобное явление может носить как физиологический характер, так и являться патологией.
О первом типе нарушения говорят, когда у женщины наступает климактерический период. Снижение синтеза половых гормонов приводит к уменьшению толщины слизистой оболочки вульвы и влагалища: она становится тонкой и легко поддается травмированию. Патологическое снижение концентрации гормонов отмечается при заболеваниях органов репродуктивной системы. В обоих случаях женщина фиксирует появление следующих симптомов:
- отечность вульвы;
- жжение и зуд, усиливающиеся при мочеиспускании;
- болезненные ощущения при ходьбе, во время секса;
- покраснение наружных половых органов;
- воспаление паховых лимфатических узлов;
- увеличение температуры тела.
Кандидозный вульвит
Кандидозное поражение вульвы относится к специфическим формам заболевания. В качестве возбудителя в таком случае выступает грибок рода Кандида. Эти условно патогенные микроорганизмы присутствуют в репродуктивной системе каждой женщины. Снижение защитных сил организма провоцирует усиленный рост колонии грибка. В результате появляются характерные признаки вульвита грибковой природы – белые, похожие на творог выделения покрывают всю поверхность половых губ и вульвы. Женщины испытывают сильный зуд, жжение. Со временем объем выделений увеличивается, образуются комки.
Характерные признаки
Первый признак, которым характеризуется патология, — сухость слизистой, вызванная недостаточной выработкой секрета в вульве. Кроме этого, появляются такие симптомы:
- зуд, жжение и боль во влагалище;
- болезненный половой акт;
- болезненное и учащенное мочеиспускание, случается недержание мочи;
- ноющие или резкие боли в области малого таза при физических нагрузках;
- воспалительные процессы в вагинальной области, вызванные появлением инфекций из-за повышения pH;
- появление долго заживающих микротрещин на слизистой половых органов;
- желтые выделения с неприятным запахом, иногда с примесью крови.
Со временем может появляться дискомфорт при дефекации, полная или частичная алопеция лобка.
Крауроз вульвы: диагностика
Диагностикой склеротического лишая (второе название заболевания) занимаются врачи-гинекологи. На первичной консультации специалист проводит устный опрос пациента на предмет жалоб, их характера
Важно собрать анамнез и выявить все специфические гормональные заболевания, которые могли бы запустить патологический процесс. В дальнейшем требуются следующие исследования:
- Визуальная оценка наружных половых органов. Требуется во всех случаях. На ранних стадиях поставить диагноз таким образом не представляется возможным, кроме самых редких случаев с выраженной клинической картиной. В дальнейшем же склеротические и атрофические изменения, что называется, бросаются в глаза.
- Вульвоскопия. Осмотр наружных половых органов с помощью специализированного прибора.
- Кольпоскопия для осмотра начальных отделов влагалища.
Из лабораторных исследований рекомендуется ПЦР-диагностика. ИФА-исследование. Они дают возможность выявить возможные вирусы папилломы человека и герпеса, которые выступают виновниками проблемы. В комплексе данных обследований вполне достаточно.
https://youtube.com/watch?v=5METOIxto4w
При подозрении на крауроз вульвы гинеколог проводит ряд исследований — инструментальных, лабораторных. Чаще всего диагноз ставится уже после обычного гинекологического осмотра на кресле, но для уточнения состояния половой системы требуется выполнение кольпоскопии. Это обследование параллельно позволит исключить более тяжелые патологии влагалища и шейки матки.
Следует помнить, что крауроз может быть обнаружен уже на стадии карциномы вульвы. В связи с этим обязательно выполняется биопсия пораженных тканей, и биоптат изучают гистологически. Дополнительно в обязательном порядке выполняют обследование на ВПГ, ВПЧ методами ИФА, ПЦР, проводят забор крови на сахар, иммунные показатели, забор мазка для цитологического исследования.
- Физикальный осмотр. Обычно подозрения на крауроз вульвы возникают при гинекологическом осмотре женщины на кресле. Появление характерных симптомов может говорить о развитии данного заболевания и для уточнения диагноза используют дополнительные методы обследования. На ранних стадиях проводят дифференциальную диагностику с заболеваниями, имеющими схожую клиническую картину: нейродермит, красный плоский лишай, дисплазия, лейкоплакия, вагинит, вульвит, сахарный диабет. На поздней стадии заболевания при полной атрофии и склеротических изменениях дифференциальная диагностика не требуется.
- Лабораторные обследования. К лабораторным исследованиям заболевания относятся анализ на наличие вируса папилломы человека методом ПЦР с определением его типа, анализ на вирус герпеса, иммунограмма, анализ крови на сахар. Анализ мазков слизистой вульвы необходим для цитологического исследования на определение пораженных эпителиальных клеток и наличие атрофии. Для исключения процесса перерождения клеток в злокачественные проводят биопсию тканей наружных половых органов с дальнейшим гистологическим исследованием. Для крауроза вульвы характерны депигментация, полная или частичная потеря эластических волокон, гиперкератоз эпителия, гомогенизация коллагена, склероз и атрофия дермы, очаги воспаления в тканях.
- Инструментальные обследования. Диагностика заболевания проводится при помощи кольпоскопии (вульвоскопии). Это осмотр входа во влагалище, его стенок и шейки матки специальным прибором с бинокуляром и источником света. Кольпоскопия позволяет увидеть патологические изменения слизистой и дермы.
Причины развития заболевания
Снижение уровня эстрогена в крови ведет к атрофическому воспалению слизистой оболочки половых органов. В основном это явление можно встретить во время климакса и в течение некоторого периода после него. Яичники теряют способность полноценно выполнять свою функцию. Начинается атрофия слизистой оболочки, из-за чего повышается риск травмирования. Это не единственная причина, которая приводит к развитию заболевания. Вульвит образуется в следующих случаях:
- пренебрежение правилами личной гигиены;
- длительный прием антибиотиков;
- частые стрессы;
- излишние физические нагрузки;
- незащищенный половой контакт;
- нарушения в работе эндокринной системы;
- предрасположенность к аллергии;
- пониженный иммунитет;
- уменьшение секреции желез влагалища.
Различают два вида вульвита: первичный, когда болезнетворные микроорганизмы проникают в результате травмы или несоблюдения чистоты в области гениталий, и вторичный, если источником инфекции являются другие органы. Первичный тип заболевания чаще развивается в период постменопаузы. У женщин средних лет слизистая оболочка вульвы более устойчива к возбудителям болезни.
Иногда первичный вульвит диагностируется у девочек, потому что их кожа и эпителий тонкие, нежные, легко повреждаются. В микрофлоре половых органов доминируют кокковые формы, отсутствуют палочки Додерляйна, среда секрета — щелочная, а иммунная защита еще не сформировалась. Также развитию болезни способствуют острицы — эпителий гениталий повреждается при расчесах, что упрощает попадание инфекции.
Образование вторичного вульвита происходит на фоне уже имеющихся воспалительных болезней внутренних половых органов.
Лечение
Острый вульвит нуждается в быстром и как можно более раннем лечении. Оно состоит из следующих рекомендаций:
- Локальная обработка половых губ декаметоксином или хлоргексидином.
- Вагинальные суппозитории и таблетки с выраженным противомикотическим, антивирусным и противоинфекционным действием, которые подбираются в зависимости от обнаруженного возбудителя.
- Обработка противовирусными мазями-аналогами Бетадина.
- Назначение специфических антибиотиков перорально в сочетании с препаратами для восстановления кишечной микрофлоры.
- Прием витаминных комплексов, содержащих рибофлавин, хлорид тиамина, аевит.
Для снятия зуда может быть назначен Кларитин, Тавегил, Лоратадин, Супрастин. Чем раньше будет начато лечение любой формы вульвита, тем меньше вероятность его перехода в хроническую форму. Заболевания вульвы всегда являются сигналом к размножению инфекции в организме, либо к тому, что женщина неправильно следит за своим репродуктивным здоровьем.
Диагностика атрофического вагинита
Для диагностики атрофического вагинита проводятся: гинекологический осмотр, УЗИ, цитологическое исследование, клинический анализ мочи, анализ крови на гормоны.
- Гинекологический осмотр. Во время гинекологического осмотра врач проводит визуальную оценку состояния наружных половых органов, влагалища и шейки матки. При атрофическом вагините видны измененные участки, отек и покраснение слизистой оболочки влагалища.
- Ультразвуковая диагностика. При проведении УЗИ врач изучает состояние органов малого таза, матки, яичников. Во время этого исследования гинеколог также проверяет наличие признаков пролапса органов малого таза и растяжения тканей, поддерживающих матку.
- Цитологическое исследование. Гинеколог берет мазок из влагалища и шейки матки, затем проводится микроскопический анализ. Изучается строение и функции клеток. При атрофическом вагините обнаруживают большое количество отмерших клеток эпителия. Также цитология необходима для исключения злокачественных новообразований шейки матки и влгалища.
- Бактериологическое исследование. Проводится анализ мазка уретры, влагалища и шейки матки для определения флоры и наличия патогенных микроорганизмов. Определяется кислотность среды. При дефиците эстрогенов происходит сдвиг pH в щелочную сторону.
- Клинический анализ мочи. При наличии симптомов со стороны мочевыделительной системы проводится общий анализ мочи для оценки физико-химического состава и наличия микроорганизмов в моче.
- Определение уровня гормонов в крови. При атрофическом вагините наблюдается снижение уровня эстрогенов в крови. Определение содержания гормонов необходимо для подбора препаратов для заместительной гормональной терапии.
Что такое вульвовагинит?
Это воспаление слизистой оболочки половых органов (вульвы и влагалища).
Провоцирующими факторами патологии являются:
- Неправильное соблюдение правил гигиены наружных половых органов.
Туалет вульвы должен проводится ежедневно с использованием средств с подходящим рН
Важно знать, что проводить гигиенические процедуры нужно по направлению спереди назад
Отсутствие постоянного полового партнера.
Частая смена партнеров, нерегулярная половая жизнь, отказ от применения барьерных контрацептивов способствуют развитию заболеваний, которые передаются половым путем.
Метаболические болезни.
Патологические процессы, при которых нарушается основной обмен (тиреотоксикоз, гипотиреоз, сахарный диабет) приводят к нарушению влагалищной микрофлоры.
Гормональные нарушения.
В подростковом возрасте и во время менопаузы происходят активные гормональные скачки, что также отражается на кислотно-щелочном (рН) равновесии слизистой оболочки макроорганизма.
Прием медикаментов и некоторые виды терапии.
Бесконтрольный прием лекарственных средств, химио- и лучевая терапия способствуют активации грибковой флоры с формированием вульвовагинита.
Также часто такой патологический процесс возникает при травмах половых органов, длительном механическом раздражении, применение агрессивных средств для интимной гигиены, снижение общего и местного иммунитета.
Классификация вульвовагинита по происхождению
Различают:
- Инфекционные
- Неспецифические (коко-бацилярная флора).
- Специфические. Формируется при активации условно-патогенных и патогенных микроорганизмов влагалища (гонококки, трихомонады, хламидии, уреаплазмы, микоплазмы, грибы рода Candida). Уровень молочнокислых бактерий, которые играют роль барьера, снижается и формируется хороший фон для развития воспалительных процессов органов малого таза.
Неинфекционные.
- Атрофический вульвовагинит. Патология, которая характеризуется снижением выработки смазочного вещества стенками влагалища. Эта разновидность заболевания возникает при нарушении гормонального фона. Чаще встречается у женщин в климактерическом периоде.
- Аллергический вульвовагинит. Протекает как реакция на механическое раздражение слизистой влагалища, при обнаружении гельминтов. Чаще возникает у маленьких девочек при некачественной гигиене наружных половых органов.
В зависимости от того, какой из видов патологии возникает, будет различаться симптоматика и схема медицинской помощи пациенту.
По клинике вульвовагиниты делят на острые и хронические.
Кандидозный вульвовагинит
Это разновидность инфекционного поражения слизистой оболочки женских половых органов. Этиологическим фактором заболевания является грибы рода Candida. Болезнь занимает второе место, среди гинекологической патологии. Часто осложняет течение беременности. Это патологическое состояние возникает из-за таких причин:
- Применение медикаментов (антибактериальные препараты широкого спектра действия). Бесконтрольное использование различных лекарственных средств нарушает микрофлору влагалища с развитием патологического процесса.
- Синтетическое белье. У многих женщин развивается воспалительный процесс слизистой, при неправильном выборе нижнего белья. Синтетические материалы нарушают дыхание кожных покровов, что способствует присоединению инфекции.
- Нарушение работы эндокринных органов. При гормональном дисбалансе активизируется грибковая микрофлора, формируется бесконтрольное размножение грибков, что активизирует развитие заболевания.
Данная патология имеет характерные клинические проявления. Пациентка жалуется на появления «творожистых» выделений из влагалища. Возникает постоянное ощущение зуда и жжение, которое усиливается при проведении гигиенических процедур и после них.
Кандидозная форма вульвовагинита может развиваться и у женщин во время беременности. Это связывают с дисбалансом в работе эндокринных желез. Такое заболевание опасно не только для организма будущей матери, но и для состояния ребенка. Вульвовагинит может стать фактором активации преждевременных родов. Также может возникнуть кандидозное поражение полости рта, патологический процесс в легких. При тяжелом течение формируется вульвовагинит у грудничка.