Заболевания коленного сустава: симптомы и лечение
Содержание:
- Элементы коленного сустава
- Коленный сустав, строение
- Травмы
- Виды
- Артроз
- Почему появляются болезненные ощущения в суставах?
- Перелом
- Диагностика
- Мышцы бедра
- Рентгенологическое исследование коленных суставов
- Профилактика
- Развитие и аномалии коленной чашечки
- Клиническая картина
- Мениски в коленном суставе и их функции
- Связки
- Перелом
- Связки коленного сустава
Элементы коленного сустава
Есть еще много элементов, без которых невозможно себе представить коленный сустав. Анатомия (фото мы представили в статье) этого органа изучается во всех медицинских образовательных учреждениях.
Важную роль играет кровеносная система, расположенная в коленном суставе. Она заключается в сосудах, проходящих через все колено. В задней части они разветвляются почти так же, как это делает подколенный нерв. В этой части организма два основных кровеносных сосуда — это вена и артерия. Чтобы их точно идентифицировать, их называют подколенными. Функция артерии — снабжение коленного сустава свежей кровью, вены отправляют отработанную кровь обратно по большому кругу кровообращения.
Коленный сустав, строение
Коленный сустав представляет собой три основные кости. Строение его представлено так:
- вверху располагается бедренная кость;
- внизу – большеберцовая;
- спереди – коленная чашечка.
Большеберцовая и бедренная кости имеют особые расширения, которые именуются мыщелками. Различают внутренние и наружные мыщелки. Наружный мыщелок имеет название латеральный (от латинского lateralis), внутренний называется медиальный (на латинском medialis). Сам коленный сустав имеет особое покрытие – капсулу, которая выполняет у него защитную функцию. Важную роль в деятельности сустава также играет синовиальная жидкость, которая покрывает хрящ и кости и обеспечивает мягкость движения. Все костно-хрящевые структуры коленного сустава человека должны быть гладкими, только в этом случае нога будет сгибаться и работать правильно. Также стоит отметить, что коленный сустав укреплен связками, которые не должны быть повреждены. На фото представлены особенности анатомии сустава колена.
Строение коленного сустава
Травмы
Колено является наиболее частым местом спортивных травм (таких, например, как разрыв мениска или связки).
Травмы крестообразных связок
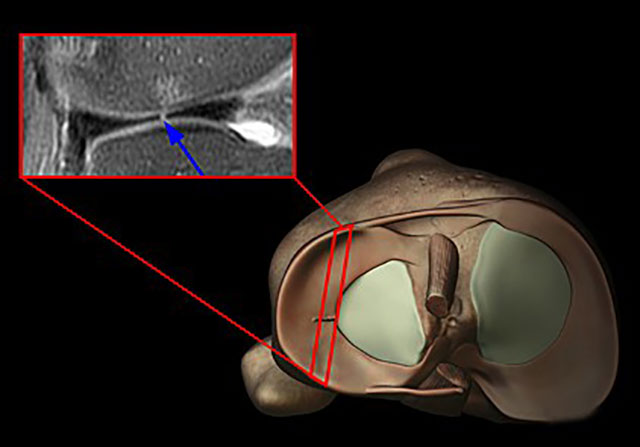
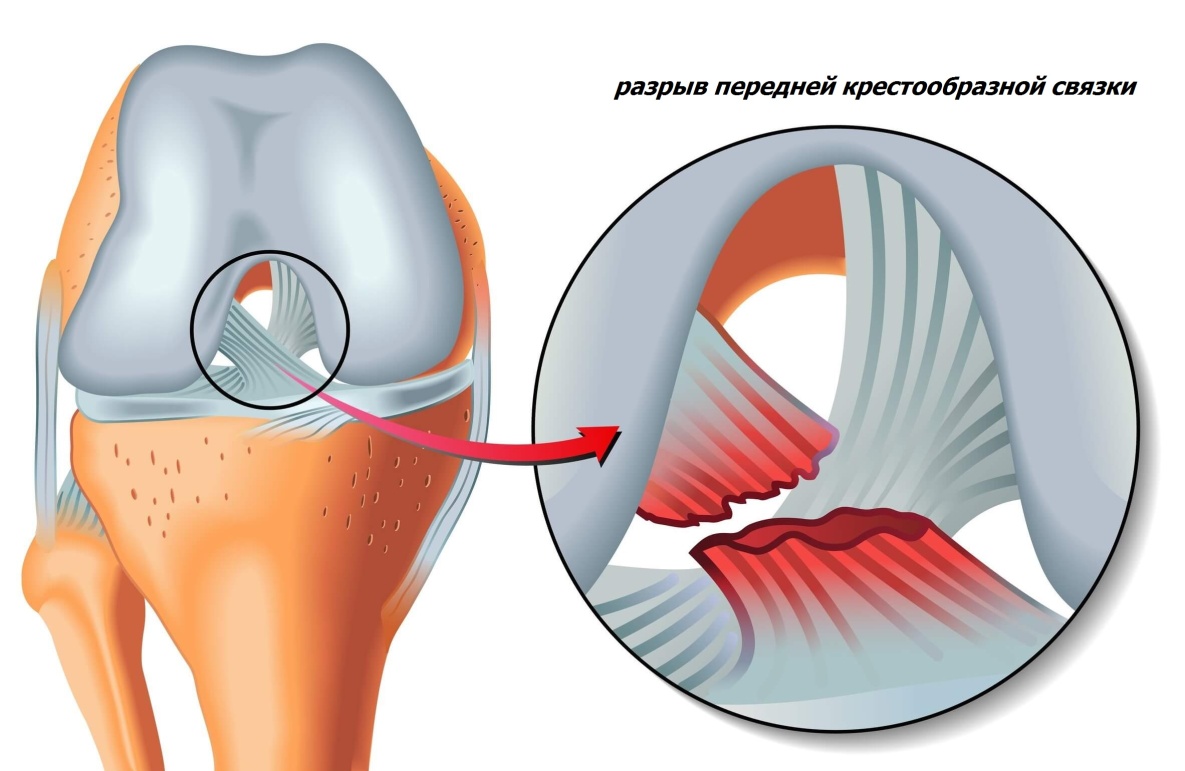
Разрыв передней крестообразной связки может произойти при действии силы, направленной вперед, на заднюю поверхность коленного сустава при согнутой и повернутой внутрь голени. Часто встречается не изолированный разрыв крестообразной связки, а так называемая «несчастная триада» или триада Турнера. Это разрыв передней крестообразной связки, разрыв внутренней (коллатеральной большеберцовой) боковой связки и разрыв внутреннего (медиального) мениска.
Разрывы крестообразных связок могут сопровождаться отрывными переломами костных пластинок в местах прикрепления связок или переломом межмыщелкового возвышения. Что значительно затрудняет последующее лечение. Очень часто разрывы крестообразных связок происходят у спортсменов во время игры в футбол, при занятиях горнолыжным спортом, у борцов. Задняя крестообразная связка разрывается при резком разгибании голени в коленном суставе или при прямом ударе по передней поверхности голени, когда она согнута в коленном суставе.
Разрывы связок часто бывают сочетанными. Наиболее тяжёлым повреждением считается разрывы обеих крестообразных, обеих боковых и капсулы сустава. Это приводит к разболтанности коленного сустава и к утрате возможности ходьбы этой ногой. При разрыве крестообразных связок возникает резкая боль. Происходит кровотечение в сустав (гемартроз). Сустав увеличивается в размерах. Выявляется симптом «баллотирования» надколенника. Однако для некоторых пациентов сам момент травмы может пройти незамеченным. Позже появляется ощущение неустойчивости, разболтанности в коленном суставе.
Основным симптомом разрыва крестообразных связок считается симптом «выдвижного ящика». При помощи специальных приёмов врач смещает голень пациента вперед или назад. При разрыве передней крестообразной связки голень избыточно смещается вперёд — симптом «переднего выдвижного ящика», а при разрыве задней крестообразной связки голень легко смещается назад — симптом «заднего выдвижного ящика».
При застарелых разрывах связок симптом «выдвижного ящика» может стать нечётким вследствие развития вокруг места разрыва жировой клетчатки, которая отчасти стабилизирует коленный сустав. Диагноз уточняют при рентгенологическом исследовании. Иногда приходится прибегать к введению контраста в полость коленного сустава или к компьютерной или магнито-резонансной томографии. При необходимости проводят артроскопию: вводят зонд в полость сустава и осматривают сустав изнутри. В качестве первой помощи необходимо обезболить место повреждения, обездвижить коленный сустав с помощью шины и доставить пострадавшего в травмпункт.
Лечение разрыва крестообразных связок коленного сустава
Производится пункция коленного сустава для удаления крови из полости сустава. Удалив кровь, в сустав вводят раствор новокаина. После этого, предварительно убедившись, что движения в коленном суставе сохранены и разрыва менисков сустава нет, на ногу накладывают гипсовую повязку. Нога при этом несколько согнута в коленном суставе.
Длительность иммобилизации до одного месяца. Затем гипс снимают и назначают лечебную физкультуру, массаж и физиотерапевтическое лечение. Обычно сразу после травмы хирургическое восстановление целостности крестообразных связок не производят, так как возможны осложнения в виде контрактур коленного сустава. Однако, если произошёл отрывной перелом костного фрагмента и имеется его смещение, проводится срочное оперативное вмешательство. Костный фрагмент фиксируют к кости.
Показанием к отсроченной реконструкции связок служит разболтанность сустава, нарушение функции ходьбы. Проводится она через 5-6 недель после травмы. Связки не сшивают, это бесперспективно. Выполняется пластическая реконструкция. Для этого берут трансплантат из связки надколенника. Иногда прибегают к эндопротезированию связок с помощью искусственных материалов.
Однако срок службы искусственных связок ограничен. Операция может быть выполнена открытым способом, через широкий разрез и вскрытие полости сустава, полуоткрытым — через минимальный разрез или эндоскопическим способом. Эндоскопический способ пластики крестообразных связок является наименее травматичным. Движения в суставе начинают уже через несколько дней после операции, но большие нагрузки на сустав не рекомендуются в течение года.
Виды
Различные виды движений, выполняемые человеком (шаг, танец, поездки на лошади, велосипеде) предъявляют повышенную требовательность к суставу. Характер, величина нагрузки накладывают отпечаток на боковые связки, весь суставно-связочный аппарат.
Человеческий организм – это система, в которой составные части соединены шарнирами, представляющими из себя суставы. Поломка, избыточная нагрузка, разрушение одного из шарниров, как в двигателе, нагрузка на другие увеличивается, они начинают истончаться, изнашиваться.
Внутренняя
Большеберцовая коллатеральная связка состоит из трёх листов соединительной ткани, вплетается в капсулу сустава, повредить её достаточно тяжело.
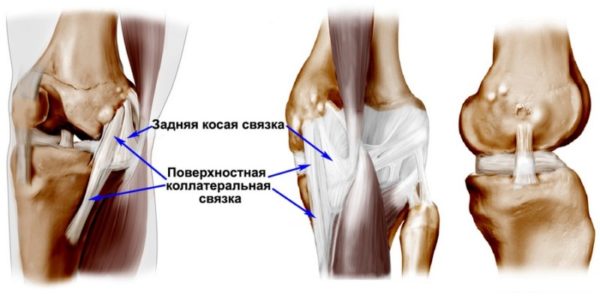
Внешняя
Прикрепляется к кости на наружно поверхности голени, обеспечивает внешнюю неподвижность сустава. Достаточная слабая, тонкая работает при помощи аркообразного связочного аппарата, мышц под коленкой на задней поверхности голени.
Передняя крестообразная
Благодаря своей функции, частоте повреждения, последствиям считается значимой связкой в колене, называется передней крестообразной. Чаще страдает у подростков, а у взрослых пациентов беспрестанно у женщин в силу особенностей походки, нагрузки, каблуков, танцевальных видов спорта. Это связано с тем, что она обеспечивает вращательные движения. Крайне редко страдает изолированно, при повреждении передний крест вовлекает за собой мениск, весь связочный аппарата, хрящевые поверхности голени, бедра, надколенника. Они провоцируют появление раннего артроза.
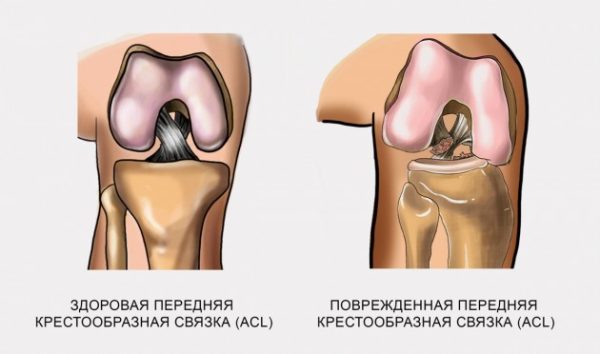
Задняя крестообразная
Благодаря своей прочности (состоит из двух мощнейших переплетённых прядей соединительной ткани), задняя считается самым основным стабилизатором. Частичное повреждение, полное разрушение её считаются наиболее тяжелым повреждением коленного сустава.
Всегда повреждается серьёзно, значимо, при больших авариях, занятиях травматичными видами спорта. При этом одновременно должны пострадать две боковых и оставшаяся крестообразная.
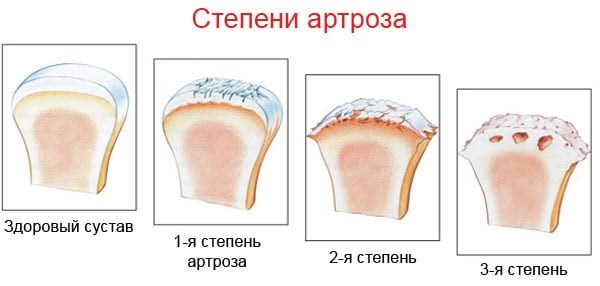
Артроз
Это медленно прогрессирующее заболевание, которое начинается из-за недостатков питания суставного хряща (травм, патологий, нагрузок) и заканчивается изменением структуры тканей, разрушением и деформацией колена (по частоте встречаемости – на 2 месте после артроза тазобедренного сустава).
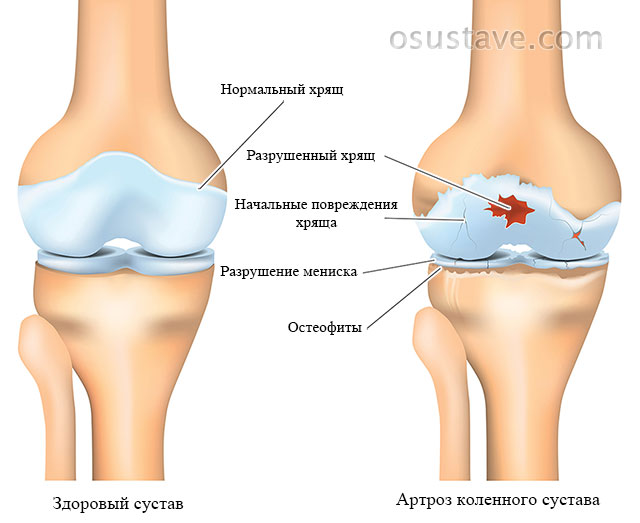 Патологические изменения при артрозе коленного сустава. Нажмите на фото для увеличения
Патологические изменения при артрозе коленного сустава. Нажмите на фото для увеличения
Самый характерный признак на начальной стадии – боль, которая возникает только после нагрузок и к концу рабочего дня.
Следующий этап:
- боль становится постоянной, ноющей, усиливается при ходьбе и нагрузках;
- возникают умеренные ограничения подвижности (колено невозможно полностью согнуть или разогнуть).
В острый период, помимо боли, возникают отек и покраснение. Сустав становится горячим на ощупь и нестерпимо болит при любой активности.
При переходе в хроническую форму появляется хруст во время движений, а на последних стадиях колено меняет форму (деформируется), утрачивает опорные функции.
Симптомы и лечение тесно связаны:
- на ранних стадиях эффективны регулярные занятия лечебной физкультурой, прием хондропротекторов;
- острые симптомы снимают противовоспалительными и стероидными препаратами;
- на поздних стадиях (при разрушении сустава и утрате функций) наиболее эффективна операция по его замене (эндопротезирование).
Почему появляются болезненные ощущения в суставах?
Боль в коленных суставах человека может быть воспалительной, дистрофической и травматической. Стоит отметить тот факт, что разновидности болей могут сочетаться между собой. При этом очень сложно определить и подтвердить точный диагноз, так как симптомы сложно переплетаются между собой. В этом случае человеку предстоит пройти полное и тщательное обследование, так как именно после постановки правильного диагноза может быть назначено объективное и максимально верное лечение.
Чаще всего при коленных болях диагностируют два диагноза – артрит и артроз. Первое заболевание – это воспалительный процесс различного характера в тканях и хрящах. Артроз – это дистрофия внутрисуставных структур и тканей, часто при нем болят и мышцы.
Перелом
Перелом коленной чашечки происходит чрезвычайно редко, но требует длительного и настойчивого лечения. В большинстве случаев такая травма встречается у пожилых людей, которые повреждают колено при случайном падении.
Практически всегда перелом надколенника является внутрисуставным, исключение составляют лишь краевые переломы верхней части чашечки. Как правило, сломать наколенник можно при падении на согнутое колено или в результате удара о твердую поверхность. В некоторых случаях перелом является следствием непрямого воздействия, когда резко сокращается четырехглавая мышца бедра (квадрицепс).
 Риск падения и получения травмы колена повышается в гололед, ходить по скользкой дороге пожилому человеку очень тяжело
Риск падения и получения травмы колена повышается в гололед, ходить по скользкой дороге пожилому человеку очень тяжело
Встречается также и смешанный перелом, который обусловлен сочетанием прямого и непрямого воздействия. Перелом коленной чашечки нередко сопровождается повреждением сухожилий квадрицепса, в этом случае наблюдается выраженное расхождение обломков кости.
Симптомы перелома:
- болезненность при пальпации поврежденного участка;
- щель между костными фрагментами;
- гемартроз (наличие крови в полости сустава);
- неестественное положение ноги;
- усиление боли и хруст при сгибании колена;
- полное разгибание ноги невозможно либо сильно ограничено.
Перелом наколенника может быть простым или со смещением. В первом случае человек ходит, хотя двигательный процесс причиняет немалые страдания. Лечение простых переломов либо со смещением до 0.5 см – консервативное.
Если есть смещение, то любые движения ногой исключаются. Сдвиг кости более чем на 0.5 см является показанием к операции.
Диагностика
При появлении беспокоящих признаков в области колена, необходимо обратиться к специалисту. Врач соберет анамнез, проведет осмотр, пальпацию. Также направит на инструментальную, лабораторную диагностику:
- МРТ.
- Рентген.
- Рентгенография.
- Суставные пункции.
- Анализы.
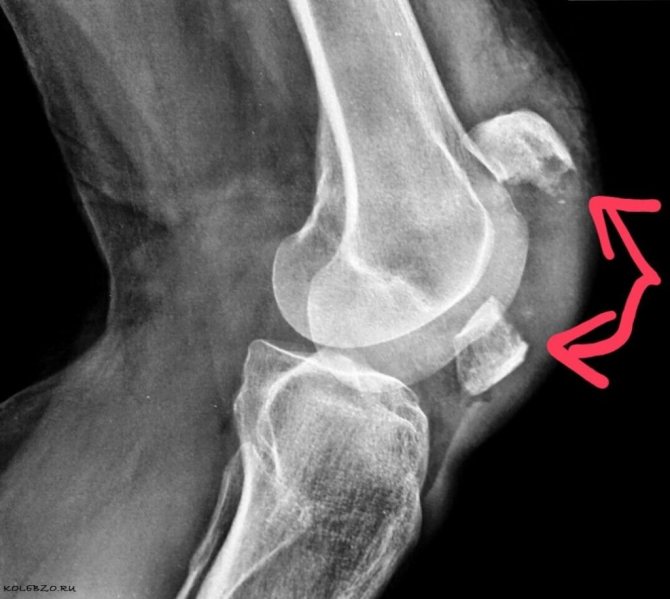
Рентген
Данный метод исследования незаменим при осмотре повреждений колена. Его применяют при дегенеративно-дистрофических процессах. Рентген позволяет поставить точный диагноз, установить стадию развития патологии, осуществлять контроль над проводимой терапией.
Метод позволяет обнаружить:
- Нарушение целостности кости;
- растяжение, разрыв связок;
- вывих;
- остеомиелит;
- артроз;
- остеопороз;
- остеохондропатии;
- инородные тела;
- кисты;
- артрит;
- опухоли;
- повреждение надколенника.
Компьютерная томография
КТ проводится с применением рентгеновских лучей. Назначают процедуру при нижеуказанных признаках:
- Травмы;
- боли колена;
- подозрение на перелом;
- подозрение на вывих;
- наличие жидкости внутри сочленения;
- киста Бейкера;
- щелчки соединения;
- осколок косточки внутри сочленения;
- артроз, артрит;
- контроль над операцией.
Магнитный резонанс
МРТ считается весьма популярным методом диагностики патологий, травм всех элементов сочленения. Назначают его при наличии таких показаний:
- Нестабильное функционирование сочленения;
- формирование жидкости внутри полости соединения;
- ушибы, травмы;
- боль колена;
- наличие инфекции;
- переломы;
- травматизация надколенника;
- образования доброкачественного, злокачественного характера.
Мышцы бедра
- Передняя группа Портняжная мышца (сагиттал/аксиал/коронал )
- Четырехглавая мышца Медиальная широкая мышца бедра (сагиттал/аксиал/коронал )
- Латеральная широкая мышца бедра (сагиттал/аксиал/коронал [14L)
- Сухожилие четырехглавой мышцы (сагиттал/аксиал/коронал )
Задняя группа
- Двуглавая мышца бедра (сагиттал/аксиал/коронал ) Длинная головка двуглавой мышцы бедра (сагиттал/аксиал)
Короткая головка двуглавой мышцы бедра (сагиттал/аксиал)
Сухожилие двуглавой мышцы бедра (сагиттал/аксиал/коронал )
Полусухожильная мышца (сагиттал/аксиал])
- Сухожилие полусухожильной мышцы (коронал )
Полуперепончатая мышца (сагиттал/аксиал/коронал )
- Сухожилие полуперепончатой мышцы (сагиттал/аксиал/коронал )
Медиальная группа
- Тонкая мышца (сагиттал/аксиал/коронал )) Сухожилие тонкой мышцы (сагиттал/аксиал/коронал )
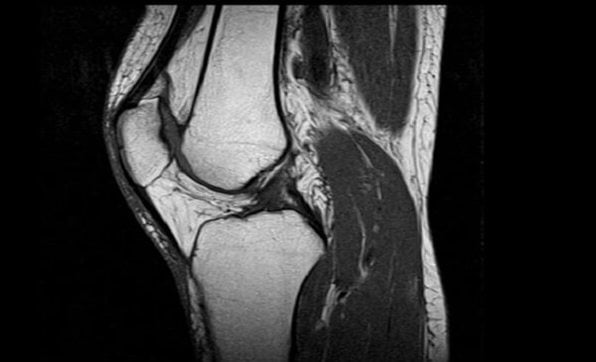
Рентгенологическое исследование коленных суставов
==
Самым доступным, одним из информативных и распространённых исследований является рентгенологическое исследование.
Стандартные проекции, применяемые при рентгенографии коленного сустава – прямая (передне-задняя) и боковая. По мере необходимости их дополняют правой или левой косой, а также аксиальной проекциями. Основным правилом при рентгенологическом исследовании коленного сустава является полипозиционность.
Эффективность рентгенодиагностики повреждений коленного сустава напрямик зависит от качества рентгенограмм, критериями которого являются:
в прямой проекции:
симметричность аксиальных сторон обоих мыщелков бедренной кости;
расположение межмыщелковых возвышений по центру межмыщелковой ямки;
частичная маскировка головки малоберцовой кости метаэпифизом большеберцовой кости (примерно на 1/3 своего поперечного размера);
наложение контуров надколенника на центральную область метаэпифиза бедренной кости.
в боковой проекции:
возможность просмотра надколенно-бедренного сустава и бугристости большеберцовой кости.
На рентгенограммах между суставными поверхностями костей видна так называемая рентгеновская суставная щель. Рентгеновской она называется потому, что, будучи заполненной хрящом и прослойкой синовиальной жидкости, которые не дают изображения на рентгенограммах, она имеет вид более прозрачной полосы между суставными поверхностями.
Снимок, выполненный в положении максимального разгибания колена, является стандартным для передне-задней проекции. Он позволяет исследовать переднюю часть суставной щели.
Прямой снимок коленного сустава может производиться как в положении лёжа, так и стоя. Когда суставная патология имеет механическую природу и предполагается повреждение связочного аппарата – предпочтительно производить рентгенографию стоя, как при нагрузке, так и в расслабленном состоянии, для исследования суставной щели и оси сустава.
Рентгенологическое исследование коленного сустава в прямой проекции обязательно дополняется боковым снимком. При боковой рентгенографии центральный луч проходит по суставной щели с уклоном на 10° в каудо-краниальном направлении. При этом края мыщелков бедренной кости накладываются друг на друга и их суставные поверхности смещаются в своей задней нижней части. Это позволяет хорошо различать их контуры и оценить состояние бедренно-надколенникового сочленения.
Боковой снимок коленного сустава производится либо в положении пациента лёжа на боку, в условиях полной расслабленности сустава, либо стоя, без нагрузки на исследуемый сустав. Лёгкое сгибание колена, равное 30° или 15°, позволяет определить состояние бедренно-надколенникового сочленения. Сгибание предназначено для визуализации надколенника в момент его внедрения в межмыщелковое пространство (трохлею).
Для выявления нестабильности надколенника снимок коленного сустава производится в момент сокращения четырёхглавой мышцы бедра. С помощью такого приёма возможна косвенная оценка состояния связочного аппарата и высоты стояния надколенника.
При подозрении на повреждение крестовидных связок дополнительно производится боковая рентгенограмма в условиях физиологической нагрузки. Для этого больного просят перенести вес тела на повреждённую конечность. При повреждениях крестообразных связок происходит смещение концов костей, составляющих коленный сустав, относительно друг друга в зависимости от повреждённой структуры. Так, смещение суставного конца бедренной кости относительно большеберцовой кости вперёд, более чем на 5 мм, говорит о разрыве задней крестообразной связки, тогда как при смещении назад следует предполагать разрыв передней крестообразной связки.
Так же существует укладка по Шпаченко Александру Борисовичу (аксиальная проекция). Применяется для получения снимков с возможностью просмотра надколенно-бедренного сустава и бугристости большеберцовой кости.
Этот тип укладки отличаться множеством способов размещения исследуемого сустава. Возможна корректировка как по углу сгиба коленного сустава так и по горизонтальном/вертикальном перемещении исследуемого сустава, что помогает добиться максимально качественного результата снимка. Больного садят на стул рядом с аппаратом немного выдвигая вперёд ногу которую нужно исследовать, вторую же ногу отводят в сторону противоположную первой. Так же можно поставить ногу на подставку для регулировки по вертикали. Кассету больной держит обеими руками максимально параллельно трубке аппарата, и как можно ближе к коленному суставу. Режим ставят такой же как и при боковой проекции.
Профилактика
Профилактика вывиха коленной чашечки заключается в строгом контроле веса и выполнении посильных физических упражнений, развивающих выносливость мускулатуры ног. Злоупотреблять нагрузками нецелесообразно, суставы должны получать необходимый отдых. Если появились минимальные симптомы повреждения колена, необходимо посетить травматолога или артролога и строго следовать лечебным рекомендациям.
Пациенту, перенесшему вывих сустава, для предотвращения рецидивов нужно носить наколенники при ходьбе и физической нагрузке, не забывать о приеме прописанных врачом препаратов и лечебной физкультуре. При сильной нагрузке на ноги или преждевременном снятии повязки можно заработать повторное выпадение чашечки. Также риск этой ситуации и возникновения иных заболеваний опорно-двигательного аппарата возрастает при некорректном вправлении сустава, поэтому, если возникла такая необходимость, нужно выбирать квалифицированного врача.
Коленная чашечка, или надколенник, является отдельной костью человеческого скелета. Она расположена в глубине сухожилия четырехглавой мышцы бедра и очень подвижна, поскольку может с легкостью смещаться вверх и вниз, а также в стороны.
Коленные чашечки служат защитой от боковых сдвигов суставных поверхностей большой берцовой и бедренной костей, которые образуют коленный сустав. Во время сгибания и разгибания колена чашечка двигается по предназначенным для нее бороздам в костях, и с помощью выступа в нижней части препятствует их смещению.
Коленная чашечка новорожденных представляет собой мягкий хрящ, из которого формируется кость. Как правило, процесс окостенения завершается к трем годам.
Развитие и аномалии коленной чашечки
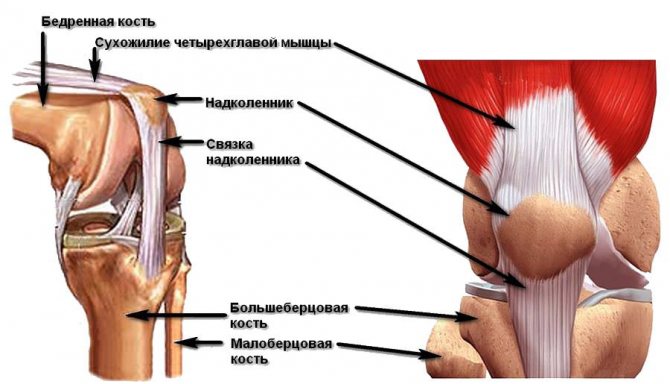
Коленная чашечка (надколенник) – кость, располагающаяся над коленным суставом в слоях сухожилий четырехглавой мышцы. Надколенник – одна из сесамовидных (от греч. «sesamon»-кунжут, то есть – похожий на семечко кунжута) костей. Верхняя область надколенника называется основанием надколенника.

Кость двигается, если колено разогнуто – ее можно смещать в стороны.
Надколенник выполняет несколько функций:
- Защищает бедренную и берцовую кость от смещения их в стороны при сгибании, благодаря строению – снизу надколенника, в его верхушке, есть выступ.
- Выполняет функцию своеобразного дополнения к четырехглавой мышце, тем самым упрощая сгибание, позволяет двигаться легче.
Развитие костной ткани начинается уже со второго месяца беременности, специалисты считают, что зачатки наколенника появляются на 20-22 неделе беременности, пока он состоит из хрящевой ткани, таковым и остается на момент, когда малыш должен родиться. Поэтому считается, что дети рождаются без коленных чашечек.
Но у надколенника есть зоны окостенения, которые активно начинают работать только с 2-летнего возраста ребенка, окончательно надколенник формируется только к 5-6 годам.
То есть рождаться дети должны с зачатками коленной чашки, отсутствие этого элемента или его недоразвитие – это не норма.
Коленной чашечки может не быть?
Отсутствие надколенника – не частая патология, встречается всего в 6% случаев, если при этом присутствует недоразвитие бедренной кости и ее мышц, и всего в 2% случаев как единая проблема.
Клиническая картина
Опасность артроза заключается в отсутствии симптомов на первой стадии его развития. Патология клинически проявляется постепенно, первые признаки возникают на фоне значительного разрушения хрящевых тканей. Вначале человек ощущает слабую боль, не имеющую четкой локализации. Она появляется после физических нагрузок — поднятия тяжестей, спортивной тренировки. Иногда первым клиническим проявлением становится хруст, щелчки при сгибании или разгибании сустава. Человек начинает замечать, что некоторые движения даются с трудом. Впрочем, на начальной стадии артроза тугоподвижность возникает в утренние часы и вскоре исчезает.
По мере прогрессирования заболевания боли ощущаются и в ночное время, провоцируя не только расстройство сна, но и появление хронической усталости. Выраженность болевого синдрома на второй стадии повышается при смене погоды, обострении хронических патологий, ОРВИ. Заметно снижается объем движений. Причиной тугоподвижности становится истончение хрящей, а также сознательное ограничение человеком движений в попытках избежать появления болей. Это приводит к увеличению нагрузки на противоположный сустав, что провоцирует его дальнейшее повреждение. Для артроза характерны и другие специфические симптомы:
- боль провоцирует спазмированность скелетной мускулатуры и развитие мышечных контрактур (ограничения пассивных движений в суставе);
- хруст в суставах, щелчки, потрескивание при движении становятся постоянными, возникают почти при каждом смещении костей относительно друг друга;
- часто возникают болезненные мышечные судороги;
- суставы деформируются, что приводит к нарушениям осанки и походки;
- на третьей стадии артроза деформация выражена настолько ярко, что сочленения искривляются, а объем движений в них существенно снижен или полностью отсутствует;
- при артрозе третьей степени коленного, голеностопного, тазобедренного сустава больной при передвижении пользуется тростью или костылями.
При отсутствии лечения патология прогрессирует, а в ее течении ремиссии сменяются рецидивами, причем частота обострений все время возрастает. Скованность движений по утрам теперь не исчезает в течение длительного времени, становится постоянной.
Осматривая пациента с артрозом 1 степени, врач отмечает лишь незначительную отечность сустава и полную сохранность объема движений. При патологии 2 степени пальпация выявляет болезненность и слабо выраженную деформацию. В области суставной щели наблюдается формирование костных утолщений.
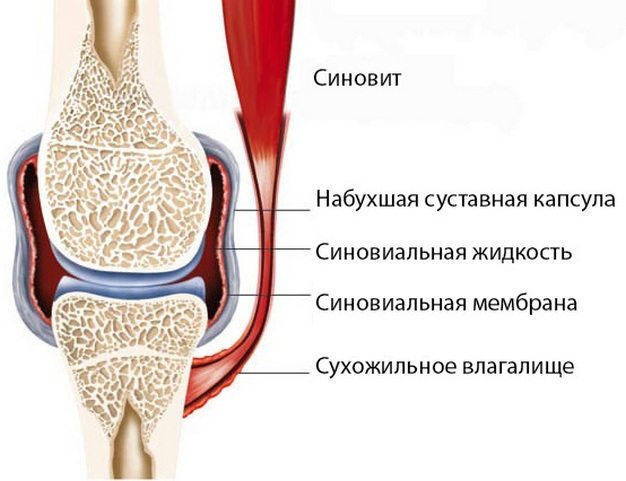
Для артроза характерно развитие синовитов — воспалительных процессов в синовиальных оболочках тазобедренных, коленных, голеностопных, плечевых суставов. Их ведущим симптомом становится образование округлого уплотнения в области сочленения, при надавливании на которое ощущается перемещение жидкости (флуктуация). Острое течение синовита может сопровождаться подъемом температуры до 37-38°C, головными болями, нарушением пищеварения.
Мениски в коленном суставе и их функции
Мениск – это хрящевая прослойка, стабилизирующая коленный сустав. Он делит весь сустав на все пропорционально равные части. Выделяют медиальный и латеральный мениск зависимости от их расположения.
Латеральный более подвижный, поэтому его повреждения менее возможны. Медиальный мениск связан с латеральной связкой колена, активно двигающийся, и легко смещающийся, при внезапных натяжениях и нагрузках, что приводит к наиболее частым повреждениям.
Мениски соединяются между собой поперечной связкой. Одной из важных задач менисков является равномерное распределение веса на большеберцовую кость. Они защищают коленный сустав от чрезмерных перегрузок.
Связки
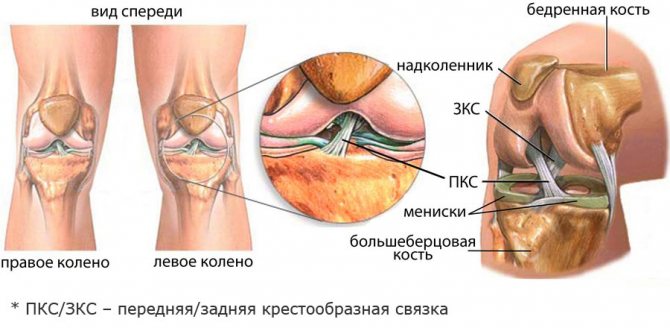
Схема структурной особенности коленного сустава и его связочного аппарата имеет некоторые отличия от прочих суставных образований. Для прочного соединения костей в суставе существуют связки, которые имеют соединительнотканное строение. По бокам располагается связочный аппарат, который помогает укреплению и стабильности, отличающей коленный сустав, и несколько ограничивает его движение в этом направлении.
Внутри самого коленного сустава имеются крестообразные связки. Они выполняют функцию ограничения движения в направлении спереди назад. Передняя крестообразная связка не позволяет осуществлять соскальзывание большой берцовой кости вперед по отношению к бедру. Задняя – предотвращает избыточное движение тех же костных образований кзади. Благодаря этому сустав остается стабильным.
Перелом
Перелом коленной чашечки происходит чрезвычайно редко, но требует длительного и настойчивого лечения. В большинстве случаев такая травма встречается у пожилых людей, которые повреждают колено при случайном падении.
Практически всегда перелом надколенника является внутрисуставным, исключение составляют лишь краевые переломы верхней части чашечки. Как правило, сломать наколенник можно при падении на согнутое колено или в результате удара о твердую поверхность. В некоторых случаях перелом является следствием непрямого воздействия, когда резко сокращается четырехглавая мышца бедра (квадрицепс).
Встречается также и смешанный перелом, который обусловлен сочетанием прямого и непрямого воздействия. Перелом коленной чашечки нередко сопровождается повреждением сухожилий квадрицепса, в этом случае наблюдается выраженное расхождение обломков кости.
- болезненность при пальпации поврежденного участка;
- щель между костными фрагментами;
- гемартроз (наличие крови в полости сустава);
- неестественное положение ноги;
- усиление боли и хруст при сгибании колена;
- полное разгибание ноги невозможно либо сильно ограничено.
Перелом наколенника может быть простым или со смещением. В первом случае человек ходит, хотя двигательный процесс причиняет немалые страдания. Лечение простых переломов либо со смещением до 0.5 см – консервативное.
Если есть смещение, то любые движения ногой исключаются. Сдвиг кости более чем на 0.5 см является показанием к операции.
Связки коленного сустава
Связки — это гибкие волокна, состоящие из соединительной ткани, которые соединяют одну кость с другой.
- Передняя крестообразная связка (ПКС). ПКС соединяет большеберцовую кость с бедренной костью и предотвращает перемещение большеберцовой кости вперед относительно бедра. ПКС обычно травмируется при занятиях спортом.
- Задняя крестообразная связка (ЗКС). Она также соединяет большеберцовую кость с бедренной костью, и действует таким образом, чтобы препятствовать перемещению большеберцовой кости назад относительно бедра. ЗКС совместно с ПКС обеспечивают стабильность коленного сустава. Травмируется реже, чем ПКС.
- Наружная коллатеральная связка (НКС). Она называется также малоберцовой коллатеральной связкой и находится снаружи (сбоку) колена. Эта связка соединяет внешний нижний край бедренной кости с наружным верхним краем малоберцовой кости. НКС помогает стабилизировать коленный сустав, ограничивая внешнее, направленное внутрь силовое воздействие.
- Внутренняя коллатеральная связка (ВКС). Она находится на внутренней (медиальной) стороне коленного сустава, соединяя внутренний нижний край бедренной кости с внутренним верхним краем большеберцовой кости. ВКС помогает стабилизировать коленный сустав, предотвращая вместе с НКС нежелательные движения «из стороны в сторону». ВКС — наиболее часто травмируемая связка коленного сустава.