Кератоконус
Содержание:
- Лечение кератоконуса
- Лечение кератоконуса
- Симптомы кератоконуса
- Диагностика кератоконуса
- Признаки истончения роговицы
- Диагностика
- Классификация заболевания
- Возможности и прогнозы в лечении
- Коррекция кератоконуса контактными линзами
- Типология
- Стадии кератоконуса: 1, 2, 3 и 4 степени болезни
- Симптомы и стадии заболевания
- 1.Что такое кератоконус и его причины?
Лечение кератоконуса
Коррекция газопроницаемыми жёсткими контактными линзами;
Консервативная терапия (медикаментозное воздействие, лечение сопутствующих заболеваний, диета: мясо, молоко, яйца, фисташки, молодые ростки злаков, пшеничные отруби, растительные масла, овощи, фрукты и др.);
Кросслинкинг;
Пересадка трупной роговицы (кератопластика).
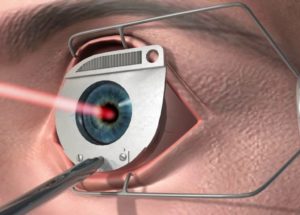
Сравнительно новым методом лечения является кросслинкинг — перекрестное связывание роговичного коллагена при помощи фотоактивированного распада внедрённого в ткань роговицы раствора рибофлавина.
В начале заболевания подбирают мягкие или жесткие контактные линзы. Консервативная терапия также предусматривает использование препаратов, способствующих улучшению обменных процессов в роговице.
К ним относятся Тауфон, Квинакс, Офтан-катахром, ретинол, облепиховое масло. Закапывать 3 раза в день постоянно.
Хороший эффект от физиотерапии, например, фонофорез с токоферолом, магнитотерапия.
Неотложная помощь необходима при остром кератоконусе до кератопластики. Закапывают мидриатики (Мезатон, Мидриацил, Тропикамид), используют 5% мазь натрия хлорида и накладывают давящую повязку для предупреждения перфорации роговицы.
Также применяют местно антибактериальные капли (Тобрекс, Флоксал), противовоспалительные негормональные (Индоколлир, Диклоф, Наклоф) и гормональные (р-р дексаметазона, например, Максидекс), а также гипотензивные препараты – Тимолол (Арутимол, Кузимолол) 1-2 раза в день.
Один из современных методов терапевтического лечения кератоконуса – кросс-линкинг. Сначала обезболивают и снимают верхний слой эпителия, затем насыщают роговицу рибофлавином многократными закапываниями.
После кросс-линкинга на несколько суток одевают лечебную контактную линзу. Вся процедура занимает около часа, лечебный эффект длится до 10 лет.
При непереносимости контактных линз или неэффективной коррекции вследствие помутнения роговицы прибегают к хирургическому лечению – сквозной кератопластике (пересадке роговицы). При абсолютно прозрачном трансплантате выздоровление наступает более чем в 90% случаев.
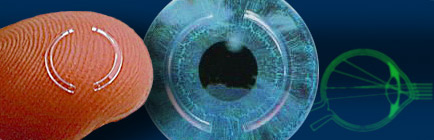
Интрастромальные сегменты колец
Применяют метод имплантации внутристромальных роговичных колец или их фрагментов. При этом делают небольшой разрез на периферии роговицы и помещают несколько колец определенного радиуса и толщины в строму. Они растягивают роговую оболочку, и таким образом уменьшается степень кератоконуса.
Сквозная кератопластика
Все методы лечения данного заболевания можно подразделить на две основные группы – терапевтические и хирургические.
Терапевтические методы
На начальной стадии больному показано ношение специальных цилиндрических очков, но в дальнейшем, при прогрессировании заболевания, переходят на жесткие газопроницаемые контактные линзы. Их действие основано на том, что между роговицей и линзой собирается слезная жидкость, которая улучшает равномерность преломления света.
Сейчас чаще всего применяют гибридные линзы, с жесткой сердцевиной и мягкими краями, эта конструкция позволяет эффективно вдавливать выпуклую часть роговицы.
Лечение кератоконуса
Лечение подбирается исходя из состояния пациента и степени развития патологии; Основные терапевтические стратегии включают в себя:
- Использование очков или специальных контактных линз для повышения остроты зрения.
- Перекрестное связывание роговицы: оно используется на начальных стадиях заболевания и включает закапывание глазной капли на основе витамина В2 или рибофлавина, который проникает внутрь роговицы. Затем роговицу подвергают облучению в низких дозах ультрафиолетовыми лучами типа A (UVA) продолжительностью 30 минут, в течение которых применение витамина В2 повторяют каждые 5 минут. В конце этого процесса глаз лечится глазными каплями и мазями с антибиотиком и закрывается повязкой или с помощью терапевтической контактной линзы, которую нужно носить в течение 3-4 дней.
- Лечение факичными линзами: включает введение интрастромальных колец внутрь роговицы, чтобы стабилизировать ее и замедлить развитие болезни. Эта процедура уменьшает кривизну роговицы и улучшает остроту зрения, и, следовательно, можно приступить к имплантации факичных линз, чтобы исправить любые остаточные дефекты зрения, такие как близорукость, астигматизм, дальнозоркость. Особенно это показано тем, кто из-за кератоконуса не может носить контактные линзы.
- Кератопластика (пересадка (трансплантация) роговицы): это хирургическая процедура, при которой аномальная ткань роговицы удаляется и заменяется здоровой донорской тканью роговицы. Эта операция, как правило, предназначена для лиц с тяжелыми заболеваниями (например, роговица очень тонкая и/или зрение значительно нарушено) или для тех, кто не переносит или не реагирует на более консервативное лечение. Пересадка роговицы также может быть показана после эпизода отека роговицы, который не реагирует на другие варианты лечения. Есть несколько различных процедур пересадки роговицы, которые могут быть использованы. Трансплантация роговицы, как правило, эффективна для лечения людей с кератоконусом, но несет небольшой риск осложнений, включая отторжение донорской ткани организмом (отторжение трансплантата). Следует отметить, что пациентам с трансплантацией роговицы, как правило, все еще нужны жесткие контактные линзы после трансплантации, потому что роговица, хотя и более плоская, все еще не имеет идеальной формы.
Симптомы кератоконуса
Клиническая картина при кератоконусе обусловлена помутнением и изменением формы роговицы. Она сводится к падению остроты зрения, астигматизму со склонностью к частой смене осей по мере развития заболевания. Явления близорукости развиваются поэтапно, присоединяется ощущение двоения предметов. Чаще патологические симптомы наблюдаются в одном органе зрения, позже охватывая и второй.
Больным приходится часто менять очки в связи с увеличением числа диоптрий. Нередко коррекция при помощи очков не дает должных результатов и неблагоприятно переносится. Иногда человек буквально не успевает покупать новые очки, что связано с быстрым прогрессированием кератоконуса.
Двоение предметов заключается в многократном увеличении их числа при получении изображения глазом, например, при чтении, смотрении телевизора. У некоторых пациентов присутствует светобоязнь, раздражение и зуд глаз, чувство жжения, а также быстрое наступление усталости глаз.
Если на ранних стадиях кератоконуса наблюдается лишь снижение остроты сумеречного зрения, то по мере развития патологии даже при нормальном уровне освещения человек не различает предметы четко. Последние стадии болезни приводят к визуально определяемой деформации роговой оболочки.
Обычно все стадии развития кератоконуса протекают не менее 10-15 лет. У половины больных патология может замедлить развитие и войти в состояние долгой ремиссии. У 5% пациентов, напротив, заболевание отягощено острой формой кератоконуса.
Симптомокомплекс острого кератоконуса: отек роговой оболочки, болевые ощущения, сильный дискомфорт. Через 14-21 день ткани роговицы рубцуются, что порой влечет снижение скорости конусообразной деформации и некоторое улучшение остроты зрения.
Диагностика кератоконуса
В первую очередь проводят проверку остроты зрения и авторефрактометрию — детальное обследование роговицы глаза. По тест-маркам авторефрактометрии, например, кольцам, можно судить о деформации роговицы. Если роговица конусообразная, то одно кольцо приобретает форму неправильного овала, а оси двух колец не совпадают.
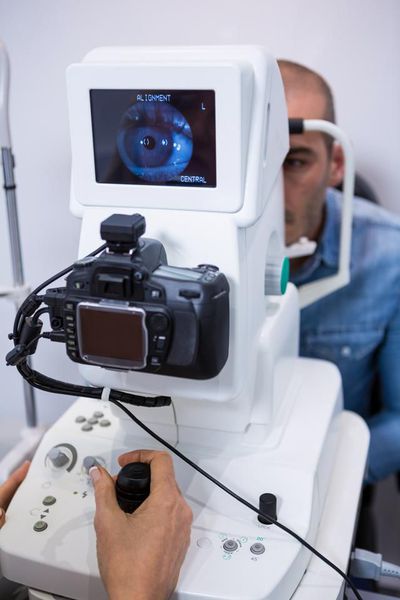
С помощью авторефрактометра или кератометра можно обнаружить, что радиус кривизны роговицы уменьшился, а кератометрические данные неравномерно увеличены. При более выраженном кератоконусе получить результат исследования не удаётся. Это связано с астигматизмом (искривлением роговицы) высокой степени, величина которого выходит за пределы измерения прибора, или с помутнением роговицы.
При проведении скиаскопии — оценке способности глаза преломлять лучи света — будет заметен «симптом масляного пятна».

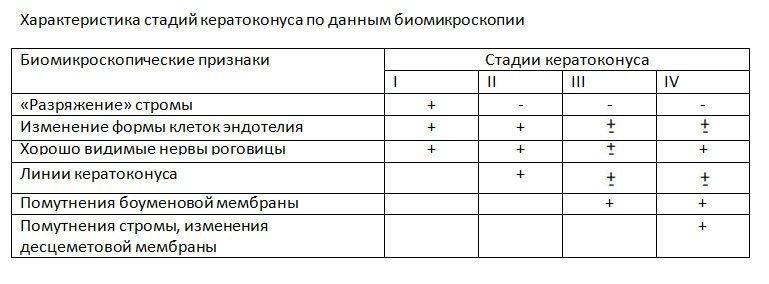
Обязательно проведение биомикроскопии роговицы — проверка структуры глаза. Она помогает увидеть изменения роговицы: разрежение или помутнение стромы, усиление визуализации роговичных нервов, помутнение десцеметовой оболочки, коническую форму, линии кератоконуса, помутнение боуменовой мембраны и т. д.
Достоверно выявить кератоконус даже в самой начальной стадии помогает кератотопограф. Он визуализирует роговицу полностью: радиус и толщину роговицы, переднюю и заднюю поверхность, асимметрии. Кератотопограмма диагностирует иррегулярный (неправильный) астигматизм на кератометрической карте, элевацию (возвышение) задней поверхности, истончение центральной толщины роговицы. Зачастую истончённые зоны показаны красным цветом, и даже не самый опытный врач сможет заподозрить патологию.
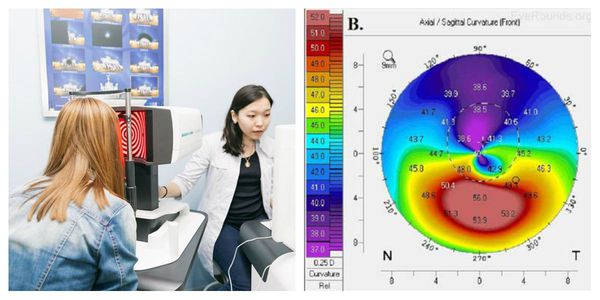
Также выполняется передня ОКТ — кератотомография. Она также визуализирует патологию роговицы, помогает динамично наблюдать за заболеванием и даже оценивать наличие скрытого кератоконуса непрогрессирующей аномалии задней поверхности роговицы.
Лабораторная диагностика не требуется .
Признаки истончения роговицы
Симптоматика у кератоконуса выглядит достаточно расплывчато и не позволяет человеку без специфического образования и помощи офтальмоскопа определить, что причина именно в этой болезни, а не в множестве других, похожих. Обычно пациенты отмечают:
- Падение зрения. Симптом классический – увидеть предметы, которые находятся вдали, становится сложнее. Разглядеть предметы, которые расположены вблизи, тоже. Особенно страдает ночное зрение: в сумерках и темноте больной перестаёт ориентироваться довольно быстро.
- Множественность форм. Двоящиеся предметы – дело обычное в офтальмологической практике. А вот предметы, которые дублируются по много раз, это уже классический симптом кератоконуса. Заметнее всего это, если пациент заглянет в книгу. Каждая буква там будет повторяться несколько раз, в случайном порядке вокруг оригинала. Если больной запомнит, как были расположены буквы однажды, то сможет убедиться, что со временем их положение не меняется.
- Общий дискомфорт. Появляется на поздних стадиях, когда зрение падает сильно. Больному начинает причинять неудобство яркий свет, как солнечный, так и свет ламп, появляются головные боли, которые вызваны постоянной необходимостью щуриться. Может добавляться зуд в больном глазу.
При этом болей, кроме головных, при кератоконусе не бывает. А процесс снижения зрения проходит так медленно, что человек, не привыкший следить за состоянием своего здоровья, может заметить его только тогда, когда не сможет ориентироваться на улице.
Диагностика
Какие анализы нужно сдать? Диагностика кератоконуса выполняется с использованием высокоточного медицинского оборудования, которое применяется с целью проведения обследований, топографического картирования и измерения роговой оболочки. Это дает возможность разрабатывать более эффективные методы лечения.
На первых стадиях развития болезнь характеризуется сложной диагностикой, поскольку зрение страдает в незначительной степени. Одним из ранних признаков, вызывающих подозрение у врача на проблему, является то, что пациенту сложно достичь максимальной остроты зрения даже в очках или при использовании линз, требуется обследование.
Другими клиническими проявлениями диагноза являются:
- истонченная строма роговицы глаза,
- отложения оксида железа в базальном слое эпителия,
- признаки разрывов в Боуменовой оболочке.
Наличие подобных симптомов диагностируется в ходе осмотра. Обследование проходит с использованием щелевой лампы. Помимо этого, при наличии кератоконуса врач применяет ретиноскоп и кератометр. Инструментальная диагностика характеризуется большой результативностью, она позволяет выявить признаки неправильной формы роговой оболочки глаза.
Ультразвуковой и другие методы обследований глаз, применяемые сегодня в больнице, способствуют подтверждению кератоконуса, поскольку такой диагностикой пользуются при измерении степени истончения роговицы у пациентов с подозрением на наличие данного заболевания. По результатам диагностических мероприятий врач дает рекомендации по лечению недуга, цены различаются в зависимости от класса и оснащения медицинского центра.
Если ситуация требует оперативного вмешательства, то специалист назначает следующие анализы:
- общий анализ крови, мочи,
- биохимический анализ крови,
- анализ крови на определение группы, резус-фактор, время свертываемости крови, или коагулограмма,
- выполнение анализа крови на ВИЧ, RW, анализ на HBS, HCV, ЭКГ, рентген грудной клетки,
- консультация терапевта, оториноларинголога (при сахарном диабете – консультация эндокринолога для выявления сопутствующих заболеваний.
По результатам выполненных диагностических мероприятий и анализов врачами принимается решение о том, какими методами предстоит справляться с болезнью.
Классификация заболевания
Коническую роговицу можно условно разделить на 2 формы – хронический и острый процесс, но внезапное начало заболевания – это всегда не выявленная вовремя и медленно прогрессирующая дегенерация прозрачной части наружной оболочки глаза. При первом обследовании обязательно определяется стадия болезни:
- Минимальные внешние изменения (центральное расположение точечного конуса);
- Умеренное помутнение с формированием овальной формы выпячивания, которое смещается в нижнюю часть зрачка;
- Тонкая и мутная роговица с шаровидным конусом;
- Тотальное помутнение переднего отдела глаза.
Большое значение для прогноза имеет степень тяжести патологии, определяемая по степени кривизны и оптической силе глаза:
- умеренная (до 48 диоптрии);
- средняя (45-54)
- выраженная (более 54 диоптрии).
 На начальных этапах болезни внешние изменения и симптомы минимальны
На начальных этапах болезни внешние изменения и симптомы минимальны
Дефект формы роговичной оболочки на начальных этапах заболевания проявляется симптомами, характерными для разных глазных болезней, поэтому важно при любых нарушениях сразу обращаться к специалисту
Возможности и прогнозы в лечении
В последнее десятилетие в связи с ухудшением экологической обстановки наблюдается увеличение заболеваемости кератоконусом. В запущенных случаях в исходе кератоконуса происходит перфорация роговицы, которая при отсутствии лечения может привести к потере глаза. Диагностика кератоконуса на ранних стадиях сложна и требует применения специального оборудования, поэтому при наличии подозрения на кератоконус, появлении астигматизма, требуется проведение обследования в современно оборудованной клинике.
На самых ранних сроках развития заболевания в качестве лечения показано ношение жёстких контактных линз, которые достаточно хорошо корректируют зрение, кроме того, выступают в роли каркаса, сдерживающего прогрессирование кератоконуса. Однако не все пациенты с кератоконусом могут переносить коррекцию жесткими контактными линзами. Причин может быть много: аллергические заболевания, недостаток слезы, раздражение и боли в глазу при надевании контактной линзы, невозможность подбора адекватной коррекции, отек роговицы и, в конце концов, нежелание самого пациента.
Специалистами клиники «Новый взгляд» был разработан уникальный комплекс диагностических и хирургических мероприятий для пациентов с различными стадиями кератоконуса:
- диагностика кератоконуса (разработан оптимальный набор современных диагностических методик, которые позволяют четко выявить наличие начального кератоконуса, включающий компьютерную топографию роговицы, ультразвуковую пахиметрию минимум в 5-ти различных точках роговицы для определения ее толщины, а также тщательный осмотр роговицы в щелевую лампу);
- эксимерлазерная хирургия начального кератоконуса (ФРК+ФТК, этот разработанный нами уникальный метод был удостоен патента РФ);
- кросслинкинг (новый современный метод, позволяющий укрепить роговицу);
- кераринг (имплантация роговичных колец);
- кератопластика (сквозная пересадка роговицы).
В отличие от обычных рефракционных эксимерлазерных процедур (ФРК, ЛАСИК), операция ФРК+ФТК имеет своей целью не только устранить патологию рефракции, но и оказать терапевтическое, лечебное действие на патологически измененную роговицу.
Таким образом, своевременное проведение эксимерлазерной операции ФРК+ФТК при начальном кератоконусе позволяет:
- получить высокую остроту зрения и избавиться от близорукости и астигматизма,
- предотвратить дальнейшее прогрессирование кератоконуса,
- отсрочить или предотвратить проведение сквозной кератопластики.
При существенной потере толщины роговицы эксимерлазерная хирургия не может быть проведена и тогда остается один выход – сквозная пересадка роговицы (кератопластика). Мы имеем большой опыт в проведении этого радикального метода, однако с ним сопряжен ряд вопросов – юридического плана и в отношении донорской роговицы, в связи с чем операция проводится в крайних случаях.
Уже несколько лет в России с успехом применяется кросслинкинг (в мировой практике – с 2004 года). Этот метод лечения, применяющийся как на начальной стадии, так и в далеко зашедших случаях, позволяет воздействовать на прочность роговицы, тем самым дает возможность…
- остановить или существенно замедлить дальнейшее прогрессирование кератоконуса,
- отсрочить и, возможно, проведение сквозной кератопластики.
Этот метод лечения кератоконуса может выполняться в качестве подготовки к другим видам операций. К сожалению, кросслинкинг проводится только с целью терапевтического эффекта и не приводит к значительному повышению качества зрения (возможно улучшение лишь на 1-2 строчки, вследствие уплощения роговицы), поэтому при наличии достаточной толщины роговицы зрение может быть восстановлено с помощью операции ФРК+ФТК, а при ее недостаточности, когда кератоконус перешел уже в развитую стадию, рассматривается имплантация интрастромальных колец – кераринг (операции проводятся д.м.н. Евгенией Аркадьевной Каспаровой и ведущим офтальмохирургом Е.В.Шестых).
При кераринге в роговицу имплантируются полукольца, которые за счет выправления деформации роговицы (растягивают и уплощают ее центральную зону) влияют на качество зрения, кроме того, в некоторых случаях повышается прочность роговицы. Кераринг дает возможность повысить остроту зрения и уменьшить имеющиеся близорукость и астигматизм, улучшить посадку жестких или мягких контактных линз (если это необходимо).
Каждому пациенту, обратившемуся в нашу клинику, после тщательной диагностики подбирается оптимальная индивидуальная программа лечения кератоконуса с использованием всех возможных современных методик, позволяющих добиться максимального эффекта.
Коррекция кератоконуса контактными линзами
На данный момент медицина не располагает препаратами, которые бы приводили к регрессу кератоконуса или эффективно предотвращали его развитие. Однако пациент имеет возможность замедлить прогрессирование состояния. На первом этапе назначают ношение очков или контактных линз, а когда консервативная терапия становится неэффективной, проводят хирургическое лечение (сквозная или послойная кератопластика, эпикератофакия, кератотомия, кросслинкинг, имплантация роговичных колец).
Принимать решение о целесообразности хирургического вмешательства можно только после полного офтальмологического обследования. На раннем этапе заболевания эффект заметен только при длительной контактной коррекции. Пациентам с кератоконусом запрещается потирать глаза.
Контактные линзы при кератоконусе
На ранней стадии кератоконуса нарушение зрения можно исправить при помощи очковой коррекции. Пациенту выписывают очки, коррегирующие астигматизм и близорукость, которые чаще всего сопровождают это состояние. На более поздних стадиях рекомендованы контактные линзы для постоянного ношения.
При кератоконусе линзы следует подбирать индивидуально. Нет единого дизайна, который бы подходил всем пациентам с изменением формы роговицы. Для каждого типа и стадии нужны разные оптические системы.
Мягкие контактные линзы
Коррекция зрения при кератоконусе мягкими контактными линзами существенно ограничена, поскольку они копируют неправильную форму роговицы. Между линзой и слизистой нет прослойки слезной жидкости, что не повышает преломляющую способность роговицы (если сравнивать с исходной при кератоконусе).
Жесткие контактные линзы
Жесткие газопроницаемые линзы остаются основным методом коррекции кератоконуса в этой нише. Они позволяют исправить кератоконус и создать слезную пленку между наружным слоем роговицы и линзой, усиливая преломляющую способность и корректируя поверхность глаза. Существуют разные модели таких линз, но все они позволяют тканям глазного яблока свободно дышать. Жесткие газопроницаемые линзы изготавливают на заказ для конкретного случая. Такая линза сохраняет форму и создает единую преломляющую поверхность с глазом.
При индивидуальной непереносимости жестких линз, выраженном помутнении роговицы, истончении слоя или наличии эрозии эпителия пациенту выписывают комбинированные двухслойные линзы. Они включают жесткую линзу, установленную на поверхности мягкой. За счет этого удается сохранить нормальное зрение и скорректировать форму роговицы.
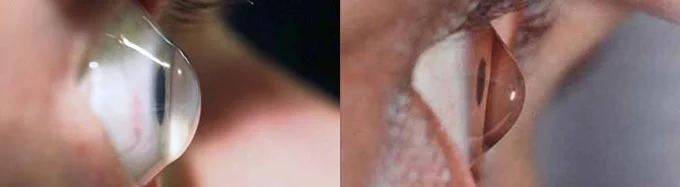
Гибридные контактные линзы
Гибридные контактных линзы включают жесткий центр и мягкий ободок, сочетая преимущества обоих видов: хорошее зрение и удобство. Благодаря большому диаметру такая линза постоянно находится в стабильном положении. Склеральные и полусклеральные относятся к жестким линзам. Они не давят на деформированную верхушку роговицы, поэтому носятся комфортно. Большой диаметр обеспечивает стабильное положение линзы.
На начальной стадии кератоконуса удается скорректировать зрение при помощи очков и контактных линз. Усиление деформации и, соответственно, неправильного астигматизма делает оптическую коррекцию малоэффективной. В этом случае рекомендуют хирургическое вмешательство.
Типология
Классификация кератоконуса происходит по разным факторам:
- по причине появления;
- по поражению одно или двух глаз;
- по характеру течения;
- по толщине истончения роговицы;
- по величине её деформации;
- по форме.
По причине появления:
- Первичный — появляется самостоятельно без явных причин.
- Вторичный — появляется как последствие после каких либо заболеваний, травм, операций.
При кератоконусе в большинстве случаях поражены два глаза — двусторонний тип заболевания, но иногда, в пяти процентах случаях, он является односторонним.
По характеру течения:
- Стационарный — протекает в вялотекущем режиме.
- Прогрессирующий — быстро развивается.
- Острый — внезапный отёк роговицы, вызванный разрывом десцеметовой мембраны и попадание в строму жидкости.
По толщине:
- слабый — толщина роговицы более 506 мкм;
- средний — от 300-400 мкм;
- продвинутый — тоньше 300 мкм.
По степени кривизны роговицы:
- слабый (меньше 45 Д);
- средний (до 52 Д);
- развитой (до 62 Д);
- тяжёлый (выше 62Д).
По морфологическому строению роговицы:
- точечный — расположение в самом центре не более 5 миллиметров;
- овальный — расположение книзу от центра размера от 5 до 6 миллиметров;
- шаровой — поражено 75 процентов роговицы, размер более 6 миллиметров.
Сейчас подобная классификация уходит на второй план.
Титаренко на базе всех диагностических данных установила пять ступеней кератоконуса. Но показания по этой классификации не всегда соответствовали полученным.
Классификация Амслера-Абуговой
В настоящее время более распространённой является классификация Амслера, составленная в 1961 году и дополненная в 2010 Абуговой биомикроскопическими параметрами.
Состояние роговицы при кератоконусе разбивается на четыре стадии, исходя из качества зрения, биомикроскопических, офтальмо-, рефракто- и пахиметрических показателей:
- Для этой стадии характерно наличие миопии и астигматизма. Астигматизм — до 5 Д. Острота зрения 0,5-1,0. Преломляющая сила роговицы в центральной части (офтальмометрические значения) — меньше или равно 48,0 Д. Показания пахиметрии — меньше 500 мкм (норма). Наблюдаются нарушения в расположение роговичных пластин — разрежение стромы (явление называемое «гаснущей звездой»). Появления утолщенных нервных окончаний. Неправильная форма внутреннего слоя роговицы (эндотелия). Корригирование может осуществляться с помощью линз и очков.
- Наблюдается более сильная степень астигматизма — до 8 Д. Острота зрения — 0,1-0,4. Значения офтальмометрии — до 53 Д. Показания пахиметрии — более 400 мкм. Появление линий Фогта (сильное разъединение роговичных пластин при растяжение стромы). Корригирование различными видами линз.
- Острота зрения — меньше 0,1. Офтальмометрические значения — выше 53 Д. Пахиметрия — от 300 до 400 мкм. Роговица мутнеет и сильно выпячивается. Корригирование жесткими и склерными контактными линзами.
- Острота зрения — 0,01-0,02. Офтальмометрия — больше 55 Д. Пахиметрия — от 200 до 300 мкм. Помутнение боуменовой и сильная деформация десцеметовой мембран. Не подлежит корригированию линзами. Лечение только хирургическим путём.
Также при этой классификации выделяется шесть видов патологии исходя из показаний топографической карты роговицы:
- островершинный;
- туповершинный;
- пикообразный;
- атипичный пикообразный;
- низковершинный;
- атипичный низковершинный.
Выделяются три типа от стадии остановки прогрессирования заболевания:
- несостоявшийся;
- абортивный;
- классический.
Классификация Слонимского
Предыдущая типизация удобна врачам, которые занимаются выбором коррекции. Но контактные линзы не вылечивают данное заболевание, поэтому была добавлена классификация Слонимского. Он выделяет три стадии при кератоконусе:
- до хирургическая — операция не нужна, возможна коррекция очками, более успешно контактными линзами;
- хирургическая — необходимость операции, непереносимость контактных линз;
- терминальная — запущенная стадия, но операция ещё возможна.
Стадии кератоконуса: 1, 2, 3 и 4 степени болезни
Известна далеко не одна классификация данной болезни, каждая из которых создавалась с учетом задач, стоявших перед исследователями.
Самой актуальной и получившей наиболее широкое распространение является классификация Амслера, которую автор предложил еще в 1961 году. Он описал 4 стадии кератоконуса, дал им характеристику и провел их разграничение, используя весь имеющийся в те времена арсенал исследовательских методов.
Помимо этого, Амслер впервые заговорил о типах данной патологии, а также установил взаимосвязь методов реабилитации от степени кератоконуса. В 2010 году указанная классификация была дополнена Т.Д. Абуговой на основе биомикроскопических данных.
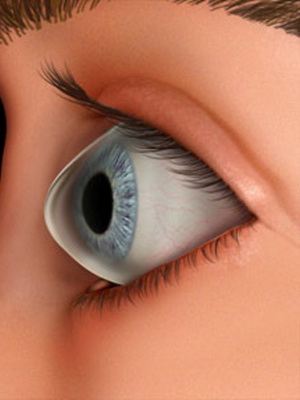
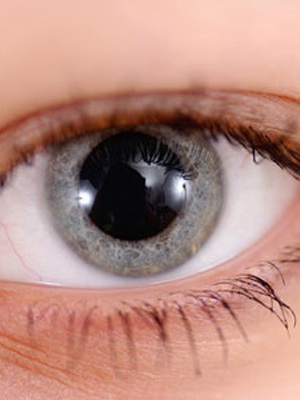
Характерным для кератоконуса 1 степени является хорошая визуализация нервных волокон в центральной зоне. Там же определяется участок «разрежения» соединительнотканной основы и изменение формы клеток. При данной степени отмечается неправильный астигматизм, который корригируется цилиндрическими линзами. При этом острота зрения составляет 1,0 – 0,5.
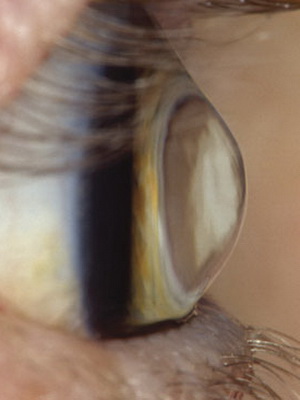
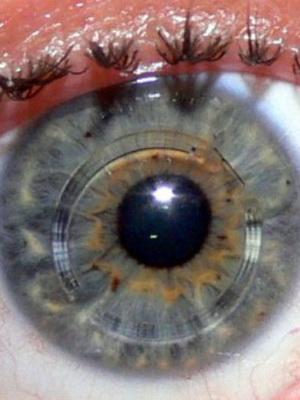
Астигматизм при кератоконусе 2-й степени также подвергается коррекции, однако он более выражен. Острота зрения в данном случае 0,4 – 0,1. Плюс, помимо симптомов 1 степени, обнаруживаются так называемые линии кератоконуса (другое название – стрии Вогта) и появляются признаки начинающейся деформации роговицы.
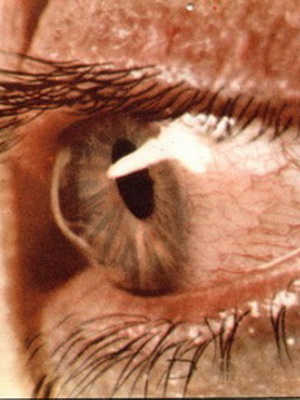
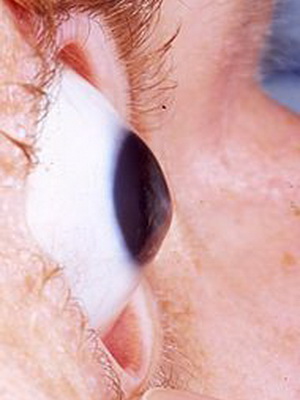
3-я степень кератоконуса характеризуется истончением роговицы с появлением ее конусовидной деформации. Кроме того, развивается помутнение боуменовой мембраны.
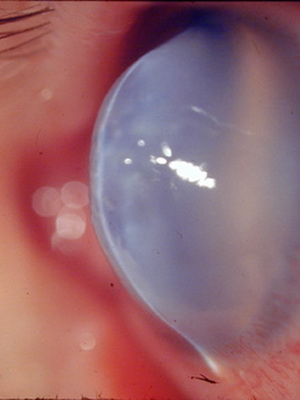
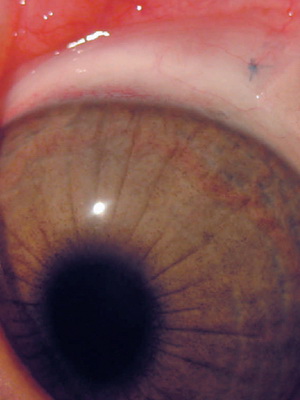
При 4 степени кератоконуса имеет место дальнейшее развитие помутнения, а также появление грубых нарушений десцеметовой мембраны, а истончение роговицы становится более выраженным. Также выражена и коническая деформация. Острота зрения держится на уровне 0,02-0,01, не поддаваясь коррекции.
Существует и классификация, предложенная Ю. Б. Слонимским, согласно которой выделяют дохирургическую стадию заболевания, когда операция не показана, хирургическую, при которой необходимо оперировать и терминальную, при которой операция еще возможна, но сроки ее упущены.
Основываясь на еще одно классификации по своей форме данное заболевание делится на 6 типов: островершинный кератоконус, туповершинный вариант, пикообразный тип, низковершинная форма, а также атипичный низковершинный и атипичный пикообразный виды. Все эти геометрические типы можно определить при компьютерном анализе топографии роговицы.
Симптомы и стадии заболевания
На первых этапах заболевания пациенты редко жалуются и обращаются к врачу. Чаще всего симптомы схожи с различными другими заболеваниями органов зрения, такими как близорукость и астигматизм. Самыми распространёнными являются следующие проявления:
- диплопия или двоение зрения, которая особенно заметна, если рассматривать объекты на светлом фоне;
- снижение остроты зрения по мере прогрессирования заболевания;
- вокруг источников света создаются своеобразные круги рассеяния;
- сухость глаз, частое моргание не снижает проявление неприятных симптомов;
- снижение остроты зрения и частая смена очков из-за постоянного прогрессирования заболевания;
- роговица глаза выпячивается;
- усталость глаз, особенно при работе с компьютером;
- засветы вокруг предметов в тёмное время суток.
Существует несколько классификаций кератоконуса, но самой распространённой из них является предложенная в 1961 году офтальмологом Марком Амслером. Он выделил несколько стадий, которые характеризуются определёнными симптомами.
Таблица о степенях развития патологии
| Степень | Морфологические характеристики | Качество зрения | Величина кривизны роговицы |
| Первая степень | В центральной зоне нервных волокон легко выявляются участки более тонкого слоя роговицы, нарушения строения соединительной ткани. Появляется пятно выпячивания при обследовании с помощью компьютерной томографии. Выявляются нервы роговицы. | Острота зрения от 1,0 до 0,5. Формируется миопия и миопический астигматизм слабой формы. Для коррекции используют специальные линзы. | Менее 45 Дптр. |
| Вторая степень | Внешне схоже с проявлениями первой степени. Могут чуть усилиться нарушения строения роговицы. Изменяются клетки эндотелия. | Астигматизм прогрессирует, острота зрения падает до 0,4–0,1. Заболевание можно корректировать. | От 45 до 52 Дптр. |
| Третья степень | Появляются стрии Фогта — специфические линии, сформированные в строме. Также обнаруживается кольцо Флейшера, представляющие собой отложения гемосиредина в эпителии роговицы жёлтого или коричневого цвета. Сама форма роговицы искажается и ещё сильнее выпячивается. | Острота зрения от 0,1–0,05. Сильновыраженный астигматизм и миопия. Коррекция с помощью линз практически не приносит результата. | От 52 до 62 Дптр. |
| Четвёртая степень | Невозможно измерить рефракцию или провести обследование с помощью компьютерной диагностики. На поверхности глаза сильно выделяется характерный конус с заострённой вершиной. Роговица становится мутной, с разломами и рубцами, может сформироваться отёк. | Зрение очень сильно снижается, порой человек может разглядеть предметы, только близко поднеся их к лицу. | Более 62 Дптр. |
| Острый кератоконус | У пациентов сильно болят глаза, они становятся красного цвета, может сформироваться отёк. Строма мутнеет, изменяется дисцементовая мембрана. Если не провести операцию, может произойти перфорация роговицы и потеря зрения. | Зрение внезапно пропадает. | Данные различаются. |
Кольцо Флейшера — это характерный симптом кератоконуса
Во время компьютерной диагностики могут наблюдаться следующие виды кератоконуса, различающиеся по форме изменённой роговицы:
- атипичный низковершинный;
- атипичный пикообразный;
- островершинный;
- пикообразный;
- туповершинный;
- низковершинный.
1.Что такое кератоконус и его причины?
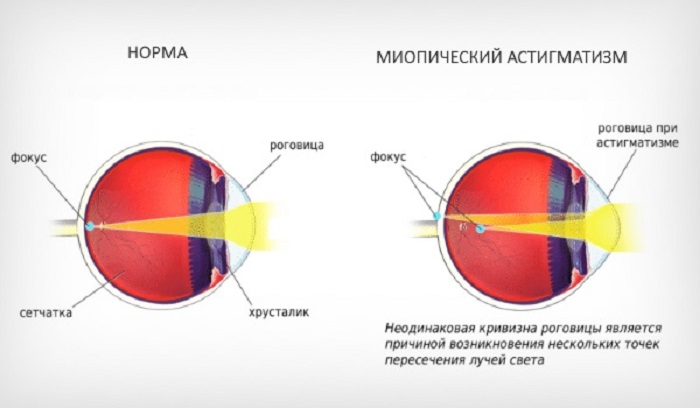
Мы видим окружающие предметы через роговицу – центральную часть передней поверхности глаза. Обычно роговица имеет куполообразную форму, как у поверхности мяча. Но иногда структура роговицы недостаточно сильна, чтобы удерживать эту круглую форму, и роговица начинает выпячиваться наружу в виде конуса. Это состояние называется кератоконус.
Причины кератоконуса
Крошечные волокна белка в глазах (коллаген) помогают удерживать роговицу на месте и сохранять ее округлую форму. Когда волокна коллагена слабеют, он не справляются со своей задачей, и роговица принимает все более коническую форму.
Кератоконус обычно является наследственным фактором. Обычно всего эта проблема появляется у людей с определенными медицинскими проблемами, в том числе, с некоторыми аллергическими состояниями. Возможно, причиной кератоконуса бывает постоянное трением глаз. Но бывает и так, что у пациентов не удается обнаружить заболевание или повреждение глаза, которое может объяснить причины кератоконуса и почему глаз начинает изменяться.
Чаще всего кератоконус начинается в подростковом возрасте. Но может появиться и раньше или наоборот, у людей до 30 лет. Есть случаи развития кератоконуса у пациентов 40 лет и старше, но это бывает редко.
Изменение формы роговицы может происходить быстро или в течение нескольких лет. Эти изменения могут приводить к затуманенности зрения, бликам перед глазами ночью и вспышкам света.
Изменения роговицы могут сами прекратиться в любой момент или же продолжаться десятилетиями. У большинства людей с кератоконусом обычно в той или иной степени страдают оба глаза. Заболевание обычно начинается в одном глазу, а затем появляется и в другом.