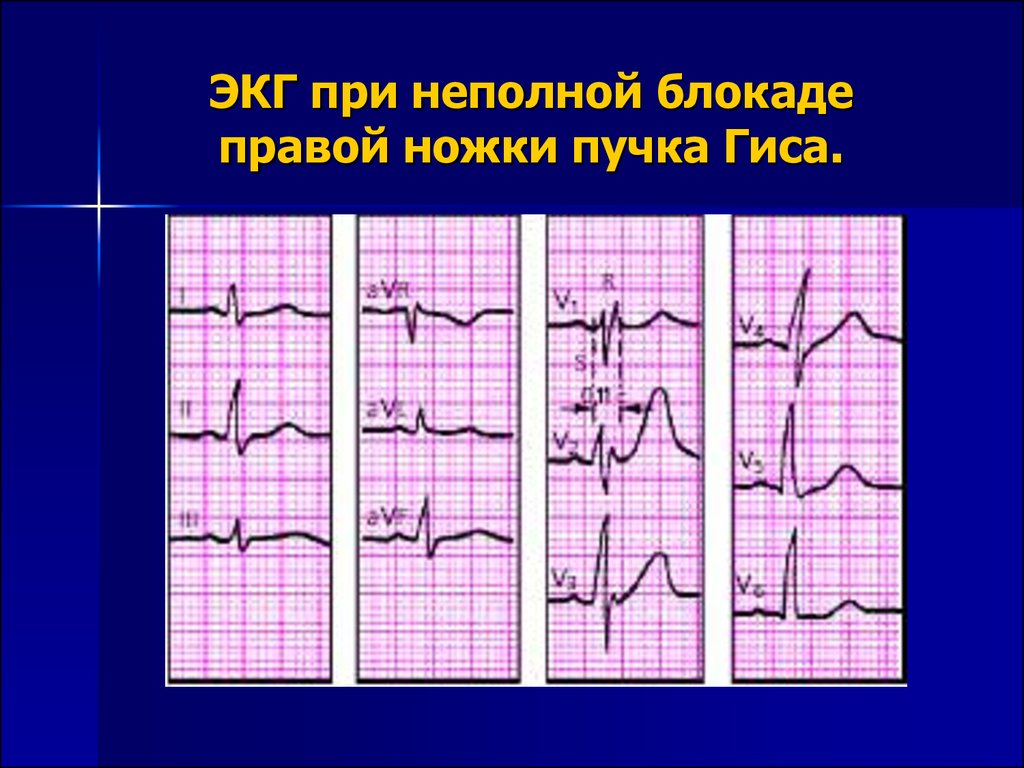
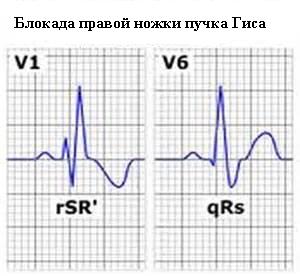
Диспластическая кардиопатия
Содержание:
Симптоматика
В зависимости от причин появления, места локализации и уровня деструктивных изменений симптомы могут разниться. К основным признакам развития патологии можно отнести:
- постоянную слабость и повышенную утомляемость;
- болезненные ощущения в месте образования патологии;
- бледность;
- головокружение;
- повышенные показатели пульса;
- посинение кончиков пальцев рук и ног.

При поражении правого отдела сердца наблюдаются следующие признаки:
- отечность;
- одышка;
- околосердечная тяжесть;
- сильное потоотделение;
- непрерывный кашель без причины.
Диагноз определяется на основе проведенных клинических исследований. К ним относятся ЭКГ, вентрикулография, МРТ, зондирование и рентген легких. Полезной окажется амбулаторная карта, в которой указаны заболевания в анамнезе, и наследственная история болезни.
Причины
Бывает приобретенная и наследственная кардиомиопатия. “Приобретенная” означает, что человек не рождается с этой болезнью, но она развивается уже при жизни на фоне другого заболевания, состояния или фактора.
“Наследственна” означает, что родители передали своему ребенку ген, отвечающий за развитие кардиомиопатии. Исследователи продолжают искать генетические связи с кардиомиопатией, также изучают как эти связи вызывают или способствуют возникновению различных типов заболевания.
Во многих случаях причина кардиомиопатии неизвестна. Часто это происходит, когда заболевание развивается у детей.
Причины развития отдельных форм кардиомиопатии:
- Гипертрофическая кардиомиопатия чаще всего наследуется. Это вызвано мутацией или изменением некоторых генов в белках сердечной мышцы. Также патология может развиваться со временем на фоне высокого кровяного давления, старения организма или других заболеваний, таких как диабет или болезнь щитовидной железы. Иногда причина заболевания неизвестна.
- Дилатационная кардиомиопатия. Причина расширенной КМП часто неизвестна. Около трети людей, которые болеют этим заболеванием, наследуют ее от своих родителей.
- Обструктивная кардиомиопатия. Чаще всего причиной этой формы КМП становится амилоидоз (болезнь, при которой аномальные белки накапливаются в органах, включая сердце), разрастание соединительной ткани, гемохроматоз:(болезнь, при которой слишком много железа накапливается в организме), саркоидоз (болезнь, которая вызывает воспаление и может влиять на различные органы), некоторые виды лечения рака, такие как радиация и химиотерапия.
Некоторые заболевания, обстоятельства и вещества также могут способствовать возникновению кардиомиопатии:
- Алкоголь, особенно в сочетании с плохим питанием
- Некоторые токсины, такие как яды и соли тяжелых металлов
- Осложнения в течение последних месяцев беременности
- Ряд заболеваний: ишемическая болезнь сердца, инфаркт миокарда, высокое кровяное давление, диабет, заболевания щитовидной железы, вирусные гепатиты и ВИЧ
- Употребление наркотиков по типу кокаина и амфетамина, и некоторых лекарств, используемых для лечения рака
- Инфекции, особенно вирусные, которые обладают тропностью к сердечной мышцы.
Факторы риска
Люди всех возрастов и рас могут заболеть кардиомиопатией. Однако некоторые типы болезни чаще встречаются в определенных группах.
Дилатационная кардиомиопатия чаще встречается у афроамериканцев, чем у белых. Этот тип заболевания также более распространен среди мужчин, чем среди женщин.
Подростки и молодые люди чаще, чем пожилые люди, болеют на аритмогенную дисплазию правого желудочка, хотя для обеих возрастных групп эта форма кардиомиопатии редкость.
Основные факторы риска
- Семейная предрасположенность к кардиомиопатии, сердечной недостаточности или внезапной остановки сердца
- Наличие заболевания, которое может осложниться кардиомиопатией (ишемическая болезнь сердца, сердечный приступ или вирусная инфекция, поражающая сердечную мышцу)
- Диабет или другие метаболические заболевания, включая тяжелое ожирение
- Заболевания, которые могут повредить сердце, по типу гемохроматоза, саркоидоза или амилоидоза
- Частое повышение артериального давления
- Бессимптомное течение кардиомиопатии
- Хронический алкоголизм.
Идентификация людей, которые могут подвергаться высокому риску заболевания, очень важна. Это может помочь предотвратить серьезные проблемы в будущем, которые могут заключаться в развитии тяжелой аритмии (нерегулярных сердечных сокращений) или внезапной остановки сердца.
Видео Кардиомиопатия — симптомы, причины и группа риска
Классификации кардиомиопатий
Классификация кардиомиопатий по происхождению
По происхождению различают первичную (заболевания миокарда неясного генеза) и вторичную кардиомиопатию (причина поражения миокарда известна или связана с заболеваниями других органов).
Причины первичной кардиомиопатии:
- Генетические нарушения;
- вирусные инфекции (Коксаки и др.);
- замещение сердечной мышцы соединительной или жировой тканью.
Причины вторичной кардиомиопатии:
- эндокринные нарушения (тиреотоксикоз, сахарный диабет);
- интоксикации (токсическая, алкогольная и др.);
- стресс (кардиомиопатия такоцубо).
Классификация кардиомиопатии по клиническим признакам (основные формы):
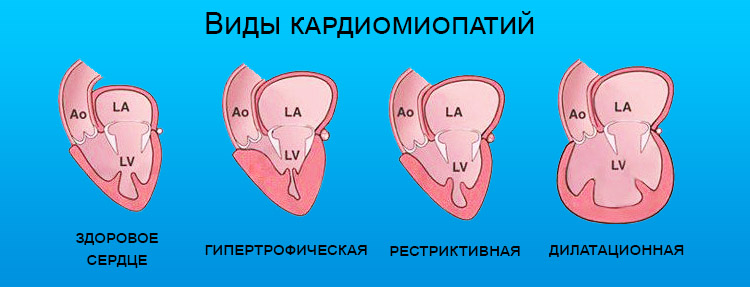
Дилатационная кардиомиопатия — наиболее тяжелая и распространенная. При этом заболевании имеет место кардиомегалия — значительное увеличение полостей миокарда. В результате сердце теряет способность полноценно перекачивать кровь. Дилатационная КМП неизбежно приводит к развитию сердечной недостаточности.
Перипартальная (послеродовая) кардиомиопатия — одна из разновидностей дилатационной кардиомиопатии. Как ни парадоксально, развитие у женщины сердечной недостаточности и характерных для нее симптомов — практически основной признак перипартальной формы. Среди других распространенных вариантов — алкогольная.
Гипертрофическая кардиомиопатия (ГКМП) — одна из главных причин внезапной смерти у молодых, физически активных людей (спортсменов, военнослужащих). Эта кардиомиопатия связана с утолщением миокарда (гипертрофия сердечной мышцы). Рост толщины стенки опережает развитие сосудов и как следствие-нарушается кровоснабжение мышцы сердца, также страдает наполнение желудочков кровью.
ГКМП чаще встречается у мужчин.
Обструктивная кардиомиопатия (субаортальный подклапанный стеноз) -разновидность гипертрофической кардиомиопатии, при которой ограничен кровоток, проходящий в аорту из левого желудочка, локально утолщенной межжелудочковой перегородкой.
Рестриктивная кардимиопатия — редкая патология, при которой ухудшаются эластичные свойства сердечных стенок. Миокард теряет способность к растяжению и расслаблению, что нарушает его способность наполняться кровью. Итогом становится застой крови в венах и нехватка ее в артериях. Вероятная причина этого — аномальное разрастание соединительной ткани.
Аритмогенная правожелудочковая кардиомиопатия (болезнь Фонтана) — сопровождающаяся жизнеугрожающими аритмиями.
Аритмогенная КМП может стать причиной желудочковой аритмии у детей и молодых людей с внешне неизмененным сердцем, а также у более взрослых пациентов. Исходом этого заболевания часто является внезапная смерть, особенно в молодом возрасте.
Кардиомиопатия такоцубо (синдром разбитого сердца) — весьма редкое заболевание, при котором развивается внезапное преходящее снижение сократимости миокарда. Форма левого желудочка из-за патологического расширения внешне уподобляется такоцубо — ловушке для осьминогов в Японии (именно в этой стране данный синдром был обнаружен и описан).
КМП такоцубо является причиной острой сердечной недостаточности. Чаще выявляется у женщин в постменопаузе, развивается на фоне тяжелого психоэмоционального потрясения. На ЭКГ может маскироваться под инфаркт миокарда.
1
Анализы при кардиомиопатиях

2
Диагностика кардиомиопатии
3
ЭКГ при кардиомиопатиях
Общая информация
Около полутора миллионов человек ежегодно погибают от тех или иных проблем с сердцем и сосудами. Одной из них является кардиомиопатия, т.е. изменение мышцы сердца по разным причинам. Это не самостоятельное заболевание, а собирательный диагноз. По сути своей под данным термином скрывается поражение сердца, когда в мышце нарушается обмен веществ, начинается рубцевание. Вследствие таких патологических процессов сердце начинает увеличиваться в размерах, начинается сбой его функций, т.е. развивается сердечная недостаточность.
При кардиомиопатиях всегда страдает функция желудочков сердца. Поражения миокарда при ИБС, гипертонической болезни, васкулитах, симптоматических артериальных гипертензиях, диффузных болезнях соединительной ткани, миокардитах, миокардиодистрофии и других патологических состояниях (токсических, лекарственных, алкогольных воздействиях) являются вторичными и рассматриваются как специфические вторичные кардиомиопатии, вызванные основным заболеванием.
Диагностика
Инструментальные методы изучения всех видов кардиопатии:
- ЭКГ (электрокардиография) — выявляет нарушения водителя ритма, признаки патологии гипертрофии стенок камер органа, понижение амплитуды комплекса желудочков;
- ЭХО (эхокардиография) — обнаруживает гипертрофию стенок сердечной мышцы, дилатацию сердечных камер, дисфункцию диастолы, пониженную работоспособность систолы, тромбы в межкамерных перегородках;
- Рентгенография — показывает размеры сердечного органа, выраженную гипертензию в малом (сердечном) круге кровотока, состояние левостороннего контура сердечного органа;
- УЗИ сердца — способ выявления патологии на ранней стадии и способен изучить внутреннюю сторону камеры левостороннего желудочка;
- Катетеризация сердечного органа проводится для диагностики перед хирургической операцией на органе;
- Вентрикулография проводится по назначению кардиолога;
- МРТ (магнитно-резонансная томография) — по назначению доктора;
- Эндомиокардиальная биопсия — для выявления интерстициального фиброза, кардиосклероза, а также для обнаружения дистрофии или гипертрофии молекул кардиомиоцитов.
Определение и виды
Кардиопатия способна проявляться в любом возрасте, ее условно делят на две формы:
- Врожденная. Чаще обнаруживается на 1 — 2 неделе жизни малыша. Обычно она связана с пороками сердца, возникшими в период внутриутробного развития, и аутоиммунными ревматоидными патологиями у новорожденных.
- Приобретенная. Большинство случаев наблюдается в возрастном диапазоне 7 — 12 лет, поскольку в данный период организм ребенка активно растет. Следующий всплеск заболеваний начинается с 15 лет в связи с резкими изменениями гормонального фона.
Обычно кардиопатию диагностируют при наличии одного из следующих факторов:
- аномальное увеличение толщины перегородки между желудочками;
- неполное открытие створок клапанов;
- дефекты магистральных сосудов;
- нарушения развития одного из желудочков;
- патологические соединения между артериями;
- изменение нормальной очередности сокращений сердца;
- изменение положения сердечной электрической оси.
Как видно из списка, большинство отклонений прямо указывают на наличие у ребенка порока сердца. А два последних пункта сами по себе – симптомы многих заболеваний, и для постановки точного диагноза в каждом отдельном случае требуются соответствующие дополнительные исследования.
В зависимости от течения патологии все кардиопатии у детей делят на несколько видов.
Как вы знаете, в крови имеются нейтрофилы, и если их будет меньше нормы — появится болезнь, нейтропения.
Если у вашего малыша слишком быстрое сердцебиение, у него тахикардия, ознакомьтесь с ее описанием и методом лечения.
Функциональная
Если неподготовленный ребенок подвергается чрезмерным физическим или эмоциональным нагрузкам, его организм способен пытаться подстроиться под регулярно возникающие «экстренные» ситуации путем метаболических изменений. Нередко это отражается и на работе миокарда –в функциональной кардиопатии.
Наиболее распространенным примером являются занятия спортом, сопровождающиеся постоянными нарушениями регламента проведения тренировок. Виновниками здесь выступают неквалифицированные спортивные руководители, заставляющие ребенка делать большой объем упражнений без предварительной подготовки. Функциональная кардиопатия нередко наблюдается у детей, живущих в неблагополучных семьях.
Вторичная
Вторичная кардиопатия, как следует из названия, появляется на фоне других заболеваний, причем наибольшему риску дети подвергаются при наличии следующих патологий:
- бронхиальная астма;
- миокардиты;
- эндокардит;
- пневмония.
Хотя в принципе она развивается и при затяжной простуде, и в результате любого хронического инфекционного воспаления. Вторичная кардиопатия в большинстве случаев легко диагностируется, поскольку ребенок уже болеет и, соответственно, находится под наблюдением врачей.
Диспластическая
Данный вид кардиопатии не связан с аномалиями в других системах организма. По определению ряда специалистов патология сопровождается образованием на одном из участков сердца соединительной ткани. Но данной точки зрения придерживаются далеко не все, относя изменения к функциональной форме.
Диспластическая кардиопатия у детей согласно международной классификации заболеваний не является диагнозом. Но в постсоветских странах среди врачей принято добавлять термин к основной формулировке. По сути подобная запись означает наличие у ребенка пролапса митрального клапана, который в большинстве случаев не требует специфического лечения.
Известно немало прецедентов, когда специалисты обнаруживали незначительные отклонения, но не могли объяснить их природу. И, чтобы зафиксировать в медицинской карте, они писали «диспластическая кардиопатия», назначая для лечения обычные профилактические средства.
Дилатационная
Под воздействием определенных внешних факторов, например болезнетворные бактерии, вирусы, токсины, и при затяжных воспалениях ткани миокарда теряют свою эластичность. Отделы сердца со временем увеличиваются в размерах. Тогда говорят, что у ребенка дилатационная кардиопатия. Некоторые специалисты предполагают и наследственную природу данного заболевания, поскольку иногда такое наблюдается у большинства членов отдельных семей.
Какие виды болезни существуют?
Миокардиопатия может быть первичной или вторичной. Первый вариант – идиопатический, с неуточненной причиной возникновения. В следствие других заболеваний возможно появление вторичной формы. Также для классификации используют разделение болезни по механизму поражения сердца. Выделяют следующие формы:
- Дилатационная. Характеризуется увеличением, расширением объемов камер сердца, при этом толщина стенок миокарда не изменяется. Возникает систолическая дисфункция, застой крови и сердечная недостаточность. Для обеспечения организма кислородом сердце сокращается чаще, могут появляться экстрасистолии, аритмии.
- Гипертрофическая форма возникает из-за утолщения стенок левого желудочка, они становятся плотными и жесткими, не способны растягиваться для получения и выброса нужного объёма крови. Из-за несоответствия между потребностью организма в кислороде и возможностью сердца ее обеспечить ускоряется ритм, может появляться стенокардия даже при нормальном состоянии коронарных артерий.
- Рестриктивная кардиопатия из-за нарушенного растяжения эндокарда приводит к нехватке кровенаполнения и хронической сердечной недостаточности. Заболевание быстро прогрессирует и появляются тяжелые осложнения: нарушение работы и увеличение печени, асцит, аритмии с частыми потерями сознания.
- Аритмогенная правожелудочковая кардиопатия – редкое, наследственное заболевания. Встречается у молодых, активных людей. Проявляется в виде частых желудочковых аритмий, причиной летального исхода выступает замена кардиомиоцитов на жировую или соединительную ткань.
 Заболевание имеет специфические формы:
Заболевание имеет специфические формы:
- ишемическая – связанная с недостаточным кровоснабжением миокарда, периодически сопровождается болью в сердце, может спровоцировать тяжелый крупноочаговый инфаркт;
- алкогольная – этанол токсично влияет на миокард, кардиомиоциты погибают, вызывая неравномерную гипертрофию мышцы;
- дисметаболическая – вызывается нарушением обмена веществ, недостаточным количеством микроэлементов, авитаминозом;
- дисгормональная – связанная с эндокринными нарушениями, например, в подростковом возрасте или после лечения гормонами. Одна из разновидностей – климактерическая у женщин;
- диспластическая – нарушение целостности тканей миокарда с их заменой на соединительную ткань;
- инфекционно-токсическая – воспалительная форма (миокардит), причиной которой являются бактерия, вирус или грибы;
- тонзиллогенная – чаще у молодых людей на фоне хронического тонзиллита;
- постгипоксическая – возникает под влиянием ишемической болезни;
- смешанная.
Диагностические мероприятия.
Необходимо, чтоб ваш врач детально расспросил вас о том, были ли у вас в семье заболевания сердца, есть ли родственники, умершие внезапно, особенно в молодом возрасте.
Необходимо провести тщательный осмотр с выслушиванием сердечных тонов, так как по частоте и количеству шумов можно с полной уверенностью сказать о той или иной патологии сердца.
С целью исключения другой сердечной патологии, необходимо провести биохимическое исследование крови (маркеры некроза миокарда, электролитный состав крови, глюкоза сыворотки и липидный спектр).
Необходимо уделить особое внимание функциональным показателям, отражающим состояние почек, печени. Общеклинические исследования крови и мочи.
Рентгенография органов грудной клетки помогает обнаружить у большинства больных признаки увеличения левых отделов сердца, что свидетельствует о перегрузке
Однако, в ряде случаев, на рентгенографии может отсутствовать какая-либо патология.
Необходимо выполнить электрокардиографию всем больным с подозрением на кардиомиопатию. Вас могут попросить записать Холтеровское мониторирование электрокардиограммы, которое выполняют для оценки нарушений ритма сердца и влияние нервной системы.
Ультразвуковое исследование является «золотым» стандартом в диагностики кардиомиопатий.
Магнитно-резонансная томография показана всем больным перед оперативным вмешательством. Метод обладает лучшей, чем ЭхоКГ, разрешающей способностью, позволяет оценить особенности строения миокарда и увидеть патологические изменения.
Понять самостоятельно, какое заболевание из большого разнообразия схожих именно у вас, не возможно. Правильную диагностику может провести только врач кардиолог. Необходимо дифференцировать заболевания, сопровождающиеся увеличение миокарда левых отделов: аортальным стенозом, гипертрофией миокарда на фоне артериальной гипертензии, амилоидозом, спортивным сердцем, генетической патологией. Для исключения генетических заболеваний и синдромов необходимо консультироваться у специалиста по генетическим нарушениям. Консультация кардиохирурга необходима если: имеется выраженное увеличение толщины стенки левого отдела сердца, повышенное давление в выходных отделах левого желудочка, неэффективность лечения лекарственными препаратами. Также необходимо пройти консультирование у аритмолога.
Функциональная кардиопатия у ребенка
Об этой форме патологии можно достаточно долго говорить. По своей сути функциональная кардиопатия представляет собой ответную реакцию неподготовленного организма на усилившиеся неожиданно нервные либо физические нагрузки. Эта форма заболевания часто возникает вследствие неправильного преподавания урока физической культуры. Педагог должен учитывать не только возрастные особенности учеников, но и общий уровень их физической подготовки к той или иной нагрузке. Развивается функциональная кардиопатия и у тех школьников, которые вынуждены по воле родителей заниматься спортивных школах и секциях. При этом их организм часто не готов к таким нагрузкам. Во избежание осложнений перед тем, как записать ребенка в секцию, следует пройти обследование у кардиолога. Спустя месяц после начала спортивных занятий рекомендовано посетить специалиста повторно. При отсутствии нарушений следующий осмотр допускается провести через полгода.
Лечение
Немедикаментозное лечение кардиопатии сводится к нутритивной питательной поддержке и лечебной физкультуре. При этом также очень важен контроль диуреза.
Медикаментозная терапия может проводится с применением следующих препаратов:
- β-блокаторы – ослабляют эффекты стресса, защищают от адреналиновых и норадреналиновых эффектов, замедляют ритм сердца;
- диуретики – помогают вывести лишнюю жидкость из тканей;
- ингибиторы АПФ – снижают артериальное давление, расширяют сосуды, выводят жидкость, улучшают кровообращение, способствуют обратному развитию гипертрофии, обладают антиоксидантным, антиаритмическим, антиишмемическим и прочими кардиопротективными эффектами;
- антиагреганты – препятствуют тромбообразованию и осложнениям;
- сердечные гликозиды – повышают работоспособность сердца, обладают антиаритмическим и кардиотоническим действием.
Доктора
специализация: Кардиолог
Белюшина Ольга Георгиевна
4 отзываЗаписаться
Подобрать врача и записаться на прием
Лекарства
Карведилол
Бисопролол
Дигоксин
- Карведилол – β-адреноблокатор, способный снизить АД, сердечный выброс, ЧСС и действовать противоишемически и антиангинально. Выпускается в таблетках, которые следует принимать ежедневно, индивидуально подбирая суточную дозу, начиная с 6,5 г за 2 приема в день.
- Бисопролол – также обладает антигипертензивным, антиангинальным, блокирующим кальциевые каналы, бета-адреноблокирующим действием. Рекомендуемая доза – 1 таблетка в день, но может корректироваться лечащим врачом.
- Дигоксин – кардиотонический и антиаритмический сердечный гликозид, стимулирует работу сердца, имеет положительное инотропное и отрицательное хронотропное, дромотропное действие. Применение начинается с нагрузочной дозы 0,75-1,5 мг для взрослых, и дальнейшей терапии поддерживающей дозой, которую снижают до 0,125-0,25 мг.
- В случаях тяжелой сердечной недостаточности может помочь установка «искусственных желудочков» – микронасосов, заменяющих работу собственных тканей и поддерживающих гемодинамику.
- Установка электрокардиостимуляторов помогает решить проблемы аритмии, гипертрофических изменений.
- Пересадка сердца может быть рекомендована пациентам, если выживаемость до 1 года без трансплантации составляет менее 50%.
Клиническое обследование кардиомиопатии
Врач задаст вам многочисленные вопросы о симптомах и семейном анамнезе, чтобы получить информацию для диагностики этого расстройства.
Доктор тщательно изучит всю сердечно-сосудистую систему, чтобы поставить диагноз этих расстройств. Характер пульса, а также аномальные и лишние звуки сердца (тоны) являются важными признаками, которые необходимо выявить.
Врач также проверит живот и нижние конечности, чтобы определить припухлость, возникающую при правожелудочковой сердечной недостаточности. Это связано с тем, что сердце не может перекачивать кровь при недостатке правого желудочка сердца, поэтому обратное давление приводит к скоплению крови в интерстициальных тканях.
Другой важной частью обследования является исследование яремного венозного пульса (ЯВП), которая представляет собой специфическую вену на вашей шее. Она также помогает врачу решить, присутствует ли сердечная недостаточность
Как диагностируется кардиомиопатия?
Обычно назначаются обследования для исследования заболеваний сердца и сосудов — это рентгенография грудной клетки, электрокардиограмма (ЭКГ) и эхокардиограмма (анализ структуры и функций сердца).
Причины кардиомиопатии
Поражение миокарда при кардиомиопатии может быть первичным или вторичным процессом вследствие системных заболеваний и сопровождается развитием сердечной недостаточности и в редких случаях внезапной смертью.
Существует три группы основных причин развития первичной кардиомиопатии: врожденная, смешанная, и приобретенная. К вторичным относятся кардиомиопатии вследствие какого-либо заболевания. Как уже было сказано выше, причин данной патологии очень много, но при развитии кардиомиопатии симптомы будут схожи вне зависимости от причины, вызвавшей данное состояние.
Врождённая патология сердца развивается вследствие нарушения закладки тканей миокарда во время эмбриогенеза. Причин очень много, начиная от вредных привычек будущей матери и заканчивая стрессами и неправильным питанием. Так же известны кардиомиопатии беременных и воспалительные кардиомиопатии, которые по существу можно назвать миокардитом.
К вторичным формам относятся следующие виды.
Кардиомиопатия накопления или инфильтративная. Для нее характерно накопление между клетками или в клетках патологических включений.
Токсическая кардиомиопатия. Тяжесть поражения сердечной мышцы при взаимодействии с лекарственными препаратами, особенно противоопухолевыми, бывает различной: от бессимптомных изменений на ЭКГ до молниеносной сердечной недостаточности и смерти. Длительное употребление алкоголя в больших количествах, может привести к развитию воспаления в сердечной мышце (алкогольная кардиомиопатия), данная причина стоит на первом месте в нашей стране, как наиболее часто выявляемая.
Эндокринная кардиомиопатия (метаболическая кардиомиопатия, дисметаболическая кардиомиопатия) возникает вследствие нарушения обмена веществ в сердечной мышце, часто приводит к дистрофии стенок и нарушениям сократительной способности сердечной мышцы. Причины — заболевания эндокринной системы, климакс, ожирение, несбаллансированное питание, заболевания желудка и кишечника. Если кардиомиопатия развивается вследствие заболеваний щитовидной железы и сахарного диабета, имеет место гипертрофическая кардиомиопатия.
Алиментарная кардиомиопатия образуется в результате нарушения питания, а в частности при длительных диетах с ограничением мясных продуктов или голодании, сказывается на сердце недостаток потребления витамина В1 селена, карнитина.
Изменения в сердечной мышце
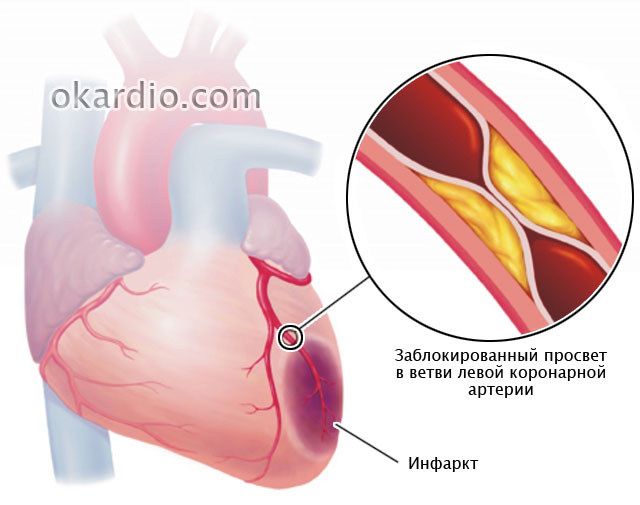
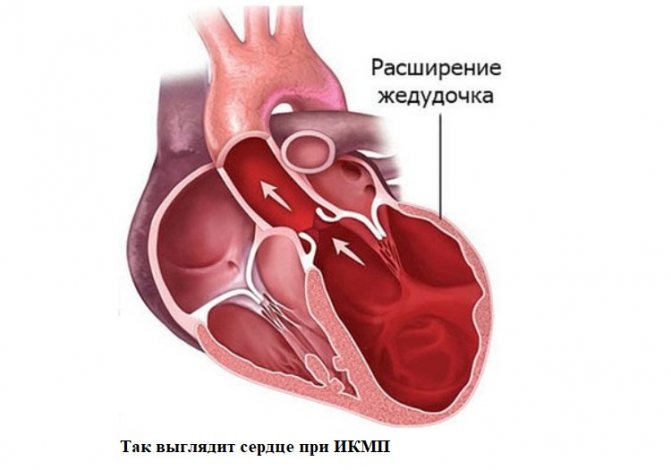
Что происходит в сердце при ишемической кардиопатии? Орган постепенно увеличивается в размерах из-за расширения левого желудочка (ЛЖ), его стенки истончаются, а способность перекачивать кровь падает. Клетки миокарда повреждены, а на месте погибших кардиомиоцитов (в случае перенесенного инфаркта) появляется рубцовая соединительная ткань, что создает условия для возникновения аритмий. В результате возникает хроническая сердечная недостаточность (ХСН).
В основе патофизиологического механизма развития ИКМП лежит процесс, который называется гибернация — переключение работы сердечной мышцы на энергосберегающий режим. Из-за атеросклеротического сужения коронарных артерий миокард получает недостаточно кислорода. В условиях ишемии орган умышленно снижает силу сокращений, чтобы снизить потребность в питании. Это своеобразный защитный механизм — так сердце защищает себя от инфаркта.
Классификация
Кардиопатия представлена следующими видами и формами:
- дисгормональная. Предполагает патологию деятельности сердца, связанную с проблемами в эндокринной системе. Часто дисгормональная форма болезни проявляется у подростков, пожилых людей (чаще – женщин) или после проведения лечения гормонами. При этом у пациента обычно недостаточно половых гормонов. Заболевание носит не воспалительный характер;
- алкогольная. Алкогольная форма болезни проявляется вследствие употребления токсического вещества этанола. Он приводит к разрушению сердечных клеток, вызывая в них интоксикацию. Миокард при алкогольной форме заболевания становится рыхлым. Среди признаков алкогольной формы болезни выделяют одышку, тахикардию и отёки ног;
- метаболическая. Эта разновидность заболевания связывается как с врождёнными патологиями, так и с нарушением обмена определённых веществ (в частности, жирных кислот). Это, в свою очередь, вызывается недостатком разных ферментов (например, карнитина);
- инфекционно-токсическая. Носит название миокардит и является воспалительной формой. Развивается вследствие системных инфекций. После попадания микроорганизмов (грибка, паразитов, бактерий) в миокард, они вызывают там отёк с воспалением, который может привести к смерти клеток. На их месте образовывается соединительная ткань;
- климактерическая. Климакс вызывает такую разновидность недуга, как климактерическая кардиопатия;
- диспластическая. Кардиопатия этого типа предполагает нарушение целостности мышц сердца. Диспластическая кардиопатия нередко становится причиной прогрессирования сердечной недостаточности.
По анатомическим и функциональным изменениям миокарда различают несколько типов кардиомиопатий:
- дилатационную (или застойную);
- гипертрофическую: асимметричную и симметричную; обструктивную и необструктивную;
- рестриктивную: облитерирующую и диффузную;
- аритмогенную правожелудочковую.