Как сдавать мокроту на анализ
Содержание:
- Микроскопическое исследование
- Как подготовиться к анализу
- Если мокрота не откашливается
- Как собрать мокроту
- Виды анализов мокроты и их характеристика
- Сбор материала
- Для чего нужен анализ?
- Мокрота. На грибы Candida
- Расшифровка анализов
- Заболевания, при которых врач может назначить анализ мокроты общий
- Как правильно сдать мокроту на анализ?
- Общий анализ мокроты – ответы на ваши вопросы
- Оценка результатов анализа
- Виды мокроты
- Мокрота. Туберкулез
Микроскопическое исследование
Такой тип анализа используется для определения патогенных микроорганизмов. При этом одновременно с микроскопическим исследованием необходимо провести бактериологическое. Это позволяет максимально точно выявить проблему, получить достоверный результат. Такой комплексный анализ готовится дольше, но он является более информативным и точным.
Микроскопическое исследование проводится со следующими целями:
- для определения патологических процессов;
- для оценки состояния;
- для контроля и динамического наблюдения состояния при хроническом течении заболеваний;
- для мониторинга терапии.
Микроскопическая диагностика назначается при наличии кашля с большим объёмом мокроты, для уточнения диагноза или при неясных процессах, протекающих в грудной клетке. Часто исследование проводится в качестве уточняющего после рентгеноскопии или аускультации. Обследование показано также при подозрении на обструктивные процессы, туберкулёз, интерстициальные болезни, на глистную и грибковую инвазии.
Эпителиальные клетки
Такой тип клеток наблюдается в анализах мокроты различных видов:
- загрязнённые образцы (например, слюной) – в слизи определяется плоский эпителий;
- мерцательный цилиндрический эпителий определяется при бронхите, астме, злокачественных новообразованиях, трахеите.
Альвеолярные макрофаги
Повышенное количество в забранном материале таких включений, как альвеолярные макрофаги, показывает длительные хронические патологические процессы. Обычно это наблюдается на стадии разрешения всех текущих острых процессов, при заболеваниях бронхолёгочной системы.
Лейкоциты
Повышенные лейкоциты в мокроте говорят о начале воспалительного процесса, его активной стадии. Обычно это наблюдается при гнойном и слизисто-гнойном характере мокроты.
Дополнительно при глистных поражениях, бронхиальной астме, а также эозинофильной и других типах пневмонии в биоматериалах появляются эозинофилы.
Эритроциты
Эритроциты, определяемые в единичном количестве, не учитываются, это допускается нормой, их наличие не вызывает опасений. Но в большом количестве содержание эритроцитов уже показывает присутствие свежей крови в слизи, то есть говорит о туберкулёзе. Для уточнения диагноза врач назначает дополнительные исследования, включая инструментальные.
Опухолевые клетки
При диагностировании новообразований в мокроте определяются атипичные клетки. Они всегда показывают на развитие злокачественного процесса, их повышенный уровень говорит об активной фазе, проникновении атипичных клеток в окружающие ткани.
Эластические волокна
Наличие эластичных волокон означает, что наблюдаются распад тканей, разрушение эпителиального слоя. Обычно подобные результаты характерны для туберкулёза, абсцессов, опухолей. Появление таких клеток в поле зрения показывает:
- обычные эластичные волокна – такой тип включений обнаруживается в биоматериале при эхинококкозе, новообразованиях ракового типа, абсцессах;
- коралловидного типа – выявляются при болезнях хронического типа;
- обызвествлённые, насыщенные солями кальция – появляются только при туберкулёзе;
- грибковый мицелий – характерен при аспергиллёзе лёгких, грибковых поражениях тканей;
- эозинофилы в мокроте – такие нехарактерные примеси показательны для лёгочной двуустки, бронхиальной астмы, эозинофильных инфильтратов, проникающих в лёгкие;
- спиралевидные – определяются при бронхитах различного типа, астме, новообразованиях.
Как подготовиться к анализу
Перед взятием мокроты на анализ необходимо провести подготовку, которая позволит добиться максимально точного результата. Правила подготовки подробно объясняет лечащий врач или медсестра процедурного кабинета. Выполнять их необходимо накануне, а также в день сдачи биологического материала. К основным рекомендациям относят:
- Использование препаратов, обладающих отхаркивающим эффектом. Они могут содержать синтетическую или растительную основу. Данная группа средств позволяет пациенту облегчить выделение мокроты.
- Исключение приема антибактериальных препаратов. Перед сдачей мокроты необходимо проконсультироваться со специалистом для решения вопроса о применении антибиотиков. При инфекционных процессах данные лекарственные средства могут привести к получению ложного результата.
- Очистку полости рта. В день процедуры пациенту необходимо выполнить гигиенические мероприятия полости рта. Для этого можно использовать зубную пасту и щетку. Использование ополаскивателей противопоказано. После очистки полости рта необходимо тщательно прополоскать его, для того, чтобы удалить остатки зубной пасты или порошка.
- Подготовку емкости для сбора материала. Посуда должна быть чистой, при сдаче на бактериологический анализ ее могут выдать заранее в лечебном учреждении.

Если мокрота не откашливается
Как сдать анализ мокроты, если нет кашля? Если человек совсем не кашляет, скорее всего, анализ сдать не получится. Другой вариант, когда кашель есть, но он сухой или малопродуктивный. Здесь можно попробовать улучшить отхождение мокроты различными способами.
- Накануне сдачи анализа – обильное питье жидкости.
- За несколько дней – прием разжижающих мокроту и отхаркивающих препаратов (амбробене, бромгексин, отвар солодки, травы термопсиса, см. все отхаркивающие средства).
- Принять дренажное положение. Дренаж – это улучшение оттока. Для лучшего отхождения слизи из бронхов наиболее рекомендовано положение с наклоном туловища: утром свеситься с кровати вниз головой.
- Постукивание по грудной клетке. Можно постучать самому по грудине, или попросить кого-то слегка постучать по спине.
- Ингаляция солевым раствором. Лучше всего это делать через небулайзер: в контейнер заливается аптечный физраствор или щелочная минеральная вода. Дышать 10 – 15 минут, после этого обычно происходит откашливание. Если небулайзера нет, можно растворить 1 чайную ложку соли в стакане горячей (55-60 градусов) воды, налить в чашку и подышать над ней через бумажный конус.
Как собрать мокроту
Общий анализ назначается при кашле, который трудно поддается лечению. Чтобы собрать нужное количество мокроты, сядьте на стул, сделайте два глубоких вздоха. На третий раз задержите воздух в легких, а после – резко выдохните.
Глубокое дыхание раздражает кашлевые рецепторы. Поэтому приложите баночку к нижней губе и тщательно откашляйтесь. Повторите процедуру несколько раз, пока в емкости не окажется 3-5 мл мокроты. Во время кашля примите наиболее удобную позу (наклонитесь вперед, лягте на бок, присядьте на корточки).
Дети и лежачие больные не могут сдать анализ классическим способом. В этом случае помощник проводит тампоном в зоне корня их языка, вызывая кашлевой рефлекс. Влажным от мокроты ватным шариком он проводит по специальным стеклам. А после высушивания – направляет их в лабораторию для исследования.

Виды анализов мокроты и их характеристика
Мокрота пациента может быть изучена макроскопическими или микроскопическими лабораторными методами.
Макроскопические исследования
Макроскопический метод – часть рутинного обследования пациентов с заболеванием легких. Он оценивает количество и цвет мокроты, а также возможные примеси крови. В случае инфекций или бронхоэктазии количество мокроты значительно увеличивается, ее цвет изменяется особенно при бактериальных суперинфекциях (желтовато-зеленоватое обесцвечивание из-за гноя). Появление тромбов является признаком тромбоэмболии легочной артерии, туберкулеза, опухоли, острого бронхита, бронхоэктазии, аспирация инородного тела.
 Макроскопические исследования – способ диагностики мокроты
Макроскопические исследования – способ диагностики мокроты
Цвет и характер мокроты часто уже могут указывать на возможные причины:
- Жесткая и слизистая мокрота указывает на бронхит, астму или кистозный фиброз.
- Желто-зеленая гнойная мокрота может указывать на инфекции, такие как бактериальная пневмония.
- Очень большое количество объемной, часто зелено-желтоватой мокроты может указывать на бронхоэктазию.
- Пенистая мокрота может быть признаком отека легких.
Кровавая мокрота возникает при воспалении и повреждении слизистой оболочки дыхательных путей. Кровавая мокрота – нередко следствие серьезной инфекции (пневмонии), а также злокачественной опухоли (рака легких). Также возможно, что мокрота состоит исключительно из крови (так называемое значительное кровохарканье).
Микроскопические и культурологические исследования
Микроскопические методы включают оценку компонентов клеток в мокроте и бактериальных культур. Исследование помогает выявить патогенные микроорганизмы различного вида (например, при пневмонии, бронхите, туберкулезе).
В группу микроскопических методов входит цитологическое исследование, которое используется случае подозрения на опухоли. Кроме того, они используются для наблюдения за определенными клиническими картинами – увеличением количества эозинофильных гранулоцитов при астме или появлением эластических волокон при абсцессах легких.
Сбор материала
Лабораторное исследование мокроты проводится при наличии у больного продуктивного кашля и прочих признаков, позволяющих врачу заподозрить бронхолегочную патологию.

Анализ мокроты показан пациентам с симптомами:
- Пневмонии,
- Бронхита,
- ХОБЛ,
- Бронхоэктатической болезни,
- Грибкового поражения легких,
- Легочного гельминтоза,
- Новообразований в органах дыхания,
- Интерстициальных болезней легких,
- Туберкулеза,
- Силикоза,
- Коклюша.
Опасные заболевания респираторного тракта — основное показание к назначению анализа мокроты. Специалисты-пульмонологи осматривают горло больного, прослушивают грудную клетку и ставят предварительный диагноз. Исследование отхаркиваемой флегмы необходимо, если:
- Кашель не проходит более двух недель,
- Прописанное лечение не приносит облегчения,
- У больного неблагополучный аллергический анамнез,
- Имеется наследственная предрасположенность к онкологическим процессам,
- Пациент лежачий.
Существует специальный алгоритм действий, который необходимо строго выполнять:
- Накануне вечером употреблять много жидкости,
- Не чистить зубы за час до исследования,
- Прополоскать рот непосредственно перед сбором,
- Сделать три глубоких медленных вдоха и резко откашляться,
- Поднести контейнер к нижней губе и сплюнуть слизь,
- Не прикасаться губами к краям емкости,
- Плотно закрыть стерильный контейнер с образцом мокроты,
- В течение двух часов доставить материал в лабораторию,
- Сказать врачу название и дозу всех принимаемых медикаментов.
Если у пациента кашель с трудноотделяемой мокротой, ее необходимо разжижать. Для этого рекомендуют вечером накануне исследования пить много щелочной минеральной воды, теплого чая с молоком. По согласованию с врачом можно использовать отхаркивающие средства. Спровоцировать кашель непосредственно перед сбором поможет десятиминутная содо-солевая ингаляция. Пары раствора способствуют усиленному образованию секрета, раздражению кашлевых рецепторов и беспрепятственному выходу мокроты наружу. При наличии сухого кашля больному рекомендуют лечь на живот, голову свесить ниже туловища и глубоко откашляться. Подобное положение облегчает процесс выведения слизи из легких.
Взрослый человек без труда справиться с процессом сбора флегмы. Гораздо сложнее получить материал от маленьких детей. Им раздражают нервные окончания, расположенные у корня языка, а когда начинаются кашлевые толчки, подносят ко рту открытую чашку Петри, в которую попадает мокрота. Подобную процедуру выполняют в лечебном учреждении. Аналогичным эффектом обладает дренажный массаж. Он помогает собрать мокроту у детей.
Когда сбор материала осуществляется описанным способом, слюна попадает в исследуемый образец во время кашля. Альтернативным методом является забор мокроты с помощью бронхоскопа. Эндоскопия — инвазивная манипуляция, во время которой врач осматривает слизистую оболочку респираторного тракта и при необходимости отбирает секрет для лабораторных испытаний.
Для чего нужен анализ?
Мокротой называют выделения, которые образуются в дыхательных путях организма. Если у человека все в порядке со здоровьем, то таких выделений у него нет. В основном данный анализ необходим для диагностирования туберкулеза. Также по мере лечения данного заболевания необходимо сдавать данный анализ. Это нужно для того, чтобы определить динамику выздоровления. А также то, возможно ли больному контактировать с людьми, или он представляет риск для окружающих.
Помимо больных туберкулёзом, при других заболеваниях, таких как пневмония, рак лёгких и абсцесс, назначают анализ на мокроту. Как сдавать его? Об этом мы расскажем дальше. Отметим, что основанием для сдачи этого анализа может являться длительный кашель.
Мокрота. На грибы Candida
Внимание! Мокрота собирается до начала антибактериальной терапии. Порядок сбора
Порядок сбора
Сделайте два глубоких вдоха, задерживая дыхание на несколько секунд, после каждого глубокого вдоха медленно выдыхайте. Затем вдохните в третий раз и с силой выдохните (вытолкните) воздух
Еще раз вдохните и хорошо откашляйтесь.
Поднесите контейнер как можно ближе ко рту и осторожно сплюньте в него мокроту после откашливания. Следите, чтобы мокрота не попала на край контейнера
Не касайтесь внутренней поверхности крышки и стенок стерильного контейнера пальцами. Плотно закройте контейнер крышкой.
Вымойте руки с мылом.
Собранную для исследования утреннюю мокроту доставьте в лабораторию.
Расшифровка анализов
Если пациент полностью правильно провел отхаркивание, а терапевт не нарушал целостность упаковки до анализа, то материал можно считать достоверным и на его основе делать нижеперечисленные выводы.
Назвать здоровым можно того пациента, у которого соблюдены все нормы содержания и вида мокроты.
Если делается расшифровка, норма клинических показателей:
- Отсутствует неприятный запах;
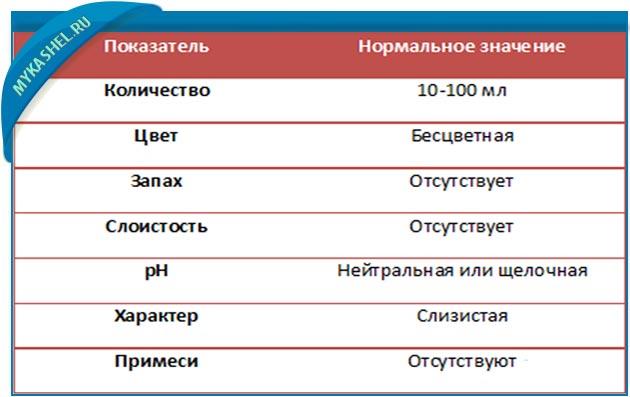
- В веществе нельзя найти комков или зернистых соединений, материал однородный, прозрачный;
- Цвет близок к белому или серому;
- Отсутствуют примеси гноя и других патогенных образований.
Если большая часть лейкоцитов переродилась в эозинофилы, то терапевт может предполагать наличие воспалительных заболеваний:
- Заражение легких глистами;
- Бронхиальная астма;
- Сильнейшие аллергические реакции.
Данные диагнозы ставятся, если более половины лейкоцитов представляют собой эозинофилы, что показала расшифровка анализа мокроты. Если же было найдено более 25 телец нейтрофилов, значит, заболевание легких приобрело инфекционный характер. Затронуты легкие или бронхи.
Тогда вероятно развитие:
- Туберкулеза;
- Бронхитов хронических и приступообразных;
- Пневмонии.
Если появилось подозрение на инфекцию, в обязательном порядке делается бакпосев. Он выявляет точное бактериальное содержание, позволяет найти подходящий способ терапии.
Найдены спирали Куршмана? В легких происходят такие процессы, как астма с локализацией в бронхах. Спираль – это выделения эозинофилов. Если же преобладают волокна эластичные, бывшие некогда частью тканей, то легкие или прилежащие органы распадаются из-за гангрены или абсцесса, необходимо дополнительное бактериоскопическое изучение.
Заболевания, при которых врач может назначить анализ мокроты общий
Сбор мокроты на общий анализ может назначаться практически при любом заболевании, которое сопровождается отхаркиванием после кашля. Однако соответствующая диагностика редко применяется при сезонных вирусных инфекциях из-за ненадобности. В указанных случаях кашель и другие симптомы регрессирует при обильном питье и соблюдении постельного режима.
Патологии, требующие проведения анализа мокроты:
- туберкулез;
- абсцесс легкого;
- злокачественные новообразования;
- гангрена легкого;
- бронхиальная астма;
- хронический бронхит;
- пневмокониозы – профессиональные заболевания бронхолегочной системы.
Подтверждение диагноза осуществляется с помощью лабораторных, физикальных, а также инструментальных методов.
Как правильно сдать мокроту на анализ?
Для того чтобы правильно сдать мокроту, необходимо тщательно подготовиться. Во-первых, следует прополоскать рот кипяченой водой с содой. Во-вторых, необходимо почистить зубы. После ротовую полость также следует хорошо прополоскать. Далее нужно открыть окно, поставить около него стул и присесть. Потом приготовить контейнер. Затем необходимо сделать два вдоха и выдоха. Их нужно делать глубокими. На третьем вдохе встать со стула и произвести быстрый выдох. После этой процедуры должен возникнуть кашель. Так как для анализа необходимо 5 или 6 откашливаний, то процедуру следует повторить несколько раз.
Бывают случаи, что у человека не получается собрать мокроту. Это связано с перенапряжением, тогда необходимо расслабиться. Для того чтобы это сделать, нужно встать и походить по комнате, хорошим вариантом для расслабления станут физические упражнения или массаж груди. Еще перед сном рекомендуется выпить отхаркивающие травяные настои. Также поспособствует положительному сбору мокроты большое количество тёплой воды.
После того как материал собран в контейнер, его необходимо закрыть крышкой. Ни в коем случае не рекомендуется глотать мокроту.

Данный анализ следует незамедлительно отвезти в лабораторию. Контейнер с мокротой должен попасть в медицинское учреждение не позднее чем через 2 часа после ее сбора. До того момента, как анализ будет транспортироваться в лабораторию, его следует поместить в холодильник. Нужно обеспечить, чтобы контейнер с анализом стоял отдельно от всех продуктов.
Общий анализ мокроты – ответы на ваши вопросы
Мокрота – это патологические выделения, которые образуются при воспалении дыхательных путей. Общий анализ мокроты помогает определить характер бронхолегочного заболевания, а в некоторых случаях и установить его причины.
Как сдавать мокроту?
Мокроту собирают дома или в амбулаторных условиях. Для этого пациенту выдают стерильную баночку, которую нельзя открывать до начала анализа.
Мокрота для исследования требуется утренняя, свежая. Собирать ее лучше до завтрака. Секрет выкашливают, но не отхаркивают.
Чтобы улучшить выделение мокроты, перед сбором необходимо сделать 3 медленных глубоких вдоха и выдоха, задерживая между ними дыхание на 3–5 секунд. После этого следует прокашляться и сплюнуть мокроту в баночку. Действия повторяют до тех пор, пока уровень секрета не достигнет отметки в 5 мл
Во время сбора важно следить, чтобы в контейнер не попадала слюна
При неудачных попытках в домашних условиях можно подышать паром над кастрюлей с кипящей водой. В поликлинике пациентам делают 15-минутную ингаляцию с раствором соли и соды.
Оценка макроскопических показателей мокроты:
Показатель
Данные анализа
На что указывают
ЦветВажно! На цвет мокроты может повлиять прием вина, кофе и некоторых лекарственных препаратов.
Бесцветная непенистая
Вирусное поражение бронхов (при ОРВИ, остром бронхите)
Бесцветная пенистая
Отек легких
Желтая, зеленая или желто-зеленая
Гнойный процесс в легких (при абсцессе, пневмонии) или любые ЛОР-патологии, которые вызывают задержку мокроты в дыхательных путях (ринит, синусит, хронический бронхит и др.)
Янтарная
Воспаление носит аллергический характер
Коричневая или ржавая
Темный цвет обусловлен примесями крови. Такая мокрота может наблюдаться при крупозной пневмонии, туберкулезе, раке легкого
Консистенция
Вязкая, умеренно-вязкая или студенистая
Говорит о ранней стадии воспалительного процесса
Помимо этого, мокрота может становиться гуще на фоне антибиотикотерапии.
Жидкая, слаботягучая
Слизь становится тем жиже, чем больше в ней содержится микроорганизмов. Такая ситуация наблюдается в острую стадию воспаления.
Деление на слои (расслоение наблюдается только при заболеваниях с обильным отделением мокроты)
Двуслойная
Абсцесс легкого
Трехслойная
Гнилостный бронхит, гангрена, бронхоэктатическая болезнь
Запах (отмечается не всегда)
Гнилостный
Гангрена, бронхоэктазы, абсцесс
Наличие включений, различимых простым глазом
Рисовидные зерна
Туберкулез
Сгустки фибрина (белые разветвленные образования)
Бронхит, пневмония
Пробки Дитриха (желтые зерна)
Абсцесс легкого, бронхоэктазы
Зерна извести
Туберкулез
Спирали Куршмана (белые извитые трубочки)
Бронхиальная астма
Расшифровка микроскопического анализа:
| Что обнаружено | О чем свидетельствует |
| Эозинофилы в количестве более 50 % | Процесс носит аллергический характер |
| Нейтрофилы в количестве более 25 в поле зрения | Процесс инфекционный |
| Эластичные волокна | Происходит разрушение легочной ткани |
| Альвеолярные макрофаги | Мокрота отходит из нижних дыхательных путей |
| Опухолевые клетки | Развивается злокачественное новообразование |
| Гельминты | В дыхательных путях поселились паразитические черви |
Результаты бактериоскопического исследования
Указывается конкретный состав бактериальной флоры, обнаруженной в мазках мокроты (стафилококки, стрептококки, диплобациллы и прочие).
Особенности проведения анализа на туберкулез
Кашель, который продолжается более трех недель, является прямым показанием к троекратному исследованию мокроты на туберкулез.
При подозрении на туберкулез мокроту для исследования собирают 3 раза в присутствии медицинского персонала (в амбулаторных или стационарных условиях):
- Первый раз – с утра натощак.
- Второй – через 4 часа после первой пробы.
- Третий – на следующий день.
Если пациент не может самостоятельно посетить медицинское учреждение, мокроту у него дома забирает медсестра, после чего сразу доставляет ее в лабораторию.
При выявлении микобактерий туберкулеза (бактерий Коха) в результатах бактериоскопического исследования напротив строки «БК» проставляется значок «+». Это значит, что пациент болеет открытой формой заболевания и распространяет возбудителя в окружающую среду.
В процессе лечения туберкулеза анализ мокроты периодически повторяют, чтобы оценить, насколько эффективно действует подобранная терапия.
Поделись в соцсетях
Оценка результатов анализа
Расшифровывает полученные результаты лечащий доктор, а лечебный курс назначается с учетом других лабораторных и инструментальных исследований. В норме рассматриваемая жидкость имеет слизистую структуру, прозрачность, в ней не должны присутствовать гнойные включения, прожилки крови, посторонний запах и т. д.
- Избыток эозинофилов свидетельствует о бронхиальной астме или о гельминтозе легких.
- Выявление большого количества нейтрофилов указывает на инфекционные поражения легких (туберкулез, острый и хронический бронхит и др.).
- При бронхиальной астме отмечается наличие спиралей Куршмана в слизи.
- Обнаружение кристаллов Шарко-Лейдена подтверждает диагноз бронхиальная астма.
При неправильном сборе трахеобронхиальной слизи в процессе исследования обнаруживается повышенная концентрация клеток эпителия плоского типа (более 25). Часто это наблюдается при большом количестве слюны в биоматериале. А также это может быть связано с распадом тканей легких при распространенном туберкулезе либо при воспалении легких с абсцессом. Направление на исследование мокроты выдают следующие специалисты:
- Терапевт.
- Пульмонолог.
- Фтизиатр.
- Педиатр.
- Онколог.
- Аллерголог.
- Паразитолог.
- Инфекционист.
Соблюдение врачебных рекомендаций, касающихся правильного сбора биоматериала, поможет получить наиболее достоверные результаты исследований, на основании которых назначается правильное лечение выявленных патологий легких и других органов дыхания.
Виды мокроты
О необходимости сдать мокроту на анализ врачу становится понятно после того, как у больного в течение продолжительного времени наблюдается кашель, сопровождающийся выделениями, а рентген показал наличие на грудной клетке пятен. Если при этом фиксируется наличие небольшого количества мокроты (от двух до пяти миллилитров в сутки), это может говорить о бронхите.
При обильных выделениях (двести-триста миллилитров и больше) врач бьет тревогу сразу же: это сигнализирует о гангрене легких, гнойных мешочках в бронхах, абсцессах. Об этих заболеваниях, а также о последней стадии рака также свидетельствует выделяемый с мокротой запах гнили (обычно выделения запаха не имеют).

По виду мокроты, ещё до анализа можно судить о следующих проблемах:
- Прозрачная, может быть слегка беловатая – сигнализирует о бронхите, часто бывает у курильщиков по утрам (хроническая стадия), после приступов удушья говорит о наличии бронхиальной астмы;
- Пенистая, жидкая, бесцветная, прозрачной, но с элементами гноя, слизь, иногда с желтоватым или зеленоватым оттенком – хронический бронхит или туберкулез;
- Стойкий зеленый цвет сигнализирует о застое слизи и свидетельствует о гайморите;
- Выделения янтарного или оранжевого цвета говорят об аллергии;
- Слизь с запахом гнили, которая выделяется после сильных болей в груди и чувства разливающегося тепла, сигнализирует о том, что в легких разорвался гнойник;
- Пенистая, кровянистого цвета масса говорит об отеке легких;
- Слизистые выделения с прожилками крови – свидетельствуют о бронхоэктатической болезни или кровотечении легких;
- Выделения ржавого цвета – говорят о пневмонии или задержке крови в дыхательных путях;
- Кровь в чистом виде – туберкулез или последняя стадия рака;
- Выделения жемчужного цвета свидетельствует о раке бронхов.
Если в выделяемой слизи нет настораживающих врача элементов, доктор назначает общий анализ, который даст возможность оценить состояние легких и бронхов. Такое обследование считается обязательным при любых болезнях органов дыхания, поскольку дает возможность не только установить характер недуга, но и его происхождение.

При подозрении на серьезное заболевание (туберкулез, рак, инфекции нижних дыхательных путей) проводится бактериологический анализ с целью определить причину заболевания, определиться с лечением, при обнаружении вируса подобрать эффективное лекарство.
Мокрота. Туберкулез
Мокрота собирается утром, натощак. Перед сбором мокроты почистите зубы и прополощите рот водой, чтобы удалить частицы пищи и бактериальный налет. Сделайте два глубоких вдоха, задерживая дыхание на несколько секунд, после каждого глубокого вдоха медленно выдыхайте. Затем вдохните в третий раз и с силой выдохните (вытолкните) воздух
Еще раз вдохните и хорошо откашляйтесь.
Поднесите контейнер как можно ближе ко рту и осторожно сплюньте в него мокроту после откашливания. Следите, чтобы мокрота не попала на край контейнера
Не касайтесь внутренней поверхности крышки и стенок стерильного контейнера пальцами. Плотно закройте контейнер крышкой.
Вымойте руки с мылом.
Собранную для исследования утреннюю мокроту доставьте в лабораторию не позднее, чем через 1–1,5 часа после сбора. При этом должны быть созданы условия, исключающие ее охлаждение при транспортировке. В противном случае в мокроте быстро произойдут изменения ее качеств, состава микробных колоний, что может исказить результаты исследования.
Внимание! Нельзя собирать мокроту, выделяемую при отхаркивании, только при откашливании. Попадание слюны в образец может существенно влиять на результат исследования