Как готовиться к колоноскопии
Содержание:
- Техника проведения
- Что показывает виртуальная колоноскопия?
- После колоноскопии
- Лечение
- Как проходит процедура?
- Рекомендации врачей по проведению профилактических обследований кишечника
- Что такое процедура колоноскопии и как её проводят?
- Как делают колоноскопию кишечника
- Методы обезболивания
- Медикаментозное очищение кишечника
- Самый маленький промежуток между процедурами
- Преимущества колоноскопии
- Показания и противопоказания к обследованию
Техника проведения
В процессе проведения колоноскопии с применением наркоза рядом с больным во время всей длительности процедуры обязательно присутствует анестезиолог. Он необходим для оказания быстрой помощи в экстренных случаях.
Непосредственно перед проведением колоноскопии человек принимает нужное врачам положение. В основном – это поза лежа на боку. При этом ноги должны быть подтянуты к подбородку. Пациенту вводится наркоз или анестетиком смазывается конец зонда. Сначала кишка немного расширяется потоком воздуха. Это помогает расправить орган и облегчить скольжение зонда.
Затем он начинает медленно вводиться через анальное отверстие. Благодаря своей эластичности, трубка легко повторяет изгибы кишечника, продвигаясь по нему. Во время движения камера передает на монитор изображение. При необходимости врач делает снимки нужных областей для более подробного изучения.
Если по ходу движения эндоскопа обнаруживаются полипы, они легко удаляются с помощью небольшой хирургической петли, которая подводится к нужному месту через трубку зонда. При обнаружении опухолей берутся кусочки их тканей на анализ. Это поможет установить природу новообразований и их опасность. Если во время удаления полипов случайно был задет сосуд, и он начал кровоточить, он сразу же прижигается.
Длительность всей процедуры – до 40 минут. Это зависит от необходимости забора ткани на анализ, удаления полипов, прижигания сосудов. Если это не требуется, процедура занимает примерно 10 минут. После окончания изучения кишечника эндоскоп медленно вынимается из кишки.
Если во время обследования произошло иссечение полипов, то пациент может ощущать боли в кишечнике. Устранить их легко с помощью простых анальгетиков. Если одновременно проводится гастроскопия, то в случае применения наркоза длительность процедуры составит около часа.
Расшифровка данных осуществляется сразу после окончания проведения колоноскопии. Врач объясняет, какие изменения, новообразования были выявлены, общее состояние кишечника. Заключение выдается человеку на руки сразу. При взятии проб биопсии назначается день, когда пациент может подойти за результатами анализа. В этом случае окончательное заключение будет готово через несколько дней.
Что показывает виртуальная колоноскопия?
 Благодаря современному оборудованию, компьютер позволяет делать до тысячи снимков в минуту в различных проекциях. На экран выводится 3-D изображение, которое буквально послойно помогает определить все структуры слизистых и соединительной ткани.
Благодаря современному оборудованию, компьютер позволяет делать до тысячи снимков в минуту в различных проекциях. На экран выводится 3-D изображение, которое буквально послойно помогает определить все структуры слизистых и соединительной ткани.
При помощи метода возможно:
- Оценить степень поражения слизистых;
- Осмотреть внутреннюю часть просвета пищеварительной трубки;
- Осмотреть труднодоступные отделы кишечника.
Метод позволяет выявить источник вероятной патологии, кровоточивости, язвенных очагов, полипов.
При помощи инновационного диагностического метода можно выявить и другие патологические изменения:
- язвенный колит;
- эрозивное поражение отделов кишечника;
- утолщение стенок (характерно для рака желудка);
- патология сосудов;
- хронический дивертикулит;
- саркома или рак на ранней стадии развития.
Однако, метод не позволяет выявить характер нетипичного новообразования, не даёт точных результатов у лиц престарелого возраста или с активной формой болезни Крона.
Что лучше — виртуальная или обычная колоноскопия?
Не всегда виртуальный метод исследования позволяет адекватно оценить состояние пищеварительной трубки. Нередко такой тип колоноскопии назначается больным с уже имеющимся подтверждённым диагнозом. При необходимости уточнения диагноза или забора биоптата для гистологии, назначается классическая диагностическая процедура.
Особенностями, в пользу которых обычно назначается стандартная эндоскопия, являются:
- Невозможность коагуляции сосудов при кровоточивости;
- Недоступность забора биоматериала на гистологическое исследование;
- Невозможность удаления полипа при его деструкции;
- Невозможность определения воспаления на ранней стадии развития.
Многие пациенты, начитавшись негативных отзывов, не хотят делать обычное исследование, но сейчас в большинстве, если не во всех клиниках, делается колоноскопия с седацией, что сводит к «0» все неприятные ощущения.
Однако, виртуальная колоноскопия достаточно эффективна, если необходимы:
- данные об особенностях строения стенок кишечника,
- результаты визуализации труднодоступных отделов,
- точность и высокая информативность.
После колоноскопии
Сразу после исследования можно пить и принимать пищу, если есть неприятные ощущения скопления газов, можно выпить стакан воды с растолченным в нем активированным углем (8-10 таблеток) или 1 пакетик смекты. После исследования несколько часов лучше полежать в постели, предпочтительно на животе.
Одним из осложнений колоноскопии могут быть перфорации кишки при исследовании, кровотечение, но они возникают крайне редко.
В целом, процедура очень полезна в плане диагностики и лечения заболеваний толстого кишечника, она позволяет дополнить традиционные методы исследования.
Метод безопасен и очень информативен при небольших затратах и сложности.
Лечение
Используются консервативные и оперативные методы, их сочетание определяет врач.
Консервативное лечение
Основная задача – восстановить моторику и нормализовать продвижение пищи, устранить вздутия и запоры. Для этого используется диета, медикаменты, бандаж, лечебная физкультура.
Диета
Используются продукты, усиливающие перистальтику:
- содержащие много клетчатки или пищевых волокон – отрубной хлеб, сырые овощи и фрукты, бобовые, орехи, грубые каши (перловая, ячневая);
- содержащие органические кислоты – молочнокислые, квашеные естественным образом овощи, кислые соки и морсы;
- сладкие блюда;
- мясо старых животных, содержащее большое количество соединительной ткани;
- газированные напитки;
- блюда, подаваемые холодными – окрошка, свекольник, заливное, мороженое – которые стимулируют перистальтику за счет температуры.
Рекомендуем почитать:
Гемоколит у детей: причины, симптомы и лечение (питание, препараты)

Еда должна быть большой по объему, но низкой калорийности. Полезно есть блюда контрастных температур. Снижение массы тела и регулярное наполнение кишечника грубой пищей способствует устранению запоров.
Медикаменты
Слабительные средства используются только по назначению врача коротким курсом. Часто применять их нельзя, поскольку к ним быстро развивается привыкание. Иногда могут использоваться противовоспалительные, обволакивающие средства и пищеварительные ферменты.
Для улучшения моторики используют Прозерин – холиномиметик, который улучшает нервно-мышечную передачу. После внутримышечной инъекции кишечник «оживает» и состояние значительно улучшается. Однако инъекции нужно периодически повторять.
Бандаж
Это медицинское изделие, назначение которого – поддержка органов живота. Бандаж представляет собой эластичный пояс, который подбирается индивидуально по размеру. Надевать его надо в постели до подъема, носить в течение всего дня, а снимать перед сном в положении лежа.
Бандаж наиболее эффективен при растяжении мышц и белой линии живота, что бывает после беременности и резкого похудения.
Лечебная физкультура
Физические упражнения направлены на укрепление передней брюшной стенки. Движения примерно такие:
- из положения лежа на спине с подложенным под поясницу валиком – поднимать попеременно, а затем вместе прямые ноги;
- «велосипед»;
- согнутые в коленях ноги подтянуть к животу и поворачивать туловище влево и вправо;
- из положения на четвереньках – опираясь на руки, поднять таз как можно выше и простоять так несколько минут.
Народные средства
Применяют отвары и настои для уменьшения метеоризма и запоров. Используют такие:
- настой тысячелистника и полыни (2 столовые ложки смеси залить стаканом кипятка, держать на водяной бане 5 минут, процедить, отфильтровать, развести стаканом кипяченой воды, пить по 1-2 столовых ложки до еды трижды в день);
- укропная вода – тмин, укроп и фенхель (семена) смешать в равных частях, 1 столовую ложку смеси залить стаканом кипятка, настоять 2 часа, пить по 1 глотку в течение дня, за день выпить весь объем).
Рекомендуем почитать:
Колоректальный рак: ранние и поздние симптомы, методы лечения и прогноз для жизни
Используется в крайних случаях, операция полостная и очень сложная. Суть ее – в подшивании петель кишечника к ослабевшим связкам нерассасывающейся нитью. Сложность операции в том, что нет гарантии возврата здоровья – могут образоваться спайки на месте нитей, а связки ослабеть еще больше.
Как проходит процедура?
Процедура колоноскопического исследования проходит по определённому алгоритму. После дополнительных обследований назначают дату проведения манипуляции.
Учитывая характерный дискомфорт во время манипуляции, процедура предполагает обезболивание.
Выделяют несколько основных способов обезболивания во время процедуры:
- Местная анестезия — обработка анестетиком наконечника колоноскопа;
- Седация — лёгкий медикаментозный сон без глубокого угнетения сознания пациента (цена колоноскопии с седацией вот тут);
- Общий наркоз — абсолютное угнетение сознания и полная безболезненность (стоимость колоноскопии под наркозом прямо здесь).
Преимущественным для врача является местная анестезия, при которой сохраняется общение с пациентом, контроль над ходом всей процедуры. Однако, в отдельных случаях процедура возможна только с использованием общего наркоза или седации.
Чем делают колоноскопия кишечника?
Исследование проводят колоноскопом — оборудованием с несколькими хирургическими ходами, гибким шлангом в 1,5 м, осветительным и увеличительным прибором, камерой. Внешний вид оборудования может отличаться в зависимости от модификации, модели и функциональности.
Ежегодно медицинская инженерия позволяет оснащать колоноскопы новыми возможностями.
Алгоритм и техника проведения
Процедура проходит в специально оборудованном кабинете. В день обследования пациенту может быть показана дополнительная клизма. Больной входит в помещение, раздевается, переодевается в специальный больничный халат и укладывается на кушетку на бок с подогнутыми в коленях ногами.
Далее проводится ряд следующих манипуляций:
- Подготовка и настройка оборудования;
- Антисептическая обработка анального отверстия;
- Введение наркоза (или обработка наконечника колоноскопа);
- Введение наконечника на 3-4 см в ректальный канал для нагнетания воздушных атмосфер;
- Постепенное введение зонда по всей протяженности кишечника;
- Хирургические манипуляции (при необходимости);
- Извлечение зонда по завершению манипуляции;
- Выведение избыточного воздуха;
- Антисептическая обработка ануса.
Общая продолжительность типичного диагностического исследования обычно не превышает 15-30 минут. При необходимости оперативной коррекции время может быть увеличено до 60 минут.
Результаты колоноскопии кишечника
Описание результатов колоноскопического исследования обычно готово через 2-3 дня с момента прохождения манипуляции. Сроки могут быть увеличены, если в момент колоноскопии проведена биопсия (время на получение результатов гистологии), хирургические манипуляции (время для оценки заживления слизистых оболочек).
Если дополнительные данные необходимы для достоверной оценки состояния кишечника, то окончательные результаты можно получить спустя 10 дней с момента проведения процедуры.
Основу диагностических критериев составляют следующие тезисы:
- Состояние слизистых (оттенок, деформации, влажность);
- Анатомические структуры относительно нормы (расположение, размеры, изгибы кишечных отделов);
- Размеры и количественный состав опухолей, полипов;
- Наличие очагов кровотечений, геморроидальных узлов. Как делать колоноскопию, если есть геморрой подробнее здесь;
- Наличие воспалительных очагов, гноя;
- Чистота складок слизистых оболочек (каловые камни, слизь, экскременты);
- Возраст пациента и соответствие кишечных отделов этому критерию.
В заключении обязательно указывают проведенные дополнительные манипуляции, выдается диск с фото или изображением происходящего процесса. Полученную информацию пациенты передают профильному специалисту для определения дальнейшей тактики ведения пациента.
Рекомендации врачей по проведению профилактических обследований кишечника
Помимо заболеваний пищеварительного тракта, существует опасность онкологии. Рак толстого кишечника третий по распространённости. Полипы, которые могут вырастать в полости органа, считаются потенциально злокачественным образованием. Чаще их обнаруживают у пациентов старшего возраста, у женщин реже, чем у мужчин. Исходя из этих фактов, колоноскопия для профилактики рака показана всем с 50 лет. Если при диагностике не было обнаружено полипов или других заболеваний, то в дальнейшем обследуются через 10 лет.

Если среди близких родственников были случаи онкологии или полипов органов ЖКТ, кишечника в частности, то такому пациенту рекомендуют сделать колоноскопию уже в 40 и потом каждые 5 лет, когда при первом ничего не было обнаружено. Причём важен возраст, в котором найдены образования, и степень родства. Риски выше, если такой случай зафиксирован у братьев и сестёр, отца и матери до 60 лет.
Врачи также рекомендуют пройти колоноскопию в любом возрасте при ослабленном иммунитете, проблемах с пищеварением, при хронической усталости, анемии, и других симптомах неудовлетворительного общего самочувствия. Даже плохое состояние кожи и волос может сигнализировать о проблемах в кишечнике.
Что такое процедура колоноскопии и как её проводят?
 Сравнительно недавно исследование просвета ректального пространства проводили при помощи жёстких трубок-ректосигмоидоскопов. Метод обследования позволял оценить состояние просвета протяженностью до 25-30 см. Дополнительную информацию о состоянии слизистых кишечника давали данные рентгенологического снимка, однако те не могли достоверно определить характер и особенности опухолевидных новообразований или полипы на кишечнике.
Сравнительно недавно исследование просвета ректального пространства проводили при помощи жёстких трубок-ректосигмоидоскопов. Метод обследования позволял оценить состояние просвета протяженностью до 25-30 см. Дополнительную информацию о состоянии слизистых кишечника давали данные рентгенологического снимка, однако те не могли достоверно определить характер и особенности опухолевидных новообразований или полипы на кишечнике.
Ранее тщательное обследование полости кишечника проводилось при полноценной хирургической операции с обеспечением доступа через несколько разрезов в брюшине по ходу расположения кишечника. Сегодня данный метод применяется только в случае запущенного рака кишечника с метастазами или при необходимости резекции органа.
Врачи-проктологи в качестве основной процедуры используют фиброколоноскопию (в аббр. ФКС) — исследование всех сегментов прямой кишки при помощи гибкой трубки, оснащённой оптическим оборудованием. При этом, полученное изображение выводится на экран, благодаря чему врач может достоверно оценить состояние слизистых.
Для чего нужна колоноскопия?
 Врач назначает диагностическое исследование на основании жалоб пациента, после изучения его клинического анамнеза, а также в качестве профилактики рака кишечника.
Врач назначает диагностическое исследование на основании жалоб пациента, после изучения его клинического анамнеза, а также в качестве профилактики рака кишечника.
Основными показаниями к колоноскопии являются следующие состояния и заболевания:
- Появление нетипичных примесей в каловых массах (кровь, слизь);
- Снижение веса на фоне привычного питания;
- Продолжительные стойкие запоры;
- Нестабильность стула;
- Подозрение на опухоль, инородные тела;
- Боли при дефекации;
- Промокание нижнего белья в аноректальной области;
- Боли в животе неясной локализации.
Обследование может назначаться в качестве диагностики геморроидальной болезни, полипов различных отделов кишечника (симптомы полипа толстого кишечника вот тут).
Колоноскопия обязательна:
- при подозрении на язвенный колит, гастродуоденит;
- при признаках кишечной непроходимости, изъязвления слизистых оболочек самых дальних отделов кишечника.
Суть обследования
Колоноскопическое исследование позволяет:
- Дифференцировать заболевания со схожей симптоматикой;
- Выявить первичные изменения слизистой на ранних стадиях патологии;
- Назначить соответствующее лечение;
- Составить прогнозы на выздоровление и дальнейшее ведение пациента.
При помощи колоноскопии можно провести целый ряд следующих манипуляций:
- Удаление полипозной структуры;
- Устранение причины кишечного кровотечения (например, с использованием прижигания);
- Восстановление проходимости в кишечных просветах при их сужении;
- Извлечение и эвакуация инородного тела;
- Забор биоптата на гистологическое исследование (биопсия для оценки характера опухоли).
При помощи колоноскопии можно не только исследовать, но и одновременно решать некоторые клинические патологии, такие как:
- полипы на ножке и без ножки,
- купирование кровотечений,
- удаление геморроидальных узлов.
Таким образом, колоноскопия является лечебно-диагностической процедурой, которую можно рассматривать как малоинвазивную хирургическую манипуляцию.
Болезненна ли процедура?
 Есть ли боль при колоноскопии? Этот вопрос актуален для всех пациентов, которым предстоит деликатное обследование через ректальный просвет.
Есть ли боль при колоноскопии? Этот вопрос актуален для всех пациентов, которым предстоит деликатное обследование через ректальный просвет.
Колоноскопия — болезненная процедура, поэтому предполагает обязательное обезболивание. Характер анестезии избирается, исходя из возраста пациента, степени выраженности предполагаемой патологии.
Выделяют следующие виды анестезии:
- Местная анестезия — обработка трубки анестетиками: Катеджель гель, Дикаминовая мазь, Ксилокаин гель, Луан гель;
- Общий наркоз — выполняется детям до 12 лет, а также взрослым пациентам по медицинским показаниям;
- Лёгкая внутривенная седация — Мидазолам, Пропофол.
При местной анестезии составами на основе лидокаина или новокаина обрабатывают наконечник вводимой в ректальный просвет трубки. Обезболивание происходит по факту перемещения прибора. Метод эффективен при непродолжительном исследовании.
Общая анестезия используется для всех детей до 12 лет для обеспечения их обездвиживания и снижения стрессового фактора. У взрослых общий наркоз назначается при психоэмоциональных расстройствах, необходимости одновременного удаления полипа.
Таким образом, при выборе адекватного обезболивания процедура колоноскопии не приносит никакой боли.
Как делают колоноскопию кишечника
Колоноскопия – это диагностическая манипуляция, которая не относится к разряду сложных процедур, но является малоприятной. В стандартных ситуациях ее проводят доктор и медсестра.
Колоноскопия проводится в специально подготовленном кабинете. Пациенту необходимо снять всю одежду ниже пояса и улечься на левый бок на медицинскую кушетку. Ноги нужно согнуть в коленях, и прижать к животу.
Способы обезболивания
Применение обезболивания во время процедуры зависит от показаний. Врач может назначить местное обезболивание, общий наркоз или же применит седацию.
Как правило, используется местная анестезия. Для нее применяются медикаменты на основе лидокаина в виде геля или мази. Препаратом смазывают наконечник колоноскопа, а также слизистые тонкого кишечника. С помощью анестезии достигается местное обезболивание, оставляя сознание пациента не замутненным. Местную анестезию можно применить путем внутривенного введения анестезирующего раствора.
Общий наркоз позволяет погрузить больного в глубокий сон с полным отключением сознания. Даже с учетом того, что современная медицина имеет высокий уровень развития, общая анестезия имеет ряд противопоказаний и несет некоторые риски. К тому же, после наркоза человеку необходимо определенное время для восстановления.
Применяют общий наркоз для проведения колоноскопии у детей в возрасте до 12 лет, людей, страдающих психическими расстройствами, а также при низком пороге болевой чувствительности.
Седация применяется редко. С помощью таких препаратов, как мидазолам и пропофол, пациент вводится в состояние легкого сна и не ощущает боли. Сознание не выключается.
Ход исследования
Как только анестезия подействует, врач вводит зонд в анальное отверстие, чтобы изучить состояние стенок толстого кишечника. Направляя колоноскоп вперед, доктор контролирует его движение с помощью пальпации поверхности живота. Чтобы обследование было достоверным и объективным, в кишечник подается струя воздуха.
Попавший воздух вызывает дискомфорт и вздутие живота у пациента. Неудобство дополняется тем, что во время исследования нельзя двигаться. Поэтому многие пациенты выбирают общую анестезию или седацию на время проведения колоноскопии.
Исследование обычно длится от 15 до 30 мин. Движение колоноскопа по толстой кишке фиксируется на встроенную видеокамеру. Если есть необходимость, происходит забор материала на биопсию. По завершении процедуры через отводную трубку зонда удаляют газ и колоноскоп бережно извлекают из заднего прохода.
Если применялось местное обезболивание, то пациенту разрешают пойти домой. Если же использовался общий наркоз, то за человеком наблюдают некоторое время, до полного восстановления сознания.
Возвращаться к обычному питанию разрешено сразу по завершению процедуры. Если осталось чувство вздутия, то рекомендуется принять активированный уголь и сделать массаж живота.
Методы обезболивания
На сегодняшний день для обезболивания при колоноскопии используют три основных метода:
- Местное применение обезболивающих средств. Седация пациента. Использование наркоза.
Перед использованием любого метода обезболивания необходимо проконсультироваться со своим лечащим врачом.
Основной метод обезболивания – применение местных анестетиков. Этой процедуре необходимо уделить время за 5-10 минут до основного обследования. Как правило, для этого используют специальную мазь, позволяющую обеспечить местную анестезию на время проведения колоноскопии.
Большую популярность в США, странах Европы, а теперь и в России, набирает метод седации, основанный на применении лекарственных средств, вызывающих у человека состояние, близкое ко сну. При этом больной не ощущает боль, а так же не испытывает страх, тревогу и другие негативные эмоции.
Использование наркоза показано детям младше 12 лет, а также при наличии у пациента низкого болевого порога или деструктивных изменений внутренних органов. Наркоз позволяет исключить боль при обследовании у страдающих больных. Однако в связи с применением наркоза необходимо наблюдение за пациентом и после проведения процедуры. Во всех других случаях лучше всего отказаться от применения данной разновидности обезболивания.
Итак, подытожим ответ на вопрос: «Больно ли проводить колоноскопию кишечника?». Колоноскопию больно делать при неправильном подборе обезболивающих препаратов, нарушении техники проведения процедуры, а также отсутствии подготовки пациента к ней. Грамотный лечащий врач, а также врач-эндоскопист должны решить тактику ведения больного и определить наиболее оптимальный метод обезболивания. Подобный подход позволяет избавиться от дискомфорта и боли в ходе выполнения обследования.
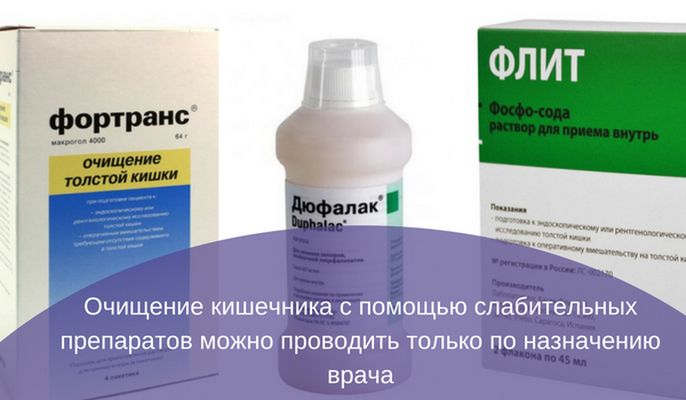
Медикаментозное очищение кишечника
Фармацевтический рынок предлагает сегодня несколько медикаментозных препаратов, используя которые можно более комфортно, эффективно и качественно очистить весь кишечник от каловых масс. Но для этого нужно строго следовать инструкции по их использованию.
Наиболее популярные:
- Фортранс;
- Пикопреп;
- Дюфалак;
- Мовипреп;
- Флит фосфо сода.
Процедуру можно также проводить:
- Эндофальком;
- Микролаксом;
- Форлаксом;
- Лаваколом.
Рассмотрим более подробно применение самых популярных препаратов.
Фортранс
Фортранс производится в виде белого порошка, расфасованного в пакетики. Один пакетик разводится на литр воды и рассчитан на 20 кг веса. Поэтому, если ваш вес до 80 кг, вам положено выпить 3 пакетика, растворив их в трех литрах воды, а если более 80 – то четыре.
Одну половину необходимо выпить вечером накануне исследования, а вторую – с утра.
Более подробно как использовать Фортранс перед колоноскопией читайте на нашем сайте здесь.
Если процедура утром, то подготовка к колоноскопии начинается во второй половине дня.
Если процедура вечером, то подготовка Фортрансом проводится по той же схеме в первой половине дня за день до обследования.
Как правило, после того, как выпит первый литр, у пациента возникает тошнота. Положение поможет исправить свежевыжатый сок лимона, который нужно принимать по ложечке после каждого стакана лекарства.
Дюфалак
Подготовка к видеоколоноскопии при помощи этого средства обеспечит мягкое и комфортное очищение за счет его обволакивающего желудок действия.
Выпускается в виде сиропа. В одном флаконе содержится 200 мл средства. Содержимое размешивают в 2 литрах воды. Этот объем и необходимо выпить перед диагностикой.
Пить небольшими глотками в течение 2-3 часов.
У каждого опорожнение начинается по-разному. Кому-то требуется на это час, а кому-то три часа. Заканчивается, как правило, максимум через 3 часа после употребления последней порции.
Лавакол
Выпускается в форме порошка, расфасованного в небольшие пакетики. Один пакетик рассчитан на 5 кг веса. То есть, если вы весить, например, 60 кг, то вам необходимо за 3 часа выпить 14 штук.
Пакет растворяется в стакане воды и принимается внутрь через каждые 20 минут, стараясь пить мелкими глотками и медленно.
Первое действие наступает через полтора часа, последнее опорожнение в виде жидкого стула – через 3 часа.
Противопоказаний практически нет, кроме аллергических реакций на компоненты или индивидуальных предпочтений.
Флит фосфо-сода
Накануне диагностики следует размещать 45 мл средства в 100 мл воды и выпить раствор после завтрака.
Такую же процедуру повторить вечером.
В этот день необходимо принимать только жидкую пищу, осветленные соки без мякоти или другие разрешенные напитки.
В случае если колоноскопия назначена на вторую половину дня, то начать прием следует после обеда.
В перерывах нужно как можно больше принимать жидкости, желательно обычной воды или минеральной без газов.
Эндофальк
3 саше препарата рассчитаны на вес пациента от 60 до 80 кг. Растворить все содержимое в трех литрах воды.
2 литра выпить накануне вечером, остальное – утром, перед процедурой
Имеются противопоказания, получите разрешение у доктора.
Пикопреп
Один саше растворяют в 150 мл воды, перемешивают и дают немного остыть.
Если колоноскопия назначена на утро, то этот раствор выпивают от 16 до 18 часов накануне. После чего запить 5 стаканами простой воды. Стакан должен быть объёмом 250 мл.
Вторую такую же порцию выпивают на ночь, с 22 до 24 часов. Запить уже 3 стаканами разрешенной жидкости.
Если колоноскопия назначена после обеда, то первую порцию надо выпить с 17 до 21 часа накануне, а вторую – на следующее утро с 5 до 9 часов по той же схеме.
Мовипреп
Преимущества этого препарата в том, что он способен удерживать влагу в отделе толстого кишечника, тем самым размягчая и выводя каловые массы. Поэтому во время его применения, в отличие от других, можно не пить много жидкости. Достаточно всего 2 литров, чтобы произошло быстрое и довольно легкое освобождение кишечника.
Выпускается в форме порошка. Каждая упаковка содержит 2 саше с препаратом формы А и 2 саше с препаратом формы В, отличающимися по своему составу и свойствам.
Вечером, накануне процедуры, в литре воды растворяют по пакетику А и В, выпивают за час-два. Эту же процедуру повторяют утром, растворяя оставшиеся саше опять-таки в литре воды, выпивая максимум за час до диагностики.
Есть и альтернатива. Все содержимое упаковки растворить в 2 литрах воды и выпить вечером.
Но следует помнить, что все-таки нужно выпить хотя бы литр светлой жидкости дополнительно во время проведения сеанса.
Самый маленький промежуток между процедурами
Врачи считают, что для восстановления после очищения кишечника препаратами, в результате удаления полипов, а также для реабилитации от использованной седации достаточно 6 месяцев. Примерно через такое же время есть смысл проверки на рецидив аденом или оценки результатов медикаментозного лечения колита или болезни Крона.
Повторную колоноскопию назначают в период от месяца до полугода при острых показаниях. Например, удалили образование, гистология подтвердила, что оно злокачественное, а на МРТ обнаружено, что остались фрагменты или опухоль имела корни в толще стенки.
Иногда процедуру назначают через 1-2 месяца, если к предыдущему обследованию пациент плохо подготовил кишечник, что помешало полноценному осмотру. Порой процедуру прерывают из-за сильной боли при колоноскопии без наркоза, тогда повторно диагностику делают с помощью седации через пару месяцев.
Преимущества колоноскопии
Примерно 25% всех случаев обнаружения полипов в толстом кишечнике приходится на пациентов старше 45 лет, поэтому мужчинам и женщинам, достигшим этого возраста, колоноскопию рекомендуется проводить 1 раз в год
Особенно следует обратить внимание на свое здоровье тем, у кого близкие родственники имели полипоз кишечника
К преимуществам обследования можно отнести следующие:
Колоноскопия — высокоэффективный и самый распространенный метод диагностики различных заболеваний пищеварительной трубки. Данное обследование является наиболее точным и информативным среди других, альтернативных ему, методов диагностики. Применение самых современных эндоскопов, имеющих цифровое изображение, которые при увеличении выводят на экране картину в высочайшем качестве. Такая возможность позволяет рассматривать более тщательно даже самые недоступные участки кишечника, что является очень важным для диагностики и профилактики опасных заболеваний. Врач при использовании некоторых устройств имеет возможность выявить злокачественные образования на самой ранней стадии (с помощью красителей, оптической волоконной хромоскопии, увеличения в 100-150 раз). Это дает пациентам возможность вылечить заболевание без операции. Во время проведения колоноскопии имеется возможность получить при необходимости биопсию тканей кишечника. Во время проведения колоноскопии врач может остановить кровотечение, удалить полипы, стриктуры в кишке, и пациентам не потребуется дополнительное хирургическое вмешательство.
Показания и противопоказания к обследованию
Колоноскопия может быть плановой диагностической, плановой лечебной и экстренной. Плановое диагностическое обследование проводится для определения характера, местоположения, распространенности и степени проявления изменений в тканях толстой кишки.
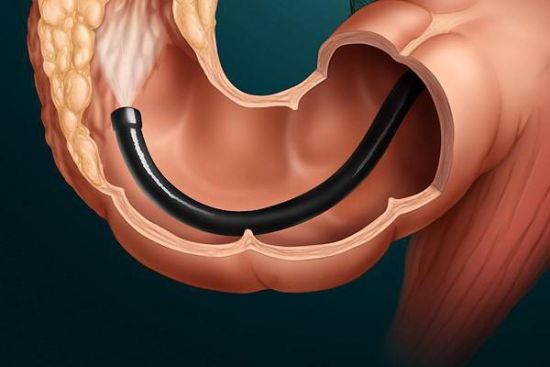 Если требуется, то эндоскопист проводит забор образцов для гистологического и цитологического исследования
Если требуется, то эндоскопист проводит забор образцов для гистологического и цитологического исследования
Процедура колоноскопия кишечника назначается пациентам с целью:
- подтверждения или установления точного диагноза, если у больного присутствуют признаки злокачественной опухоли в толстой кишке;
- определения морфологии и степени опухолевого процесса при онкологии;
- определения характера, степени и протяженности нарушений в тканях, вызванных воспалительными процессами;
- контроля и оценки результата терапевтических мероприятий при заболеваниях толстой кишки, в том числе и после хирургического лечения.
Диагностическая колоноскопия не назначается больным, у которых:
- тяжелая сердечная или легочная недостаточность, гипертоническая болезнь или прочие соматические болезни на поздних стадиях, при которых процедура может вызвать ухудшение состояния;
- неспецифический язвенный колит, болезнь Крона, дивертикулит и прочие патологии, протекающие в тяжелой форме, которые могут во время процедуры вызвать серьезные осложнения (кровотечение, разрыв стенки кишечника);
- разлитой гнойный перитонит;
- свищи, находящиеся на стадии формирования.
Если у больного острые воспалительные патологии анальной или перианальной области (анальная трещина, парапроктит, тромбоз геморроидальных узлов), абсцесс, ограниченное воспаление брюшины, свищи или ранний послеоперационный период, то решение о проведении процедуры принимает врач, учитывая все риски и предполагаемую пользу.
Лечебная плановая колоноскопия назначается в следующих случаях:
- есть подозрение на развитие онкологического процесса в толстой кишке;
- в проксимальных отделах обнаружены полипы;
- во время ректоскопии выявлены полипы в прямой кишке;
- выявлен диффузный полипоз;
- в прямой кишке геморрагия (кровь в кале ярко-красного цвета);
- рентген показал опухоль толстой кишки;
- неспецифический язвенный колит, болезнь Крона, протекающие не в тяжелой форме;
- в кишечнике воспалительно-дистрофический процесс и для уточнения диагноза нужно провести гистологию пораженного участка.
Лечебная плановая колоноскопия не проводится, если у больного обострение ишемического колита, обостренные коррозийные поражения (ожоги) и есть риск перфорации, сердечная или легочная недостаточность в тяжелой степени, тяжелое течение болезни Крона или НЯК. Относительными противопоказаниями считаются болезни анальной области с выраженными болями, ранний послеоперационный период, психические нарушения, большие грыжи.
В некоторых ситуациях требуется проведение экстренной колоноскопии. Обследование назначается для определения причин непроходимости толстого кишечника, извлечения инородного тела, выявления источника кровотечения и установления его выраженности. Можно ли проводить обследование решает врач в индивидуальном порядке.