Иридоциклит
Содержание:
Симптомы — признаки иридоциклита
Пациенты часто спрашивают, как распознать иридоциклит. Клиническая картина иридоциклита складывается из общих признаков и специфических особенностей течения, зависящих от вида иридоциклита.
Основные симптомы:
Начальными признаками иридоциклита являются болезненные ощущения, покраснение глаза, светобоязнь, слезотечение, незначительное снижение зрения, небольшая затуманенность зрения.
Симптоматика острого и хронического иридоциклита совпадает по проявлениям, но отличается выраженностью. При остром иридоциклите пациенты жалуются на головную боль, невозможность открыть глаз, выраженную чувствительность к свету.
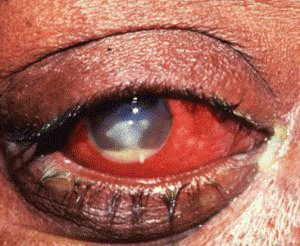
Объективно заметно характерное изменение радужной оболочки. Ее цвет меняется в сторону зеленоватого или ржавого оттенка, снижается четкость рисунка. В передней камере глаза появляется выпот – гнойный, серозный, фибринозный. Частым симптомом является разрыв сосудов со скоплением крови в передней камере глаза. .
При попадании экссудата на поверхность хрусталика и стекловидного тела развивается воспаление, приводящее к затуманиванию зрения и снижению его остроты.
В результате отека радужной оболочки развивается спаечный процесс и формируются спайки или синехии. Это опасный признак, ведущий к необратимому изменению формы зрачка и связанный с высоким риском слепоты.
Иридоциклит обычно бывает односторонним, может возникнуть острый иридоциклит только правого или левого глаза. В начале заболевания отмечается пониженное глазное давление. Но, при развитии патологического процесса, появлении выраженной экссудации и сращении радужки с хрусталиком глазное давление повышается.
Для хронического иридоциклита глаза характерны менее яркие симптомы, вялое течение, но этот вид иридоциклита хуже поддается лечению. Пациенты отмечают незначительную боль и покраснение, при этом при осмотре врач может заметить выраженные изменения, большое количество экссудата, грубые спайки радужной оболочки с хрусталиком. Хроническое воспаление может привести к атрофии глазного яблока, сужению зрачка, ограничению его подвижности.
Каждый вид иридоциклита глаза характеризуется специфичными симптомами.
Для гриппозного иридоциклита характерно острое течение с незначительным болевым синдромом. Появляется серозный экксудат, воспалительные отложения на задней поверхности роговицы.
Туберкулезный иридоциклит имеет протекает латентно, со слабой симптоматикой, развивается постепенно. На радужке образуются новые сосуды в окружении сальных образований с большим количеством экссудата. В стекловидном теле есть области помутнения. Могут образовываться задние спайки, возможно сращение и заращение зрачка.
Аутоиммунный рецидивирующий иридоциклит протекает очень тяжело. Рецидивы совпадают с обострениями основного заболевания – глаукомы, кератита, катаракты, атрофии глазного яблока.
При ревматическом иридоциклите процесс начинается стремительно с ярко выраженными симптомами. Часто наблюдается кровоизлияние под конъюнктиву.Поражаются, как правило, оба глаза. Заболевание совпадает с рецидивами ревматизма и возникает в период межсезонья.
Травматический иридоциклит одного глаза может вызвать воспалительный процесс в здоровом глазу (симпатическая офтальмия)
Хламидийный иридоциклит сопровождается такими заболеваниями как конъюнктивит, уретрит, воспаление суставов.
Симптомы иридоциклита у детей аналогичны клинической картине у взрослых пациентов. Это боль в глазах, светобоязнь, сужение зрачка, изменение цвета радужки.
Причины
Иридоциклит глаза практически всегда развивается на фоне другого заболевания. Порой он является первым признаком серьезных аутоиммунных, обменных, эндокринных нарушений. Известно много случаев, когда человек приходил к офтальмологу с увеитом, а позже у него диагностировали тяжелые системные заболевания. Таким образом, развитие увеита является тревожным звоночком, сигнализирующим о проблемах со здоровьем.
В зависимости от происхождения передний увеит бывает экзогенным и эндогенным. Первый развивается вследствие занесения инфекции из внешней среды. Эндогенные иридоциклиты возникают у людей с хроническими инфекциями, аутоиммунными заболеваниями, обменными расстройствами и патологиями эндокринной системы.
Внутренние факторы
Толчком к развитию эндогенного увеита служит проникновение вредных микробов в радужку и цилиарное тело. Патогенные микроорганизмы попадают туда с током крови и вызывают развитие воспалительного процесса. Помимо этого, воспаление может возникать под воздействием аутоантител или иммунных комплексов, которые циркулируют в крови людей с аутоиммунными заболеваниями.
Причины возникновения эндогенного иридоциклита:
- перенесенные бактериальные, вирусные, протозойные инфекции — сифилис, хламидиоз, токсоплазмоз, гонорея, грипп, корь;
- наличие очагов хронической инфекции в организме — хронические тонзиллиты, синуситы, отиты, гаймориты;
- ревматические заболевания — ревматоидный артрит, болезнь Бехтерева, ревматизм, синдромы Шегрена и Рейтера;
- нарушения обмена веществ и некоторые системные болезни с неустановленной этиологией — сахарный диабет, подагра, аутоиммунный тиреоидит, саркоидоз, болезнь Бехчета.
Развитию переднего увеита способствует целый ряд провоцирующих факторов. Патологии особенно сильно подвержены люди с ослабленным иммунитетом и нарушением работы эндокринной системы. Негативное влияние также оказывают частые стрессовые ситуации, переохлаждения, тяжелые физические нагрузки.
Внешние факторы
Воспаление радужки и цилиарного тела может быть следствием микробной контаминации при травмах, операциях, инфекционных поражениях переднего отрезка глаза. В этом случае патогенные микроорганизмы попадают в сосудистую оболочку контактным путем и вызывают воспалительный процесс.
Наиболее частые причины экзогенного иридоциклита:
- проникающие ранения;
- контузии глазного яблока;
- хирургические вмешательства; подробнее про операции на глазах →
- тяжелые кератиты.
Отметим, что послеоперационный иридоциклит может иметь реактивный характер. Такой увеит развивается вовсе не из-за занесения инфекции. Причиной его развития служит чрезмерно активная реакция глаза на хирургическое вмешательство.
Диагностика
Заподозрить заболевание врач может уже после беседы и осмотра пациента. В пользу иридоциклита также говорит снижение остроты зрения, которое не поддается оптической коррекции плюсовыми и минусовыми линзами. Для подтверждения диагноза офтальмологу требуется провести осмотр глаз в щелевой лампе.
Офтальмоскопические признаки переднего увеита:
- Отек роговицы и появление преципитатов на ее внутренней поверхности. Преципитаты могут иметь разные размеры и цвет. Как правило, они располагаются в нижнем отделе роговой оболочки и имеют вид треугольника, расположенного основанием книзу. При тяжелом течении болезни преципитаты покрывают всю роговицу.
- Перикорнеальная инъекция сосудов. Имеет вид красновато-синего ободка вокруг лимба. Возникает в ответ на воспалительный процесс в радужке и цилиарном теле.
- Изменение цвета радужной оболочки. Наблюдается не всегда. В некоторых случаях радужка может принимать характерный ржавый оттенок.
- Задние синехии. Имеют вид тяжей, соединяющих радужную оболочку с передней капсулой хрусталика. В тяжелых случаях вызывают полное заращение зрачка, которое можно заметить при осмотре.
- Неподвижность зрачка и отсутствие его реакции на свет. Обычно является следствием образования синехий. При отсутствии своевременного лечения может приводить к бомбажу радужки.
- Скопление гноя или крови в передней камере глаза. Появляется не всегда. Говорит о тяжелом течении заболевания.

Внутриглазное давление (ВГД) при иридоциклите может быть нормальным или повышенным. Подъем ВГД может быть обусловлен скоплением в передней камере серозной жидкости, экссудата или крови. В некоторых случаях внутриглазное давление повышается из-за заращения зрачка и бомбажа радужки. Это явление крайне опасно и требует немедленно медицинской помощи. Подробнее про глаукому →
Лечение
Первая помощь при И. заключается в расширении зрачка (для предотвращения сращений радужки с хрусталиком) и снятии болевого синдрома. Для этой цели применяют атропин, анальгетики.
Лечение И. проводится комплексно, с включением средств, воздействующих на источник инфекции и сенсибилизации, на иммунные механизмы организма и на воспалительный процесс в радужке и цилиарном теле.
Антибактериальные препараты применяют в основном при инфекционных и инфекционно-аллергических И. Антибиотики назначают внутрь в общепринятых дозах в среднем в течение 2—3 нед. Исключение составляют туберкулезные И., лечение которых специфической антибактериальной терапией проводят более длительно в зависимости от тяжести их течения. Эффективно местное лечение антибактериальными препаратами в виде подконъюнктивальных и ретробульбарных инъекций и методом электрофореза.
Общая неспецифическая десенсибилизирующая терапия — салицилаты, бутадион, реопирин, препараты кальция, антигистаминные средства, вещества, укрепляющие сосудистую стенку, и кортикостероиды. Наиболее эффективен бутадион, применяемый по 0,15 г 4 раза в день в течение 2—3 нед. Хлорид кальция вводят внутривенно в виде 10% р-ра по 5 —10 мл (15—20 инъекций на курс) или внутрь 10% р-р по 1 стол, л. 3 раза в день. Из антигистаминных средств назначают димедрол по 0,05 г 2 раза в день в течение 2 нед.
Аскорутин применяют по 1 таблетке 3 раза в день в течение 1 —1,5 мес.
Кортикостероиды применяют местно в виде инстилляций, инъекций под конъюнктиву глазного яблока и ретробульбарно. При этом создается наибольшая концентрация стероидов в глазу и уменьшается их общее воздействие на организм. В каплях назначают гидрокортизон 0,5—1% р-р или преднизолон, а в инъекциях под конъюнктиву — гидрокортизон или дексазон.
Внутрь кортикостероиды употребляют в основном при инфекционноаллергических и аутоиммунных И. Суточная доза преднизолона 25 — 30 мг, дексаметазона 2,5—3,0 мг, полькортолона (триамцинолона) 4— 6 мг. Препараты назначают в убывающих дозах, снижая каждые 5 дней преднизолон на 2,5 мг, дексаметазон — на 0,25 мг и полькортолон — на 0,5 мг. Лечение кортикостероидами проводят на фоне приема препаратов хлорида кальция, хлорида калия и витамина С.
При стероидорезистентных формах И. применяют иммунодепрессанты из группы цитостатиков — циклофосфан из расчета 1,5—3,0 мг на 1 кг веса больного в течение 1 — 1,5 мес. под контролем количества лейкоцитов.
В стадии стихания воспалительных явлений с целью рассасывания при И. применяют ферментную терапию — трипсин, лидазу и папаин. Трипсин вводят внутримышечно по 5—10 мг в 1—2 мл изотонического р-ра хлорида натрия. Лидазу вводят внутримышечно по 32—64 УЕ (условные единицы), 15—25 инъекций, с помощью электрофореза по 16—32 УЕ.
Для лечения И. применяют и физиотерапевтические методы: электрофорез, диатермию, УВЧ, ультразвук и фонофорез.
Рентгенотерапию используют в сочетании с другими методами лечения для снятия болевого синдрома, а также для достижения противовоспалительного и иммунодепрессивного эффекта. Облучение проводят лучами средней жесткости: при острых процессах назначают 15 р, при хрон, течении — 30 р, суммарно 180—200 р.
При туберкулезных И. на первом этапе лечения применяют препараты 1-го ряда: стрептомицин по 1 млн. ЕД в сутки (на курс в среднем 40— 50 млн. ЕД), ПАСК по 9 — 12 г в сутки и тубазид по 0,3 г 3 раза в день или фтивазид по 0,5 г 2 раза в день. Длительность курса — 6—12 и более месяцев в зависимости от тяжести процесса и эффекта лечения. Из препаратов 2-го ряда применяют этионамид по 0,25 г 3 раза в день, циклосерин по 0,25 г 2 раза в день. Рекомендуется длительное непрерывное лечение с назначением одновременно не менее 2 препаратов. Эффективным средством является туберкулинотерапии.
При герпетических И. наилучший эффект получен при комбинированном применении препаратов интерферона со средствами иммунотерапии (донорская плазма, гамма-глобулин). Лейкоцитарный человеческий интерферон с активностью 150— 500 ЕД/мл предпочтительнее вводить подконъюнктивально по 0,3 — 0,5 мл, от 3 до 20 инъекций на курс лечения. Интерферон применяют также в каплях (в конъюнктивальный мешок) 2—6 раз в сутки. При инфекционно-аллергических И., связанных с фокальной инфекцией, необходимо проведение санации полости рта, вскрытие придаточных пазух носа при наличии- в них гноя, тонзиллэктомия при хрон, тонзиллите.
При некоторых осложнениях И.— вторичной глаукоме, осложненной катаракте, отслойке сетчатки, швартообразовании в стекловидном теле — показано оперативное лечение.
Симптомы
Признаки иридоциклита могут наблюдаться в области одного глаза или обоих органов зрения. Симптоматика заболевания разнообразна, и во многом определяется его формой.
Общими проявлениями острой патологии становятся:
- покраснение глазных яблок;
- обильное отделение слёзной жидкости;
- болезненность, усиливающаяся после прикосновений к глазам;
- преципитаты на роговице (серовато-белые отложения клеток и экссудата);
- фотофобия, проявляющаяся в виде повышенной чувствительности к любым источникам света;
- туманность в поле зрения;
- сужение зрачков;
- слабая реакция на свет;
- головная боль.
Проверка зрительной функции может обнаруживать её незначительное ухудшение. У некоторых пациентов способна изменяться окраска радужной оболочки глаза, приобретающая нетипичные оттенки.
При развитии вирусного иридоциклита имеют место повышенное внутриглазное давление, скопления серозного экссудата. Болезнь, вызванную хламидиями, часто дополняют конъюнктивит и уретрит.
При наличии хронической формы иридоциклита основные симптомы выражаются менее ярко. Такая разновидность заболевания опасна атрофическими явлениями в органах зрения – утратой хрусталиком прозрачности, помутнением стекловидного тела, спайкообразованием в радужной оболочке, заращением зрачка.
Патологическая анатомия
По вполне понятным причинам свежие случаи диффузных иридоциклитов лишь в виде редчайшего исключения могут стать объектом патологоанатомического исследования. Поэтому об изменениях при них можно судить лишь на основании экспериментальных наблюдений и на основании аналогичных изменений при травматических иридоциклитах и при иридоциклитах вследствие язв роговицы.
В свежих случаях дело идет о фибринозной экссудации в ткань радужки и цилиарного тела и об инфильтрации стромы лимфоцитами и полинуклеарами. Инфильтрация носит большей частью диффузный характер, но встречается и очаговая, главным образом в области сфинктера перед пигментным эпителием и у корня радужки около шлеммова канала. В цилиарном теле экссудат располагается преимущественно по его поверхности, причем оба слоя эпителия обильно пронизаны эмигрирующими клетками.
В старых случаях отмечается организация экссудата в соединительную ткань. Смотря по тому, где происходит организация, отмечается круговое сращение зрачкового края радужки с передней капсулой хрусталика и заращение зрачка, соединительнотканные пленки на поверхности радужки, на поверхности цилиарного тела и позади хрусталика. Сморщивание этих пленок может привести к вторичным изменениям; на радужке к вывороту ее пигментного слоя на переднюю поверхность, на цилиарном теле – к отслойке цилиарного тела и сетчатки.
В строме радужки и цилиарного тела при старых процессах отмечается атрофия, исчезновение хроматофор, превращение их в неуклюжие бесформенные клетки, обеднение пигментом, развитие грубой волокнистой соединительной ткани. Преципитаты состоят из склеившихся вместе лимфоцитов, с включенными в них зернышками пигмента.
Патологоанатомические изменения при туберкулезных иридоциклитах проявляются двояко. С одной стороны, при узелковых формах наблюдается развитие типичных туберкулезных узелков, которые в сливных формах дают образование более или менее обширных туберкулезных гранулем. Туберкулезные узелки развиваются в ткани радужки и цилиарного тела, но нередко наблюдается отложение специфичных туберкулезных продуктов на поверхности этих оболочек, откуда они могут переноситься с током жидкости в различные места глаза, давая таким образом повод к прививке штамм туберкулеза.
При хронических диффузных туберкулезных иридоциклитах и в старых, приведших глаз к атрофии, случаях изменения зачастую не носят ничего характерного для туберкулеза и заключаются в диффузной инфильтрации ткани лимфоцитами и отдельными очагами круглоклеточной инфильтрации, главным образом позади сфинктера у пигментного эпителия, в области корня радужки и под эпителием цилиарного тела в углублениях между отростками.
При сифилитических иридоциклитах помимо диффузной инфильтрации ткани лимфоцитами и эпителиоидными клетками наблюдается образование периваскулярных узелков с типичными изменениями сосудов – инфильтрация адвентиции клетками и разрастание интимы, то есть явления пери- и эндоваскулита.
Симптомы и диагностика иридоциклита
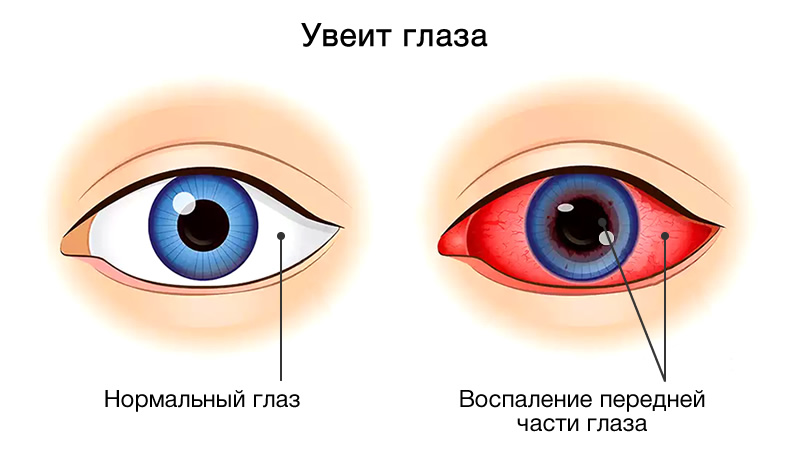
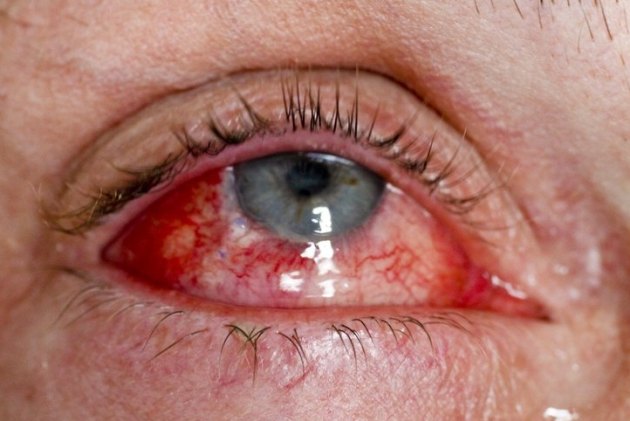
Иридоциклит, как правило, носит односторонний характер. Основные жалобы пациентов заключаются в покраснении глаза, появлении сильной боли в пораженном глазу, области виска, слезотечении, светобоязни, незначительном ухудшении зрения. При пальпации отмечается болезненность глаза. Объективный признак заболевания состоит в покраснении глазного яблока, обусловленном расширением сосудов, окружающих лимб (перикорнеальной инъекции).
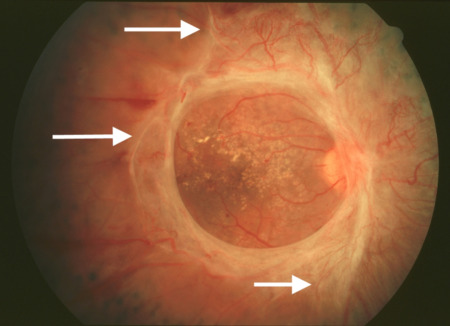
Сама по себе роговая оболочка прозрачная, однако на её задней поверхности наблюдается наличие преципитатов, имеющих различные размеры и цвет, они являются скоплением клеток, которые сопровождают воспалительный процесс.
Влага передней камеры непрозрачная с присутствием клеток крови и экссудата (серозного, гнойного или фибринозного). Оседание гнойного экссудата на дно передней камеры приводит к образованию скопления в форме полумесяца или полоски, имеющей серый или желтый оттенок (гипопиона). Разрыв сосуда в передней камере является причиной возникновения гифемы (скопления крови).
Иридоциклит характеризуется сглаженностью рисунка радужной оболочки и изменением её цвета: она становится зеленоватого либо ржавого оттенка. Наблюдается сужение зрачка, снижается реакция на световой раздражитель. Происходит процесс образования спаек (задних синехий) между воспаленной радужной оболочкой и передней капсулой хрусталика. Отмечается изменение формы зрачка, образование круговой спайки вплоть до полного его заращения.
Ввиду угнетенной секреции внутриглазной жидкости, обусловленной воспалением цилиарного тела, при иридоциклите отмечается снижение внутриглазного давления. Повышение внутриглазного давления происходит вследствие нарушения оттока внутриглазной жидкости, вызванного выраженным спаечным процессом между хрусталиком и зрачковым краем радужной оболочки.
Клиническая картина и течение иридоциклита зависят от причины, которая спровоцировала развитие заболевания и состояния иммунитета (как местного, так и общего).
Диагноз основывается на типичных жалобах, результатах пальпации, осмотре офтальмолога с помощью щелевой лампы. Иридоциклит необходимо дифференцировать с рядом других острых заболеваний, которые сопровождаются схожими симптомами. Выяснение причины заболевания проводят с помощью различных клинико-лабораторных и инструментальных методов исследования: общего и биохимического исследования крови с целью оценить воспалительную реакцию организма, рентгенологического исследования легких, придаточных пазух носа (чтобы исключить очаги хронической инфекции), консультаций узких специалистов: отоларинголога, стоматолога, фтизиатра, эндокринолога, аллерголога и др.
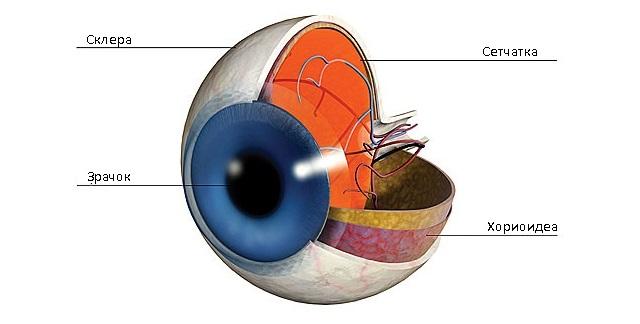
Что такое иридоциклит
Воспаление радужки называется ирит, а воспаление цилиарного (реснитчатого) тела – циклит. Но так как два этих отдела глазного яблока анатомически рядом расположены, кровоснабжаются они одной веткой сосудистой сети, из-за чего воспаление из одного участка моментально поражает другой.
Развивается патология из-за нарушения проницаемости гематоофтальмологического барьера. Этот барьер представляет собой своеобразную мембрану между общим кровотоком организма и сосудистой сеткой глаза. Работает барьер как биологический фильтр для очень маленьких тонких сосудов сетчатки и глазного яблока.
Функция гематоофтальмологического барьера – задерживать все крупные молекулы, соединения, токсины, бактерии, вирусы, антигены, микроорганизмы, иммунные комплексы. Также этот фильтр не пропускает большинство медикаментозных средств, что значительно затрудняет лечение, оставляя лишь препараты местного применения.
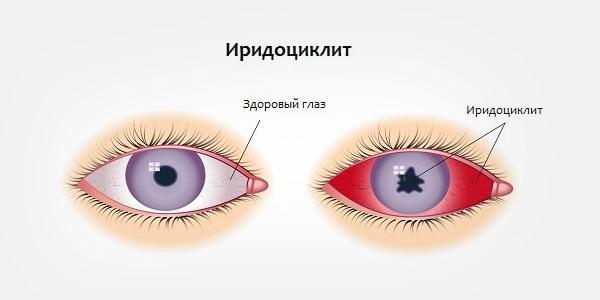
Под влиянием причин извне организма или, наоборот, изнутри проницаемость барьера нарушается. И при наличии любого инфекционного воспаления в организме антигены по сосудам проникают в радужку, а затем в цилиарное тело, формируя новый очаг воспаления. Патология может затронуть оба или один левый, или правый глаз.
Заболевание может проходить с образованием экссудата (жидкости) в стекловидном теле, из-за чего мутнеют оптические среды глаза. Радужка воспаляется, отекает, что приводит к физическому контакту со стенкой хрусталика. При наличии экссудата возможно сращивание хрусталика с радужкой, образование задних синехий (спаек).
В видео смотрите наглядно что такое иридициклит:
Спайки деформируют зрачок, происходит дистрофия, рубцевание тканей, изменение формы, эластичности, ширины зрачка, что сильно снижает остроту зрения. При значительном воспалении может произойти пролиферация, расплавление стенок хрусталика или полное заращение зрачка.
Осложнения заболевания:
- полная или частичная потеря зрения;
- катаракта;
- амблиопия;
- васкулит;
- глаукома;
- отслойка сетчатки;
- хориоретинит;
- эндофтальмит;
- бельмо на глазу;
- абсцесс радужки;
- перфорация, атрофия глазного яблока;
- ампутация глаза.
Заразен ли иридоциклит
Иридоциклит глаза – неинфекционное заболевание, оно возникает из-за занесения патологических антигенов с током крови, поэтому не передается. Для возникновения воспаления должен произойти сбой в иммунной системе, нарушение проницаемости гематоофтальмологического барьера, а также наличие инфекции в организме.
Разновидности иридоциклита
Чаще всего заболевание затрагивает одновременно три элемента зрительного аппарата: радужку, сосуды и цилиарное тело. По отдельности аномалия встречается редко, поэтому требуется комплексная терапия. Если не приступить к лечению своевременно, то повышается риск полной потери зрения. Абсцесс можно рассмотреть в передней оболочке ока, чаще всего иридоциклит поражает людей от двадцати до сорока пяти лет.
В зависимости от вида течения патологии ее делят на следующие категории:
- Неинфекционно-аллергическая;
- Вызванная механическими повреждениями ока;
- Спровоцированная нарушением метаболизма или сбоем в работе внутренних систем организма;
- При хронических недугах;
- Инфекционно-аллергическая.
Если говорить о причинах, провоцирующих развитие аномалии, то в большинстве случае, их сложно выявить. Однако вызвать иридоциклит могут глазные заболевания. По типу протекания патологии, она делится на:
- Хроническую;
- Острую;
- Рецидивирующую;
- Подострую.
| В зависимости от характера абсцесса недуг классифицируют на геморрагический, экссудативный, серозный и фибринозно-пластический иридоциклит. |
Острый иридоциклит
Данная разновидность воспалительного заболевания развивается быстрыми темпами, симптомы проявляются с первых дней повреждения ока. Главный признак – сильная боль в глазах. Чаще всего она сосредотачивается исключительно в области зрительного аппарата, но может распространиться на голову.
Болевые ощущения усиливаются в ночное время. Требуется срочная медицинская помощь.
Хронический
Это не самостоятельный недуг, а один из симптомов иных заболеваний (туберкулез, грипп), на фоне которых развивается иридоциклит. Болевые ощущения не слишком беспокоят пациента, патология прогрессирует медленно.
При прогрессировании аномалии наблюдается помутнение стекловидного тела, образование небольших опухолей на радужке и бугорков, переходящих на роговую оболочку.
Серозный
В чистом виде болезнь встречается очень редко, обычно врачи диагностируют у пациентов комбинированный тип недуга (фиброзно-серозный). Помимо воспаления в переднем отделе глазного яблока наблюдается выделение гноя. Подобная аномалия может вызвать глаукому.
| В некоторых случаях человек жалуется на отёчность, красноту радужки. Также возможно образование спаек на стекловидном теле. |
Фибиринозно-пластический иридоциклит
Причина его развития кроется в проникающих травмах органа зрения. Часто перетекает в хроническую форму. Даже самая интенсивная терапия может не дать результата, и заболевание продолжит прогрессировать.
На задней оболочке ока возможно образование спаек, провоцирующих заращивание зрачка. В процессе развития иридоциклита пациент теряет предметное зрение, оно остается лишь частично. Единственное, что может различить человек – это интенсивность воздействия светового потока на сетчатую оболочку.
Главная опасность аномалии кроется в том, что она может затронуть здоровый глаз.
Диагностика
При постановке диагноза иридоциклита врач опирается на данные комплексного обследования, в которое входят:
- Офтальмологический осмотр;
- Лабораторные методы диагностики;
- Консультация смежных специалистов.
При первичном осмотре офтальмолог проверяет состояние глазного яблока, остроту зрения по таблицам, измеряет внутриглазное давление. Выполняют аппаратные исследования:
- УЗИ;
- Биомикроскопия глаза;
- Рентгенография легких и носовых пазух;
- Тонометрия;
- Офтальмоскопия;
- Флуоресцентная ангиография.
Для выяснения этиологии заболевания проводят лабораторные исследования – общий и биохимический анализ крови, общий анализ мочи, пробы на аллергические реакции, иммунный статус, оценка маркеров системных заболеваний.
На основе полученных данных врач уточняет диагноз для дифференциальной диагностики иридоциклита от острого конъюнктивита, кератита, приступа глаукомы.
Я могу направить пациентов на консультацию к узкопрофильным специалистам, таким как аллерголог, ревматолог, оториноларинголог, фтизиатр.