Инвазивный рак молочной железы
Содержание:
Диагностика болезни
Основным средством ранней диагностики служит самообследование молочной железы. Желательно выполнять его не реже, чем раз в месяц, особенно, если вы входите в группу риска (мутации генов, наличие заболевания в семейном анамнезе, избыточный вес, гормональные нарушения, возраст старше 40 лет).
Если при самообследовании молочной железы в ней прощупывается уплотнение (или уплотнения), это может быть карцинома.
При надавливании на сосок могут появиться выделения. Если в них присутствует кровь, следует насторожиться.
Появление таких признаков заболевания, как болезненность груди, «апельсиновая корка», втяжение соска, изменение формы молочной железы также служит поводом для обращения к маммологу.
При подозрении на онкологическое заболевание врач назначит комплексное обследование. Если подозрения подтвердятся, ведением болезни будет заниматься врач-онколог.
Комплексное обследование по поводу карциномы молочной железы включает такие обследования, как:
-
Маммография.
Рентген грудной клетки помогает обнаружить новообразование, определить его локализацию, плотность, границы. -
УЗИ.
Ультразвуковое исследование показывает состояние лимфатических узлов, дает дополнительные данные о мягких тканях. УЗИ помогает в дифференциальной диагностике онкологического заболевания, чтобы отличить карциному от кисты или иного новообразования. -
Допплерография.
Этот диагностический метод показывает состояние кровеносных сосудов, степень их вовлечения в онкологический процесс. - МРТ.Магнитно-резонансная томография молочной железы позволяет изучить не только контуры, границы новообразования, но и его структуру, прорастание в окружающие мягкие ткани.
- Общий клинический и биохимический анализы крови.
- Анализ крови на онкомаркеры используется как дополнительный метод диагностики.
- Анализ мочи.
-
Биопсия.
С помощью иглы берутся образцы ткани из нескольких областей опухоли. Эта процедура называется пункционной биопсией. Полученные образцы ткани исследуются под микроскопом. Врач изучает дифференцировку раковых клеток, определяет тип опухоли, оценивает степень ее злокачественности, а значит, риска и вероятности рецидивов после удаления. На основании этих данных устанавливается окончательный диагноз и составляется план лечения.
На поздней стадии карциномы, при подозрении на метастазы в головном мозге, костях могут быть назначены МРТ мозга, остеосцинтиграфия.

Лечение инвазивной карциномы молочной железы
Лечение карциномы предполагает комплексный подход, с применением химиопрепаратов, гормональной терапии, облучения и, в большинстве случаев, хирургического вмешательства.
Лучевая терапия всегда применяется в комплексе с другими лечебными процедурами, и никогда – самостоятельно. Облучение назначают после курса приема медикаментов, после хирургического вмешательства и пр. При этом воздействуют не только на зону пораженной груди, но и на места возможного метастазирования (например, на область подмышечных лимфоузлов). Сеансы проводят либо непосредственно после резекции, либо на фоне медикаментозной терапии, но не позднее полугода после оперативного лечения.

Химиотерапию для лечения карциномы молочной железы назначают в подавляющем большинстве случаев, особенно при наличии метастазов или на поздних стадиях заболевания. Выбор лекарственных препаратов для данного метода лечения очень широкий. При выраженном прогрессировании опухоли обычно используют такие лекарства, как циклофосфан, адриамицин, 5-фторурацил, которые способствуют продлению жизни пациенток даже в самых запущенных случаях.
Зачастую химиотерапия применяется в предоперационном периоде для уменьшения объемов новообразования, что значительно улучшает прогноз операции. А одновременное использование таких препаратов, как трастузумаб или бевацизумаб делает лечение максимально эффективным.
Гормональная терапия также редко используется самостоятельно – это допускается только в пожилом возрасте для обеспечения продолжительной ремиссии. Гормональные препараты успешно применяются в комбинации с другими методами лечения. При этом назначаются лекарства с эстрогеноподобным действием, контролирующие рост опухоли, либо средства, понижающие синтез эстрогенов. К первым препаратам относится тамоксифен, а ко второй группе можно отнести анастрозол или летрозол. Перечисленные медикаменты считаются препаратами первого выбора при инвазивной карциноме. Схема применения этих лекарственных средств расписывается строго индивидуально.
Оперативное лечение может осуществляться несколькими методами:
- стандартный метод радикальной мастэктомии подразумевает удаление молочной железы (при этом сохраняется грудная мускулатура для возможности проведения маммопластики);
- мастэктомия частичная, с возможностью маммопластики.
В дальнейшем форму и объемность железы восстанавливают при помощи операции эндопротезирования или реконструкции аутогенными тканями.
В особо тяжелых запущенных случаях проводят операции, цель которых – облегчить состояние пациента и продлить ему жизнь. Такие оперативные вмешательства называют паллиативными.
Гомеопатия для лечения инвазивной карциномы – это достаточно спорный вопрос в медицинских кругах. Большинство специалистов традиционной медицины допускают прием гомеопатических средств для профилактики, но не для лечения злокачественных опухолей. Конечно, доверять гомеопатии, или нет, каждый пациент решает самостоятельно. Главное – не упустить время и не довести заболевание до запущенной неоперабельной стадии, когда об успешности лечения уже не может идти речи.
Из наиболее распространенных при карциноме железы гомеопатических препаратов можно назвать Conium, Thuja, Sulfuris, Kreosotum.
Народное лечение можно применять только одновременно с традиционным, но никак не вместо него. Приведем несколько популярнейших рецептов, которые способствуют торможению роста опухоли.
- Примерно 150 г косточек от вишен заливают козьим молоком 2 л, и отправляют в духовку на малый огонь на 6 ч. Полученное лекарство пьют по 100 мл трижды в сутки в промежутках между едой. Длительность лечения – не менее двух месяцев.
- Чистый прополис употребляют по 4-5 раз в сутки по 6 г, в промежутках между приемами пищи.
- Цвет картофеля собирают, высушивают в тени и готовят настой: на 1 ч. л. сырья – 0,5 л кипятка. Настаивают на протяжении 3-х ч. Принимают по 100 мл трижды в сутки за 30 мин до приема пищи. Длительность приема – один месяц.
- Березовый гриб натирают и настаивают 2 дня в теплой прокипяченной воде из расчета один к пяти. Далее настой фильтруют и пьют не менее трех раз в сутки за 30 мин до приема пищи. Хранят лекарство в условиях холодильника не больше 4-х дней.
Кроме этого, можно использовать и дары природы – травы, листья, ягоды или плоды растений. Лечение травами предполагает использование растений, обладающих следующими свойствами:
Характеристика апокринного рака и апокринных поражений молочной железы
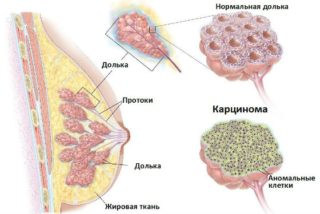
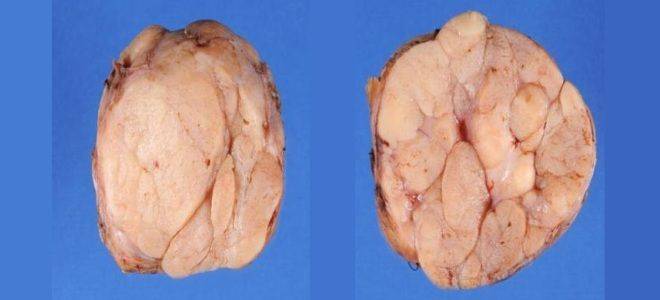
Инвазивная карцинома груди – наиболее распространенное злокачественное новообразование, поражающее женщин во всем мире. Это неоднородное заболевание с морфологической, молекулярной и клинической точки зрения. Оно включает в себя не менее 20 различных морфологических вариантов, среди которых инвазивная протоковая карцинома неспециального типа (NST) является наиболее распространенным типом, составляющим до 75% всех карцином молочной железы. Остальные 25% относятся к так называемым специальным гистологическим типам, включая инвазивную апокринную карциному груди.
Определение. Апокринная карцинома груди – это редкий первичный рак груди, характеризующийся апокринной морфологией, отрицательным по рецепторам эстрогена, прогестерона и положительным по рецепторам андрогенов профилем с частой сверхэкспрессией белка эпидермального фактора роста Her-2/neu (~ 30%).
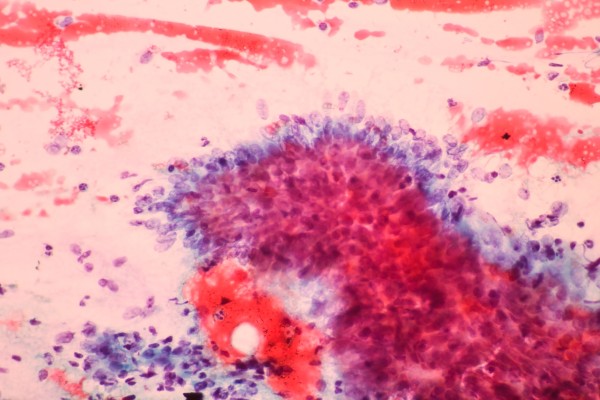
Апокринные клетки молочной железы имеют обильную эозинофильную и гранулярную цитоплазму (клетки «типа A»), центрально-ноцентрически расположенные ядра с выступающими ядрышками и отчетливыми границами клеток. Другой, менее распространенный тип апокринных клеток, называемый клетками «типа B», имеет более пенистую и вакуолизированную цитоплазму. Эти апокринные клетки могут разрастаться в атипичные или злокачественные образования.

Клетки апокринного рака молочной железы. Зернистая цитоплазма, круглые ядра с выраженными ядрышками, четко определенные границы клеток
Обычно в тканях груди наблюдается апокринная дифференцировка (метаплазия), особенно в контексте фиброзно-кистозной болезни груди, хотя она может быть связана с другими доброкачественными и злокачественными состояниями. Апокринная метаплазия, характеризующаяся мелкозернистой бледной эозинофильной цитоплазмой и склонностью к апикальному почкованию цитоплазмы, обычно рассматривается как индикатор низкого потенциала данного поражения, подвергающегося злокачественной трансформации. Злокачественная трансформация этого апокринного эпителия впервые была описана Кромпечером в 1916 г.
Доброкачественные поражения груди с апокринной морфологией включают:
- папиллярные апокринные изменения;
- апокринные кисты;
- апокринный аденоз (склерозирующий аденоз с апокринной метаплазией);
- апокринную аденому.
Злокачественные апокринные поражения груди включают:
- карциному апокринную протоковую (DCIS);
- инвазивную апокринную карциному.
Недавние достижения в молекулярной классификации опухолей молочной железы выявили подмножество опухолей молочной железы, ассоциированных с высокой экспрессией мРНК рецептора андрогена, включая так называемые “люминальные опухоли с рецепторами андрогена (LAR luminal androgen receptors)” и “молекулярные апокринные опухоли” (MATs molecular apocrine tumors). Распознавание этих подмножеств опухолей открыло потенциальные возможности для терапии, использующей путь AR при тройном негативном раке молочной железы (TNBC triple negative breast cancer).
К сожалению, отсутствие единообразного принятия/применения диагностических критериев привело к появлению различных и часто сбивающих с толку определений и пороговых значений для определений апокринной карциномы в доступной литературе. Более того, последняя классификация опухолей молочной железы ВОЗ предлагает неточное определение апокринной карциномы груди.
Большинство специалистов предпочитает основывать диагноз апокринной карциномы с использованием именно комбинации критериев:
- Морфологических критериев – апокринная морфология в >90% опухолевых клеток (те же критерии используются для всех других специальных гистологических подтипов);
- Иммуногистохимических критериев или на отличительном иммуногистохимическом профиле. Отрицательный по эстроген-рецепторам (ER), отрицательный по прогестерон-рецепторам (PR) и положительный по рецепторам андрогенов (AR), потому что этот профиль близко соответствует нормальному (и метапластическому) апокринному эпителию молочной железы.
Лечение инвазивной протоковой карциномы в Израиле
Хирургическое вмешательство
Как правило, основной метод при этом виде злокачественного заболевания — это оперативное лечение для удаления опухоли. Существуют такие операции, как:
• Лампэктомия – органосохраняющее оперативное вмешательство
При этой операции онкохирург берет во внимание следующие факторы: первичный или местнораспространенный вид рака, инфильтрация новообразования в соседние ткани молочной железы, а также количество очагов злокачественного процесса в груди.
• Мастэктомия – радикальная операция по удалению груди в случае, если лампэктомия невозможна по показаниям, или эту операцию выбрал пациент. Иногда лучевая терапия не требуется после проведения удаления молочной железы
Также доктор предложит варианты по восстановлению груди с помощью имплантатов.
Операция по удалению лимфатических узлов.
Раковые клетки могут распространится по лимфатической системе, поэтому при подозрении — часть лимфатических узлов удаляется и отправляется на биопсию или сентинальную диагностику, либо удаляются все узлы, если диагноз подтвердился.
Дополнительная — Адьювантная (неодьювантная) терапия
Решение и рекомендации о дополнительном, или адъювантном лечении, принимает ведущий врач-онколог на основании результатов операции и исследований. Цель адъювантной терапии – уменьшить вероятность рецидива болезни в груди или в виде метастазов в других частях тела, и закрепить результат ремиссии, или излечения от онкологического заболевания. При этом оценивается ожидаемая польза от адъювантной терапии, которая может включать таргетную терапию, возможные побочные эффекты, а также учитываются предпочтения пациента. Обычно включает химиотерапию и по показаниям анти-HER2-терапию.Узнать больше про адъювантную терапию в Израиле
Неоадьювантая терапия
Когда лекарственное лечение назначают до операции – это называется неоадъвантной терапией. Рекомендуется только врачом при первой стадии в рамках клинических исследований.
Химиотерапия
Химиотерапия — это лечение с использованием медикаментозных цитотоксических средств, которые уничтожают раковые клетки.
Гормональная терапия
Назначается при наличии рецепторов в атипичных клетках инвазивной протоковой карциномы, которые реагируют на гормон эстроген и прогестерон (ER +). Вся биопсия обязательно тестируется на наличие рецепторов эстрогенов и прогестерона в раковой опухоли.
Если тест оказался положительным, в этом случае лечащий врач предложит подходящую гормональную терапию.
Лучевая терапия
Лучевая или радиотерапия — облучение рентгеновским излучением для уничтожения злокачественных новообразований. После лампэктомии обычно всегда назначается лучевая терапия для уменьшения риска появления повторного рака молочной железы. Также после радикальной операции – мастэктомии при высоком риске рецидива или при обнаружении заболевания в лимфатических узлах подмышечной впадины.
Таргетная терапия
В эту группу лекарственных препаратов входят компоненты, которые блокируют рост и распространение злокачественных клеток, воздействуя на физиологию клетки. Наиболее широко применяемым препаратом в таргетной терапии является Герцептин, который воздействует на опухоль с высоким уровнем белка HER2.
Ингибиторы контрольных точек иммунитета
Это вид медикаментозного лечения, который является эволюцией после таргетной терапии – и обладает противораковым эффектом при всех типах злокачественных новообразований. ИКТИ включают споткнувшийся механизм иммунитета для борьбы с болезнью. Наиболее популярными ингибиторами контрольных точек иммунитета являются — анти-CTLA4, анти-PD-1 и PD-L1 антитела.
Причины появления инвазивного рака груди
Есть факторы, которые повышают риск развития онкологического заболевания. Например, наследственные мутации генов BRCA1, BRCA2. Эти гены в норме препятствуют развитию новообразований, но при мутациях утрачивают защитные функции. Это открывает возможность беспрепятственного развития опухолевых заболеваний.
Еще один генетический фактор — гиперэкспрессия гена HER2/neu. Этот ген отвечает за синтез белка, который необходим для клеточного роста. Если его производится слишком много, клеточное деление становится избыточным, образуется опухоль.
Анализы на мутации генов BRCA, белок HER2 — одни из ключевых тестов для оценки факторов риска развития инвазивного рака молочной железы.
Наличие сразу нескольких факторов увеличивает вероятность заболевания многократно.
И все же это именно факторы, а не причины развития злокачественной опухоли. Подлинные причины заболевания неизвестны. Это значит, что даже при отсутствии факторов риска полной, 100% гарантии от заболевания быть не может.
С другой стороны, наличие даже одного, а тем более нескольких факторов автоматически означает, что женщина находится в группе риска.
Рак молочной железы, как правило, возникает у женщин. У мужчин такие случаи крайне редки, возникают в пожилом возрасте при гормональных нарушениях.
Основные факторы развития заболевания:
- Пол. Заболевание, как правило, возникает у женщин.
- Возраст. Чаще всего инвазивный рак молочной железы возникает после 40 лет.
- Наследственность. Наличие заболевания в семейном анамнезе (у близких родственниц) существенно влияет на риск его развития у женщины.
- Генетический фактор. Мутации генов BRCA1, BRCA2, HER2/neu служат фактором развития злокачественных опухолей молочной железы.
- Ожирение, лишний вес. Жировые ткани работают как орган внутренней секреции и влияют на баланс гормонов. Массивные жировые отложения изменяют гормональный статус и служат фактором развития гормонозависимых онкологических заболеваний.
- Аномально раннее или позднее менархе (первая менструация).
- Позднее наступление менопаузы.
- Поздние первые роды (после 35 — 40 лет).
- Отсутствие беременностей и/или родов.
- Аборты. Во время беременности в организме женщины происходит гормональная перестройка. Искусственное прерывание беременности нарушает этот естественный процесс, дает ему обратный ход, что приводит к гормональному дисбалансу.
- Отказ от грудного вскармливания. При лактации молочные железы перестраиваются, изменяется активность железистых клеток. Отказ от грудного вскармливания делает эту перестройку ненужной, но не может отменить. В результате возникают изменения в тканях, которые могут привести к развитию мастопатии, мастита, доброкачественной или злокачественной опухоли.
- Заместительная гормональная терапия. Гормонотерапия зачастую применяется для лечения симптомов климактерического синдрома. Применение гормональных препаратов — средство насильственной коррекции уровня гормонов, которое может иметь негативные побочные действия. В частности, возможно развитие гормонозависимых опухолей, включая злокачественные.
- Кистозно-фиброзная мастопатия. Изменения тканей молочной железы, связанные с гормональным дисбалансом чаще всего возникают у женщин в возрасте 30 — 40 лет. При этом в груди образуются уплотнения, появляются выделения из соска, ощущается тяжесть, распирание, дискомфорт, боль в груди. Сама по себе мастопатия относится к доброкачественным заболеваниям, но ее узловая форма опасна малигнизацией (озлокачествлением).
- Фиброаденома молочной железы. Доброкачественное новообразование, состоящее из клеток соединительной и железистой ткани, чаще возникает у женщин молодого возраста, у девушек пубертатного возраста. В одних случаях эти образования рассасываются сами собой, в других могут стать причиной онкологического заболевания.
- Стрессы. Гормональная система женщины очень чувствительна к психоэмоциональному состоянию. Стрессы, психические травмы, перегрузки могут привести к развитию невротических расстройств и одновременно послужить причиной гормональных нарушений.
- Нерегулярная половая жизнь. Длительное отсутствие нормальной половой жизни негативно влияет на гормональный статус женщины и наряду с другими факторами может способствовать развитию опухолевого заболевания.
- Воздействие радиации.
- Внутрипротоковая папиллома. Эта доброкачественная опухоль может озлокачествиться и дать старт развитию онкологического заболевания.
Как лечить рак молочной железы
Для лечения РМЖ используются общие методы, применяемые в медицине для борьбы с опухолями: хирургический метод, лучевая, химио-, гормонотерапия. На выбор лечения влияют многие факторы: стадия заболевания, скорость прогрессирования болезни и локализация первичной опухоли, наличие или отсутствие метастазов. Также учитываются и физиологические особенности каждой пациентки: возраст, состояние менструального цикла, гормональный фон, состояние иммунной системы, наличие в истории болезни сопутствующих заболеваний. В зависимости от вышеперечисленных факторов лечение может быть хирургическим, комбинированным (с использованием двух разных методов лечения) и комплексным (с использованием всех методов лечения РМЖ). После завершения лечения инвазивного рака молочной железы женщина должна проходить периодические обследования у врача (раз в несколько месяцев), делать маммографию, так как есть риск наступления рецидива.
Хирургическое лечение. Является основным методом лечения онкологических заболеваний, включая рак молочной железы. Исходя из объема требуемого хирургического вмешательства выделяют:
- радикальную мастэктомию, в ходе которой происходит полное удаление молочной железы вместе с грудными мышцами, окружающей жировой клетчаткой и регионарными лимфатическими узлами. При радикальной модифицированной мастэктомии сохраняется большая грудная мышца. При простой мастэктомии удаляется молочная железа и большая грудная мышца без иссечения лимфатических узлов;
- радикальную резекцию молочной железы, в ходе которой удаляется только сектор молочной железы с опухолью и до 2/3 области здоровой ткани вокруг нее. Этот способ хирургического лечения подходит для удаления небольших опухолей (до 3 см) и является операцией, позволяющей сохранить форму молочной железы и сосок;
- квадрантэктомию, также являющуюся органосохраняющей операцией. В ходе хирургического вмешательства удаляется опухоль и ¼ часть молочной железы. При этом удается сохранить до 60–70 % объема молочной железы;
- лампэктомию, в ходе которой иссекают опухоль в пределах здоровой ткани, отступив от границ опухоли на 1 см;
- туморэктомию (эксцизионную биопсию), в ходе которой удаляется только опухоль без затрагивания здоровых тканей. Косметические дефекты, полученные в результате проведения хирургического лечения, убираются с помощью пластических операций.
Лучевая терапия. Это метод локального воздействия на опухоль. Применяется в предоперационный и послеоперационный периоды. Предоперационная лучевая терапия позволяет уменьшить степень злокачественности опухоли, подавить рост метастазов и предупредить возникновение ранних рецидивов. Послеоперационная лучевая терапия назначается после проведения органосохраняющих операций.
Химиотерапия. В отличие от лучевой терапии воздействует на весь организм и назначается для профилактики и лечения метастазов. РМЖ является восприимчивым к большинству современных противоопухолевых препаратов. Лечение химиотерапией начинается с подбора препарата после гистологического исследования биопсии, определения подходящей дозы, режима введения препаратов. Так как этот метод лечения является токсичным, введение препаратов проводится с интервалом в 3–4 недели. За этот срок здоровые ткани, подвергшиеся химическому воздействию, успевают полностью восстановиться.
Гормонотерапия. Является аналогом химиотерапии, так как раковые опухоли молочной железы гормонозависимы и гормоночувствительны.
Своевременно диагностированный рак молочной железы можно вылечить с минимальными потерями для пациенток. Спектр способов диагностики и методов лечения велик и постоянно совершенствуется. Опытный и квалифицированный врач поможет подобрать правильное лечение для борьбы с онкологическим заболеванием.
Диагностические исследования
Заподозрить заболевание может врач гинеколог на плановом осмотре женщины. При пальпации груди отмечаются множественные или единичное уплотнение. Для выявления истиной природы опухоли, локализации, размера и степени злокачественности врачи назначают комплекс лабораторных и инструментальных исследований:

- Общее состояние организма пациента определяют с помощью клинического анализа крови и мочи. Изменения в формуле свидетельствуют о наличии воспалительного процесса.
- Ультразвуковое исследование позволяет оценить структуру молочных желёз и состояние регионарных лимфатических узлов. Метод прост и быстр в выполнении, не требует особой подготовки.
- Маммография просвечивает грудь с помощью рентгеновского излучения. Выявляются всевозможные новообразования и изменения в структуре молочных желёз.
- Компьютерная и магнитно-резонансная томографии определяют раковые очаги по всему организму. Позволяют определить способ кровоснабжения новообразования.
- Тест на онкомаркеры информативен при аденокарциноме молочной железы.
- Цитограмма позволяет изучить природу и строение клеток опухоли. Определяет конечный диагноз заболевания. Забор биоптата проводится несколькими способами:
- Соскоб поражённой ткани;
- Пункция опухоли;
- Сбор выделяемой жидкости из соска;
- Забор тканей из язв на поверхности кожи.
Методы лечения
Для лечения карцином молочной железы могут использоваться разные методы, в зависимости от размеров вкупе со стадией развития патологии. На выбор тактики влияет наличие или отсутствие метастазирования и другие факторы течения онкопатологии.
- хирургическое вмешательство;
- химиотерапия;
- лучевая терапия;
- медикаментозное лечение;
- биологическая терапия;
- гормональная терапия;
- нетрадиционное лечение.
Сколько проживет человек, зависит не только от стадии развития рака, но и от правильности выбора способа терапии. Самая большая эффективность лечения наблюдается при комбинированной терапии из несколько методик.
Оперативное вмешательство
Операция может быть проведена разными методами, начиная с частичной резекции пораженной железы, заканчивая полным удалением органа.
Существуют такие виды хирургического вмешательства:
- Квадрантэктомия — проводят иссечение тканей пораженной части железы от соска и до края, вместе с лимфатическими узлами и здоровыми мягкими тканями;
- Лампэктомия — удаляется только область с новообразованием, при этом иссекается минимальное количество здоровых тканей железы. Данный метод применяется только для удаления неинвазивных форм патологии, размер которых не превышает 4 сантиметра.
- Мастэктомия — может проводиться по методу Маддена, Пейти и Холстеда. В первом случае удаляется только железа и прилегающие лимфоузлы. В случае метода Пейти также удаляют малую грудную мышцу, а при способе Холстеда удалению подлежит еще и большая грудная мышца.
Химиотерапия
Химическая терапия подразумевает применение специальных препаратов, действие которых направлено на торможение роста новообразования, а также на предотвращение метастазирования. Медикаменты могут применять в таблетках, либо посредством внутривенного вливания. Химиотерапия назначается в предоперационный период, для уменьшения размеров карциномы, а также после оперативного вмешательства, чтобы снизить риск рецидива патологии.
Лучевая терапия
Облучение чаще всего используется при комплексном лечении. Воздействие ионов на клетки карциномы помогает значительно увеличить эффективность хирургического вмешательства. Также значительно повышается продолжительность и качество жизни при паллиативном лечении, если рак был выявлен на поздних стадиях развития.
Биологическая терапия
Способы таргетной терапии являются новым направлением в лечении рака, когда используются специальные препараты, воздействующие непосредственно на клетки опухоли.

К таргетным лекарствам относят:
- Трастузумаб — присоединяется к клеткам опухоли и разрушает их. Побочными эффектами могут быть кожные высыпания, головные боли и сердечные болезни.
- Лапатиниб — назначается к метастатическим опухолям. Побочными реакциями могут быть кожные сыпи, язвы в ротовой полости и боли в руках и ногах.
- Бевацизумаб — тормозит рост кровеносных сосудов новообразования, следствием чего возникает нехватка кислорода и других веществ, необходимых для ее существования. Назначается препарат редко, так как у него большое количество побочных эффектов.
Специалист может назначить препараты для таргетного лечения только после проведения ряда исследований.
Гормональная терапия
Метод подразумевает воздействие на концентрацию эстрогенов в крови. При комплексном лечении помогает уменьшить размеры опухоли, а после проведения операции предотвратить ее повторное возникновение. Чаще пациентам назначают препарат тамоксифен, однако гормоны, содержащиеся в нем, могут повлечь некоторые побочные эффекты.
Среди них – появление опухолей матки, атипичная трансформация клеток эндометрия или тромбоз кровеносных сосудов.
Нетрадиционное лечение
Помимо традиционных методов лечения, пациенты нередко применяют альтернативные способы, позволяющие уменьшить рост опухоли и вызвать разрушение раковых клеток. К таким способам можно отнести иглоукалывание, использование травяных отваров или биологически активных добавок в пищу.