Стенокардия.
Содержание:
Вторая степень
2 стадия стенокардии считается уже более серьезным заболеванием. Это заболевание в большей степени влияет на жизнь пациента и приводит к некоторым ограничениям, которые ухудшают ее качество.
Признаки
Приступы боли при стенокардии 2 степени появляются в момент физической нагрузки или на фоне эмоциональных переживаний. Если эмоции трудно поддаются классификации, то с физическим аспектом это сделать проще. Так 2 стадия заболевания подразумевается в том случае, если пациент испытывает симптомы при быстрой ходьбе на 500 метров или же при подъеме на 4-5 лестничных пролетов. Обычно боль прекращается практически сразу после прекращения действия внешнего фактора. Также симптомы могут быть спровоцированы воздействием холодного воздуха. Частота приступов при стенокардии 2 степени напрямую зависит от организации образа жизни. Если пациент соблюдает все рекомендации врача и не подвергается излишним нагрузкам, то приступы боли при 2 классе заболевания могут беспокоить крайне редко.
Лечение
Если это заболевание значительно влияет на состояние пациента и ухудшает качество его жизни, то назначают весь арсенал лекарственных препаратов, а иногда прибегают и к хирургическому лечению. При стенокардии 2 степени обязательным является прием:
- аспирина;
- нитроглицерина;
- статинов (при гиперхолестеринемии);
- ингибиторов АПФ (при гипертонии);
- бета-блокаторов (при тахикардии).
Остальные препараты пациентам со 2 классом заболевания назначают только по показаниям. То же касается и коронарографии.
Прогноз
Прогноз при 2 степени заболевания относительно благоприятный, однако по сравнению с начальной стадией возрастает риск прогрессирования атеросклероза.
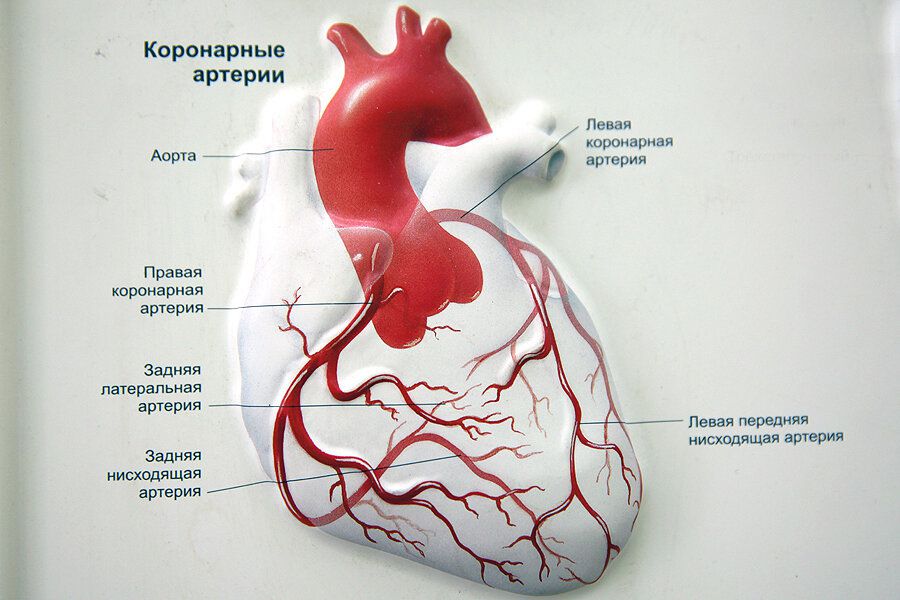
Стабильная стенокардия.
Считают, что для возникновения стенокардии артерии сердца должны быть сужены из-за атеросклероза на 50 — 75%. Если лечение не проводится, то атеросклероз прогрессирует, бляшки на стенках артерий повреждаются. На них образуются тромбы, просвет сосуда еще больше суживается, кровоток замедляется, и приступы стенокардии учащаются и возникают при легкой физической нагрузке и даже в покое.Стабильная стенокардия (напряжения) в зависимости от тяжести принято делить на Функциональные Классы:
- I функциональный класс – приступы загрудинных болей возникают достаточно редко. Боли возникают при необычно большой, быстро выполняемой нагрузкеЮ
- II функциональный класс – приступы развиваются при быстром подъеме по лестнице, быстрой ходьбе, особенно в морозную погоду, на холодном ветру, иногда после еды.
- III функциональный класс – выраженное ограничение физической активности, приступы появляются при обычной ходьбе до 100 метров, иногда сразу при выходе на улицу в холодную погоду, при подъеме на первый этаж, могут провоцироваться волнениями.
- VI функциональный класс – происходит резкое ограничение физической активности, пациент становится неспособным выполнять любую физическую работу без проявления приступов стенокардии; характерно, что могут развиваться приступы стенокардии покоя – без предшествующей физической и эмоциональной нагрузки.
Выделение функциональных классов позволяет лечащему врачу правильно подобрать лекарства и объем физических нагрузок в каждом конкретном случае.
Нестабильная
Нестабильная стенокардия является клиническим состоянием с интенсивной, продолжительной болью в виде приступов. Подобный недуг может привести к регрессу симптомов или же стать причиной образования острой формы инфаркта миокарда.
Принято классифицировать нестабильный тип стенокардии на четыре формы:
| Впервые возникшая |
|
| Прогрессирующая | Характеризуется повышением интенсивности, частоты и продолжительности болевых приступов, появлением изменений на электрокардиограмме, которых ранее не было. Часто наблюдается увеличение функционального класса. |
| Ранняя постинфарктная | Характерным симптомом ранней постинфарктной формы считается образование болевых ощущений после столкновения с инфарктом миокарда в период от 24 часов до 2 недель. Иногда используют более продолжительный промежуток времени, а именно от трех суток до четырех недель. |
| Вазоспастическая форма | Известна также как вариантная или стенокардия Принцметалла. Она отличается болью, которая возникает в состоянии покоя без особых провоцирующих причин, зачастую в ночное время, когда человек спит. Проявление данной формы связывают с неожиданными спазмами коронарных сосудов. |
По Браунвальду
Нестабильная стенокардия классифицируется согласно Браунвальду на основе характеристик приступов боли и причин их появления. Она анализирует возможность образования острой формы инфаркта миокарда.
Существует три класса нестабильного типа стенокардии согласно характеристик болевых ощущений:
| Класс I | Включает стенокардию напряжения, впервые возникшую, тяжелую или прогрессирующую форму за время последних 2 месяцев. Характеризуется усилением симптомов недуга, отсутствием стенокардии покоя на протяжении последних двух месяцев. |
| Класс II | Включает стенокардию покоя, подострую форму, а также стенокардию покоя, возникающую в последнем месяце, за исключением последних 48 часов. |
| Класс III | Включает стенокардию покоя, острую форму и стенокардию покоя, возникающую в последние 48 часов. |
Согласно факторам, спровоцировавшим недуг, выделяю следующие классы:
| A | Вторичная стенокардия, причиной появления которой послужили некоронарные патологии, в частности анемия, гипоксия, инфекционное заражение. |
| В | Первичная стенокардия. |
| С | Постинфарктная стенокардия, которая образовалась после перенесения инфаркта миокарда на протяжении временного промежутка в две недели. |
По Ризику
В основе классификации нестабильной стенокардии согласно Ризику лежат особенности характеристик боли и видоизменения на электрокардиограмме.
Выделяют несколько классов:
| I A | Стенокардия усиливается, но преобразований на ЭКГ не отмечается. |
| I B | Интенсивность недуга повышается, наблюдаются изменения на ЭКГ. |
| II | Характерно для впервые возникшей стенокардии напряжения. |
| III | При впервые возникшей стенокардии покоя. |
| IV | Характеризуется продолжительной стенокардией покоя и переменами электрокардиограммы. |
Симптомы стенокардии
Классический болевой приступ при стенокардии имеет четкое начало и конец, длится около 5 минут, прекращается при приеме нитроглицерина и завершении физической нагрузки.
При затянувшемся болевом приступе, особенно если боль носит волнообразный характер и необычно интенсивна, не купируется приемом обычных доз нитроглицерина, обезболивающих и противовоспалительных препаратов, необходимо вызвать скорую помощь, так как эти симптомы могут свидетельствовать о развитии инфаркта миокарда, который требует оказания неотложной квалифицированной врачебной помощи.
См .также Боль в груди.
Почему развивается стенокардия 3 ФК?

Основная причина прогрессирования кардиологических заболеваний, связанных с нехваткой кислорода в миокарде, это атеросклеротические бляшки, появляющиеся из-за повышенного уровня холестерина в крови. Они и забивают сосуды, не позволяя крови нормально циркулировать. Спровоцировать атеросклероз могут несколько факторов:
- Повышенное АД – стенки сосудов становятся тоньше, сильнее подвержены повреждениям, что упрощает формирование бляшек;
- Мужской пол – еще один фактор риска. Если у женщин в крови находится гормон эстроген, способствующий выведению холестерина, то у мужчин это вредное вещество накапливается в организме;
- Неправильное питание – основная причина. Пациенты, чье состояние сердца требует диагностики и лечения, обычно злоупотребляют жирной, копченой, жареной пищей. Они не следят за тем, что едят, могут иметь избыточный вес, постоянно переедать;
- Сердечно-сосудистые заболевания являются одним из провокаторов приступов, нередко носят наследственный характер;
- Недостаточный уровень физических нагрузок;
- Учащенное сердцебиение – когда ритм увеличивается, организму требуется больший объем кислорода. Приступ может спровоцировать занятие спортом, эмоциональное потрясение и даже обычная прогулка медленным шагом.
Однако пациенту недостаточно убрать физические напряжения – боль будет продолжаться, несмотря на снижение нагрузок. В самых тяжелых случаях, когда приступ возникает в состоянии покоя, а в функциональный класс 3 изменяется на ФК 4, требуется хирургическое вмешательство.
Лечение
При составлении плана терапии врач учитывает, есть ли какие-либо другие заболевания у пациента. Болезни почек, щитовидной железы и прочих органов могут сказаться на работе сердца. На первых этапах лечения стенокардии пациентам назначают медикаменты. Выбор конкретных препаратов определяется стадией недуга. Сначала больным назначают обезболивающие и стимулирующие работу сердца лекарства. Их следует принимать во время приступа.
В обязательном порядке всем пациентам назначают препараты, нормализующие обмен жиров. Если заболевание находится на прогрессирующей стадии, больной обязан пропить препараты, улучшающие качество крови. Обязательно назначается диета. Главной целью питания становится уменьшение холестерина в рационе. Для этого из меню исключают жирное мясо, газировку и продукты с большим содержанием сахара. Белок больной будет получать из рыбы, постного мяса птицы, обезжиренного творога и молока.
В сложных случаях, когда медикаменты и диета не дают результатов, пациента направляют на операцию. Существует 2 метода хирургического вмешательства:
- аортокоронарное шунтирование;
- коронарная ангиопластика.
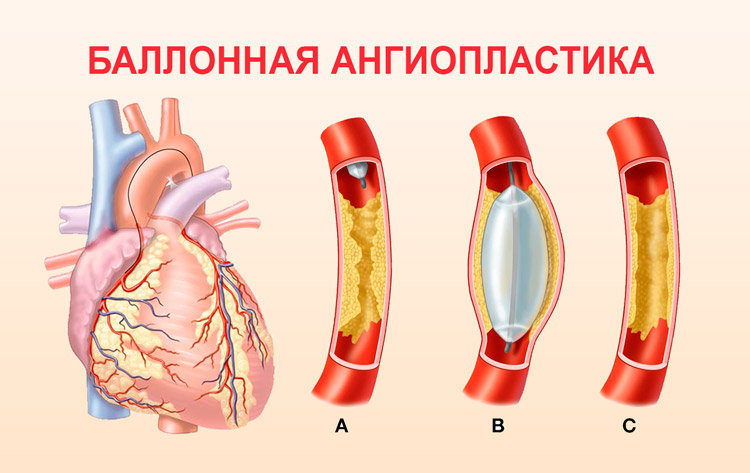
В первом случае создаётся искусственный путь для прохода крови. Для этого врач может использовать небольшой кусочек бедренной артерии. Данный метод считается высокоэффективным. При соблюдении рекомендаций врачей отрицательные последствия после операции минимальны. Во втором случае в артерию вводят специальный воздушный баллончик или стент. Он раздувает сосуд изнутри, что приводит к разрушению бляшки. Эффективность данного метода в борьбе со стенокардией в 2 раза ниже, чем шунтирования. Хирургическое лечение заболевания можно провести не во всех случаях. Некоторые пациенты с врожденными аномалиями работы сердца могут просто не перенести операцию.
Лечение
Лечение стабильной стенокардии напряжения нужно, чтобы предотвратить инфаркт миокарда и летальный исход, уменьшить проявление симптомов. Актуальны как медикаментозные, так и немедикаментозные и хирургические методы лечения.
Немедикаментозное лечение включает такие пункты:
- прекращение курения;
- диетические мероприятия в целях уменьшения дислипидемии и снижения массы тела;
- достаточную физическую активность при отсутствии противопоказаний.
Нужно также нормализировать артериальное давление, скорректировать углеводный обмен.
Медикаментозное лечение. Для лечения рассматриваемого заболевания, согласно рекомендациям ВНОК 2008-го года, применяются такие препараты:
- р-Адреноблокаторы
- Антиагреганты — ацетилсалициловая кислота, клопидогрел
- Ингибиторы АПФ
- Блокаторы медленных кальциевых каналов
- Нитраты, молсидомин
- Антигиперлипидемические средства
- Цитопротекторы — триметазидин
Антиагреганты
Исследования доказали, что применение 75-325 мг/сут ацетилсалициловой кислоты существенно снижает риск развития инфаркта миокарда. Противопоказаниеми к назначению этого препарата являются болезни печени, язвенная болезнь, индивидуальная непереносимость средства, повышенная кровоточивость.
Нитраты
Нитраты уменьшают приток крови к сердцу, снижают давление в камерах сердца и уменьшают напряжение миокарда. Также этот класс препаратов снижает давление. Нитраты бывают короткого и пролонгированного действия. К первой группе относится нитроглицерин, а ко второй изосорбида динитрат и изосорбида мононитрат. Чтобы купировать приступ стабильной стенокардии, используют таблетки нитроглицерина. Их кладут под язык в дозе 0,3- 0,6 мг. Также актуальны спреи этого препарата, они применяются также сублингвально, при этом доза составляет 0,4 мг. Боль купируется через 1-5 минут после использования нитроглицерина.
Побочные действия нитратов: тахикардия, головная боль в связи с дилатацией вен мозга, шум в ушах, артериальная гипотензия, тошнота, рвота, синдром отмены (учащение приступов стенокардии после резкой отмены нитратов).
Стоит отметить, что при ежедневном использовании нитратов на протяжении более 1-2 недель у человека может возникнуть толерантность к данным препаратам, это значит, что исчезает антиангинальный эффект. Чтобы избежать развития толерантности к нитратам длительного действия, их назначают ассиметрично (например, 8 ч утра и 15 ч дня для изосорбида динитрата либо только 8 ч утра для изосорбида мононитрата).
Молсидомин
Похожее на нитраты действие на организм оказывает молсидомин. Он после всасывания превращается в активное вещество, которое преобразуется в оксид азота. В итоге гладкие мышцы сосудов расслабляются. Молсидомин дают больному 2-3 раза в сутки по 2-4 мг или 1-2 раза в сутки по 8 мг, если это пролонгированные формы. Побочное действие аналогичное таковому при приеме нитратов.
р-Адреноблокаторы
Эти препараты оказывают антиангинальный эффект на организм. Выделяют две группы р-Адреноблокаторов: селективные и неселективные. Актуален метопролол, бетаксолол, бисопролол, атенолол. В последние годы популярностью пользуется назначение карведилола. Что касается неселективных р-адреноблокаторов, в качестве терапии стабильной стенокардии напряжения актуален пропранолол, который дают пациенту 4 раза в сут по 10-40 мг. Эффективен и надолол, его принимают 1 раз в 24 часа в дозе от 20 до 160 мг.
Блокаторы медленных кальциевых каналов
Длительно действующий нифедипин для лечения стенокардии применяют в дозе 30-90 мг 1 раз в сутки; верапамил — 80-120 мг 2-3 раза в сутки; дилтиазем — 30-90 мг 2-3 раза в сутки.
Комбинированное лечение
При неэффективности лечения пациента нитратами, р-адреноблокаторами, блокаторами кальциевых каналов используют их комбинированное применение: нитратов с блокаторами медленных кальциевых каналов, нитратов с р-адреноблокаторами, р-адреноблокаторов с блокаторами медленных кальциевых каналов дигидропиридинового ряда (нифедипин) и нитратами. Также любая из выше названных комбинаций может включать триметазидин.
Хирургическое лечение
Реваскуляризация миокарда — восстановление его кровоснабжения. Она может заключаться в коронарном шунтировании или баллонной дилатации коронарных артерий с установкой специального металлического эндопротеза — стента.
Коронарное шунтирование. Суть метода заключается в создании анастомоза между аортой (или внутренней грудной артерией) и венечной артерией ниже места сужения для восстановления кровоснабжения миокарда. В качестве трансплантата применяют участок подкожной вены бедра, левую и правую внутренние грудные артерии, и др.
Диагностика, лечение и профилактика приступов
Диагностика строится на анализе жалоб больного, которые подтверждаются функциональными исследованиями. Основные – это электрокардиография, велоэргометрия (снятие ЭКГ под нагрузкой), а также аппаратные методы – эхокардиография, коронарная ангиография, компьютерная томография и другие специфические исследования.
Наиболее достоверным считается Холтеровское мониторирование или суточная ЭКГ. Больной в течение 24 носит специальный аппарат и ведет обычную жизнь с привычными нагрузками. Затем запись ЭКГ сравнивают с дневником больного, в котором отмечены все его занятия в течения дня. На основании этого сравнения устанавливаются функциональные классы стенокардии напряжения.
Лечение
Специфического лечения стенокардии не проводится. Оно направлено на причины, вызывающие приступы:
- нормализацию белкового обмена, нарушение которого вызывает дистрофию коронарных артерий;
- компенсацию сахарного диабета;
- снижение уровня холестерина при атеросклерозе;
- нормализацию артериального давления при гипертонии;
- контроль состояния при недостаточности аортального клапана;
- лечение сердечных патологий.
Приступы снимаются нитроглицерином. Если стенокардический синдром проявляется чаще и в более тяжелой форме (начиная со 2-го функционального класса) для профилактики назначают препараты, снижающие потребность сердечной мышцы в кислороде, антиагрегатные средства (снижающие способность тромбоцитов к образованию тромбов), гипотензивные (понижающие давление) лекарства. Бета-адреноблокаторы уменьшают действие гормона адреналина на сосуды (снижают силу и частоту спазмов).
Профилактика
Предотвратить приступ стенокардии поможет заблаговременный прием нитратов перед физической или эмоциональной нагрузкой. Постоянной профилактикой является лечебная физкультура и умеренные нагрузки, но в пределах рекомендованных кардиологом. Здоровое питание полезно всем, но начиная от 2-го функционального класса необходимо придерживаться лечебной диеты, избегая продуктов, которые могут способствовать усугублению причин, вызывающих стенокардию.
https://youtube.com/watch?v=dUGVglYHcHU
Стенокардия напряжения потому и называется стабильной, что в течение многих лет может не прогрессировать по частоте и силе приступов. Дополнительным сдерживающим фактором для нее является отказ от вредных привычек, повышение стрессоустойчивости путем аутотренинга и активный образ жизни.
Лечение, прогноз и профилактика
Определив диагноз, подбирается соответствующая терапия. Она заключается в систематическом приеме препаратов:
- Ряд нитратов, способных предотвратить приступ стенокардии или его купировать. Самый распространенный «Нитроглицерин».
- Антиагреганты для искоренения образования тромбов: «Клопидогрел», «Аспирин».
- Статины. Препараты от холестирина: «Аторвастатин», «Церивастатин», «Флувастатин», «Ловастатин», «Мевастатин», «Питавастатин», «Пправастатин», «Росувастатин», «Симвастатин».
- Ингибиторы АПФ. Они борются с артериальной гипертензией хронической сердечной недостаточностью (ХСН), осложненным течением стенокардии: «Капотен», «Энам», «Привинил», «Лотензил», «Моноприл» и другие.
- β-адреноблокаторы, делятся по группам, используются при ХСН и после перенесенного инфаркта. Они должны подбираться индивидуально и только по рекомендации доктора, потому что имеют губительное влияние на организм без правильной дозировки.
Кроме них еще используются препараты другого действия: структурный аналог гамма-бутиробетаина «Метонат», метаболические средства «Капикор».
 При стенокардии возможно лечение хирургическим вмешательством:
При стенокардии возможно лечение хирургическим вмешательством:
- ангиопластика коронарная;
- шунтирование пораженных сосудов.
Если не уделять внимания лечению стенокардии, то существует риск летального исхода, из-за обширных инфарктов. Регулярность применения лечебной терапии по прогнозу способствует улучшению качества жизни, невзирая на ограничение активности пациента.
Эффективная профилактика заключается в ликвидации факторов риска. Предлагается диета, понижение веса, контроль артериального давления и все другое, полезное организму. При диагностировании стенокардии осуществляется вторичная профилактика. Здесь следует избегать эмоций, стрессов, сбросив по минимуму напряжение. Не забывать принять «Нитроглицерин» перед физическими усилиями. Следование советам лечащего кардиолога позволяет увеличить жизнь без приступов.
Лечение стенокардии напряжения

Цель лечения стабильной стенокардии состоит из трех частей: облегчить или уменьшить симптомы стенокардии, попытаться предотвратить дальнейшее прогрессирование атеросклеротических бляшек и попытаться предотвратить более тяжелые последствия ишемической болезни сердца (ИБС), а именно: инфаркт миокарда, сердечную недостаточность и внезапную сердечную смерть.
Таким образом, лечение состоит из медикаментозного лечения, рассмотрения необходимости инвазивного лечения и модификации образа жизни для предотвращения дальнейшего развития ИБС.
Медикаментозное лечение может состоять из одного или нескольких препаратов, которые могут уменьшить приступы стенокардии. Эти препараты включают:
- Бета-блокаторы. Бета-блокаторы снижают влияние адреналина на сердечную мышцу, что снижает и силу сокращения сердечной мышцы, тем самым снижая потребность сердца в кислороде. Эти препараты также улучшают выживаемость у некоторых пациентов с ИБС. Их следует использовать всем, у кого стенокардия напряжения.
- Нитраты. Нитраты вызывают расширение кровеносных сосудов, что снижает нагрузку на сердечную мышцу, тем самым снижая потребность сердца в кислороде.
- Блокаторы кальциевых каналов. Блокаторы кальция уменьшают приток кальция в сердечную мышцу, а также в гладкую мышцу кровеносных сосудов. Это приводит к расширению кровеносных сосудов, снижению частоты сердечных сокращений и сокращению сердечного ритма — все это снижает потребность сердца в кислороде.
- Ранолазин (Ранекс). Ранекс — это новый тип лекарства от стенокардии, который, по-видимому, работает, блокируя так называемый «поздний натриевый канал» в клетках сердца, страдающих ишемией. Блокирование этого натриевого канала улучшает обмен веществ в ишемических клетках сердца, уменьшает повреждение сердечной мышцы, а также уменьшает симптомы болезни.
У человека со стенокардией напряжения инвазивное лечение (с помощью стента или шунтирования), как правило, следует рассматривать только тогда, когда медикаментозная терапия не позволяет адекватно контролировать симптомы, не вызывая невыносимых побочных эффектов.
Любой, кто уже страдает от ИБС, должен начать агрессивную программу изменения образа жизни и начать прием лекарств, которые могут замедлить прогрессирование этого заболевания. Факторы риска, которые ускоряют ишемическую болезнь сердца и которые можно лечить или контролировать, включают артериальную гипертензию (гипертонию), сахарный диабет или метаболический синдром, аномальные липиды крови, избыточный вес (или ожирение), малоподвижный образ жизни и курение.
Основная цель кардиолога (врача, который занимается лечением болезней сердца и сосудов) в терапии стенокардии — избавиться от нее человека — дать правильные лекарства и рекомендовать правила изменения образа жизни, чтобы полностью исключить негативное из жизни. На самом деле, если стенокардия сохраняется, несмотря на такие меры, врач, скорее всего, обсудит возможность установки стента, что полностью устранит болезнь.
Причина, по которой это является приоритетной целью, заключается не только в том, что первичные симптомы неприятны. Это и из-за того, что может повлечь за собой стенокардия. Наличие стенокардии означает, что в этот конкретный момент сердечная мышца страдает ишемией и поэтому находится в серьезной опасности.
Достижение этой цели потребует определенных усилий со стороны больного
Вам нужно будет соблюдать осторожность при приеме всех лекарств в соответствии с назначением и при необходимости немедленно обратиться к врачу
Вам нужно будет обратить внимание на симптомы стенокардии и вести тщательный учет того, когда и как возникла стенокардия, что вы делали, когда она началась, и как долго она длилась. Вам нужно будет узнать, какие физические нагрузки вызывают стенокардию в вашем случае, а затем избегать их. Хотя никто не может устранить все эмоциональные стрессы, следует избегать ситуаций, которые, как вы знаете, могут вызвать его раньше времени
Если употребление большого количества пищи приводит к возникновению стенокардии, то следует употреблять пищу чаще, однако в меньших количествах.
У большинства людей цель избавления от стенокардии достижима, но она требует командной работы между ним и врачом.
Как следует лечить стенокардию напряжения 2 ФК
Лечение ИБС должно начинаться с коррекции образа жизни и питания. Исключив влияние провоцирующих факторов, можно существенно замедлить прогрессирование болезни. Физическая активность и правильный рацион – залог успешного лечения большинства заболеваний сердечно-сосудистой системы.
Режим и двигательная активность
Людям со стенокардией второго функционального класса следует избегать тяжелых физических нагрузок. Если здоровому человеку бег или силовые нагрузки пойдут на пользу, то больному с этой формой ИБС они могут серьезно навредить. Сильная нагрузка может не только спровоцировать тяжелый приступ, но и привести к инфаркту или другому тяжелому осложнению.
При данном заболевании человеку показаны:
- нетяжелая работа по дому,
- дыхательная гимнастика,
- неспешные пешие прогулки,
- специальные упражнения.
Очень большое значение имеет устранение стрессовых факторов, которые могли бы спровоцировать приступ или усугубить течение болезни. Поэтому человеку следует оградить себя от людей и вещей, которые его раздражают. Возможно, придется прекратить общение с некоторыми людьми или уйти с тяжелой обременительной работы.
Диета
Диета при стенокардии 2 ФК должна исключать жирные, богатые холестерином продукты и соленую пищу. Поваренная соль задерживает жидкость в организме, повышая таким образом давление. Это, как и образование холестериновых бляшек в сосудах, способствует развитию ИБС.
Продукты, рекомендованные при заболевании:
- морская рыба, богатая жирной кислотой Омега-3;
- куриное, индюшиное мясо, телятина, дичь;
- подсолнечное, оливковое, кукурузное и другие растительные масла;
- любые свежие или замороженные овощи и фрукты;
- каши, черный хлеб, макароны из муки грубого помола.

При наличии лишнего веса (что очень характерно для стенокардии) человеку следует похудеть. Для этого следует исключить из рациона быстрые углеводы (сладости, мучные изделия из белой муки) и максимально ограничить употребление животных жиров. Кушать нужно по 4–5 раз в день, маленькими порциями. О курении, алкоголе, газированных напитках и кофе лучше забыть.
Медикаменты
| Группы лекарственных средств | Описание |
|---|---|
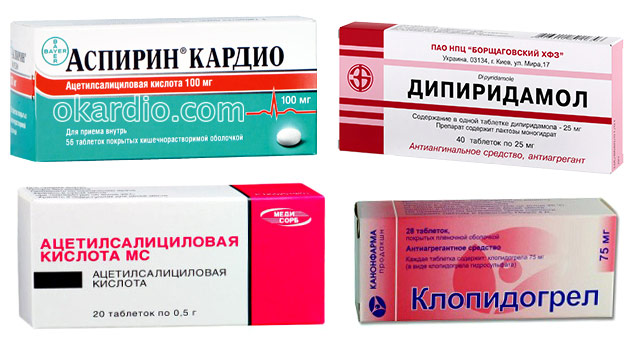
| Антиагреганты |
Примеры: Ацетилсалициловая кислота, Аспирин Кардио, Клопидогрел, Дипиридамол, Тиклопидин.
Всем больным со стенокардией 2 ФК назначаются антиагреганты. Препараты этой группы снижают риск тромбоэмболических осложнений и разжижают кровь, чем облегчают ее течение по сосудам. Их нужно принимать под контролем свертываемости крови.
Статины
Примеры: Роксера, Крестор, Торвакар, Аторис, Лескол Форте.
Назначаются с целью снижения уровня холестерина в крови больного человека. Эти средства угнетают синтез холестерина в печени. Их следует принимать строго по вечерам. Похожим действием обладают фибраты.
Фибраты
Примеры: Фенофибрат, Экслип, Линаприл, Ципрофибрат, Трилипикс, Липанор, Трайкор.
Применяются для снижения уровня «вредных» липидов в крови: холестерина, триглицеридов, липопротеинов очень низкой и низкой плотности. Одновременно фибраты повышают концентрацию липопротеидов высокой плотности, укрепляющих сосуды и снимающих воспаление их внутренней оболочки.
Нитраты
Примеры: Нитроглицерин, Нитролонг, Пентакард, Изокет, Кардикет.
Для купирования приступов применяют нитраты короткого действия. Они расширяют сосуды сердца и возобновляют ток крови в миокарде. Нитраты длительного действия используют для предупреждения приступов.
Бета-блокаторы (селективные или неселективные)
Примеры: Конкор, Целипролол, Бисопролол, Небикор, Талинолол.
Бета-блокаторы снижают частоту сердечных сокращений и потребность сердечной мышцы в кислороде. Это положительно влияет на сердце и помогает избежать приступов.
Блокаторы кальциевых каналов
Примеры: Верапамил, Амлодипин, Дилтиазем, Нифедипин, Фелодипин.
Препараты данной группы блокируют поступление кальция в гладкомышечные волокна сосудов. Это вызывает их расширение и расслабление. Таким образом улучшается кровоснабжение миокарда.
Ингибиторы АПФ
Примеры: Эналаприл, Каптоприл, Престариум, Фозиноприл, Периндоприл, Рамиприл.
Во многом похожи на препараты предыдущей группы, однако имеют очевидное преимущество: они не вызывают появление кашля. Ингибиторы АПФ обладают сосудорасширяющим и снижающим давление эффектом.
 Препараты-антиагреганты для лечения стенокардии напряжения 2 ФК
Препараты-антиагреганты для лечения стенокардии напряжения 2 ФК
Как развивается болезнь
Поражение сосудов может спровоцировать сахарный диабет, отложения холестерина и другие причины, вследствие которых на стенках артерий образуются так называемые бляшки. Именно они сужают проход в сосудах, препятствуя нормальному кровообращению.
Приступ ИБС стенокардии напряжения при ФК 3 или 4 чаще всего сопровождается резкой болью. Но иногда он может ограничиваться лишь сильной одышкой, кашлем и слабостью. Главный отличительный признак болезни: при наступлении криза всегда можно четко определить начало и конец.
Боль может распространяться в области в левой части туловища, за грудиной. Иногда она захватывает левую руку, челюсть или лопатку. Больной при этом испытывает ощущения давления и сжатия в области сердца. При ФК 3 или 4 боль может также сопровождаться с уже перечисленными выше симптомами – одышкой, кашлем и т.д.

Во время приступа человек, как правило, ощущает характерную давящую боль. Ее ни с чем не спутать и невозможно преодолеть, если под рукой нет соответствующих препаратов. К счастью, приступы обычно коротки и часто обрываются неожиданно, на самом пике фрустрации. Заболевание опасно, в первую очередь, приумноженными шансами заработать инфаркт миокарда.
Обычно приступ при ФК 3 или 4 длится около 3-5 минут, но у некоторых больных он может значительно затягиваться. В особо запущенных случаях или после сильных перегрузок интенсивность боли у пациента может быть волнообразной, колеблясь от сильной до чрезмерной. В этом случае необходимо сразу же вызывать скорую помощь, поскольку обычные нейтрализаторы не способны купировать криз.
Стоит также отметить, что в зависимости от предсказуемости и характера приступов, стенокардия в ФК 3 или 4 бывает стабильная и нестабильная:
- Стабильная форма предполагает, что больной может спрогнозировать начало криза. Он точно знает, что если не будет превышать определенной нормы физической нагрузки, то сможет избежать боли. В этом случае болезнь легко контролировать. Главное, заранее обозначить рамки дозволенного и рассчитывать свои возможности.
- В случае нестабильной формы приступы могут начинаться без причин и предпосылок. Коварство болезни еще и в том, что обычные лекарственные препараты могут не помочь.
Формы заболевания в значительной степени определяют ход диагностики и лечение, которое будет назначено больному.