Хронический аппендицит
Содержание:
- Аппендицит при беременности
- Симптомы
- Диагностика аппендицита
- Хронический аппендицит: симптомы, признаки и методы лечения
- Проявления болезни
- Роль аппендикса
- Виды аппендицита
- Лечение хронического аппендицита
- С какой стороны аппендицит у женщин?
- Симптомы
- Какой врач лечит хронический аппендицит?
- Диагностика
- Лечение
- Осложнения
- Профилактика
Аппендицит при беременности
Во время вынашивания ребенка аппендицит еще более коварен и зачастую маскируется под типичные для этого периода проявления. Например, характерное напряжение стенок живота при прощупывании воспалившегося отростка легко спутать с тонусом матки. Боли при аппендиците в этом случае чаще локализуется вверху, в подреберье.
Аппендицит представляет наибольшую угрозу на поздних сроках беременности. Если поставлен этот диагноз, женщину немедленно госпитализируют и проводят аппендоэктомию. Воспалившийся отросток может быть удален сразу после родов, которые выполняются методом кесарева сечения.
Факторы, провоцирующие аппендицит
Воспалительное заболевание не возникает само по себе. Аппендицит у женщин вызывают:
1. закупорка кишечника из-за механических факторов, когда просвет кишки блокируется, например, инородным телом, разрастающейся опухолью или каловыми камнями. В этом случае увеличивается давление в аппендиксе и развивается воспалительный процесс;
2. инфекционные заболевания, например, брюшной тиф, стафилококковая и стрептококковая инфекции, провоцирующие гнойные повреждения внутренних органов;
3. сбои в эндокринной системе. Аппендицит у взрослых женщин часто возникает на фоне гормональных нарушений;
4. нарушение работы сосудистой системы, приводящее к воспалению стенок аппендикса;
5. смещение внутренних органов и изменение положения отростка кишки. Подобная ситуация нередко возникает в ходе беременности, когда растущая матка изменяет все расположение органов в брюшной полости женщины.
Существует ряд причин, напрямую несвязанных с внутренним состоянием органов женщины, вызывающих заболевание косвенно:
- нарушение питания;
- длительное пребывание в состоянии стресса и неблагоприятных условиях жизни;
- часто повторяющиеся аллергические реакции.
Диагностирование и лечение заболевания
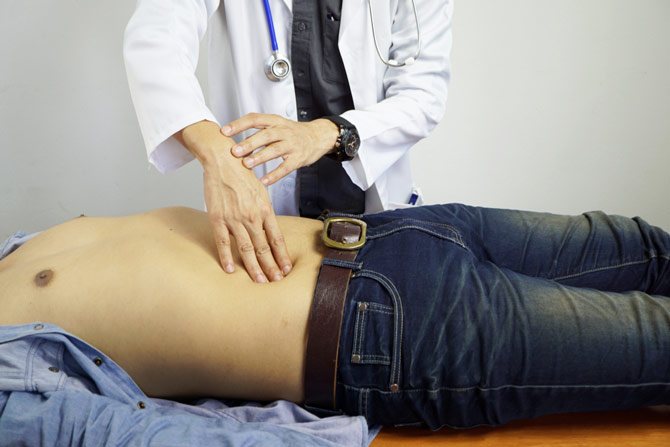
До обращения за медицинской помощью женщина может попытаться самостоятельно провести диагностику аппендицита: несильно надавить на брюшину с правой стороны. Если возникает ответное напряжение, живот теряет мягкость, то стоит заподозрить аппендицит.
Из-за того, что симптомы аппендицита у женщин проявляются смазанной картиной, точный диагноз ставится только при полноценном медицинском осмотре, включающем:
- пальпацию живота для выявления места локализации боли;
- проверку на симптомы Бартоломье-Михельсона, Образцова, Щеткина-Блюмберга;
- ультразвуковое обследование брюшной полости;
- анализы крови, подтверждающие наличие воспаления в организме;
- компьютерную томографию при необходимости.
Если признаки и симптомы указывают и на присутствие других заболеваний, а внешняя диагностика оставляет вопросы, то принимается решение о проведении лапароскопии с целью уточнения диагноза. Эта малоинвазивная операция позволяет не только полноценно осмотреть все внутренние органы, но и сразу же удалить воспалившийся аппендикс, сведя к минимуму нежелательные последствия.
Лечение аппендицита невозможно народными средствами или медикаментозно. При обнаружении первых признаков, появлении боли в любой части живота женщинам настоятельно рекомендуется не заниматься самолечением, а обратиться к врачу, чтобы не упустить драгоценное время.
Если аппендицит не привел к перитониту, нет противопоказаний, то возможно его удаление методом лапароскопии. Если же патология запущена, то придется прибегнуть к обширной полостной операции, последствия которой могут быть разными. Какими бы ни были причины и признаки аппендицита, прогноз всегда тревожный, особенно если госпитализация произведена не в первые сутки. После хирургического вмешательства назначается антибиотикотерапия, боль снимается по необходимости медикаментозно.
Симптомы
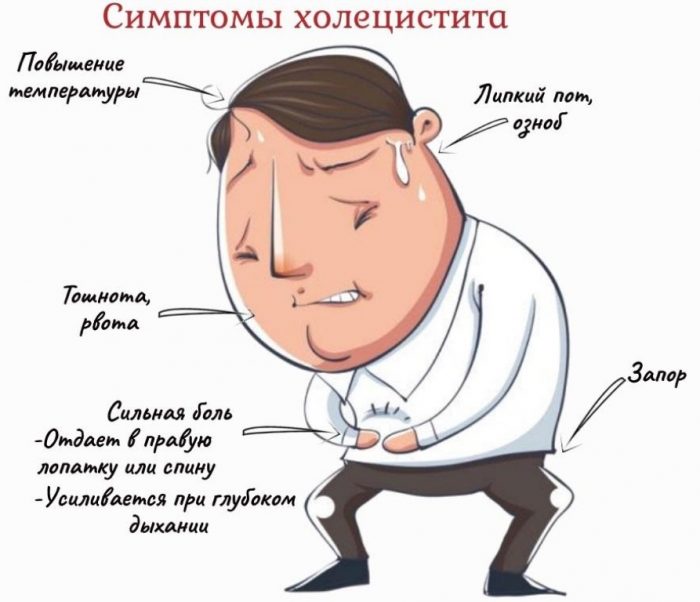
Симптомы хронического аппендицита в острый период схожи с симптомами острого аппендицита – усиливающаяся боль в животе, повышение температуры.
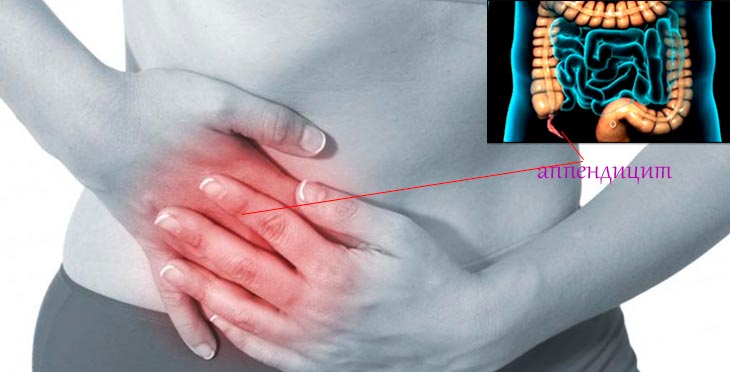
Вне острого периода симптомы смазаны. Проявляются периодической или постоянной болью преимущественно в правой подвздошной области живота. Боль чаще умеренна и имеет ноющий или тянущий характер.
Иногда боль в животе – единственный признак хронического аппендицита.
В некоторых случаях могут наблюдаться и другие типичные симптомы острого аппендицита, в том числе тошнота, лихорадка и понос.
Болевой синдром при хроническом аппендиците характерен для ряда других заболеваний пищеварительной и мочевыводящей системы, поэтому необходимо дополнительное диагностирование. Возможны расстройства пищеварения, частое подташнивание, вздутие живота.
Болезненность может усиливаться после физической нагрузки или при резком изменении положения тела. Дискомфорт и боль усиливаются после приема грубой, трудноперевариваемой пищи и поэтому часто врачи ошибочно диагностируют хронический аппендицит как воспаление кишечника. Температура обычно не повышена.
Симптомы хронического аппендицита у женщин
Симптомы хронического аппендицита у женщин иногда напоминают симптомы воспалительных заболеваний придатков, что необходимо исключить у гинеколога. Иногда диагноз помогает поставить «тест Образцова» – при вытягивании правой ноги вверх из положения лежа боль усиливается.
При переполнении отростка симптомы развиваются следующими этапами:
- Пациент чувствует нарастающую боль в левой подвздошной области. Иногда боль начинается в области желудка и лишь через несколько часов смешается влево. При этом пациента может тошнить, а в некоторых случаях возможна и рвота и расстройства стула – понос или запор.
- В дальнейшем появляется температура, иногда очень высокая – выше 38 градусов.
- При пальпации боль очень резкая, может отдавать в поясничную область, бедро, промежность, правое подреберье.
Решающее значение для диагностики заболевания дает именно пальпаторное обследование живота. При надавливании в правой подвздошной области болезненность – от умеренной до резкой.
Диагностика аппендицита
При подозрении на аппендицит назначается первичная диагностика. Она позволяет по симптомам в точности отделить воспаление аппендикса от других патологий, которые могут развиваться в ЖКТ. Для этого используется визуальный осмотр пациента, определение первых признаков в виде тошноты, рвоты. Также проводится пальпация для определения уровня боли. Если пациент болеет недугами желудочно-кишечного тракта, он обязательно должен сообщить об этом доктору во избежание постановки неправильного диагноза.
Первичный осмотр болеющего также позволяет заметить напряженный живот и другие факторы, являющиеся признаками старта острого процесса. Пациента следует госпитализировать в клинику и заняться дальнейшей диагностикой.
Что включает диагностика при подозрении на аппендицит
При признаках острой формы недуга следует детально изучить организм, человеку назначается ряд процедур, позволяющих подтвердить диагноз. К эффективным методам диагностики относятся:
- УЗИ брюшной полости;
- компьютерная томография;
- проведение МРТ;
- клинический анализ крови и мочи;
- лапароскопическое исследование;
- рентгеновское исследование брюшной полости.
При диагностике доктор распознает недуг и назначает дальнейшее лечение. Проблема в том, что многим симптомам соответствуют другие патологии, включая панкреатит, язву, гастроэнтерит и другие. Приступы тошноты есть и при почечных коликах, растяжении мышц живота. Диагностика аппендицита позволяет в точности определить патологию и принять решение о методах лечения.
Лучшим методом для подтверждения диагноза является лапароскопическое исследование. Доктор делает небольшой разрез на животе и вводит трубку, с помощью которой проводит анализ. Этим же методом можно провести удаление.
Хронический аппендицит: симптомы, признаки и методы лечения

Хронический аппендицит – это заболевание с характерным воспалением в червеобразном отростке, протекающее без острой симптоматики. Обычно заболевание связано с острой формой воспаления аппендикса, лечение которого прошло без хирургического вмешательства.
При поступлении пациент отмечает ноющую, тянущую болезненность и дискомфорт под рёбрами, особенно остро проявляющуюся при занятиях спортом или работе физического характера. Дискомфорт часто сопровождается приступами газообразования, чередованием жидкого стула с затруднённым актом дефекации.
Каковы причины перехода заболевания в хроническую форму, основные симптомы и варианты излечивания – рассмотрено в статье.
Причины хронического аппендицита
Хронический аппендицит врачами делится на виды. Классификация определяет:
- Резидуальный;
- Рецидивирующий;
- Первично-хронический.
Остаточная форма аппендицита или резидуальная отличается тем, что пациент уже заболевал острой формой воспаления аппендикса, приступ при этом прошел без хирургического вмешательства, аппендикс не был удалён.
Лечение проводилось медикаментозное, на основе применения антибактериальных препаратов.
Недомогание отличается сохранением в червеобразном отростке условий, при которых развивается воспалительный процесс, такой как новообразования в виде кисты, спайки, нарушения целостности слизистого покрова.
Рецидивирующая форма отличается симптоматикой приступа аппендицита, в стадии излечивания.
Некоторые специалисты выделают первично-хроническую форму, отличающуюся плавным течением заболевания, без характерных признаков, благодаря которым врачам удается диагностировать острый аппендицит.
При нарушенном кровотоке в кишечнике или в самой слепой кишке местная иммунная система ослабевает. Подобное явление способствует развитию микробной среды, развивается патология состояний слизистых, и при отсутствии оперативного вмешательства возможен повторный приступ. Повтор приступа бывает и при остатке отростка длиной от 2 см.
Симптомы
Клиника симптомов при хронической стадии воспалительного процесса в червеобразном отростке схожа с признаками острого приступа, но имеет вялотекущий вид. Симптомы не так активно проявлены.
Хроническая стадия отличается не такими резкими приступами боли и дискомфорта.
Больной отмечает ноющий редкий характер боли под правым ребром, чувство тяжести, повторяющиеся постоянно после нагрузки в виде занятий спортом, поднятия тяжестей, тяжёлого физического труда, острой или тяжёлой пищи, переедания.
Некоторые пациенты отмечают периодическое нарушение стула. Понос может меняться запором и наоборот, часто болит живот от повышенного уровня газов, появляются позывы к тошноте. Но гипертермия – постоянный симптом острого аппендицита – не отмечается. В некоторых случаях температура может повышаться по вечерам, но не всегда.
Недомогание характеризуется и наличием следующих проявлений: частое, иногда болезненное мочеиспускание, у женщин отмечается болезненность по гинекологической части, особенно это проявляется при осмотре гинекологом через влагалищную пальпацию.
Пациенты испытывают дискомфорт при исследовании через прямую кишку, ощущают болезненность и неприятную тяжесть. Особую сложность представляет диагностика заболевания у малышей. Дети, в силу своего возраста, не могут объяснить точно расположение дискомфорта и боли в животе.
При этом хроническая форма чаще встречается у детей, чем у взрослых, так как иногда в детском возрасте по ряду причин невозможно удалить аппендикс. Лечение проводится медикаментозное, в результате заболевание переходит в хроническую форму.
Проявления болезни
Симптомы недуга обычно имеют размытую картину. Основным признаком является боль ноющего характера в правом боку — в зоне, где расположен отросток слепой кишки. Помимо этого, пациент может испытывать:
- Метеоризм, дискомфорт, тяжесть.
- Тошноту, рвотные позывы.
- Нарушение пищеварения.
- Снижение или полное отсутствие аппетита.
- Нарушение стула, периодическую смену поноса и запора.
- Длительное несущественное повышение температуры тела.
Физические нагрузки могут увеличивать болезненность в зоне аппендикса, это объясняется ростом внутрибрюшного давления. Также признаки могут становится ярче при кашле или опорожнении кишечника.
Роль аппендикса
Некоторые пациенты задаются вопросом: если аппендицит — достаточно опасное заболевание, которое может возникнуть у любого человека, то, может, целесообразно было бы в профилактических целях удалять аппендикс, чтобы избежать развития патологии?
Раньше считалось, что червеобразный отросток — это рудимент. То есть когда-то аппендикс имел несколько иной вид и был полноценным органом: люди, жившие в далекие времена, питались совсем иначе, и червеобразный отросток участвовал в процессах пищеварения. Вследствие эволюции пищеварительная система человека изменилась. Аппендикс начал передаваться потомкам в зачаточном состоянии и перестал выполнять какие-либо полезные функции. В начале 20 века даже удаляли червеобразные отростки у грудных детей — с целью профилактики аппендицита
Тогда и выяснилось, что важность аппендикса сильно недооценивают. У пациентов, которым в детстве вырезали червеобразный отросток, значительно снижался иммунитет, они гораздо чаще, чем другие, страдали различными заболеваниями
Также у таких людей наблюдались проблемы с пищеварением. Поэтому со временем врачи отказались от практики удаления аппендикса в профилактических целях.
Современные ученые считают, что в человеческом организме нет ненужных органов, и если рудименты продолжают передаваться из поколения в поколение, значит, они выполняют какие-то функции (иначе бы давно «отмерли»). Если они не беспокоят пациента, то нет никакой необходимости удалять их в профилактических целях. Существует несколько научных теорий относительно роли аппендикса в организме современного человека, наиболее распространенными из которых являются следующие:
- Червеобразный отросток является частью иммунной системы. В стенке аппендикса содержится большое количество лимфоидной ткани, синтезирующей лимфоциты. Лимфоциты — это клетки крови, обеспечивающие защиту организма от чужеродных частиц и инфекций.
- Аппендикс помогает поддерживать баланс полезной кишечной микрофлоры. Кишечник заселен микроорганизмами, участвующими в процессах пищеварения. Одни из них безоговорочно полезны и не представляют угрозы для организма ни при каких обстоятельствах. Другие — условно-патогенные, то есть становятся опасными только при соблюдении ряда условий. В здоровом организме между всеми микроорганизмами поддерживается необходимый баланс. При развитии инфекционных заболеваний ЖКТ (сальмонеллеза, лямблиоза, дизентерии, ротавирусной инфекции и т.д.) этот баланс нарушается, из-за чего страдают процессы пищеварения. Некоторые ученые полагают, что полезные бактерии обитают и в аппендиксе, где защищены от воздействия инфекций. Вследствие заболеваний важные микроорганизмы гибнут в кишечнике, но не в червеобразном отростке. Это позволяет микрофлоре кишечника достаточно быстро восстановиться. Полезные бактерии размножающиеся в аппендиксе, «выходят» в кишечник и нормализуют баланс. К этому выводу ученые пришли, когда заметили, что пациенты, перенесшие операцию по удалению червеобразного отростка, часто имеют проблемы с микрофлорой пищеварительного тракта.
Лечение аппендицита практически всегда подразумевает удаление аппендикса (за исключением случаев, когда операция противопоказана пациенту), так как он не является жизненно важным органом. Но это не значит, что в результате хирургического вмешательства у человека обязательно начнутся проблемы со здоровьем. Ему просто придется уделять больше внимания своему иммунитету. А избежать дисбактериоза кишечника помогают современные препараты — пробиотики и пребиотики.
Виды аппендицита
Различают несколько форм аппендицита. К ним относятся:
- Острый аппендицит. При этой форме признаки возникают неожиданно, наблюдаются приступы сильной и резкой боли.
- Хроническая форма. В таком случае болит бок с правой стороны при временных перегибах отростка слепой кишки.
Если у пациентки острый приступ, показано хирургическое вмешательство. При хроническом аппендиците операцию могут не назначать, когда состояние не критическое. Однако часто при этой форме патологии развиваются различные осложнения.
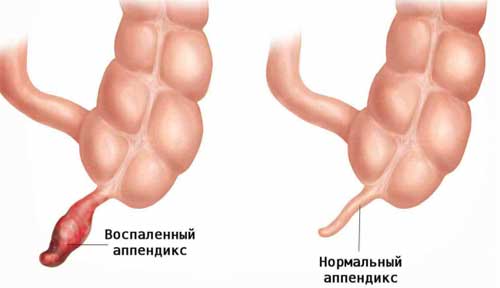
В зависимости от степени тяжести болезни аппендицит бывает:
- Простой или катаральный. Протекает без деформаций и разрывов.
- Деструктивный. При этом типе гнойные скопления и бактерии прорываются в брюшную полость. Такая патология может сопровождаться некротическими изменениями, язвами и флегмонами. Различают несколько подвидов такого аппендицита: гангренозный, флегмозный, прободной.
Лечение хронического аппендицита
Лечением острого и хронического аппендицита занимаются преимущественно абдоминальные хирурги или хирурги общего профиля.
Если острый аппендицит лечится преимущественно хирургическим путем, то относительно хронического аппендицита единой тактики пока не разработано, поэтому хронический аппендицит лечат как консервативным способом, так и с помощью операции.
Консервативное лечение
Заключается в приеме противовоспалительных, антибактериальных препаратов, а также противоспастических средств.
Хирургическое лечение
Дает хороший эффект в случае развития вторично-хронических форм хронического аппендицита, однако может оказаться неэффективным при первично-хронической форме заболевания. Особенно рекомендуют удалять воспаленный отросток при наличии спаек, рубцовых изменений в стенке аппендикса, а также в первом триместре беременности.
В настоящее время аппендицит удаляют классическим и эндоскопическим способом.
Подготовка к операции
Нельзя греть область живота, употреблять наркотики, слабительные средства, алкоголь. Накануне рекомендуется легко поужинать и ничего не есть в день проведения операции.
Виды аппендэктомии
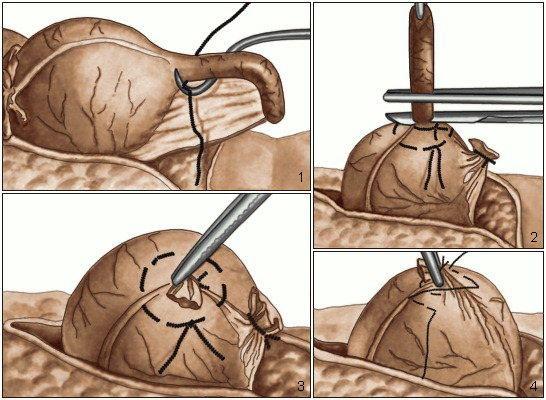
Типичная аппендэктомия. Хирургом в правой подвздошной области делается разрез, затем червеобразный отросток выводится в операционную рану, перевязывается его брыжейка, а дальше отсекается сам аппендикс. Культя отростка зашивается специальным видом швов (кисетный, Z-образный) и погружается в слепую кишку.
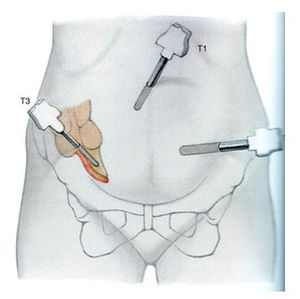 Ретроградная аппендэктомия. Данная операция используется в тех случаях, когда из–за спаек невозможно вывести отросток в операционную рану. В этом случае сначала аппендикс отсекается от прямой кишки, затем ушивается его культя и погружается в прямую кишку, а после этого хирург поэтапно выделяет отросток, перевязывает его брыжейку и удаляет наружу.
Ретроградная аппендэктомия. Данная операция используется в тех случаях, когда из–за спаек невозможно вывести отросток в операционную рану. В этом случае сначала аппендикс отсекается от прямой кишки, затем ушивается его культя и погружается в прямую кишку, а после этого хирург поэтапно выделяет отросток, перевязывает его брыжейку и удаляет наружу.
Лапароскопическая аппендэктомия. В стенке живота делаются небольшие проколы, через которые затем вводятся эндоскопические инструменты и производится отсечение аппендикса и извлечение его наружу.
Транслюминальная апендэктомия. Это относительно новый способ удаления червеобразного отростка, когда эндоскопические инструменты вводятся через разрез:
- в стенке желудка — трансгастральная аппендэктомия,
- в стенке влагалища — трансвагинальная аппендэктомия.
В этом случае отсутствуют швы на коже, а выздоровление проходит намного быстрее.
Послеоперационный период
После операции на рану накладываются швы, которые снимаются на 10-е сутки или рассасываются самостоятельно. Первые дни возможна болезненность в области послеоперационной раны, которая проходит после приема обезболивающих средств. Также после операции на некоторое время назначаются антибиотики, дезинтоксикационные препараты, проводятся перевязки.
Как правило, рекомендации хирургов сводятся к следующему:
- Постельный режим и голод первые 12 часов после операции.
- Разрешается сидеть после 12 часов с момента операции и мизерными глотками пить воду с лимоном.
- Через сутки можно вставать и ходить.
Очень важно в первые дни после удаления аппендикса придерживаться специальной диеты:
1–2 день после операции (№0а). Пища жидкая, желеобразная, полностью исключаются кашицеобразные и пюреобразные блюда, сметана, цельное молоко, виноградный и овощные соки, газированные напитки. Разрешается обезжиренный ненаваристый мясной бульон, фруктовый кисель, сладкий отвар шиповника, желе. Прием пищи небольшими порциями (до 300 г), 7–8 раз за сутки.
3–4 день. Разрешается употреблять слизистые супы из крупы, жидкую протертую рисовую или овсяную кашу, паровой омлет из белка, нежирное мясное или рыбное пюре, сырое яйцо.
С 5–7 день (стол №1). Можно протертые супы, мясные и рыбные протертые блюда, овощное и фруктовое пюре, кисломолочные напитки, белые сухари, печеные яблоки.
С 8-го дня пациенту разрешается перейти на общий стол №15 (исключаются острые, слишком жирные продукты, алкоголь).
Восстановительный период
Срок, когда можно вернуться к привычному образу жизни зависит от вида аппендэктомии и характера течения послеоперационного периода: после эндоскопических вмешательств заживление проходит быстрее. В среднем физическая нагрузка ограничивается на 2 месяца, затем разрешается бег, плаванье, верховная езда, а поднятие тяжестей — лишь через 3–6 месяцев. От посещения бани или сауны воздержаться минимум 3–4 недели.
С какой стороны аппендицит у женщин?
Основной сигнал о наличии воспалительного процесса организм подаёт посредством приступов боли. А с какой стороны аппендицит у женщин, где ждать опознавательных сигналов?
На самом деле существует несколько вариантов расположения аппендикса, червеобразного отросточка, который и подвергается воспалительному процессу. От места его расположения зависит, где и как болит аппендицит. Отдельно стоит отметить, что разнообразие вариантов расположения органа является не патологией, а нормой! Зависит оно от индивидуальных особенностей организма женщины.
Классическое место обитания аппендикса – возле окончания толстой кишки. Аппендикс своего рода замыкает толстую кишку. Находится в брюшной полости справа, в подвздошной ямочке, рядом с пупком.
Независимо от возможных особенностей женского организма, аппендицит всегда располагается с правой стороны. Поэтому при возникновении недомогания и болевых ощущений справа от пупка необходимо внимательно отнестись к этим симптомам.
Симптомы
Для хронической формы характерный постоянный вялотекущий воспалительный процесс, что приводит к изменению строения отростка. Симптоматика размыта, поэтому на основании жалоб пациента поставить точный диагноз невозможно.
У женщин
Симптомы хронического аппендицита у женщин:
- ощущение дискомфорта и тяжести;
- ноющая тупая боль справа внизу живота, которая появляется после физических нагрузок;
- расстройство пищеварения (запор, диарея, вздутие);
- рези в животе, как при отравлении;
- боль при осмотре на гинекологическом кресле.
При обострении возникает тошнота и рвота, может повышаться температура тела. Признаки хронического аппендицита у женщин во время ремиссии – отсутствие аппетита, бессонница, ухудшение настроения, периодическая ноющая боль внизу живота справа.
У мужчин
Симптомы аппендицита у мужчин немного отличаются от женских:
- постоянная ноющая боль в правой подвздошной зоне;
- тошнота и рвота в период обострения;
- повышение температуры тела.
С момента появления аппендицита у мужчин до их исчезновения проходит неделя.
Какой врач лечит хронический аппендицит?
Если заболевание находится в стадии ремиссии, необходимо посетить участкового терапевта или гастроэнтеролога. При обострении аппендицита нужно обратиться к хирургу. Женщинам следует проконсультироваться у гинеколога, сделать УЗИ органов мочеполовой системы.
Иногда требуется помощь проктолога и уролога для исключения других патологий.
Диагностика
Первичное обследование заключается в пальпации живота. Боль во время надавливания усиливается в разы внизу справа.
Больной должен сдать анализ крови и мочи. При аппендиците в плазме выявляется умеренный лейкоцитоз.

Чтобы исключить другие болезни, пациенту назначают инструментальные методики обследования. Методы диагностики хронического аппендицита:
- рентгенография желудка и брюшины с применением контрастного вещества;
- УЗИ органов брюшной полости и мочеполовой системы;
- МРТ;
- КТ;
- фиброгастродуоденоскопия.
Для уточнения диагноза может потребоваться лапароскопия.
Лечение
Чаще больной обращается за лечением при обострении хронической формы аппендикса. В таком случае проводят его удаление. Операция проходит под общим наркозом. Воспаленный аппендикс удаляют при помощи эндоскопической лапароскопии. Это малоинвазивная методика, благодаря которой период реабилитации проходит быстрее и легче. Пациента выписывают из больницы на вторые сутки.
При обострении аппендикса необходимо вызвать скорую помощь и соблюдать постельный режим до ее приезда. Принимать обезболивающие препараты не стоит.
После перенесенной операции необходимо соблюдать рекомендации врача:
- придерживаться диеты;
- выполнять лечебную гимнастику, чтобы избежать осложнений после операции;
- принимать препараты для укрепления иммунитета, а также антибиотики группы цефалоспоринов или макролидов;
- гулять на свежем воздухе.
Курс антибактериального лечения после операции – 7-10 дней.
При отсутствии острых приступов допускается консервативное лечение хронического аппендицита. Оно включает:
- Медикаментозную терапию. Пациент должен принимать антибактериальные, противовоспалительные, спазмолитические средства, а также препараты для улучшения кровообращения, витамины и иммунокорректоры.
- Диету. Питание должно быть дробным, рацион сбалансированный и разнообразный. Нужно отказаться от копченостей, солений, острой, жареной и жирной пищи. Нельзя пить кофе, крепкий черный чай и газированные напитки.
- Физиотерапевтические процедуры.
Осложнения
Последствия следующие:
- атрофические и склеротические изменения в аппендиксе;
- перфорация аппендикса с попаданием его содержимого в брюшную полость;
- образование рубцов и спаек, которые приводят к сращению отростка с соседними органами;
- аппендикулярный абсцесс;
- гангрена;
- разрастания грануляционной ткани.
При обострении аппендицита нужно обратиться к врачу. При его разрыве происходит раздражение соседних органов, в брюшной полости накапливается гной и развивается перитонит, а иногда даже сепсис. Такое состояние опасно для жизни человека.
Профилактика
Специальных профилактических мер не существует. Хронический аппендицит можно предупредить, если избавиться от вредных привычек, вести здоровый образ жизни и правильно питаться.
Хроническая форма аппендицита, даже если она протекает без обострений, нуждается в постоянном наблюдении. Только придерживаясь рекомендаций врача можно избежать операции и тяжелых осложнений.