Критическая ишемия нижних конечностей: классификация, степени и способы лечения
Содержание:
- Симптоматика
- Недостаточность артериального кровообращения верхних конечностей
- Симптомы ишемии нижних конечностей
- Степени развития
- Принципы лечения критической ишемии
- Классификация и стадии развития ишемии нижних конечностей
- Варианты ишемических поражений артерий нижних конечностей [4] :
- Ишемия миокарда
- Лечебные мероприятия
Симптоматика
Ишемия конечностей имеет критическую стадию развития, то есть период, когда необходимо пациенту оказать помощь для нормализации кровообращения.
Острая стадия характеризуется такими симптомами:
- образование трофических язв на нижних конечностях, которые поражают стопу и пальцы;
- мышечный болевой синдром. Можно ощутить даже ночью, когда нет никакой нагрузки на ногу;
- появление перемежающейся хромоты, то есть, когда пациент останавливается при икроножной мышечной боли. Такое явление может наблюдаться при прохождении 20 — 40 метров.
Большее внимание стоит уделить перемежающейся хромоте. Когда артерии не получают достаточного количества крови, то во время физической нагрузки нога может холодеть и неметь, приводя к болевым ощущениям в области икроножной мышцы
Из-за этого пациент не может продолжить ходьбу и ему приходится останавливаться. Чтобы хоть как то избавиться от боли, врачи рекомендуют несколько минут постоять на одном месте и тогда боль утихнет.
Симптоматика разделяет хроническую ишемию на несколько стадий:
- стадия 2а характеризуется перемежающейся хромотой после прохождения более 250 метров. После у пациента начинается мышечная боль;
- на стадии 2b хромота появляется через несколько метров;
- осложненная стадия. Помимо перемежающейся хромоты, у пациента начинают образовываться трофические язвочки, но это еще не указывает на критическое состояние.
- критическая стадия, это когда боль в мышцах чувствуется даже в состоянии покоя. Начинаются ишемические изменения в виде гангрен, язв и некроза.
Недостаточность артериального кровообращения верхних конечностей
При распространении тромбоза на подключичную и плечевую артерии верхних конечностей состояние пациента резко ухудшается: отмечаются распространение отека, гиперемии, цианоза на верхние отделы передней и боковой поверхности грудной клетки. Нарастающий отек тканей может сдавливать артериальные стволы, что ведет к ослаблению пульса на лучевой артерии (выраженная недостаточность артериального кровообращения в ряде случаев заставляют предполагать наличие гангрены). Выраженные изменения руки и грудной клетки заставляют исключать рожистое воспаление.
При наличии большого количества венозных коллатералей на передней поверхности тела необходимо определить, в каком направлении движется кровь в этих расширенных венозных стволах. Для этой Цели указательными пальцами вытесняется кровь из вены на протяжении нескольких сантиметров. Затем сначала отнимается один палец, и изучаются скорость и степень наполнения кровью этого отрезка вены, после чего кровь вновь вытесняется, н отнимается уже другой палец. В направлении тока крови заполнение спавшегося венозного ствола будет происходить гораздо быстрее.
Три основных причины нарушения кровотока в этом венозном бассейне:
- Патология механизмов, обеспечивающих венозный отток в ортостазе;
- Количественная недостаточность путей оттока, уменьшение пропускной способности венозного русла (облитерация, сужение магистральных стволов);
- Недостаточность сердечной деятельности. ХВН сопровождаются (ПТФС) и варикозная болезнь (ВБ).
Клинические проявления ХВН разнообразны:
- 0 степень: симптомы венозной дисфункции (тяжесть в ногах в конце рабочего дня, ночные судороги в сочетании с телеангиоэктазиями и ретикулярным варикозом);
- I степень: отечный синдром (преходящий отек нижней трети голени в сочетании с варикозной трансформацией подкожных вен);
- II степень: стойкий отек с гипо/гиперпигментацией, липодерматосклерозом и экземой;
- III степень: резко выраженные некомпенсированные формы (индуративный целлюлит, трофическая язва, вторичная лимфедема).
Данная классификация имеет большое практическое значение, поскольку в ней отражены основные этапы лечебной программы: каждая степень предполагает определенную комбинацию медикаментозного, компрессионного и инвазивного лечения.
Симптомы ишемии нижних конечностей
Симптомы ишемии ног зависят от степени тяжести состояния.
Бессимптомное течение
Ишемия не проявляет себя, если стенозы (сужения) и изменения кровообращения незначительны. Однако бессимптомное течение в клинической практике врача встречается редко, так как пациент приходит на осмотр уже при наличии проявлений.
При этом атеросклероз может оставаться бессимптомным в течение всей жизни человека, поэтому он может не подозревать о наличии атеросклеротических поражений в организме.
Перемежающаяся хромота
Перемежающаяся хромота — это дискомфорт или боль в ногах, которые возникают при ишемии во время физической нагрузки (например, ходьбы) и заставляют человека остановиться и передохнуть .
К проявлением перемежающейся хромоты можно также отнести:
- ороговение и ломкость ногтей;
- отсутствие волосяного покрова;
- онемение пальцев и стопы;
- снижение температуры кожи.
При этом состоянии кровоток в зоне ишемии может обеспечить мышечные ткани кислородом, но только во время покоя — в условиях нагрузки кислорода уже не хватает . При этом анатомические изменения значительны, объёмная скорость кровотока и перфузионное давление (разница между артериальным и внутричерепным давлением) снижены.
Критическая ишемия конечности
В связи со значимым поражением перфузионное давление в ноге критически снижено, а компенсаторные механизмы не в состоянии предотвратить дефицит кислорода в тканях. Это приводит к болевому синдрому. Он представлен выраженной болью в покое, которая плохо снимается наркотическими анальгетиками, особенно в ночное время. При диабетической нейропатии боль может быть незначительной.
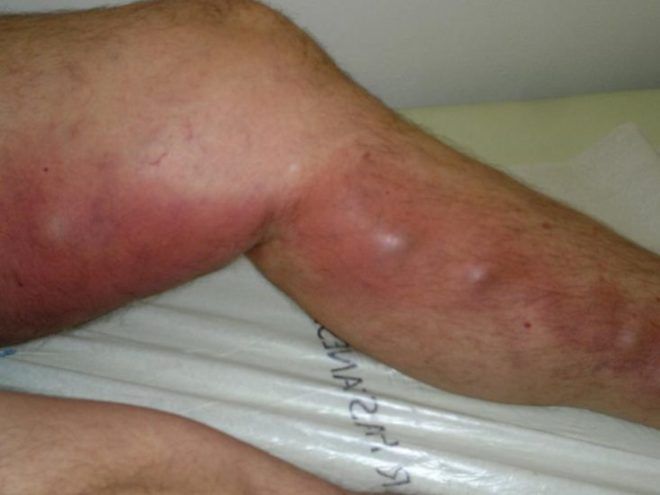
На фоне этого состояния возникают язвы на ногтевых фалангах пальцев, в пяточной области и между пальцами. Они могут быть инфицированы и сопровождаться целлюлитом и воспалением лимфоузлов.
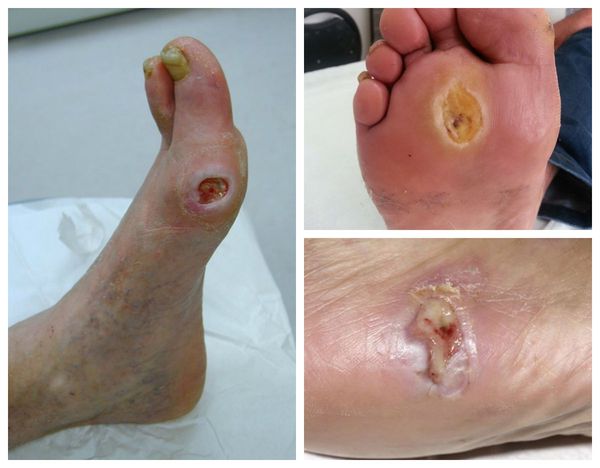
Язвы имеют рваные края. Их дно покрыто фибринозным налётом. Такие гангренозные изменения чаще поражают кончики пальцев, при отсутствии инфекции могут привести к мумификации и редко — к самопроизвольной ампутации . В итоге при естественном течении, неадекватном лечении или его отсутствие критическая ишемия ведёт к потере конечности .
Острая ишемия конечности
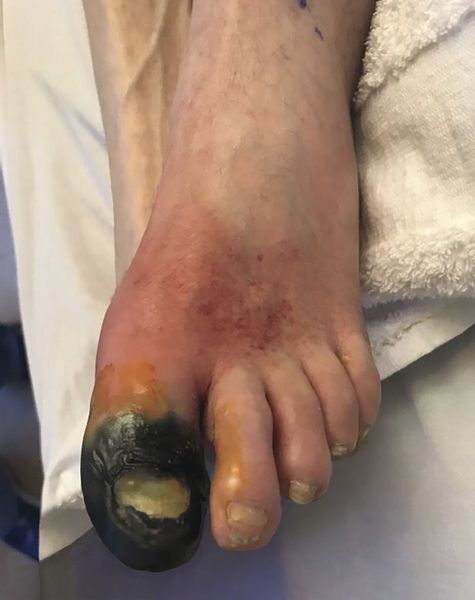
Это состояние характеризуется резким снижением кровоснабжения конечности, которое угрожает её жизнеспособности. Оно возникает внезапно на фоне мнимого «полного благополучия», часто приводит к гангрене.
Основные причины критической ишемии:
- атеротромбоз — 41 % случаев;
- эмболия (закупорка сосуда) — 36 % случаев;
- тромбоз протезов и зон эндоваскулярных вмешательств (операция на сосудах без выполнения разрезов) — до 16 % случаев .
Первые признаки острой ишемии: боль в поражённой конечности, чувство онемения, похолодания, парестезии (мурашки). Кожа становится бледной, позже дополняется синюшным оттенком. При крайней степени ишемии наблюдается «мраморный рисунок». Температура кожи резко снижена, особенно в области стопы и голени. Возникают выраженные расстройства чувствительности, снижается мышечная сила в поражённой конечности (парез), или человек полностью теряет способность двигаться (паралич).
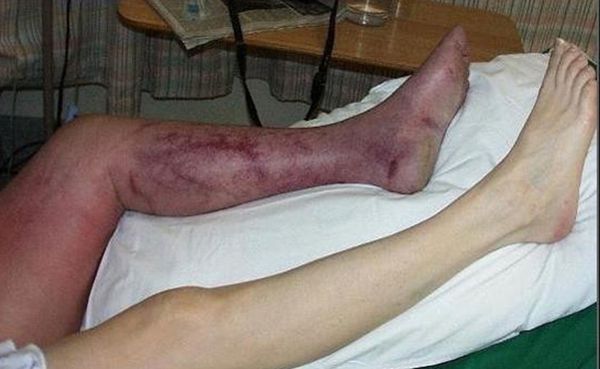
Болезненность при пальпации икроножных мышц является неблагоприятным признаком, который характерен для субфасциального отёка — признака тяжёлой ишемии.
Дальнейшее развитие мышечной контрактуры (болезненного сокращения мышц) свидетельствует о необратимом отмирании конечности и является предтечей гангрены .
Степени развития
Течение ишемии конечности проходит поэтапно, поэтому выделяют несколько степеней прогрессирования в зависимости от клинических проявлений. Стадии развития заболевания ног следующие:
- При ходьбе больше 1 км или чрезмерных физических нагрузках ощущается скованность, жжение в икрах, а также острый болевой синдром, который исчезает только в состоянии покоя.
- Болевые ощущения появляются уже при прохождении от 250 м.
- Болезненность мучает при ходьбе на расстояние больше 50 м.
- Боли тревожат пациента постоянно, становятся сильнее при движении.
- На ногах формируются трофические язвы, ткани подвергаются некрозу, возникают признаки гангрены.
Принципы лечения критической ишемии
1. Борьба с болью.
2. Раскрытие всех возможных обходных путей для кровоснабжения.
3. Улучшение текучести крови.
4. Увеличение содержания кислорода в крови.
5. Создание дополнительных путей кровоснабжения хирургическим путем.
Мы сохраняем ногу при гангрене! Звоните 8 (800) 222 11 70 (по России бесплатно)
Москва, Ленинский проспект д. 102 (метро Проспект Вернадского)
Записаться на прием
Вопросы-ответы
Добрый день! Близкому мне человеку установили стенды в обеих сонных артериях. Это было в пятницу. Сегодня понедельник. Дышать ему стало легко, но страшная слабость, пальцем пошевелить нет сил, аппетит.
Ответ: Добрый день. Силы не должны исчезнуть
Обратите внимание на это лечащего врача
Гангрена головы лечение
добрый день!Существует ли гангрена головы?Т.к моему близкому человеку поставили диагноз гангрена головы. Как можно её вылечить?
Ответ: Добрый день. Нет такого понятия
Вы можете по фото сказать гангрена это или нет?
Ответ: Пришлите фото по почте Angioclinic@yandex.ru
Перелет при окклюзии позвоночной артерии
Добрый день! Моему отцу (60 лет, диабет 2 типа) врач несколько месяцев назад сообщил о вероятной окклюзии позвоночной артерии. Чтобы подтвердить диагноз нужно было ждать обследования, затем ждать результатов. Они.
Ответ: Пусть летит. Не волнуйтесь.
Гангрена четвёртого пальца
Здравствуйте, у моего отца ампутирована правая нога выше колена из-за сахарного диабета. Сейчас на левой ноге началась гангрена четвёртого пальца и начала переходить на стопу и мизинец. Мы из Казахстана.
Ответ: Добрый день. Пришлите фото ноги в нескольких проекциях и данные исследования сосудов ноги (УЗИ, артериография, КТ-ангиография артерий ноги) по электронной почте Angioclinic@yandex.ru
лечение диабетической стопы
Мужу сделана пересадка кожи на стопу после операции по удалению мизинца при диагнозе диабетическая стопа , СД 2 типа. Вопрос- что можно посоветовать для быстрейшего заживления раны — пока наложена.
Ответ: Сложно ответить не зная состояния кровообращения и вида раны. Пришлите данные обследования и фотографии ноги в разделе переписки с доктором.
что делать, как быть,и что можно ожидать в такой ситуации,с уважением Николай.
Ответ: С этим уже ничего не сделаешь. Если есть проблемы с другой сонной артерией, то желательно их устранить.
удаление бляшек на сонной артерии.и удаление S- образного изгиба
После операции через2 дня сделали ЦДС, при осмотре обнаружили 100% закупорку артерии,вопрос- возможен ли в дальнейшем инсульт или смерть?
Ответ: Основные проявления острой закупорки сонной артерии происходят в первые дни
» недели назад проводили ангиографию внутренних и наружных сонных артерий.Рентгеноэндоваскулярная окклюзия мальформации левой половины лица.Сделала тест на берем-ть-результ.полож.На момент операции примерно было 2 недели.Я не знала о беременности.Переживаю о последствиях.Как.
Ответ: если облучения органов малого таза не было, вероятность влияния на плод и на беременность стремятся к нулю
Операция на артерию нижних конечностей.
Добрый день! Можно у вас сделать операцию на артерию нижних конечностей по ОМС? Прописка Волгоградская область.
Ответ: Добрый день! В настоящий момент операцию по полису ОМС в нашей клинике могут получить жители Московской области. Жители других регионов могут обратиться за оказанием специализированной медицинской помощи либо по месту.
2007-2019. Инновационный сосудистый центр — сосудистая хирургия нового уровня
Классификация и стадии развития ишемии нижних конечностей
Классификация хронической ишемии основывается на выраженности перемежающейся хромоты. В России принята классификация Покровского А.В. Она предусматривает наличие четырёх стадий заболевания .
| Стадия | Симптомы |
|---|---|
| I | Чувство похолодания, покалывания, мурашек, бледность кожи,ломкость и чрезмерный рост ногтей, отсутствие волос,боль при ходьбе не возникает |
| II а | Перемежающаяся хромота, возникающая более чем через 200 метров |
| II б | Боль возникает менее 200 метров ходьбы |
| III | Боли и в покое, и ночью; равноценна критической ишемии |
| IV | Развитие трофических язв и гангрены |
В основу классификации острой ишемии по Савельеву В.С. положены клинические проявления. Каждой степени ишемии характерны свои симптомы. По мере возрастания степени тяжести ишемии появляются новые симптомы с сохранением предыдущих. Течение может быть стабильным и регрессирующим (ухудшающимся) .
| Степень ишемии | Клинические проявления |
|---|---|
| I | Онемение стопы, боли и мурашки в состоянии покоя и при минимальнойфизической нагрузке; при стабильном течении и выраженнойкомпенсации кровотока по обходным путям не угрожаетжизнеспособности конечности |
| II | Наличие двигательных нарушений, необходимо восстановлениесосудов конечности для возобновления её работы |
| II a | Парез конечности (мышечная сила ослаблена), активныеи пассивные движения сохранены |
| II б | Паралич конечности (активные движения отсутствуют), возможныпассивные движения, подвижность суставов сохранена |
| II в | Субфасциальный отек мышц: при прощупывании икроножных мышцвозникает выраженная боль |
| III | Выраженные ишемические повреждения тканей конечности,необратимый характер; развитие мышечных контрактур (сокращений)на разном уровне; прогноз жизнеспособности конечности сомнителен |
| III a | Дистальные контрактуры (отсутствие пассивных движенийв голеностопном суставе, пальцах стопы) |
| III б | Тотальная контрактура конечности (отсутствие пассивных движенийв коленном суставе); восстановление кровотока конечностиосложняется выраженным реперфузионным синдром (отсутствиемадекватного кровотока в тканях); прогноз для жизни без лечениясомнительный |
| IV | Развитие гангрены конечности, единственное спасение — ампутацияноги или её части |
Варианты ишемических поражений артерий нижних конечностей [4] :
Поражение аорто-подвздошного сегмента (тип I и II).
Тип I поражения встречается достаточно редко (10-15% случаев) и характеризуется поражением дистального отдела аорты и общих подвздошных артерий. Обычно данный тип поражения встречается у 35-55-летних пациентов, относящихся к злостным курильщикам. Артериальная гипертензия и сахарный диабет среди них встречаются редко, но часто выявляется гиперлипидемия. Пациенты данной группы обычно жалуются на перемежающуюся хромоту на уровне проксимальных сегментов конечностей, включая тазобедренный сустав и мышцы бедра. По мере прогрессирования заболевания отмечается перемежающаяся хромота в икроножных мышцах. В некоторых случаях у мужчин выявляется тетрада симптомов в виде перемежающейся хромоты на уровне обоих тазобедренных суставов и ягодиц, импотенции, атрофии мышц голеней и отсутствия пульса на бедренных артериях, называемая синдромом Лериша (Leriche). У пациентов с типом II поражения (встречается в 20% случаев) атеросклеротические изменения возникают на уровне аорто-подвздошного сегмента и также захватывают наружные подвздошные артерии вплоть до паховых областей. Окончательно распространенность процесса (тип I или II поражения) уточняется посредством визуализационных методов исследования.
Комбинированное поражение аорто-подвздошного и бедренно-подколенного сегментов (тип III).
У большинства (66%) пациентов с перемежающейся хромотой нижних конечностей имеется комбинированное поражение как аорто-подвздошного, так и бедренно-подколенного сегментов (тип III). Обычно указанное поражение возникает у пациентов, имеющих множество факторов риска: курение, артериальная гипертензия, гиперлипидемия и, иногда, сахарный диабет, возникший в зрелом возрасте. Обычно у этих пациентов перемежающаяся хромота значительно более выражена по сравнению с пациентами, у которых изолированное поражение либо аорто-подвздошного либо бедренно-подколенного сегментов и часто прогрессирует в критическую ишемию, характеризующуюся возникновением болей в покое, появлением ишемических язв в области стоп и гангрены.
Изолированное поражение бедренно-подколенного сегмента (тип IV).
Изолированное поражение бедренно-подколенного сегмента обычно проявляется появлением перемежающейся хромоты. Обычно это пациенты более пожилого возраста (50-70 лет), часто страдающие артериальной гипертензией, сахарным диабетом II типа и поражением коронарных и сонных артерий. Обычно у них не нарушена пульсация бедренной артерии, но отсутствует пульс на подколенной артерии и артериях стоп. Также обычно в их случае дозированные нагрузки (ходьба) позволяют увеличить дистанцию безболевой ходьбы. При этом положительный эффект сохраняется в течение длительного промежутка времени, но лишь при отсутствии сочетанного выраженного поражения аорто-подвздошного сегмента. Поэтому, изначально, этим пациентам рекомендуется консервативная терапия, которая в большинстве случаев позволяет сохранить конечности пациентам старше 60 лет, имеющим поражение поверхностной бедренной артерии. Вероятность ампутации у них составляет 2-12% в течение 10 лет. Пятилетняя выживаемость составляет 70-80%, и только 10% из этих пациентов потребуется хирургическая реваскуляризация.
Поражение бедренно-подколенного сегмента (тип V).
Пациенты этой группы характеризуются максимальным риском потери конечности. Обусловлено это плохими отдаленными результатами реваскуляризации на уровне тибиального сегмента. Более того, обычно это возрастные пациенты (старше 65 лет). Из сопутствующей патологии у них, чаще всего, встречается сахарный диабет, нарушения липидного обмена, а также нередко они курят. Все эти факторы в большой степени способствуют прогрессированию заболевания. У части из этих больных сохраняется проходимость аорто-подвздошного и бедренно-подколенного сегментов при одновременном диффузном, тяжелом поражении берцовых артерий.
Терапевтический ангиогенез как метод лечения с наибольшей эффективностью может применяться у больных с IV и V типом поражения. К тому же, по статистике, около 20-30% пациентов с ишемией нижних конечностей относятся к «нешунтируемым» в области дистальных поражений сосудов, имеют неврологические нарушения или общее тяжелое состояние и, поэтому, не могут рассматриваться как кандидаты для оперативного лечения. И, чаще всего, единственным вариантом для таких пациентов становится ампутация и для них, в качестве альтернативной стратегии лечения, также может рассматриваться терапевтический ангиогенез.
Ишемия миокарда
Серьезнейшие изменения влечет малокровие жизненно важных органов. Недостаток артериального кровоснабжения сердечной мышцы лежит в основе ишемической болезни сердца, заболеваемость и смертность при которой стоит рядом с таковыми от онкопатологии.
Ишемия в сердце чаще всего развивается по причине атеросклеротического процесса в его артериях, то есть носит характер обтурационной. Спазм сосудов и тромбоз на фоне разрыва бляшки значительно усугубляют степень нарушения кровотока.
Хроническая ишемия в сердце провоцирует разрастание в его мышечном слое соединительной ткани под влиянием постоянной гипоксии — формируется диффузный атеросклеротический кардиосклероз. Параллельно нарастают атрофические изменения кардиомиоцитов, сердце становится дряблым, снижается его сократительная способность, развивается сердечная недостаточность.
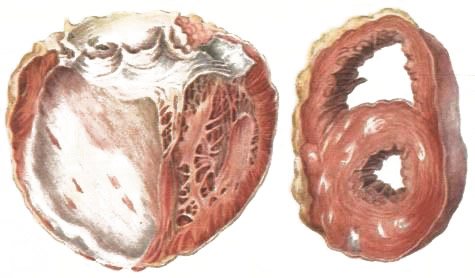
следствие хронической ишемии сердечной мышцы – очаговый (или диффузный) склероз
По мере углубления ишемически-дистрофических и склеротических изменений в сердце появляются и усиливаются признаки его дисфункции — одышка беспокоит не только при нагрузке, но и в покое, развивается диффузный цианоз кожи, в полостях тела накапливается жидкость, увеличивается печень.
Острая ишемия миокарда при обструкции коронарных артерий бляшкой или тромбом очень быстро может перейти в некроз — разовьется инфаркт. Пациент с этим заболеванием испытывает сильную жгучую боль за грудиной, беспокойство, страх смерти, усиливается одышка, возможны нарушения ритма вплоть до тяжелых блокад и фибрилляции желудочков.
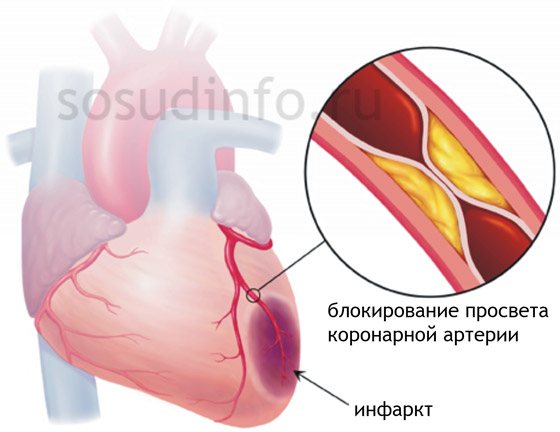
следствие острой ишемии сердечной мышцы – её инфаркт
Последствиями ишемии сердца считаются диффузный и очаговый кардиосклероз. Первый — исход хронической ишемии, второй остается после перенесенного инфаркта. В дальнейшем наступает сердечная недостаточность.
Лечебные мероприятия
Тактика лечения зависит от тяжести повреждения артерий и тканей, а также возраста больного и общего состояния. Терапия должна осуществляться в комплексе в течение, продолжительного времени, без интервалов. Консервативная терапия применяется на ранних стадиях патологии, до момента прогрессирования в критическую фазу или в период предоперационной подготовки пациента.
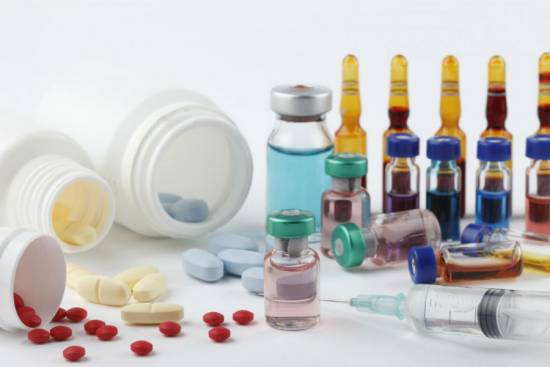 Медикаментозное лечение направленно на улучшение кровообращения в пораженной конечности и устранения местного воспалительного процесса
Медикаментозное лечение направленно на улучшение кровообращения в пораженной конечности и устранения местного воспалительного процесса
Основные задачи лечебных мероприятий:
- Снижение вязкости крови.
- Предупреждение образования тромбов.
- Уменьшение болевого синдрома.
- Улучшение качества жизни.
- Регенерация и восстановление кожных покровов.
- Снижение риска развития осложнений, таких как некроз и гангрена.
Ишемические изменения, возникшие на фоне сахарного диабета, требуют соблюдения строгой диеты, направленной на ограничение потребления холестерина и углеводов. Больному также следует отказаться от приема алкоголя и никотина, так как они способствуют замедлению кровотока и накоплению продуктов распада в сосудистом русле. На ранней стадии заболевания регулярная гимнастика позволяет сохранить подвижность суставов и поддерживать нормальную циркуляцию крови. Гимнастический комплекс должен подбираться специалистом с учетом индивидуальных особенностей организма, поскольку избыточная нагрузка может спровоцировать ухудшение течения патологии.
 Физиотерапевтическое лечение обеспечивает приток крови к ногам
Физиотерапевтическое лечение обеспечивает приток крови к ногам
Консервативная терапия включает прием следующих групп медикаментов:
- Антикоагулянты. Способствуют подавлению свертывающих факторов, за счет чего уменьшается образование тромбов (Гепарин, Неодикумарин, Варфарин).
- Антиагреганты. Синтетические аналоги Простациклина могут применяться при КИНК, когда отсутствуют показания к проведению операции. Препарат увеличивает проницаемость сосудистой стенки, выявляет противовоспалительное действие (Илопрост).
- Нестероидные противовоспалительные. Уменьшают болезненность, устраняют воспалительные явления (Диклоберл, Диклофенак, Кеторолакт).
- Статины. Нормализуют повышенный уровень холестерина, предотвращая формирование новых липидных отложений (Аторвастатин, Розувостатин).
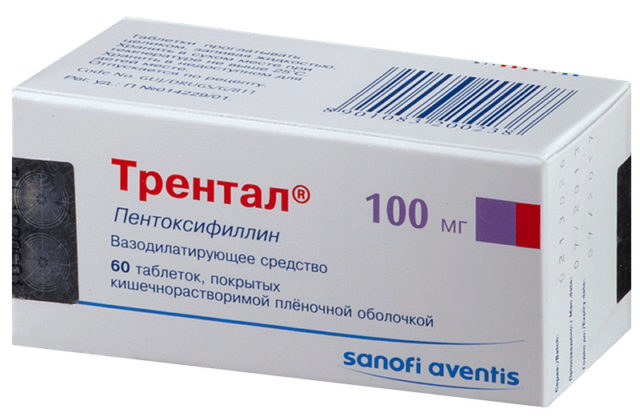
- Витаминные комплексы. Поддерживают периферическое кровообращение (Пентоксифилин, Актовегин).
Хроническая ишемия нижних конечностей требует применения оперативных методик, целью которых является сохранение пораженной конечности и восстановление нормального кровотока в зонах повреждения. Как правило, ангиохирурги применяют реваскуляризацию пораженных артерий, однако в случае если повреждения ограничены и сохранен дистальный кровоток. Если методика выявилась неэффективной, то пациенту выполняют непрямую реваскуляризацию.
Основные виды операций, применяемых для ликвидации ХИНК:
- Малоинвазивные методики. К ним относят протезирование и шунтирование. Они направлены на восстановление гемодинамики в сосудах ниже зоны стеноза. После проведения процедур риск появления рецидива минимизирован, если шунт простоял около года.
- Реконструктивные методики. Эндартерэктомия заключается в полном иссечении атеросклеротических образований из сосудистого просвета, вследствие чего нормализуется циркуляция крови. Недостатком операции является короткий терапевтический эффект, составляющий около двух лет, поэтому необходимо повторное ее проведение.
- Стентирование и баллонная ангиопластика. Основаны на введении специального баллончика, который под действием давления увеличивается в размерах, восстанавливая анатомическую структуру сосуда.
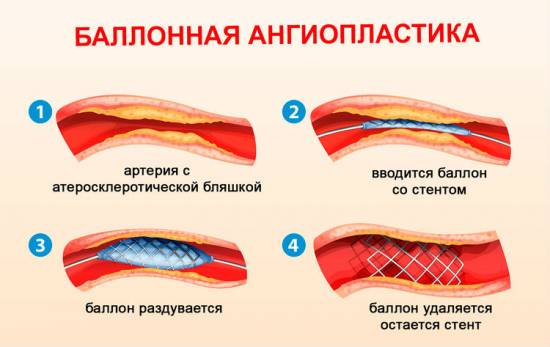 Техника выполнения баллонной ангиопластики
Техника выполнения баллонной ангиопластики
В послеоперационном периоде больному назначают консервативное лечение, направленное на предупреждение развития атеросклеротических процессов. Двигательная активность восстанавливается постепенно, начиная с минимальных нагрузок. Больному рекомендуется проходить постоянное наблюдение у сосудистого хирурга.
Ишемия нижних конечностей – довольно опасное состояние, которое требует неотложных лечебных мероприятий. Так, при отсутствии своевременной и адекватной терапии прогноз болезни неблагоприятный. Если в пораженной конечности не удалось восстановить кровообращение, то пациенту проводят ампутацию.