Грыжа пищеводного отверстия диафрагмы
Содержание:
- Как отличить грудную боль при ГПОД от сердечных болей?
- Особенности лечения
- Причины возникновения грыжи пищевода
- Лечение
- Причины
- Симптомы и признаки грыжи пищеводного отверстия диафрагмы
- Аксиальная или хиатальная?
- Симптомы
- Основные симптомы
- Упражнения и гимнастика
- Как лечить грыжу пищевода народными средствами
Как отличить грудную боль при ГПОД от сердечных болей?
Сначала нужно отметить схожесть симптомов:
- Ноющая или жгучая боль.
- Боль чувствуется за лопатками и в грудном отделе.
- Усиливается во время и после физических нагрузок.
Отличия болей при ГПОД и заболеваниях сердца:
| Боль при ГПОД | Сердечная боль |
| Усиливается после употребления большого количества пищи. | Не связана с тем, какую еду вы употребляли накануне и в каких количествах. |
| Может возникнуть, если лежите или наклоняетесь вперед. | Не зависит от положения тела. |
| Имеет связь с внутрибрюшным давлением: появляется при кашле, запорах и проблемах с мочеиспусканием. | Нет связи с кашлем, запором и проблемами с мочеиспусканием. |
| Может появляться из-за повышенного газообразования. | Повышенное газообразование не оказывает влияния. |
| Исчезает или уменьшается после отрыжки, рвоты. Становится менее выраженной при глубоком дыхании. | Не становится легче от отрыжки или рвоты. |
| Исчезает или ослабевает после употребления жидкости, особенно щелочной. | После приема любой жидкости не наступает облегчения. |
| Иногда будто бы «опоясывает» тело. | Боль не ощущается в верхней части живота. |
| Прием нитратов никак не влияет на избавление от боли. | Прием нитратов приводит к облегчению. |
| Физические нагрузки оказывают влияние. | Физические нагрузки оказывают влияние. |
Отдельно стоит сравнить симптомы ущемленной грыжи с инфарктом миокарда, так как их путают чаще всего.
| Ущемленная грыжа | Инфаркт миокарда |
| «Кинжальная» боль жгучего и колющего характера в грудном отделе. Может ощущаться еще и в руках, лопатках. | Тоже жгучая, но при этом давящая боль, помимо сердца ощущается в нижней челюсти, обеих руках, плечевом отделе. |
| Рвота с кровью. | Рвота не характерна. |
| Понижение давления. | Давление понижается или повышается. |
| Кожа бледнеет или синеет. | Кожа белеет или становится синеватого цвета. |
| Характерна одышка. | Характерна одышка. |
Особенности лечения

Методы лечения грыжи пищевода включают в себя:
- Прием медикаментов.
- Операцию.
- Диету.
- Леченую физическую культуру.
Лечить хиатальную грыжу можно только медикаментозным методом. К хирургическому вмешательству прибегают в крайних случаях.
Медикаментозное лечение
При грыже пищевода назначают следующие препараты:
- Антациды – направлены на нейтрализацию повышенной кислотности («Альмагель», «Маалокс», «Фосфалюгель»).
- Прокинетики – нормализуют прохождение пищи («Церукал», «Мотилиум», «Домирид»).
- Блокаторы и ингибиторы гистамина – снижают выработку желудочной кислоты («Ранитидин», «Нольпаза», «Роксатидин», «Омепразол», «Фамотидин», «Конталок»).
- Желчные кислоты – нейтрализуют кислоту, попавшую в пищевод («Урсофальк», «Урохол»).
Как дополнительное средство неплохо действуют отвары из корня солодки, тысячелистника, зверобоя, горечавки, холодовой мяты, крушины, корня ревеня, семян льна, тмина, цветов рябины, ромашки.
https://youtube.com/watch?v=9FbuVW2hc6c
Операция
Оперативное вмешательство проводят при следующих осложнениях:
- ущемлении грыжи;
- кровотечении, язвах, эрозии;
- сдавливании сердечной мышцы при попадании большинства органов в грудную полость;
- внедрении органов желудочно-кишечного тракта друг в друга.
Пациентам с грыжей пищевода операцию также назначают при неэффективности медикаментозного лечения. В качестве хирургического метода используется полостной разрез или лапароскопия. Противопоказано хирургическое вмешательство во время беременности, при сердечнососудистых заболеваниях, онкологии, сахарном диабете. После обследования определяют тип операции:
- Гастрокардиопексия. Пищевод и кардия желудка буквально «подшиваются» к поддиафрагмовым структурам.
- Фундопликация по Ниссену. Проводят с помощью полосного или лапароскопического метода. В ходе операции размер диафрагмового отверстия уменьшается с помощью специального манжета.
- Операция Белси. Дно желудка подшивается к передней стенке пищевода, а сам пищевод и его клапан – к диафрагме.
- Методика Аллисона. Применяют только в комплексе хирургических манипуляций. В ходе операцию ушиваются грыжевые отверстия.
Диета
При хиатальной грыже диета не строгая. Исключают только продукты, увеличивающие газообразование, а также повышающие кислотность. Запрещено употреблять алкоголь, соки, жирную, острую, перченую, маринованную еду, сало, грибы, фасоль, горох, капусту, цитрусы, выпечку, шоколад, газированные напитки, грубые каши, черный хлеб.
Положительно влияет на процесс лечения диета с употреблением молочных продуктов, слизистых каш, супов-пюре, запеченного нежирного мяса и рыбы, свежих мягких овощей и фруктов.
ЛФК
Больным, у которых обнаружена пищеводная грыжа, назначается лечебная гимнастика, направленная на укрепление мышц брюшной полости. В комплекс входят следующие упражнения:
- Лечь на бок, голову и плечи положить на жесткую подушку. На вдохе выпятить живот, на выдохе – сначала расслабить, затем втянуть.
- Встать на колени. На вдохе сделать наклон, с выдохом вернуться в исходное положение.
- Опуститься на спину. Делать повороты корпусом на вдохе, на выдохе возвращаться в центр.
При хиатальной грыже исключено самоизлечение. Избавиться от патологии можно, только выполняя в полном объеме все назначения врача. Профилактика болезни заключается в укреплении мышц брюшной полости, нормализации веса, регулярных обследований у гастроэнтеролога.
Причины возникновения грыжи пищевода
Формированию данного вида грыж наиболее часто способствуют следующие факторы:
- Генетическая предрасположенность (врожденная слабость соединительной ткани, плоскостопие и др.). В эту группу также можно отнести астеническое телосложение (слабо развитая мускулатура, длинные конечности, тонкая кость);
- Ослабление мышечно-связочного аппарата пищевода и диафрагмы. С возрастом они достаточно часто теряют свою упругость и уже не могут справиться со своими задачами в полной мере. Именно это и объясняет частое формирование грыжи пищевода у людей пожилого возраста;
- Систематическое или внезапное увеличение давления в брюшной полости приводит к расширению пищеводного отверстия диафрагмы, из-за чего некоторые органы могут выйти в область грудной клетки. Внутрибрюшное давление может повыситься по следующим причинам:
- Беременность;
- Длительный кашель при заболеваниях органов дыхательных путей;
- Выраженное вздутие живота (метеоризм;
- Скопление свободной жидкости в брюшной полости (асцит);
- Чрезмерная физическая нагрузка;
- Ожирение в тяжелой форме;
- Частое переедание;
- Хронические запоры.
4. Травмы (открытые или закрытые повреждения диафрагмы).
5. Чрезмерное подтягивание пищевода кверху, которое может возникнуть по нескольким причинам:
Укорочение пищевода из-за рубцовых изменений, которые подтягивают его кверху в грудную область;
Нарушение двигательной функции пищевода, что приводит к нарушению продвижения по нему пищевого кома.
6. Врожденная аномалия развития («грудной желудок» или короткий пищевод).
Кроме вышеперечисленных причин следует учитывать и то, что тонус нижнего пищеводного сфинктера уменьшает никотин, кофеин, некоторые гормоны и медикаментозные средства.
Лечение
Хирургическое лечение
- тяжелый эзофагит, не поддающийся лечению медикаментами
- грыжа пищевода больших размеров, особенно если она сопровождается затруднением прохождения пищи и/или забросом пищи из желудка в пищевод
- хиатальная грыжа с большой вероятностью ущемления или уже вызвавшая развитие осложнений (анемия, сужения пищевода и так далее)
- анатомическая недостаточность нижнего сфинктера диафрагмы
- околопищеводная грыжа
- пищевод Баррета
не проводятсахарный диабеттромбофлебитЦели операции:
- восстановление нормальных анатомических структур пищевода и желудка, а также взаимоотношений между ними
- создание антирефлюксного механизма, который препятствует забросу содержимого желудка в пищевод
Операции при грыже пищевода
Фундопликация по Ниссену Наиболее распространенная операция. Проводится она как открытым способом (доступ через разрез грудной клетки или передней брюшной стенки), так и с использованием лапароскопической техники. Суть операции Окутывание верхней трети желудка вокруг пищевода (создание манжеты), что препятствует забросу желудочного содержимого в пищевод. После чего верхнюю часть желудка опускают в брюшную полость и сшивают ножки диафрагмы. Благодаря этому уменьшается диаметр диафрагмального отверстия пищевода. Операцию по Ниссену не проводят пациентам, у которых имеется дисфагия и тяжелый эзофагит (воспаление пищевода), нарушена моторика (движения) пищевода или он сужен. Недостатки
- Часто при длительно текущем заболевании пищевод укорачивается, поэтому опустить его в брюшную полость не представляется возможным. В этом случае часть желудка оставляют грудной полости, что приводит к рецидиву (возврату) заболевания.
- Не предусмотрена возможность фиксации созданной манжеты, что приводит к её соскальзыванию и рецидиву.
Преимущества
Операция Белси Она применятся, когда хиатальная грыжа больших размеров и рефлюкс-эзофагит выражен. Выполняется через разрез в шестом межреберном промежутке слева от грудины (торакальный доступ). Суть операции Фиксация (закрепление) нижнего отдела пищевода и пищеводного сфинктера к диафрагме, а также подшивание дна желудка к передней стенке пищевода. Недостатки Торакальный доступ тяжелее переносится больными, а болевой синдром более выражен. Преимущества Имеется возможность ликвидировать сопутствующую патологию в грудной полости.
Гастрокардиопексия Осуществляется через разрез по средней линии живота выше пупка (лапаротомия). Суть — подшивание верхней трети желудка и пищевода к различным поддиафрагмальным структурам: круглой связке печени, большому сальнику и так далее. Наиболее часто применяется гастрокардиопексия по Хиллу: верхняя треть желудка и пищевод прочно фиксируются к предаортальной фасции и срединной связке диафрагмы. Преимущества
- Имеется возможность ликвидировать сопутствующую патологию в брюшной полости (желчнокаменная болезнь, язва желудка или двенадцатиперстной кишки и так далее).
- Хорошие результаты операции и малое количество осложнений.
Недостатки
Методика Аллисона Суть — ушивание грыжевых ворот: ножек диафрагмы. Доступ осуществляется через разрез в седьмом или восьмом межреберье. Недостатки Высокая частота рецидивов (до 10%). К тому же не устраняет гастроэзофагеальный рефлюкс. Поэтому как самостоятельный метод сейчас не применяется, а идет в комплексе с другими хирургическими способами лечения грыж пищевода.
Причины
несколько факторов:
- Ослабление мышечно-связочного аппарата пищевода и диафрагмы: связка Морозова-Саввина и мышечно-сухожильная мембрана Бертелли-Лаймера. Они нередко с возрастом теряют свою упругость и уже не справляются с возложенной на них задачей. Это ведет к нарушению работы нижнего пищеводного клапана (сфинктера). Кроме того, имеют место возрастные изменения в мышцах, которые образуют пищеводное отверстие диафрагмы. В результате они расслабляются, приводя к расширению самого отверстия и формированию грыжевых ворот. Нередко с возрастом происходит резорбция (рассасывание) жировой ткани под диафрагмой. Именно эти причины и объясняют частое формирование грыжи пищеводного отверстия диафрагмы у лиц старше 60 лет. Однако в некоторых случаях эти же моменты могут привести к образованию грыжи и у молодых людей. Например, у малотренированных.
- Генетическая предрасположенность к формированию грыжи пищевода: врожденная слабость соединительной ткани (синдром Марфана, плоскостопие и другие.). Поэтому нередко грыжа пищевода сочетается с бедренной или паховой грыжей. Сюда же можно отнести и астеническое телосложение (длинные конечности, тонкая кость, слабо развитая мускулатура), которое также наследуется.
- Систематическое или внезапное повышение давления в брюшной полости приводит к расширению пищеводного отверстия диафрагмы. В результате некоторые внутренние органы или их части выходят в грудную клетку. Наиболее частые причины повышения внутрибрюшинного давления
- выраженное вздутие живота (метеоризм)
- беременность (особенно повторная) или тяжелые роды
- скопление свободной жидкости в брюшной полости (асцит), которое имеет место при циррозе, сердечной недостаточности или злокачественных новообразованиях
- длительный и упорный кашель при заболеваниях дыхательных путей (например, при хронической обструктивной болезни легких грыжа формируется в 50% случаев)
- чрезмерная физическая нагрузка (поднятие тяжестей) или тяжелый физический труд, особенно при слабости мышечно-связочного аппарата пищевода и диафрагмы
- неукротимая рвота
- тяжелая степень ожирения
- хронические запоры
- частое переедание
- Чрезмерное подтягивание пищевода кверху, которое возникает по двум причинам:
- Нарушение двигательной функции пищевода: усиленные продольные сокращения (сокращения в длину). В результате нарушается продвижение пищевого комка по пищеводу при отсутствии каких-либо органических изменений в нем. К этому приводят некоторые заболевания желудочно-кишечного тракта: язвенная болезнь желудка и двенадцатиперстной кишки, хронический панкреатит или холецистит и другие. При этих недугах усиливается двигательная активность желудка, а также повышается давление в нем. Что ведет к возникновению гастроэзофагеального рефлюкса (заброс агрессивного желудочного содержимого в пищевод). К примеру, описаны триады:
- Кастена, для которой характерно сочетание язвы двенадцатиперстной кишки, хронического холецистита, а также грыжи пищевода.
- Сайнта, включающая в себя хронический холецистит, грыжу пищевода и дивертикулез кишечника (образование в стенке кишечника выпячиваний размером один-два сантиметра).
- Укорочение пищевода за счет рубцовых изменений, которые чрезмерно подтягивают его кверху в грудную полость. Нередко рубцы образуются после химических или термических ожогов, на фоне пептической язвы пищевода (язва, возникшая в результате агрессивного воздействия желудочного сока) и некоторых других заболеваний. Как видите, болезни желудочно-кишечного тракта довольно часто приводят к формированию грыжи пищевода. Причем существует закономерность: чем более длительно протекает недуг, тем вероятнее всего образуется грыжа.
- Нарушение двигательной функции пищевода: усиленные продольные сокращения (сокращения в длину). В результате нарушается продвижение пищевого комка по пищеводу при отсутствии каких-либо органических изменений в нем. К этому приводят некоторые заболевания желудочно-кишечного тракта: язвенная болезнь желудка и двенадцатиперстной кишки, хронический панкреатит или холецистит и другие. При этих недугах усиливается двигательная активность желудка, а также повышается давление в нем. Что ведет к возникновению гастроэзофагеального рефлюкса (заброс агрессивного желудочного содержимого в пищевод). К примеру, описаны триады:
- Травмы иногда становятся причиной образования грыжи пищевода:
- открытые повреждения диафрагмы — когда ранящий снаряд (нож, пуля, заточка) повреждает её, проникая через грудную клетку или брюшную полость
- закрытые повреждения диафрагмы возникают при тупых травмах живота (ушиб брюшной стенки с повреждением или без повреждения внутренних органов), а также при внезапном повышении внутрибрюшинного давления.
- Врожденная аномалия развития: короткий пищевод или «грудной желудок». При этой патологии желудок или только его верхняя часть находится в грудной полости, а пищевод в него входит высоко над диафрагмой. Этой патологией занимаются детские хирурги. Кроме всех перечисленных причин необходимо учитывать еще и тот факт, что тонус нижнего пищеводного сфинктера понижает кофеин, никотин, некоторые гормоны и лекарственные препараты.
Симптомы и признаки грыжи пищеводного отверстия диафрагмы
https://youtube.com/watch?v=Utjpnd4v0NY
У многих пациентов грыжа диафрагмы пищевода на ранних стадиях не проявляет себя симптомами и признаками. Симптоматика развивается на 2-3 степени.
Иногда патологию путают с иными болезнями пищеварительной системы из-за схожести жалоб. Выделяют ряд общих изменений, которые характерны для недуга.
К ним относят:
Боль в области мечевидного отростка или за грудиной.
Пациенты говорят, что боли где-то по середине грудной клетки или в проекции желудка. Является самым ранним симптомом. Носит жгучий или ноющий характер.
При осложнениях или поздних стадиях боль носит опоясывающий характер. По данному признаку болезнь можно путать с острым панкреатитом.
Особенностью болевого синдрома является то, что он усиливается или возникает после употребления или во время приёма пищи. Боль может начаться после физических нагрузок: наклонов туловища вперёд, беге, поднятия тяжёлых грузов. Утихает синдром после смены положения тела, рвотного рефлекса, употребления холодной воды.
Постоянным синдромом служит отрыжка.
В связи с тем, что меняется положение пищевода, развивается гасроэзофагеальная рефлюксная болезнь. На этом фоне нарушается ток пищевых масс по пищеводу.
Они часто забрасываются в верхние отделы, формируется отрыжка. В отличие от иных болезней желудка, она не носит тухлый или гнилостный характер. Бывает отрыжка газами или съеденной пищей, после неё пациенту становится легче.
Изжога.
Развивается на фоне ГЭРБ при грыже диафрагмы. Носит постоянный характер, может быть спровоцирована приёмом любой пищи, особенно острой, кислой, жирной, жаренной.
На 3 стадии изжогу вызывает даже приём обычной воды, трудно устраняется медикаментозно. Больные из-за этого беспокойные, измученные, не спят по ночам.
Дисфагия.
Затруднение пассажа пищевого комка по пищеварительному тракту. Развивается из-за сужения или ущемления пищевода. Сначала трудно проходит твёрдая пища, затем и жидкая. Больные отмечают нарушения глотания, часто попёрхиваются едой.
Икота.
Присоединяется на голодный желудок или наоборот, после переедания. Не является специфическим знаком, но часто сопровождает патологию.
- Горечь во рту
- Осиплость голоса.
- Неустойчивость стула.
- Нарушение сердечного ритма.
На основании данного симптома, болезнь путают со стенокардией. Характерно учащение пульса, рост артериального давления.
Отдышка.
На фоне смещения внутренних органов формируется одышка. Сначала она появляется после физической нагрузки или еды, затем и в покое.
Сухой непродуктивный кашель.
Врачи ставят диагнозы по лёгочной системе, но терапия не приносит результатов. Тогда стоит заподозрить грыжу диафрагмы.
При осложнениях появляется кровотечение, кал окрашивается в чёрный цвет. Возникает анемия, бледность кожи, тахикардия. Артериальное давление может прогрессивно падать.
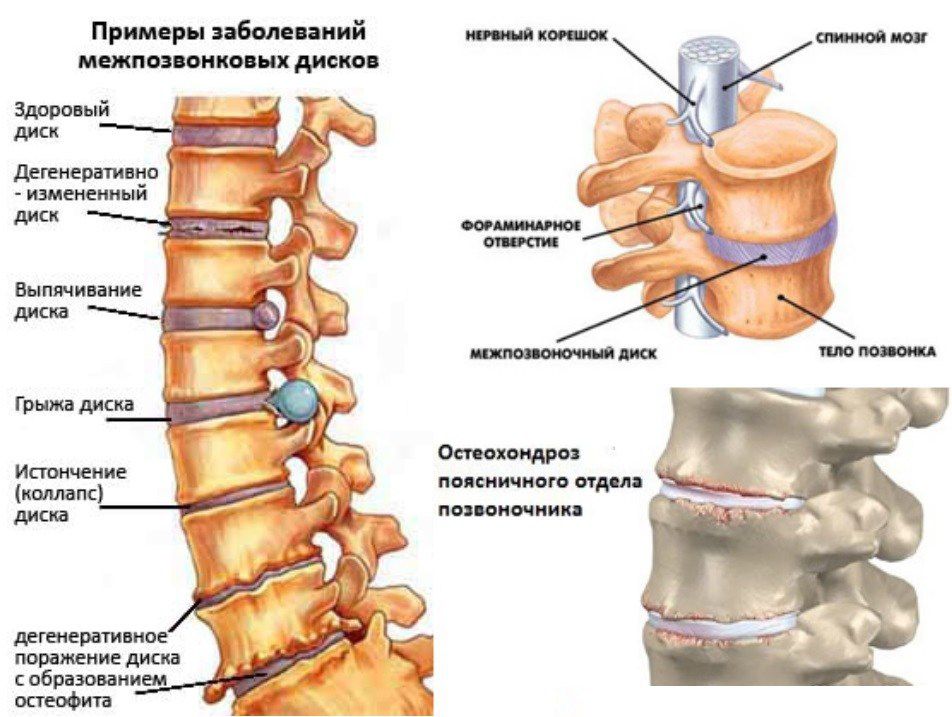
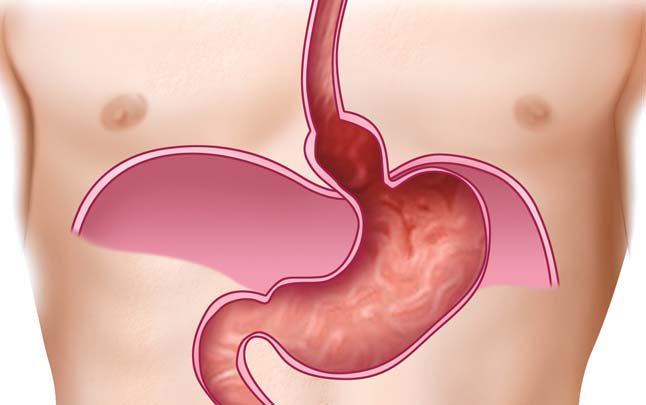
Аксиальная или хиатальная?
Грыжа пищевода является патология, для которой характерна миграция органов ЖКТ сквозь пищеводное отверстие диафрагмы в область грудины. Сдвиг органов может осуществляться двумя способами:
- по оси пищевода, т.е. одновременно смещаются и нижний конец пищеводной трубки и верхняя (кардиальная часть желудка), к которой он прилегает, и тогда говорят об аксиальной грыже (медики называют ее хиатальной),
- проникновение в отверстие тела желудка и привратника (иногда вместе с частью кишечника, называемой двенадцатиперстной кишкой), в то время как нижний конец пищевода и начальный отдел желудка остаются на своем месте, что соответствует параэзофагеальной грыже.
В некоторых случаях можно наблюдать и нестандартную ситуацию, когда происходит смещение пищевода и желудка по аксиальному типу, но в отверстие также проникают и петли кишечника. Это смешанный тип патологии, который встречается достаточно редко.
Отверстие диафрагмы, позволяющее пищеводу из грудного отдела опускаться в брюшной, чего не могу другие органы верхней части тела, имеет ограниченные размеры. Его диаметр составляет чуть более 2,5 см. Размера отверстия достаточно, чтобы в него свободно проходил пищевод, а предварительно измельченная в ротовой полости пища могла свободно двигаться в просвете органа. Если диафрагмальное отверстие в силу какой-то из причин увеличивается, в него при повышении внутрибрюшного давления может проскальзывать не только пищеводная трубка, но и желудок или отдельная его часть.
Аксиальная или хиатальная грыжа пищевода – это результат ослабления или врожденной слабости связки, удерживающей пищевод в нормальном положении и расположенной в непосредственной близости от пищеводного отверстия (связка Морозова-Саввина), и снижения тонуса мышц диафрагмы в области зазора. Это взаимосвязанные ситуации, более характерные для возрастных изменений в организме человека, когда замедляется обмен веществ, а мышечные и соединительные ткани утрачивают свою прочность и способность выдерживать нагрузки.
Ослаблению мышц диафрагмы и связочного аппарата способствуют также вредные привычки, среди которых и привычка постоянно переедать, лишний вес, травмы мышечной пластины, разделяющей грудную и брюшную полость, гиподинамия, приводящая к атрофии связочно-мышечного аппарата. Ослабление связки приводит к увеличению диаметра отверстия, что позволяет пищеводу и желудку смещаться вверх относительно него.
Но вышеописанные моменты являются лишь предрасполагающими факторами для развития болезни, которая напоминает о себе при повышении внутрибрюшного давления, которое как бы выталкивает органы брюшной полости за пределы диафрагмального отверстия. Особенно опасны ситуации, когда повышенное давление в брюшине отмечается на постоянной основе или ситуация регулярно повторяется.
Это возможно при заболеваниях желудка и кишечника, сопровождающихся повышенным газообразованием и хроническими запорами, поднятии и переносе тяжестей, высоких физических нагрузках, продолжительном натужном кашле, характерном, например, для обструкции бронхов. С повышением внутрибрюшного давления вследствие роста матки сталкиваются и беременные женщины, развивающаяся во 2-3 триместре грыжа пищевода у которых даже не удивляет врачей. Идентичная ситуация наблюдается также во время натуживания при родах, при этом давление в брюшине может увеличиваться в несколько раз.
Смещение пищевода и желудка относительно отверстия диафрагмы может быть спровоцировано также аномалиями их строения или происходящими внутри них патологическими процессами. Например, человек может иметь укороченный пищевод еще с рождения, но уменьшение его размеров может также быть вызвано воспалительным процессом в тканях органа или хронический спазм стенок пищевода.
Длительно протекающее воспаление в пищеводе чревато замещением пораженных участков неэластичной фиброзной тканью, которая как бы стягивает орган и тем самым уменьшает его длину, вследствие чего пищеводно-желудочное соустье постепенно смещается вверх, увлекая за собой и кардиальный отдел желудка.
Как видим, все это ситуации довольно распространенные, поэтому неудивительно, что грыжа пищевода по своей популярности постепенно приближается к гастриту, язве желудка и холециститу, признанным лидерам среди заболеваний ЖКТ. При этом среди 2 видов грыжи пищевода аксиальная занимает лидирующее место. Лишь порядка 10% пациентов с диагнозом «грыжа пищевода» имеют параэзофагиальную или смешанную ее форму. Остальные 90% приходятся на хиатальную грыжу.
Симптомы
Небольшая грыжа пищевода проблем больному не доставляет. Довольно часто встречается бессимптомный вид грыжевых образований. Заболевание никак не проявляет себя и не вызывает дискомфорта. Больной даже не подозревает о проблемах и продолжает жить привычной жизнью. Иногда серьёзная патология обнаруживается случайно при проведении рентгена или УЗИ.
Заявить о себе болезнь может в любой момент. Как правило, активность клинических проявлений отмечается при прогрессировании заболевания и росте грыжи. Частота и выраженность симптомов зависят от размера патологического образования и его типа, наличия сопутствующих заболеваний и выявленных осложнений.
Обозначим общие симптомы грыжи пищевода:
- Самым частым признаком, сопровождающем почти все известные виды заболевания, является изжога. Она может беспокоить больного при наклонах, после еды, часто усиливается в ночное время. Приступы изжоги могут вызвать сильные физические нагрузки, переедание или чрезмерное употребление алкоголя. Иногда симптом проявляется в легкой форме и не влияет на самочувствие больного. Наблюдается и тяжелая степень изжоги, когда больному трудно терпеть жжение в груди. Это состояние может дополняться метеоризмом, тошнотой и неприятным привкусом во рту. Когда содержимое желудка оказывается в пищеводе, изжога становится кислой либо горькой. Все эти проявления отражаются на психологическом и физическом здоровье человека. Нарушается сон, больной теряет работоспособность и аппетит;
- Боль — еще один яркий симптом грыжи пищевода. Большая часть пациентов знакомы с болевым синдромом, который чаще всего проявляет себя при наклонах и горизонтальном положении тела. Боль может локализовываться за грудиной, в подреберьях, животе, в области сердца. Болезненные ощущения обычно носят ноющий характер. После еды они усиливаются, ослабевают после отрыжки или глубокого вдоха;
- Отрыжка. Этот симптом может быть вызван спазмами пищевого канала, активной работой желудка и повышенным внутрибрюшным давлением. Непроизвольный выброс воздуха может появляться во время разговоров и приема пищи. Часто приступ сопровождают характерный звук и запах. При отрыжке может выделяться не только воздух, но и содержимое желудка. Прием спазмалитиков и анальгетиков, которыми пользуются некоторые больные для снятия симптома, редко приносит облечение, поэтому пациенты часто самостоятельно вызывают отрыжку, тем самым освобождают себя от дискомфорта;
- У 35% пациентов с диагнозом грыжа пищеводанаблюдается срыгивание. Причины те же: прием пищи, наклоны, горизонтальное положение. Этот симптом характерен для образований средних размеров и доставляет массу неудобств. Иногда объемы рвотных масс бывают достаточно большими, поэтому больному приходится запасаться и носить с собой специальные емкости для рвотных масс;
- К распространенным симптомам, сопровождающим грыжи пищевода, относят дисфагию или расстройство глотания. Спровоцировать это явление может поспешность в поглощении пищи, слишком горячие (холодные) напитки, неврогенные факторы. Дисфагия может проявляться редко, а может стать постоянной. Обычно это связано с присоединением осложнений. При обострении болезни возможна полная либо частичная непроходимость употребленной пищи. Этот симптом обычно сопровождает изжогу. При наполнении пищевода больной просто не может проглотить пищу. Это неприятные трудности вызывают беспокойство и нервозность. Со временем дискомфорт усиливается, что может привести к отказу от потребления пищи и тяжелым последствиям.
В зависимости от разновидности грыжи клинические проявления могут отличаться. При скользящем грыжевом образовании пищевода выпячивание выходит в грыжевой мешок. Признаки болезни проявляются только тогда, когда содержимое желудка проникает в пищевод. В медицине это явление определяют понятием «гастроэзофагеальный рефлюкс». Больного может беспокоить изжога и боли между ребер, наблюдаются частая отрыжка и срыгивания.
Другой, менее распространенный тип грыжи, называют околопищеводной. При ее наличии еда застаивается в желудке. При этом регулярно ощущаются боли и дискомфорт в грудной области. Если заболевание прогрессирует, симптомы усиливаются, обычно они активно проявляются после приема. В некоторых случаях больные намеренно уменьшают ее объемы, а иногда отказываются от еды.
Основные симптомы
Грыжа пищевода, имеющая небольшие размеры, обычно никак не проявляет себя на начальной стадии, поэтому человек не ощущает никаких подозрительных признаков.
При дальнейшем увеличении размера грыжи появляются следующие симптомы.
- Изжога — наиболее частый и характерный признак данного заболевания. Как правило, изжога возникает после еды, а также ночью, когда пациент в течение длительного времени находится в горизонтальном положении. Неприятные симптомы могут усиливаться при резких наклонах туловища вперед. Интенсивность изжоги может варьировать в широких пределах: от эпизодических случаев до мучительных приступов вплоть до потери трудоспособности.
- Боль — возникает у большинства пациентов. Наиболее часто болевые ощущения появляются в загрудинной области или в подреберье. В некоторых случаях боль локализуется в эпигастрии (ближе к верхней части живота). Иногда пациенты ощущают боль в сердце, хотя нарушения со стороны этого органа отсутствуют. Основной причиной появления болевых ощущений при пищеводной грыже является сдавливание ветвей блуждающего нерва, проходящего через диафрагмальное отверстие. При внезапном ущемлении выпячивания боль может быть очень резкой — в этом случае рекомендуется вызвать скорую помощь.
- Дисфагия — возникновение затруднений при передвижении пищи по пищеводу. Указанный признак возникает в 40% всех случаев заболевания. Дисфагия может наблюдаться даже при приеме жидкой или полужидкой пищи, при этом пациенты могут жаловаться на «застревание» пищевого комка или жидкости. Нередко возникает так называемая парадоксальная дисфагия. При этом твердая пища проходит через пищевод намного легче, чем жидкая. Указанный симптом усиливается при приеме слишком горячей или холодной пищи, а также при чрезмерно быстрой еде.
- Отрыжка — возникает примерно в половине всех случаев заболевания. Пациент может ощущать отрыжку воздухом или пищей. При этом часто возникает ощущение значительного распирания в подложечной области. После отрыжки состояние пациента несколько улучшается.
- Охриплость голоса — возникает в связи с забросом содержимого желудка в область гортани и ротовую полость, вследствие чего происходит пептический ожог. В целях профилактики появления неприятных последствий рекомендуется выпивать один-два глотка чистой воды после каждого эпизода срыгивания.
- Икота — может отличаться упорным течением и причинять немалый дискомфорт пациенту. Основной причиной длительной икоты является раздражение ветвей блуждающего нерва и, как следствие, судорожное сокращение диафрагмы.
- Кашель — также возникает вследствие ущемления блуждающего нерва. Указанный симптом может сопровождаться приступами удушья и нарушениями сердечного ритма.
При наличии грыжи пищевода далеко не во всех случаях возникают вышеуказанные признаки.
Вероятность их появления в значительной степени зависит от типа грыжи, ее размера и целого ряда других факторов.
Упражнения и гимнастика
Врачи рекомендуют выполнять дыхательную гимнастику и упражнения для укрепления мышц диафрагмы. Всё выполняется натощак в период ремиссии. Во время обострения упражнения противопоказаны.
Положение пациента лёжа на правом боку. Под голову и плечи подложить твёрдую подушку, чтобы они были приподняты под углом 45 градусов. Во время вдоха напрягаем брюшную стенку и постепенно выпячиваем живот. Выдох резкий. В этот момент расслабляем стенку живота. Проводить 2 раза в день по 10-15 минут.
Больной стоит на согнутых коленях. Корпус прямой. Делаем медленный вдох. В это время совершая наклоны туловища в лево максимально, затем в право. Во время выпрямления осуществить выдох. Выполнять 1 раз по 10 минут.
Положение больного лёжа на спине. На вдохе поворот тела в одну сторону. На выдохе – исходное положение. Следующий вдох – поворот в другую сторону. И так совершать по 10 чередований 2-3 раза в день.
Как лечить грыжу пищевода народными средствами
Если в силу определенных обстоятельств не подходят современные методы лечения, тогда можно обратиться к народной медицине, используя проверенные рецепты.
Известны следующие методы:
- Измельчите и смешайте равные части (по одной столовой ложке) листьев мать-и-мачехи и семян льна, травы мяты перечной, корня алтея. Три столовых ложек сбора залейте литром холодной воды и настаивайте один час. Затем поставьте на слабый огонь и кипятите пять минут на водяной бане. Остудите и процедите, Пейте 5-6 раз в день по ½ стакана отвара.
- Настой листьев крыжовника. На пол литра кипятка понадобиться столовая ложка сухих измельченных листьев кустарника. Настаивать необходимо около 2-х часов, затем пить до еды по пол стакана, 4 раза в день.
- Отвар на молоке купены. Берется 25 г сухой купены и заливается молоком (2 ст.). Смесь кипятится на минимальном огне пару минут. Затем остужается, фильтруется. Принимать лекарство надо несколько раз в сутки по 2 ст. л.;
Использовать народные рецепты стоит после консультации с врачом.
(Visited 3 951 times, 1 visits today)