Симптомы гранулематоза вегенера и прогноз жизни
Содержание:
- Что еще выявляют при васкулите?
- К каким докторам следует обращаться если у Вас Гранулематоз вегенера:
- Характеристика патологии
- Лечение гранулематоза Вегенера
- Диагностика Гранулематоза Вегенера:
- Симптоматика гранулематоза
- Особенности болезни
- Применение методов ЭГ в лечении гранулематоза Вегенера
- Клиническая картина
- Лечение Гранулематоза Вегенера:
- Подробнее о заболевании
- Лечение гранулематоза Вегенера
Что еще выявляют при васкулите?
Кожные проявления связаны с гранулематозным воспалением сосудов кожи и подкожно-жировой клетчатки. Они разнообразны, но чаще встречаются такие варианты:
- сетчатое ливедо на нижних конечностях или туловище;
- сыпные элементы по типу крапивницы;
- геморрагическая сыпь;
- сосудистый феномен (синдром) Рейно.
Сетчатое ливедо – появление узелков в подкожно-жировой клетчатке, которые окрашены в синюшный или багровый цвет. Их расположение напоминает дерево. Обычно субъективных ощущений пациент не описывает.
Синдром Рейно проявляется в побледнении кончиков пальцев рук, сменяющимся их цианозом и гиперемией. Обычно это болезненно для пациента. Подобная симптоматика связана с нарушением регуляции просвета сосудов.
Она в основном расположена на конечностях, хотя возможно ее появление в области туловища. У половины пациентов возможно поражение глаз. Оно двухстороннее. Специфический симптом – возникновение псевдотумора глазницы.
Среди остальных проявлений можно проследить все офтальмологические нозологии:
- увеит;
- воспаление слезного мешка и слезного канала;
- воспалительные явления в конъюнктивальной оболочке;
- эписклерит;
- воспаление зрительного нерва.
Нервная система вовлекается в патологический процесс примерно в трети случаев. Интернисты обнаруживают следующие формы поражения:
- Нейропатия.
- Неврит черепно-мозновых нервов (5 и 7 пара).
- Мононеврит (в основном асимметричный).
Сердечная мышца и желудочно-кишечный тракт поражаются неспецифически. Заболевания миокарда примерно те же, что и в общей популяции.
Наличие функциональных нарушений сердца и органов желудочно-кишечного тракта требует подхода соответствующих специалистов.
Гранулематоз Вегенера диагностика
Для того чтобы верифицировать такую серьезную патологию, необходим индивидуализированный и критериальный подход.
Важен осмотр лор-врача. Он определяет характер воспаления слизистой носа и по возможности околоносовых пазух. Обычно у грамотного специалиста не возникает проблем с выявлением этой формы воспалительного процесса.
Рентгенография легких выявляет второй важный критерий заболевания – появление узлов или инфильтративных теней, которые очень склонны к распаду
Важно обращать внимание на динамику этих образований, потому что при гранулематозе Вегенера они «летучие»
Общий анализ мочи призван определить третий диагностический критерий ревматологического заболевания – гематурия (эритроциты в моче). Более 5 кровяных телец, обнаруженных в поле зрения – четкий признак гематурии.
В диагностике также важно исследование титра антинейтрофильных антител. Их типовая дифференциация позволяет прогнозировать исход заболевания и лечения
Подходы к терапии
Гранулематоз Вегенера – проблема ревматологов. Лечение его требует использования иммунодепрессантов и гормональных препаратов. Кроме того, множественность поражения диктует необходимость симптоматического лечения с учетом рекомендаций кардиолога, гастроэнтеролога, невролога, дерматолога, нефролога, пульмонолога.
Препараты, оказывающие иммунодепрессивное действие, являются цитостатиками. Их назначают курсами. Чаще всего используют Циклофосфамид.
При лечении этим препаратом необходимо мониторировать следующие показатели:
- уровень тромбоцитов;
- содержание печеночныхтрансаминаз;
- гемоглобин;
- концентрацию креатинина.
Альтернатива использованию Циклофосфамида – Метипред. Это производное глюкокортикоидных гормонов, которое оказывает мощный противовоспалительный и цитостатический эффект. В рефрактерных случаях оправданна комбинация препаратов.
При терминальном поражении почек с развитием хронической почечной недостаточности врачи вынуждены рекомендовать гемодиализ. Альтернативный вариант – перитонеальный диализ. Возможна трансплантация почек.
Прогноз заболевания без лечебных мероприятий неутешительный как для врачей, так и для пациента. Более 90% погибают еще на первом году после верификации болезни. Своевременно начатая терапия Циклофосфамидом приводит к значительной регрессии симптомов и лабораторных показателей заболевания в большинстве случаев. Пятилетняя выживаемость возрастает до 70%.
ВЫ ВСЕ ЕЩЕ ДУМАЕТЕ, ЧТО ИЗБАВИТЬСЯ ОТ ВАРИКОЗА НЕВОЗМОЖНО!?
К каким докторам следует обращаться если у Вас Гранулематоз вегенера:
Пульмонолог
Терапевт
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гранулематоза вегенера, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Характеристика патологии
Болезнь Вегенера – что это такое? Это недуг, основной характеристикой которого является формирование гранулем разного диаметра в тканях капилляров и сосудов, а также близлежащих структурах легких и других внутренних органов.
Поражение не является инфекционным и не передается при физическом контакте. Болезнь получила название в честь немецкого доктора Фридриха Вегенера, который выделил ее из васкулитов и отнес к отдельному типу.
Точной этиологической картины заболевания до сих пор не существует, но большинство ведущих врачей считает, что риск развития поражения существует у:

- людей с ослабленным иммунитетом;
- граждан, злоупотребляющих употреблением алкогольной продукции и курением;
- пациентов с онкологическими патологиями;
- людей, которые постоянно испытывают стрессы и перенапряжение.
Из-за того, что болезнь на начальных этапах практически не имеет симптоматики, большинство пациентов не подозревает о ее наличии, из-за чего патология выявляется на поздних сроках.
Лечение гранулематоза Вегенера
Практически все аутоиммунные заболевания, в том числе и болезнь гранулематоз Вегенера относятся к неизлечимым заболеваниям, но в последние годы ученым и врачам удалось значительно улучшить качество жизни людей с этой проблемой. Если раньше продолжительность жизни пациентов была не более года, то теперь, в некоторых случаях, человек может прожить до 10 лет. Основой лечения является назначение цитостатиков с глюкокортикостероидами. Монотерапия глюкокортикостероидами несколько улучшает состояние больных, хотя и мало влияет на прогноз гранулематоза Вегенера.
Современная терапия гранулематоза Вегенера включает в себя лечение Циклофосфамидом и Преднизолоном в таблетированной форме. При этом осуществляют мониторинг лейкоцитов крови. При достижении ремиссии продолжают прием препаратов в течении года, а затем постепенно уменьшают его дозу на 25 мг каждые три месяца, при этом следя за общим состоянием пациента. Также положительный эффект оказывает инфузионная пульс-терапия Циклофосфамидом. В случае непереносимости Циклофосфамида его заменяют Метотрексатом. Положительный эффект от комбинации Метотрексата и Преднизолона довольно высокий в структуре заболеваемости. Также Метотрексат используют в качестве сдерживающего препарата при достижении ремиссии Циклофосфамидом. При рациональной терапии ремиссии достигают около 90% пациентов.
Следует помнить, что установление ремиссии не исключает повторных возможных обострений гранулематоза Вегенера, а прием данных высокотоксичных препаратов характеризуется развитием значительных осложнений, приводящих к инвалидизации больных. Циклофосфамид более безопасен, чем Метотрексат, именно поэтому он обычно и является препаратом выбора. В настоящее время ведутся работы, связанные с возможностью замещения Циклофосфамида другими менее токсичными препаратами. Положительно себя зарекомендовали Азатиоприн и Хлорбутин. Также ведутся интенсивные разработки в отношении антицитокиновой терапии, на которую возлагаются большие надежды.
Помимо непосредственного цитотоксического лечения гранулематоза Вегенера, применяют препараты, направленные на снижение риска гнойных осложнений. Как правило, эти препараты малоэффективны, но все же оказывают свое положительное действие. Применяют местные аппликации и мази антибактериальных и вяжущих веществ, используют физиотерапевтическое лечение. Плазмаферез и гемосорбция не дали значительного положительного эффекта в процессе лечении многих пациентов. Так как наибольшая смертность при данном заболевании происходит в результате развития почечной недостаточности, имеет место быть трансплантация почки.
К сожалению, не смотря на всестороннее лечение, добиться отсутствия осложнений и обратного развития заболевания невозможно. Тугоухость, снижение остроты зрения, нарушение дыхательной функции, а также визуальные изменения облика пациента значительно ухудшают его качество жизни даже при условии сформировавшейся ремиссии. Для пациента прогноз гранулематоза Вегенера напрямую зависит не только от формы заболевания, но и от начала лечения и развившихся осложнений. Чем раньше начато лечение, и чем менее запущенно заболевание, тем лучше прогноз.
Диагностика Гранулематоза Вегенера:
Лабораторные данные включают анемию, нейтрофильный лейкоцитоз, гиперглобулинемию, увеличение СОЭ (иногда до 60- 70 мм/ч и более). РФ может обнаруживаться в невысоких титрах, наличие ядерных антител является скорее исключением. Показатели инфицирования гепатитом В отрицательные
Для суждения о поражении почек важно наблюдать за анализами мочи и уровнем креатининемии
Диагноз гранулематоза Вегенера на ранних стадиях болезни ставят преимущественно на основании описанных выше симптомов тяжелого поражения носоглотки, сочетающихся с общими признаками тяжелого лихорадочного заболевания. Распознавание болезни еще более облегчается при развитии проптоза, инфильтратов и полостей в легких, почечной патологии, артритов. Большое значение имеет биопсия пораженной слизистой оболочки носа или синусов, при необходимости также и других патологически измененных тканей. Основой гистологического диагноза при этом оказывается сочетание признаков некротического васкулита и гранулематозного воспаления. Значение этого факта определяется тем, что «чистым» васкулитам (узелковый полиартериит, васкулит при СКВ) гранулематозное воспаление несвойственно. Вместе с тем при ряде заболеваний с четко выраженным гранулематозом (туберкулез, саркоидоз, некоторые микозы) не обнаруживается некротический васкулит.
Определенное клиническое сходство с синдромом Вегенера могут иметь злокачественные опухоли (при соответствующей локализации), особенно лимфомы, протекающие иногда с симптомами гранулематозного воспаления и иммунного васкулита. В подобных случаях решающее значение имеет биопсия, с помощью которой обнаруживают злокачественные клетки. То же относится и к такому редкому заболеванию, как лимфоматоидный гранулематоз, рассматриваемый некоторыми авторами как предстадия истинной лимфомы. При этой болезни в сосудистых стенках обнаруживают скопления атипичных лимфоидных, плазмоцитоидных и ретикулоэндотелиальных клеток, в том числе в стадии митоза. Гранулемы менее отчетливые, чем при синдроме Вегенера, а васкулит как таковой отсутствует. Основная локализация поражений — легкие, реже кожа и нервная система.
Наиболее труден дифференциальный диагноз с так называемой срединной гранулемой, называемой также злокачественной, или гангренозной, гранулемой. Эта редкая болезнь характеризуется прогрессирующим гранулематозным воспалением и деструкцией тканей верхних дыхательных путей и лица. Ее причины и патогенез неизвестны. Первыми симптомами обычно бывают стойкая заложенность носа, гнойные выделения из него, изъязвления слизистой оболочки носа и рта, реже также конъюнктивы. Эти признаки прогрессируют с разной степенью быстроты, присоединяются поражения синусов, выпадение зубов, вторичная гнойная инфекция с высокой лихорадкой и значительным похуданием. Характерны тяжелые деструктивные изменения тканей — перфорация носовой перегородки с седловидной деформацией носа и перфорация мягкого и твердого неба, не свойственная синдрому Вегенера. При отсутствии лечения может наступить массивный распад пораженных тканей, в том числе кожи лица и тканей глаза и глотки, сопровождающийся зловонным запахом. Ниже шеи патологический процесс никогда не распространяется. Без адекватной терапии заболевание всегда смертельно, течение ухудшается после хирургических вмешательств. Смерть обычно наступает от вторичной инфекции, разрушения крупного сосуда или прорастания в ЦНС. Основной метод лечения — радиотерапия на пораженные области в суммарной дозе 5000 рад, что позволяет достичь многолетних ремиссий и практического излечения. Ведущими отличиями срединной гранулемы от синдрома Вегенера служит ее локализованный характер, отсутствие висцеральных поражений и гистологических признаков васкулита (основной признак при биопсии — гранулематоз без признаков казеоза, иногда с наличием гигантских клеток). Кроме того, гранулематозу Вегенера несвойственно разрушение кожи лица и тканей неба.
Симптоматика гранулематоза
Сначала заболевание может протекать бессимптомно или проявлять себя слабостью, отсутствием аппетита, быстрой потерей веса. Затем появляются симптомы гранулематоза Вегенера:
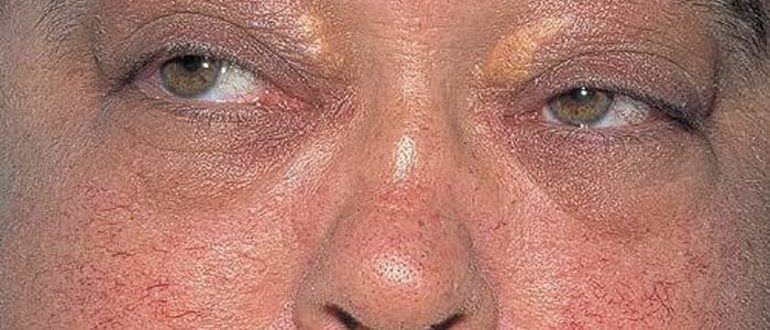
- повышение температуры;
- лихорадочное состояние;
- потливость и жажда;
- быстрая утомляемость;
- боль в мышцах и суставах.
Поражения дыхательных путей
Специфическая симптоматика недуга начинается с разного вида поражений верхнего отдела дыхательной системы. Обычно это ринит, сопровождающийся односторонней заложенностью и сухостью в носу. Через некоторое время слизистая носоглотки покрывается корочками, под которыми обнаруживаются очаги некроза и точечные кровоподтеки. Пациентов беспокоит периодически возникающий кашель, сопровождающийся кровохарканием, и носовые кровотечения.
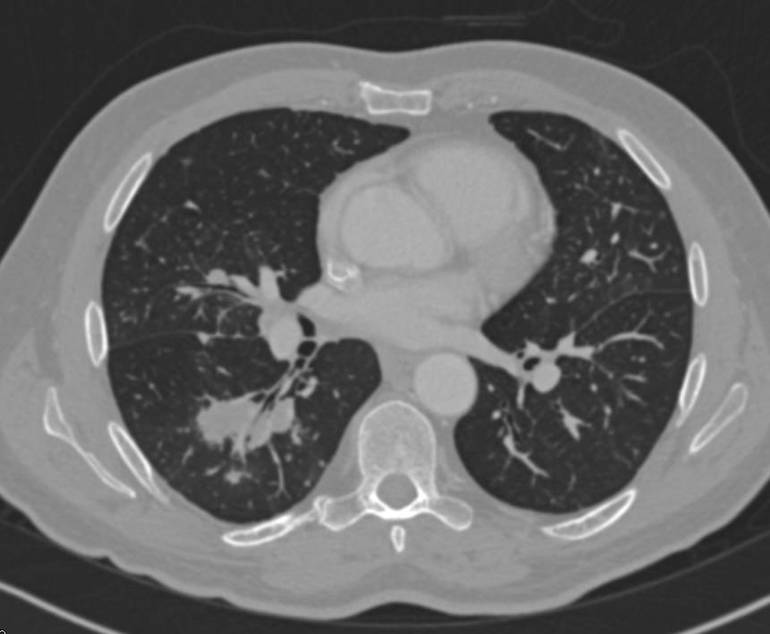
Дыхание нарушается и затрудняется появившимися в носу корочками. Могут появиться изменения голоса: он становится осипшим или хриплым. Дальше патологический процесс распространяется на хрящевую и костную ткань носа, разрушая ее и вызывая деформации на лице пациента. Наблюдаются поражения и слизистой оболочки рта в виде язвенного стоматита.
При отсутствии правильного лечения некротическое воспаление и изъязвления распространяются на синусы носа, гортань, трахею и бронхи. У больного появляются признаки инородного тела в горле, сопровождающиеся болью, обильным слюноотделением и хрипотой.
Патологии других органов
У некоторых пациентов развивается мастоидит — воспаление височной вилки, расположенной за ухом, нарушения слуха и звуковосприятия, связанные с развитием васкулита. В глазной области патология проявляется в виде язв на роговице, переходящих в кератит и увеит, при этом у заболевших людей возникает светобоязнь, отечность век, нарушение остроты зрения и слезотечение. Непрекращающийся кератит может привести к перфорации роговицы и, как следствие, слепоте. Нарушение кровоснабжения зрительного нерва также чревато такими печальными последствиями.
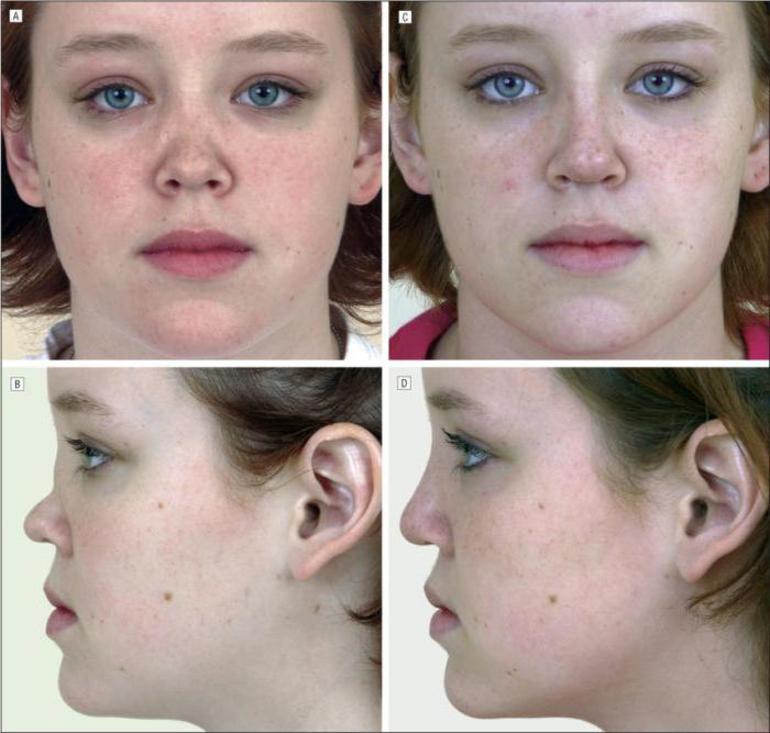
Высыпания на коже при язвенно-геморрагическом васкулите локализуются в районе нижних конечностей или в центральной части лица как распространение патологических явлений из носа. Они представляют собой уплотненные образования темно-фиолетового цвета и могут быть папулами, эритемами, экхимозами, со временем сливающиеся в язвенно-некротические очаги, а при отсутствии лечения начинается гангрена.
Процессы, затрагивающие нижние отделы дыхательной системы, могут не иметь специфической симптоматики вначале и выявляться только рентгенологическим способом. Позднее в легких наблюдаются прогрессирующие деструкционные изменения паренхимы (ткани альвеол) в виде большого количества очагов поражения гранулематозом. Такие поражения сопровождаются болью в груди и сильной отдышкой и могут развиться в выпотной плеврит и респираторную недостаточность.
Васкулит в почках вызывает их быстропрогрессирующую дисфункцию. Развивается мочевой синдром, вызванный очаговым гломерулонефритом, который обнаруживается при наличии в моче белка и крови. При этом наблюдается появление полулуний в почках, тромбоза и некроза больших сегментов клубочков и их отдельных петель. Если пациент находится в состоянии сердечной и/или почечной недостаточности, то даже усиленное лечение может не спасти его от летального исхода.
Особенности болезни
Гранулематоз Вегенера относится к васкулитам (как и болезнь Бехчета, Синдром Кавасаки, узелковый переартериит и др.). Он выражается аутоиммунным гранулематозным поражение стенок сосудов. К поражению мелких и средних сосудов вовлекаются внутренние органы, например, дыхательные пути, глаза, почки и другие.
У детей может наблюдаться врождённая форма заболевания, возникающая при мутации гена PRTN3. В этом случае 80% заболевших умирает до одного года.
История развития болезни показывает, что гранулематоз Вегенера — редкое заболевание, поскольку обнаруживается у 4 из 1 млн человек. В основном болезнь поражает людей в возрасте 30-40 лет, при этом женщины болеют примерно в 1,3 раза реже.
О том, какие органы поражает гранулематоз Вегенера, смотрите в следующем видео:
Применение методов ЭГ в лечении гранулематоза Вегенера
В настоящее время качественное лечение системных васкулитов, к которым относится и гранулематоз Вегенера, невозможно без использования технологий экстракорпоральной гемокоррекции (ЭГ), которые делают лечение по-настоящему эффективным:
- быстро облегчающим состояние пациента, улучшающим его самочувствие,
- способным предотвратить развитие осложнений, в том числе опасных для жизни больного,
- обеспечивающим возможность проведения медикаментозной терапии, сводящим к минимуму отрицательные побочные эффекты от препаратов.
Что это за методы?
Наша сеть клиник «Столица» в лечении гранулематоза Вегенера использует, как лекарственные препараты, так и методы ЭГ — объемный плазмаферез, криоаферез, каскадная фильтрация плазмы, экстракорпоральная фармакотерапия. У каждого из методов имеются свои особенности. Поэтому подбирает оптимальные для лечения методики врач после тщательного изучения состояния пациента.
Плазмаферез, криоаферез и каскадная фильтрация плазмы – методы, очищающие кровь пациента от иммунных комплексов, аутоантител, токсинов, тромбообразующих факторов и других вредных веществ. А ведь именно от них зависит прогрессирующее развитие заболевания и самочувствие пациента.
Экстракорпоральная фармакотерапия – группа методов, обладающим уникальными возможностями доставки лекарственных препаратов точно в место их необходимого действия в организме. Таким образом, намного снижается требуемая для достижения терапевтического эффекта дозировка, а сила лечебного воздействия, напротив, возрастает.
| Показания для использования методов ЭГ | Ожидаемый эффект лечения |
|---|---|
|
|
Клиническая картина
I. Злокачественная гранулема носа
Более чем в половине случаев В. г. начинается с некротически-язвенного воспаления слизистой оболочки носа. Впервые злокачественная гранулема носа описана Мак-Брайдом (P. McBride) в 1897 г. В литературе она встречается под различными названиями: злокачественная гранулема носа Вудса (R. Woods, 1921), обезображивающая гранулема носа и лица со смертельным исходом Вуда (Wood, 1931), прогрессирующая смертельная грануляционная язва носа и лица Стюарта (J. P. Stewart, 1933), смертельная срединная гранулема Берстона (Н. Н. Burston, 1959), злокачественная неспецифическая гранулема носа (А. В. Фотин, H. Н. Юдов, Р. П. Коган, 1961), гангренозная гранулема носа .
Течение злокачественной гранулемы носа затяжное, процесс имеет наклонность к изъязвлениям кожи и мягких тканей лица. В клиническом течении заболевания чаще наблюдаются три стадии. Первая — продромальная, длится от нескольких недель до нескольких лет и характеризуется периодическим закладыванием носа, водянистыми или серозно-кровянистыми выделениями. Иногда появляются поверхностные язвы на мягком небе, в преддверии и на перегородке носа. Вторая стадия — стадия активного процесса. Выделения из носа становятся гнойными или гнойно-кровянистыми. Резко затрудняется носовое дыхание, появляются зеленые некротические налеты на слизистой оболочке носа с последующим изъязвлением. Затем процесс переходит на носоглотку, мягкие ткани носа и другие части лица. При прогрессировании процесса небные, носовые кости и альвеолярный отросток верхней челюсти вместе с мягкими тканями подвергаются некрозу, возможны инфильтраты в ретробульбарных тканях глаз, развивается припухлость век, дакриоцистит. Третья стадия — терминальная. На лице образуются большие дефекты за счет некроза мягких тканей; носовая перегородка, носовые раковины, наружные стенки полости носа разрушаются; могут быть некротические язвы в глотке и гортани, но язык в процесс не вовлекается. Боль незначительная или ее нет. В результате аррозии сосудов наблюдаются кровотечения, которые могут быть смертельными. Обычно смерть наступает от кровотечения или кахексии в сочетании с высокой температурой.
Второй вариант
II. При втором варианте В. г. первоначально поражается трахео-бронхиальное дерево и легкие; с других органов (пищеварительный тракт, в частности поджелудочная железа, миокард, глаза и др.) патологический процесс начинается редко. Носоглотка и околоносовые пазухи в этих случаях вовлекаются в патологический процесс в более поздний период болезни. Ведущими симптомами у больных являются боли в грудной клетке, надсадный, приступообразный кашель, вначале сухой, а затем с гнойно-сукровичной мокротой, лихорадка неправильного типа с легкими ознобами, повышенная потливость, суставно-мышечные боли, нередко присоединяются полиартрит, полиморфная сыпь, плеврит и перикардит. По мере прогрессирования заболевания развиваются одышка, цианоз, обусловленные инфильтративно-деструктивными изменениями в легких и плевре. Клиника на данном этапе заболевания складывается из признаков генерализованного васкулита (см.) и быстро прогрессирующей пневмонии с деструкцией. Рентгенологически отмечается усиленный бронхо-сосудистый рисунок в начале заболевания с последующим быстрым развитием различной формы участков инфильтрации и образованием полостей. В отдельных случаях гранулематозно-некротическим процессом поражается миокард, при этом клиническая картина протекает по типу миокардита с быстро прогрессирующей декомпенсацией. В разгар болезни имеются многие признаки системного страдания — полиморфные сыпи на теле и конечностях, геморрагический синдром, суставно-мышечные боли, аллергический полиартрит, частые легочные кровотечения, гломерулонефрит с нарастающей азотемией, заканчивающейся уремической комой, при артериальной гипотонии на протяжении всего заболевания. В большинстве случаев на высоте заболевания отмечается лимфаденопатия и гепато-лиенальный синдром, умеренная эозинофилия.
Таким образом, В. г. клинически протекают с явлениями то легочной, то почечной недостаточности, а иногда функциональная недостаточность этих органов развивается параллельно.
Лечение Гранулематоза Вегенера:
Прогноз гранулематоза Вегенера без адекватного лечения всегда плохой. Через 2 года умирают более 90% больных; после появления первых признаков поражения почек средняя продолжительность жизни составляет 5 мес. Кортикостероиды, назначенные изолированно, дают при этом заболевании весьма скромный эффект, хотя могут вызвать заметное улучшение при поражении глаз и артритах. Препаратом выбора является циклофосфамид, назначаемый внутрь в суточной дозе 2 мг/кг, т. е. в большинстве случаев по 150 мг в день. Только при быстром прогрессировании болезни этот препарат в первые дни болезни иногда вводят внутривенно. Как правило, циклофосфамид сочетается с преднизолоном, особенно при наличии системных проявлений, поражения глаз, суставов, почек и кожи. Начальная доза преднизолона составляет 40-60 мг/сут, но после развития явного улучшения может постепенно уменьшаться с переводом больного,’ если это возможно, на прием препарата через день и попыткой последующей отмены. Основной препарат терапевтической программы — циклофосфамид — следует принимать длительно. Медленное и постепенное снижение его дозы (до полной отмены) рекомендуется начинать только через год после развития полной ремиссии. При правильном лечении можно добиться ремиссии более чем у 95% больных. У ряда больных ремиссии после прекращения лечения длятся до 15 лет, что позволяет ставить вопрос о возможности полного выздоровления. Рецидивы после отмены терапии редки, но поддаются вновь назначенному лечению.
Существует ряд работ, указывающих на высокий лечебный эффект не только циклофосфамида, но также азатиоприна, метотрексата, хлорбутина. Однако опыт работы с этими препаратами невелик, и пока они могут рассматриваться лишь как возможная альтернатива циклофосфамиду в тех случаях, когда его применение почему-либо невозможно.
Подробнее о заболевании
Гранулематоз Вегенера – редкая форма системного васкулита (поражения сосудов) в основе которого предположительно лежат иммунные нарушения. Встречается у 3 человек из 100 000 населения. Заболевают одинаково часто мужчины и женщины, чаще в возрасте около 40 лет.
В крови больного формируются иммунные комплексы и антитела к собственным нейтрофильным лейкоцитам (pANCA – патогномоничный лабораторный признак, то есть подтверждающий диагноз гранулематоза Вегенера). В сосудах и тканях образуются гранулёмы, проходящие стадии воспаления, некроза, рубцевания.
Проявления гранулематоза
Верхние дыхательные пути. Наиболее характерным проявлением гранулематоза Вегенера является поражение дыхательных путей. Появляются боли в околоносовых пазухах, изъязвления слизистой носа, носовые кровотечения.
Легкие. Поражаются лёгкие. Отмечается кашель, кровохарканье, одышка и боли в грудной клетке. Возникает реальная опасность легочных кровотечений.
Почки. Довольно быстро при гранулематозе Вегенера в процесс вовлекаются почки с развитием гломерулонефрита и почечной недостаточности.
Кожа. Могут быть также поражения кожи, где наблюдается геморрагическая сыпь с элементами некроза, изъязвлениями, в том числе на лице.
Глаза. При поражении глаз, встречающемся примерно у половины больных гранулематозом Вегенера, возможно развитие воспалительных процессов в различных отделах глаза, способных приводить к перфорации роговицы и слепоте. Образование гранулёмы в глазнице вызывает экзофтальм (выпячивание глазного яблока). Может развиваться атрофия зрительного нерва, также угрожающая слепотой.
Сердце. Со стороны сердца возможно развитие перикардита,миокардита.
Органы слуха. Органы слуха поражаются примерно у трети больных и протекают в форме отитов, могут быть начальным проявлением гранулематоза Вегенера.
Лечение гранулематоза Вегенера
Медикаментозное лечение гранулематоза Вегенера включает применение глюкокортикоидных гормонов и цитостатических препаратов – длительное и в значительных дозах. Такая терапия часто помогает замедлить развитие гранулематоза Вегенера, но, к сожалению, процесс этот весьма растянут во времени и эффективен далеко не всегда. Более, чем у 40% больных даже на фоне адекватного медикаментозного лечения развивается почечная недостаточность, требующая проведения гемодиализа или трансплантации почки.
К тому же глюкокортикоидная и цитостатическая терапия имеет ряд неприятных побочных эффектов: подавление иммунитета, угрожающее инфекционными осложнениями (пневмонией и др.), гормональные нарушения (сахарный диабет, синдром Кушинга, развитие остеопороза и др.) и др., длительный приём некоторых цитостатиков приводит к развитию воспаления мочевого пузыря. Как же облегчить состояние больных?
Применение методов экстракорпоральной гемокоррекции в комплексной терапии гранулематоза Вегенера включает принципиально иной механизм лечебного воздействия – удаление патогенных компонентов (иммунных комплексов, аутоантител, токсинов, тромбообразующих факторов и др.) из кровотока, что сразу же существенно улучшает состояние и самочувствие пациента. Экстракорпоральная иммунофармакотерапия позволяет снизить выраженность побочных эффектов гормонального и цитостатического лечения, а то и вообще отменить его, и приводит к быстрому регрессу клинических проявлений заболевания.
Таким образом, ЭГ существенно ускоряет достижение ремиссии и повышает качество жизни, а в сочетании с поддерживающей медикаментозной терапией значительно улучшает прогноз при гранулематозе Вегенера.
Если Вам понравился материал, поделитесь им с друзьями!